Способ хирургического лечения свищей поджелудочной железы
Иллюстрации
Показать всеИзобретение относится к хирургии и может быть применимо для лечения свищей поджелудочной железы. Выделяют свищ центральной локализации до его основания, удаляют его вместе с фрагментом поджелудочной железы. Вводят в главный панкреатический проток проксимальной и дистальной культи железы силиконовые дренажи диаметром, соответствующим диаметру протока. Формируют проксимальный концепетлевой панкреатикоэнтероанастомоз, при этом силиконовый дренаж, введенный в панкреатический проток, располагают в просвете выключенной петли тонкой кишки. Отступив 10-12 см от проксимального анастомоза, формируют дистальный концепетлевой панкреатикоэнтероанастомоз. Силиконовый дренаж панкреатического протока проксимальной культи проводят через зону дистального концепетлевого панкреатикоэнтероанастомоза и вместе с введенным в главный панкреатический проток силиконовым дренажом дистальной культи выводят через заглушенный конец выключенной петли тонкой кишки. Способ позволяет уменьшить риск воспалительных и гнойных послеоперационных осложнений, уменьшить риск нарушений секреторной функции поджелудочной железы. 1 пр., 4 ил.
Реферат
Изобретение относится к медицине, а именно к хирургии, в частности к способам хирургического лечения свищей поджелудочной железы центральной локализации.
Одним из осложнений рецидивирующего панкреатита и травм поджелудочной железы является формирование ее свищей различной локализации и разновидностей. Источником фистулообразования может быть как негерметичность протоковой системы железы с истечением панкреатического секрета за пределы органа, так и наличие нежизнеспособных фрагментов ткани самой железы и парапанкреатической клетчатки, их нагноение.
Свищ поджелудочной железы - патологическое сообщение между протоковой системой или постнекротической полостью поджелудочной железы и другими органами, полостями или наружной поверхностью тела.
Различают наружные свищи с устьем свища на коже и внутренние, сообщающиеся с полым органом желудочно-кишечного тракта. Наружные свищи наиболее часто возникают после открытой травмы живота и после операций на поджелудочной железе. Внутренние свищи обычно являются следствием деструктивных изменений в железе, переходящих на стенку соседнего органа (острый панкреатит, пенетрация и прободение кисты поджелудочной железы). При этом в ткани поджелудочной железы в месте формирования свища обнаруживают различного рода морфологические изменения, которые привели к его образованию (некроз, воспаление, киста). Свищи поджелудочной железы представляют собой неравномерно суженный канал, сообщающийся с протоком поджелудочной железы, стенки которого образованы фиброзной тканью.
Необходимость хирургического устранения свищей поджелудочной железы возникает при длительно существующих свищах, не имеющих тенденции к закрытию, при этом у пациентов развиваются серьезные метаболические изменения в организме пациента, а также в случаях, когда агрессивное действие панкреатического сока является причиной деструкции тканей, окружающих свищ.
Хирургическое лечение свищей поджелудочной железы - сложная проблема, включающая множество аспектов, важнейшим из которых является наличие разнообразных клинических и морфологических особенностей, поэтому в лечении таких больных необходимо применять индивидуальный подход. Несмотря на то, что панкреатический свищ является серьезным осложнением заболеваний поджелудочной железы, по поводу тактики их лечения нет единства мнений и проблема хирургического лечения панкреатических свищей на сегодняшний день далека от решения. В этой связи анализ опыта лечения пациентов с панкреатическими свищами представляется актуальным и интересным.
Основным методом лечения свищей хвоста поджелудочной железы является дистальная резекция органа. Однако при локализации внутреннего отверстия свища в области перешейка и тела поджелудочной железы удаление большей части органа представляется нецелесообразным ввиду развивающихся в послеоперационном периоде осложнений, одним из которых является сахарный диабет.
В этой ситуации хирурги зачастую прибегают к внутреннему дренированию протоковой системы поджелудочной железы. Одним из распространенных вариантов этого вмешательства является фистулогастро- или фистулоеюностомия [Боровый Е.М. и др., 1975; Б.И.Альперович, 1977], при которой стенки свища вшивают в желудок или петлю тонкой кишки, выделенной по Ру. Несмотря на кажущуюся простоту данной методики, выполнение ее зачастую сопряжено с определенными трудностями, так как свищевой ход часто бывает извитым, а стенки его недостаточно прочными. У места сообщения свищевого хода с главным протоком железы в большинстве случаев определяется сужение, вследствие чего отток панкреатического секрета в желудочно-кишечный тракт все равно остается затруднительным, что создает условия для рецидива панкреатита в дренированном участке железы, инфицирования зоны анастомоза и повторного образования свища.
Очень часто поверхность поджелудочной железы вокруг отверстия свища уплотняется из-за вызванного свищом фиброзного процесса. В связи с этим, формируя анастомоз с тонкой кишкой или желудком, швы необходимо накладывать не на свищевой ход, а непосредственно на поверхность поджелудочной железы, что позволяет сформировать более надежное соустье (П.А.Иванов, Е.В.Степан, Д.Л.Давидович. Лечение наружных панкреатических свищей // Четвертая московская ассамблея «Здоровье столицы». 15 декабря 2005, Москва).
Известны запатентованные методы хирургического лечения свищей поджелудочной железы, например способ лечения ложных кист поджелудочной железы (патент РФ №2180530, 20.03.2002) путем внутреннего панкреатокишечного дренирования, отличающийся тем, что предварительно определяют зону свища протока поджелудочной железы, вскрывают через него просвет магистрального протока поджелудочной железы и осуществляют панкреатокишечное дренирование путем соединения кишки со сформированной панкреатической фистулой через полость кисты.
Описана методика операции при свище поджелудочной железы (http://meduniver.com/Medical/Xirurgia/371.html). После вскрытия брюшной полости правый край раны оттягивают вправо двумя или более зажимами Allis. В это же время желудок отводят влево двумя зажимами Foerster. Свищевой ход легко идентифицируется благодаря введенной в него трубке. Он идет косо влево и кзади, плотно срастаясь со стенкой желудка, затем поворачивая назад к передней поверхности поджелудочной железы.
Свищевой ход полностью отделен от брюшной стенки. Ранее введенная трубка хлопковыми швами фиксирована в канале, потому что она имеет тенденцию выходить наружу. Выделение свищевого хода продолжают: ножницами проходят через ткани, окружающие свищ, и достигают передней поверхности поджелудочной железы, где начинается свищ. Установлено, что можно легко сформировать анастомоз между поджелудочной железой и задней стенкой желудка.
Выделение свищевого хода продолжено в направлении поджелудочной железы. Свищевой ход вместе с трубкой пересечен, для облегчения наложения швов оставлен участок свищевого хода длиной в несколько миллиметров, выступающий над передней поверхностью железы. Наложение швов начинают с наружного ряда панкреатогастрального анастомоза. Эти швы включают серозно-мышечный слой желудка, с одной стороны, и капсулу с частью паренхимы поджелудочной железы, ниже отверстия свища, с другой стороны.
Два шва наложены, третий накладывается. Париетальную брюшину, через которую проходил свищевой ход, ушивают. Остаток свища анастомозируют с желудком.
Подшив поджелудочную железу к желудку ниже отверстия свища, в конце свищевого хода накладывают два шва для облегчения введения в панкреатический проток короткой ветви тонкой Т-образной трубки. После этого производят небольшой разрез передней стенки желудка, размер которого соответствует диаметру свищевого отверстия.
Чтобы облегчить наложение внутреннего шва между краем панкреатического отверстия свища и стенкой желудка, выполняют разрез передней стенки желудка длиной 8-10 см. Через это отверстие в стенке желудка проводят длинный участок Т-образной трубки и вводят его в полость желудка. Выше свищевого отверстия начато наложение швов, включающих серозно-мышечный слой задней стенки желудка, с одной стороны, и капсулу с частью паренхимы поджелудочной железы, с другой стороны.
Атравматическими треугольными зажимами Duval захватывают края разреза передней стенки желудка. Эти зажимы не только способствуют гемостазу, но и позволяют обнажить внутреннюю поверхность желудка, облегчая наложение внутреннего шва между стенкой желудка и краями панкреатического отверстия свища. При наложении швов на поджелудочную железу используют только нерассасывающийся материал: хлопок, шелк или синтетический. Три шва уже наложены, а четвертый накладывают между краями отверстия свища поджелудочной железы и стенкой желудка.
Через переднюю стенку желудка проведена Т-образная трубка, где она удерживается кисетным швом. После этого переднюю стенку желудка ушивают двухрядным швом. Т-образную трубку выводят наружу из брюшной полости через маленькое отверстие в брюшной стенке. Переднюю стенку желудка вокруг Т-образной трубки фиксируют к париетальной брюшине несколькими швами. Т-образную трубку необходимо оставить в таком положении на 3 недели.
Завершают линию наружного шва вокруг свищевого отверстия панкреатогастрального анастомоза. Следующий шаг - наложение внутреннего шва на края панкреатического отверстия свища и заднюю стенку желудка.
Методика имеет ряд недостатков.
1. После выделения свища его пересекают и оставляют участок свищевого хода длиной в несколько миллиметров, выступающего над передней поверхностью железы. В данной ситуации такой длины культи свища явно не достаточно для надежного формирования панкреатогастрального соустья, исходя из того, что остатки свища проводят в гастротомическом отверстии через всю толщу стенки желудка, а капсулу с частью паренхимы поджелудочной железы подшивают 2-рядным швом к серозно-мышечному слою желудка. Такой прием повышает риск несостоятельности сформированного соустья при прорезывании швов анастомоза.
2. Способ подразумевает наложение внутреннего шва между краем панкреатического отверстия свища и стенкой желудка, что требует выполнения дополнительного разреза передней стенки желудка длиной 8-10 см. Данный прием способа может нанести дополнительную травму и в свою очередь повышает риск желудочного кровотечения в послеоперационном периоде.
3. Наряду с этим, сомнительным остается применение Т-образной трубки, вводимой в панкреатический проток. Учитывая то обстоятельство, что у места сообщения свищевого хода с главным протоком железы в большинстве случаев определяется сужение, данный прием может привести к повреждению оставшихся стенок свища, травмированию панкреатического протока и паренхимы железы. Таким образом, способ не исключает риск развития несостоятельности панкреатогастрального анастомоза, инфицирования зоны анастомоза, развития деструктивного панкреатита, ферментативного перитонита.
Известен способ формирования панкреатикоэнтероанастомоза (патент РФ №2311881, 10.12.2007), отличающийся тем, что на первом этапе оперативного лечения дренируют просвет панкреатического протока силиконовой трубкой, на втором этапе оперативного лечения через 30 дней после первой операции на протяжении 4 см отсекают его от передней брюшной стенки, погружают силиконовую трубку в кишку через прокол в ее стенке, накладывают узловые швы между стенкой кишки в области прокола и стенкой сформированного вокруг трубки соединительнотканного канала. Способ имеет ряд недостатков, одним из которых является разделение операции на два этапа, что обрекает пациента на повторное оперативное вмешательство и дополнительную наркозную нагрузку. В хирургии поджелудочной железы известны резекционные способы с одномоментной реконструкцией протоковой панкреатической системы, не требующие повторных реконструктивных вмешательств и дополнительного дренирования панкреатического протока. Формирование анастомоза между кишкой и сформированным вокруг трубки соединительнотканным каналом на реконструктивном этапе осуществляют после погружения силиконовой трубки в кишку через прокол в ее стенке и наложения узловых швов между стенкой кишки в области прокола и стенкой сформированного вокруг трубки соединительнотканного канала, что при анастомозировании акинетичных тканей соединительнотканного канала и перистальтирующей кишки повышает риск прорезывания, несостоятельности швов панкреатикоэнтероанастомоза и развития гнойных осложнений брюшной полости.
Известен способ формирования билатерального концепетлевого панкреатоэнтероанастомоза после медиальной резекции поджелудочной железы у больных с осложненными формами хронического панкреатита (патент РФ №2231309, 27.06.2004), отличающийся тем, что между образовавшимися дистальной и проксимальной культями поджелудочной железы и изолированной петлей тощей кишки формируют панкреатоэнтероанастомозы концепетлевой конструкции. Несмотря на то, что способ позволяет восстановить поступление панкреатического сока в кишечник, сохранить неизмененную паренхиму ПЖ, он не предусматривает декомпрессию зоны анастомоза, что повышает риск развития несостоятельности данного вида анастомоза и является существенным недостатком способа.
Вышеописанная методика близка по ряду приемов, используемых при хирургическом лечении панкреатического свища, и принята нами за прототип.
Задачей заявляемого изобретения является разработка эффективного способа хирургического лечения свищей поджелудочной железы.
Поставленная задача решается способом хирургического лечения свищей поджелудочной железы центральной локализации, включающим резекцию части поджелудочной железы со свищом, раздельное дренирование протоковой системы проксимальной и дистальной культи поджелудочной железы и формирование 2-х панкреатикоэнтероанастомозов концепетлевой конструкции с наружным отведением панкреатического секрета на момент заживления соустий.
Техническим результатом использования данной методики является профилактика воспалительных и гнойных послеоперационных осложнений брюшной полости, а также профилактика нарушений секреторной функции поджелудочной железы.
Данный технический результат достигается за счет надежного устранения панкреатического свища посредством его удаления с измененным участком железы и сохранения нормального пассажа панкреатического секрета по пищеварительному тракту после реконструкции главного панкреатического протока.
Разработанный нами способ применим в тех случаях, когда панкреатический свищ локализуется в средней трети поджелудочной железы. Применение раздельного дренирования фистулоэнтероанастомоза протоковой системы проксимальной и дистальной культи поджелудочной железы и формирование 2-х панкреатикоэнтероанастомозов концепетлевой конструкции с наружным отведением панкреатического секрета на момент заживления соустий позволяет снизить риск несостоятельности соустий и развития гнойных осложнений брюшной полости. При всех вмешательствах на поджелудочной железе необходимо использовать нерассасывающийся шовный материал, потому что медленно или быстро рассасывающиеся нити будут немедленно разрушены ферментами.
Заявляемое изобретение иллюстрируется следующими фигурами 1-4.
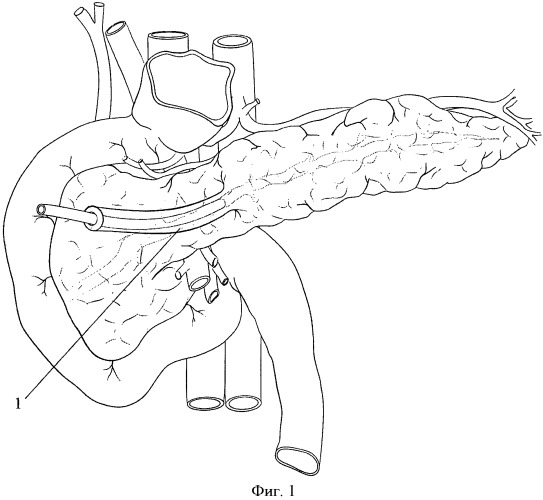
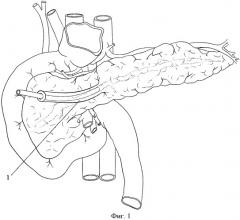
Фиг.1. Выделение наружного панкреатического свища из окружающих тканей.
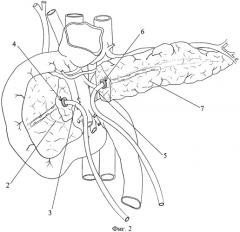
Фиг.2. Этап резекции участка поджелудочной железы со свищом и раздельного дренирования проксимальной и дистальной культи поджелудочной железы.
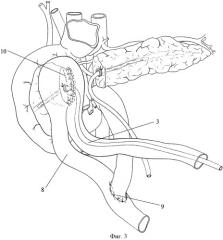
Фиг.3. Этап формирования проксимального концепетлевого панкреатикоэнтероанастомоза.
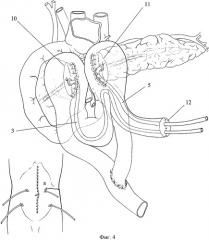
Фиг.4. Этап формирования дистального концепетлевого панкреатикоэнтероанастомоза. Окончательный вид операции.
Обозначения, принятые на фигурах:
1 - панкреатический свищ,
2 - проксимальная культя железы,
3 - дренаж проксимальной культи железы,
4 - кисетный шов панкреатического протока проксимальной культи железы,
5 - дренаж дистальной культи железы,
6 - кисетный шов панкреатического протока дистальной культи железы,
7 - дистальная культя железы,
8 - петля тонкой кишки,
9 - межкишечный анастомоз,
10 - проксимальный концепетлевой панкреатикоэнтероанастомоз,
11 - дистальный концепетлевой панкреатикоэнтероанастомоз,
12 - заглушенный конец тонкокишечного трансплантата.
Подробное описание метода и пример его клинического выполнения.
По общепринятой методике выполняют срединную лапаротомию, визуализируют панкреатический свищ с ранее установленным в его просвете дренажом. Производят выделение панкреатического свища из окружающих тканей до его основания (Фиг.1, поз.1). Поджелудочную железу выделяют и берут за верхний и нижний края, подтягивают к верхним левым мезентериальным сосудам, после чего мобилизуют заднюю ее поверхность.
После мобилизации участок железы со свищом резецируют, тем самым разделяют поджелудочную железу на две части (Фиг.2, поз.2 и 7), производят гемостаз среза обеих культей поджелудочной железы. В главный панкреатический проток проксимальной культи железы на 2-3 см вводят силиконовый дренаж (Фиг.2, поз.3) диаметром, соответствующим диаметру протока. Дренажную трубку фиксируют к стенке протока кисетным швом (Фиг.2, поз.4) тонкой нерассасывающейся нитью, тем самым герметизируют протоковую систему с целью предотвращения попадания панкреатического сока в зону панкреатикоэнтероанастомоза. Далее в главный панкреатический проток дистальной культи железы на 4-5 см вводят силиконовый дренаж (Фиг.2, поз.5) диаметром, соответствующим диаметру протока, который фиксируют к стенке протока кисетным швом (Фиг.2, поз.6) тонкой нерассасывающейся нитью.
После завершения дренирования и герметизации протоковой системы приступают к реконструктивному этапу. В верхний этаж брюшной полости, через окно в мезоколон проводят выключенную из пищеварения по Ру петлю тонкой кишки длиной 30-35 см (Фиг.3, поз.8). Непрерывность желудочно-кишечного тракта восстанавливают путем формирования межкишечного соустья по типу «конец в бок» (Фиг.2, поз.9). Формируют проксимальный концепетлевой панкреатикоэнтероанастомоз (Фиг.3, поз.10), при этом силиконовый дренаж (Фиг.3, поз.3), введенный в панкреатический проток, располагают в просвете выключенной петли тонкой кишки. Отступив 10-12 см от проксимального анастомоза, приступают к формированию дистального концепетлевого панкреатикоэнтероанастомоза (Фиг.4, поз.11), при этом силиконовый дренаж панкреатического протока проксимальной культи (Фиг.4, поз.3) проводят через зону дистального концепетлевого панкреатикоэнтероанастомоза (Фиг.4, поз.11) и вместе с введенным в главный панкреатический проток силиконовым дренажом дистальной культи (Фиг.4, поз.5) выводят через заглушенный конец выключенной петли тонкой кишки (Фиг.4, поз.12), где фиксируют кисетными швами мононити 3/0. Дренажи оставляют в просвете анастомозов до заживления.
Операцию заканчивают формированием подвесной энтеростомы (Фиг.4а), дренированием брюшной полости и послойным ушиванием послеоперационной раны.
Продолжительность стационарного лечения: индивидуальна, в зависимости от характера протекания болезни, наличия осложнений. Требования к результатам лечения: удовлетворительное общее состояние, отсутствие изменений в показателях крови, свидетельствующих о наличии активного воспалительного процесса.
Клинический пример.
Пациент С. 20 лет, и.б. №1856 поступил в отделение реконструктивно-пластической хирургии ОКБ 11.02.2010 г. с диагнозом: Состояние после тупой травмы живота. Наружный панкреатический свищ. 15.02.2010 г. выполнили операцию: лапаротомию, иссечение панкреатического свища, медиальную резекцию поджелудочной железы с формированием панкреатикоэнтероанастомозов по заявляемому методу. Послеоперационный период протекал гладко. При контрольных обследованиях показатели лабораторных и инструментальных данных без грубых нарушений. Больной был выписан в удовлетворительном состоянии на 14 сутки после операции. При контрольном осмотре через месяц после операции - состояние удовлетворительное. На сонограмме: головка и хвост поджелудочной железы не увеличены, панкреатический проток не расширен. Диспепсических и эндокринных нарушений нет. Дренажи из протоковой системы поджелудочной железы удалены.
Разработанный нами способ был применен у 5 больных, оперированных по поводу наружных панкреатических свищей. Послеоперационных осложнений и летальных исходов не наблюдалось. Все больные достигли полного выздоровления, реабилитация в послеоперационном периоде прошла в короткие сроки. Собственный опыт показал высокую эффективность заявляемого способа хирургического лечения свищей поджелудочной железы. Сокращается время пребывания больных в клинике, улучшаются результаты лечения больных в раннем послеоперационном периоде, снижается летальность.
Преимущества заявляемого способа хирургического лечения свищей поджелудочной железы.
1. Способ эффективно и надежно устраняет наружный панкреатический свищ посредством полной его ликвидации с измененными тканями поджелудочной железы в области основания свища.
2. Способ надежно профилактирует несостоятельность панкреатикоэнтероанстомозов за счет герметизации протоковой системы и отведения агрессивного панкреатического секрета посредством раздельного дренирования протоковой системы железы в период заживления соустий.
3. Способ позволяет осуществить профилактику экзокринной и эндокринной недостаточности поджелудочной железы.
Способ хирургического лечения свищей поджелудочной железы апробирован в клинике и может быть рекомендован к применению в хирургической практике в специализированных стационарах.
Способ хирургического лечения свищей поджелудочной железы, включающий медиальную резекцию поджелудочной железы и формирование между образовавшимися дистальной и проксимальной культями поджелудочной железы панкреатоэнтероанастомозов концепетлевой конструкции, отличающийся тем, что после выделения свища центральной локализации до его основания и мобилизации поджелудочной железы осуществляют его удаление вместе с фрагментом поджелудочной железы, после этого в главный панкреатический проток проксимальной и дистальной культи железы вводят силиконовые дренажи диаметром, соответствующим диаметру протока, которые фиксируют к стенке протока кисетным швом нерассасывающимся шовным материалом, формируют проксимальный концепетлевой панкреатикоэнтероанастомоз, при этом силиконовый дренаж, введенный в панкреатический проток, располагают в просвете выключенной петли тонкой кишки, затем отступив 10-12 см от проксимального анастомоза приступают к формированию дистального концепетлевого панкреатикоэнтероанастомоза, при этом силиконовый дренаж панкреатического протока проксимальной культи проводят через зону дистального концепетлевого панкреатикоэнтероанастомоза и вместе с введенным в главный панкреатический проток силиконовым дренажом дистальной культи выводят через заглушенный конец выключенной петли тонкой кишки, где фиксируют кисетными швами, при этом дренажи оставляют в просвете анастомозов до заживления, затем удаляют.