Способ восстановления наружного носа при субтотальных дефектах
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к онкологии, пластической и реконструктивной медицине, и может найти применение при восстановлении наружного носа в случае субтотальных дефектов. Сущность способа состоит в резекции и реконструкции, использовании лобного лоскута, формировании туннеля и последующем выведении лоскута через него. При этом лоскут деэпидермизируют соразмерно пострезекционному дефекту. Затем разворачивают его на 180 градусов вдоль спинки носа. После выведения через сформированный туннель осуществляют формирование эпителиальной внутренней выстилки неоноса покровными тканями лоскута. После чего производят свободную аутодермопластику для замещения наружной эпителиальной выстилки. Использование данного изобретения позволяет сократить общий срок лечения, снизить время хирургического лечения, улучшить эстетический результат, восстановить дефицит внутренней выстилки носа, а также защитную функцию носа. 11 ил., 1 пр.
Реферат
Предлагаемое изобретение относится к медицине, а именно онкологии, и может быть также использовано в пластической и реконструктивной хирургии, реабилиталогии.
Рак кожи в структуре общей онкологической заболеваемости населения РФ занимает второе место, на его долю приходится 9.3% и 13.3% соответственно женского и мужского населения.
Наиболее часто злокачественные новообразования кожи локализуются на открытых участках - щеках, носу, ушах, лбу, то есть областях, имеющих большую социальную значимость.
Хирургический способ используют как самостоятельный либо как компонент комбинированного/комплексного лечения в 83% случаях. При поражениях эпителия наружного носа даже с незначительной распространенностью исходом хирургического лечения являются значительные пострезекционные дефекты, приводящие к выраженной социальной дезадаптации. Калечащий исход зачастую является фактором, ведущим к отказу от лечения по инициативе больного. Избежать инвалидизации позволяет применение реконструктивных способов лечения, одномоментных либо отсроченных. В настоящее время доказано, что одномоментное проведение этапа реконструкции не влияет на прогноз заболевания и не мешает проведению специфических методов лечения (химиотерапии, лучевой терапии).
Восстановление наружного носа после удаления новообразования и других патологий осуществляют несколькими способами.
- Экзопротезированием.
Данный способ получил минимальное распространение по причине низкой эффективности, неестественности с точки зрения эстетики.
- С помощью использования собственных тканей больного - Филатовского стебля, индийским способом.
Недостатком данных способов является многоэтапность. Это минимум двухэтапность проведения лечения: на первом этапе производят формирование массива тканей в области будущего неоноса, последующими этапами - придание тканевому массиву собственно формы носа. Помимо этого техническая сложность многоэтапных данного типа хирургических вмешательств обусловливает более высокий риск развития периоперационных осложнений. Многоэтапность приводит к длительному выключению пациента из социальной жизни.
-Методом аутотрансплантации, использованием собственных
реваскуляризованных тканей больного, кожно-фасциальных лоскутов с осевым типом кровоснабжения, наибольшее распространение из которых получило использование лоскутов предплечья, латерального лоскута плеча.
Недостатками данного способа являются техническая сложность, необходимость обеспечения клиники дорогостоящим оборудованием, наличия специалиста-микрохирурга в штате учреждения, несоответствие текстуры и цвета тканей трансплантата и донорской зоны.
- За ближайщий аналог принят способ использования собственных тканей больного - перемещенных лоскутов с осевым типом кровоснабжения. На первом этапе, после выполнения резекции, проводят выкраивание лобного лоскута, размерами соответствующего требуемому объему замещения тканей, укладывают его на донорскую рану, развернув его вдоль собственной оси и перевернув относительно фронтальной оси, фиксируют путем наложения хирургических швов. На втором этапе, через 4-5 недель, после приживления лоскута, производят хирургическую коррекцию, заключающуюся в иссечении питающей ножки, избытка тканей.
Недостатки данной методики идентичны описанным во втором способе: многоэтапность, значительная травматизация, длительность лечения, необходимость заживления тканей полости носа вторичным натяжением, рубцевание преддверия носа, затруднение носового дыхания, значительный срок выключения пациента из социума.
Общий источник информации - /Reconstructive Facial Plastic Surgery. A Problem-Solving Manual, Hilko Weerda, 05 July 2001 Stuttgart/DE, стр.46-52.
Задачи изобретения: повышение надежности результатов лечения, устранение этапности хирургического лечения, сокращение длительности реабилитационного периода, снижение травматизации, достижение более высокой эстетичности неоноса.
Сущностью изобретения является разработка и создание способа восстановления наружного носа при субтотальных дефектах, включающего стандартное выкраивание лобного лоскута, при этом резекцию и реконструкцию выполняют одномоментно: лоскут деэпидермизируют соразмерно пострезекционному дефекту, формируют туннель путем сепаровки кожи субфасциально в области корня носа, разворотом на 180 градусов по отношению к дефекту выводят лоскут через туннель, восстанавливают объем тканей и форму неоноса с последующим формированием наружных покровных тканей с помощью аутодермопластики. В случае недостатка опорных структур - хрящевой, костной тканей - их дефицит восполняют за счет аутоткани реберного хряща или силиконового имплантата. В результате использования данного способа одномоментно создают объем мягких тканей, необходимый для формирования наружного неоноса, обеспечивается восстановление его внутреннего и наружного эпителиальных компонентов, восстанавливается защитная функция внешнего дыхания.
Способ апробирован на 12 больных. Из них 6 - пациенты женского пола от 66 до 72 лет и 6 - мужского от 50 до 65 лет. Реконструкция проводилась одномоментно с этапом резекции, выполненным по поводу злокачественного поражения кожи наружного носа. Техническим результатом использования способа является следующее: послеоперационный период протекает стандартно, без осложнений. Снятие кожных швов производят на 10 - 12 сутки. Заживление ран первичным натяжением. Пациенты возвращаются к социальной жизни (появление в обществе без необходимости ношения масок, повязок) через 2-3 недели после завершения лечения. По сравнению с ближайшим аналогом время хирургического лечения сократилось на 40-45%.
Способ осуществляют следующим образом. В условиях операционной, под общим обезболиванием, с ИВЛ посредством оротрахеальной интубации, после окончания этапа резекции/иссечения старых послеоперационных рубцов производят стандартное выкраивание срединного/парамедиального лобного кожно-фасциального лоскута с сохранением питающих сосудов (лобных и/или блоковых артерий и вен), размеры которого рассчитывают соответственно требуемому замещению с учетом размеров и формы краев реципиентной раны, необходимого объема тканей. Линией, от которой производят расчет, является передний край верхней стенки глазницы - место выхода на поверхность питающих сосудов лоскута. Максимальная ширина формируемого лоскута может составлять до 8 см, длина - соответственно требованиям. Возможна необходимость депиляции. После мобилизации лоскута, убеждения в его жизнеспособности выполняют деэпидермизацию конгруэнтно форме, направлению и размерам краев реципиентной раны: остаткам носовой перегородки хрящевой части, крыльев наружного носа, колумеллы. В области переносицы, корня носа формируют субфасциально туннель, соединяющий донорскую и рецепиентную раны, через который лоскут путем разворота на 180 градусов (turn-over) с воображаемой осью ротации, проходящей через фронтальную линию на уровне переднего края верхней стенки орбиты, пасуют в область пострезекционного дефекта. Сопоставляющими погружными узловыми рассасывающимися швами лоскут надежно фиксируют к реципиентной ране в соответствии с формой и размерами краев последней. При этом происходит сопоставление кожи лоскута с кожей преддверия полости носа, а участков деэпидермизации - с краями резекции. Для формирования каркасности в случаях недостатка хрящевой части носовой перегородки возможно использование аутотканей больного (фрагмент реберного хряща и др.) либо силиконового имплантата. Данные приемы выполняются известными способами. Поэтапно осуществяют тщательный гемостаз. Стандартно забранным расщепленным перфорированным дермальным лоскутом восполняют наружный эпителиальный компонент неоноса. Узловыми сопоставляющими нерассасывающимися швами фиксируют кожу расщепленного дермального лоскута к коже наружной поверхности рецепиентной раны. Также для замещения наружного покрова кожи неоноса возможно использование материала, полученного на этапе деэпидермизации; выполнение производится методом «марок». Донорскую рану, в зависимости от размеров, закрывают путем использования перемещеных локальных лоскутов либо свободной дермальной пластикой. Последний метод применим ввиду наличия благоприятных факторов репарации - подлежания хорошо васкуляризованных структур апоневроза. Полость носа тампонируют мазевым тампоном. Для обеспечения дыхания возможно использование силиконовых стентов. Для обеспечения прилегания свободных кожных лоскутов неоноса и лба, предотвращения их смещения и обеспечения благоприятных условий репарации возможно использование мазевого сетчатого материала («Бранолинд»). Носовой тампон удаляют на 5- 6 сутки. Снятие кожных швов осуществляют на 10-12 сутки.
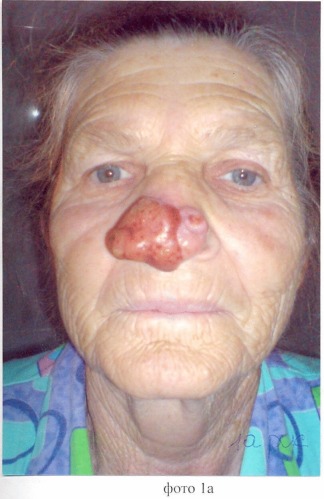
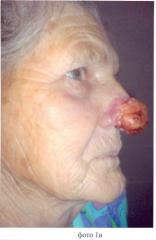
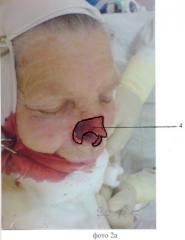
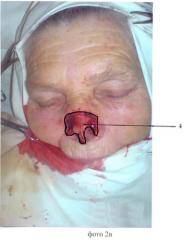
Пример продемонстрирован на фотографиях 1-15, где фото 1а, в - внешний вид больной до операции; 2а, в - этап резекции, внешний вид больной; 3 - этап реконструкции, выкраивание срединного лобного лоскута; 4 - этап реконструкции, формирование неоноса; 5 - этап ушивания раны, формирование нового преддверия полости носа; 6 - этап ушивания раны, формирование внешнего эпителиального компонента неоноса методом «марок», в качестве чего использован материал, полученный на этапе деэпидермизации; 7 - этап ушивания: этап ушивания реципиентной раны; 8 - этап ушивания: ушивание донорской раны; 9а, в - внешний вид больной, 2 сутки послеоперационного периода; 10а, в - внешний вид больной, 7 сутки послеоперационного периода; 11 - внешний вид больной через 12 месяцев.
Больная X., 69 лет (фото №1а, 1в), обратилась в августе 2009 г. в клинику с жалобами на наличие опухоли кожи. Болеет 3 года. До данной госпитализации специального лечения не получала. Предыдущие отказы от проведения хирургического лечения мотивировала калечащим исходом. После стандартного обследования выполнено хирургическое лечение в объеме субтотальной резекции наружного носа, одномоментной комбинированной пластики перемещенным срединным лобным лоскутом, свободной дермопластики.
После выполнения этапа резекции (фото 2а, 2в) проведено стандартное выкраивание соответствующего требуемого по форме и размерам пострезекционной рецепиентной раны 4 срединного лобного лоскута 1, его деэпидермизация 2 с оставлением симметричных кожных площадок 3 для формирования будущего преддверия полости носа 3 - (фото 3), который уложен на место реципиентной раны 4 путем переворота на 180 градусов по отношению к фронтальной оси (фото 4, п.1). Узловыми погружными сопоставляющими швами рассасывающимся монофиламентным шовным материалом №5 произведено формирование преддверия полости неоноса 3 (фото 5), узловыми сопоставляющими швами монофиламентным нерассасывающимся материалом №4 фиксирован лоскут 1 к рецепиентной ране 4. Методом «марок» сформирован внешний эпителиальный компонент неоноса, для чего использован материал, полученный на этапе деэпидермизации 6 (фото 6, 7). Ушита донорская рана 5, для чего в настоящем случае использован метод V-Y пластики (фото 8). В данном случае недостатка в хрящевой, костной ткани не имелось. Послеоперационный период протекал стандартно (фото 9а, 9в), заживление ран первичным натяжением (фото 10а, 10в). Больная до настоящего времени наблюдается. Рецидива нет. Эстетический эффект пациенткой расценен как очень хороший (фото 11). Функция внешнего дыхания сохранена.
Способ восстановления наружного носа при субтотальных дефектах, включающий резекцию и реконструкцию, использование лобного лоскута, формирование туннеля и последующее выведение лоскута через него, отличающийся тем, что лоскут деэпидермизируют соразмерно пострезекционному дефекту, разворачивают его на 180° вдоль спинки носа, и после выведения через сформированный туннель осуществляют формирование эпителиальной внутренней выстилки неоноса покровными тканями лоскута, после чего производят свободную аутодермопластику для замещения наружной эпителиальной выстилки.