Способ лечения оперированного незакрывшегося макулярного отверстия
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к офтальмологии, и может быть использовано при лечении макулярного отверстия сетчатки после проведенной операции. Для этого используют 60% раствор лорноксикама. Препарат инстиллируют в конъюнктивальную полость оперированного глаза по 1 капле 4 раза в день, в течение трех недель. Способ обеспечивает закрытие макулярного отверстия в короткие сроки за счет разработанных доз и режима введения препарата, впервые предложенного в виде глазных капель и обеспечивающего при таком использовании эффективное угнетение процессов воспаления в ткани сетчатки и стабильность полученного результата. 8 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при лечении макулярного отверстия сетчатки.
Долгие годы идеопатическое макулярное отверстие считалось практически неизлечимым состоянием, сопровождающимся потерей центрального зрения. В 1991 году Kelly and Wendel (Kelly N E, Wendel R T. Vitreous surgery for macular holes. Results from a pilot study. Arch Ophthalmol 1991. 109654-659) опубликовали первое сообщение об успешном хирургическом лечении данного заболевания.
Основной современный хирургический метод лечения макулярного отверстия заключается в витрэктомии pars-plana и в подавляющем большинстве случаев применяется удаление внутренней пограничной мембраны (ВПМ), операция завершается тампонадой газом. В 70-90% случаев хирургическое лечение приводит к закрытию макулярного отверстия. К осложнениям хирургического лечения макулярного отверстия относят формирование осложненной катаракты, ятрогенные разрывы сетчатки, отслойку сетчатки и повторное открытие макулярного отверстия, образование центральных и парацентральных скотом.
До настоящего времени причины возникновения разрывов окончательно не установлены. К настоящему времени все больше и больше находят подтверждений тому, что в развитии этих состояний немаловажную роль играют воспалительные реакции.
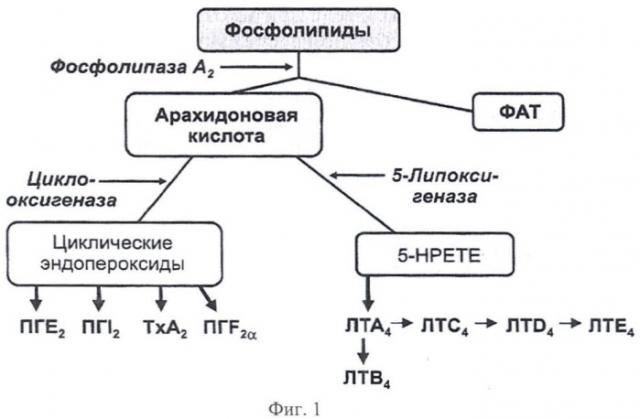
Провоспалительные простагландины относятся к первой волне организаторов воспалительной реакции. Для инициации их биосинтеза достаточно активировать фосфолипазу A2, далее поэтапно циклооксигеназу (ЦОГ) и простагландинсинтазы (фиг.1). От простагландинсинтаз зависит спектр синтезируемых клеткой простагландинов и набор далее запускаемых регуляторных реакций. Увеличение концентрации провоспалительных простагландинов активирует биосинтез провоспалительных цитокинов и молекул адгезии, миграцию клеток из кровеносного русла в область воспаления, т.е. инициирует развитие воспалительной реакции.
Согласно современным представлениям циклооксигеназа представляет собой полиферментный комплекс, включающий диоксигеназу, изомеразу, редуктазу и другие компоненты. Циклооксигеназа является гемопротеином, локализована в эндоплазматической сети вблизи мест высвобождения арахидоновой кислоты из мембранных фосфолипидов. ЦОГ существует в виде как минимум двух типов - ЦОГ-1 и ЦОГ-2. Их роль в превращениях арахидоновой кислоты в нормальных и патологических условиях различна. ЦОГ-1 является конститутивным ферментом, т.е. синтезируется под влиянием физиологических стимулов и присутствует в клетках постоянно. ЦОГ-1 катализирует синтез простагландинов, простациклина и тромбоксана, которые регулируют тонус сосудов и интенсивность микроциркуляции, деление клеток слизистой оболочки желудочно-кишечного тракта, выделительную функцию почек и др. ЦОГ-2 считается индуцибельной и провоспалительной изоформой фермента. Она экспрессируется в основном макрофагами, фибробластами, эндотелием и гладкими мышцами сосудов. При воспалении концентрация данной изоформы циклооксигеназы увеличивается до 80 раз.
Наиболее близким к заявленному способу является способ консервативного лечения макулярного отверстия, предложенный Kurz P.A. и Kurz D.E. (Kurz PA, Kurz DE. Macular hole closure and visual improvement with topical nonsteroidal treatment. Arch Ophthalmol. 2009 Dec; 127 (12): 1687-8). Они предлагают использовать такие нестероидные противовоспалительные средства (НПВС), как 0,5% кеторолак трометамин и 0,1% непафенак.
Недостатком способа является то, что кеторолак необходимо закапывать в глаз в течение 32 недель (8 месяцев), а напофенок - 11 недель (2,5 месяца). Через 6 недель после окончания использования лекарств происходит рецидив макулярного отверстия и отека.
Задачей изобретения является создание способа лечения оперированного незакрывшегося макулярного отверстия за счет уменьшения длительности инстилляций препарата в конъюнктивальную полость при сохранении высокой результативности и стабильности получаемого результата, а именно инволюция отека сетчатки, закрытие макулярного отверстия. Это достигается за счет более выраженного подавления активности ЦОГ 1 и 2 типов, снижения продукции интерлейкина-6 и NO, являющихся агрессивными медиаторами воспаления, угнетения высвобождение кислорода из активных лейкоцитов. Так же улучшается реология крови, уменьшается проницаемость стенки сосудов. Вследствие этого существенно подавляется процесс воспаления.
Технический результат при использовании изобретения - подавление активности ЦОГ 1 и 2 типов, снижения продукции интерлейкина-6 и NO, угнетение высвобождение кислорода из активных лейкоцитов, выраженное угнетение процессов воспаления, сокращение длительности лечения и стабильность полученного результата.
Технический результат достигается тем, что в способе лечения оперированного незакрывшегося макулярного отверстия, включающем применение нестероидных противовоспалительных средств (НПВС), согласно изобретению в качестве НПВС используют 60% раствор лорноксикама, который закапывают в оперированный глаз по 1 капле 4 раз в день, в течение трех недель.
При заявленном способе лечения длительность лечения уменьшается за счет того, что лорноксикам действует более эффективно за счет более длительного периода полувыведения в отличие от кеторолака, предложенного в прототипе, который относится к препаратам короткого действия. Кеторолак обладает слабой противовоспалительной активностью, лорноксикам - выраженной. Подавляя активность ЦОГ, лорноксикам влияет на многие звенья процесса воспаления:
1. Предупреждает повреждения клеточных структур, уменьшает проницаемость капилляров, что наиболее отчетливо ограничивает экссудативные проявления воспалительного процесса (торможение перекисного окисления липидов, стабилизация лизосомальных мембран, препятствующая выходу в цитоплазму и во внеклеточное пространство лизосомальных гидролаз).
2. Снижает интенсивность биологического окисления, фосфорилирования и гликолиза, что приводит к торможению выработки макроэргов, необходимых для биосинтеза веществ, транспорта жидкости и ионов металлов через клеточную мембрану, и многих других процессов, играющих важную роль в патогенезе воспаления (снижение энергообеспечения воспалительной реакции). Кроме того, влияние на тканевое дыхание и гликолиз изменяет пластический обмен, т.к. промежуточные продукты окисления и гликолитических превращений субстратов служат строительным материалом для различных синтетических реакций (например, биосинтез кининов, мукополисахаридов, иммуноглобулинов).
3. Тормозит синтез медиаторов воспаления (гистамин, серотонин, брадикинин, лимфокины, простагландины, факторы комплемента и другие, неспецифические эндогенные, повреждающие факторы).
4. Обладает цитостатическим действием, приводящим к торможению пролиферативной фазы воспаления.
5. Оказывает тормозящее влияние на гемокоагуляцию (прежде всего на угнетение агрегации тромбоцитов), что оказывается дополнительным, вторичным фактором противовоспалительного эффекта: уменьшение интенсивности свертывания в капиллярах воспаленных областей препятствует нарушению микроциркуляции.
За счет всех вышеперечисленных эффектов вызывается стойкое подавление процессов воспаления, а вследствие этого исчезновение отека сетчатки и закрытия макулярного отверстия.
Предлагаемый способ лечения незакрывшегося или рецидивирующего после субтотальной витрэктомии с удалением ВПМ сетчатки макулярного отверстия осуществляется следующим образом. Пациент в течение трех недель инстиллирует в конъюнктивальную полость больного глаза 60% раствор лорноксикама по 1 капле 4 раза в день.
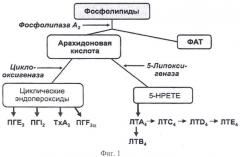
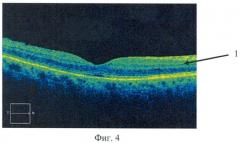
Изобретение поясняется фигурами 1-8. На фигуре 1 представлена схема метаболизма арахидоновой кислоты. Где 5-НРЕТЕ - 5-гидропероксиэйкозатетраеновая кислота; ПГЕ2, ПГ12, ПГР2 - простагландины; ТхА2 - тромбоксан А2; ЛТА4, ЛТВ4, ЛТС4, ЛТ04, ЛТЕ4 - лейкотриены; ФАТ - фактор активации тромбоцитов. На фиг.2 - схема метаболизма арахидоновой кислоты, на которой красными крестиками обозначено место действие в этой цепочке метаболизма неселективного блокатора циклооксигеназ лорноксикама. На фиг.3 изображено макулярное отверстие 2 стадии с задней отслойкой стекловидного тела, на фиг.4 изображен успешный результат оперативного лечения макулярного отверстия, на фиг.5 - киста в макулярной области, на фиг.6 - рецидив макулярного отверстия с кистозным отеком краев сетчатки и увеличением сетчатки по толщине, на фиг.7 - уменьшение отека нейроэпителия после одной недели использования капель лорноксикама, на фиг.8 изображено практически полное исчезновение (осталась небольшая отслойка нейроэпителия, не влияющая существенно на зрительные функции) отека нейроэпителия сетчатки и закрытие макулярного отверстия через три недели использования препарата.
Позицией 1 обозначена сетчатка, позицией 2 - макулярное отвертие, позицией 3 - стекловидное тело, позицией 4 - киста макулярной области, позицией 5 - отслойка нейроэпителия.
Клинический пример
72-летний мужчина обратился в клинику с жалобами на снижение зрения на правом глазу (OD), искажение предметов, выпадение центрального поля зрения. В анамнезе не было травм или внутриглазного воспаления. При оптической когерентной томографии (ОСТ), исследовании было обнаружено макулярное отверстие 2 стадии и частичная отслойка стекловидного тела (фиг.3). Vis OD=0,6 (ex). Сделали субтотальную витрэктомию с удалением ВПМ. Через месяц повторно сделали ОСТ исследование, которое показало отличный анатомический результат проведенной операции - макулярное отверстие закрылось (фиг.4). Зрение пациента так же улучшилось. Vis OD=0,9.
Однако уже через шесть месяцев пациент обратился с жалобами на умеренное снижение зрения, искажение линий. Vis OD=0,7. На ОКТ обнаружили кисту в макулярной области (ламеллярное отверстие) (фиг.5). Было принято решение о динамическом наблюдении клинического состояния сетчатки глаза. Еще через 2 месяца диагностировали макулярное отверстие 4 стадии (диаметр 176 мкм, у основания до 820 мкм) с кистозным отеком краев отверстия сетчатки и увеличением сетчатки по толщине (фиг.6). Vis OD=0,3. Проанализировав ситуацию, решили назначить пациенту лорноксикам в каплях. Через неделю использования капель была отмечена положительная динамика: отек нейроэпителия сетчатки уменьшился, существенных функциональных изменений зрения при этом не было (фиг.7). Еще через 2 недели использования лорноксикама добились практически полного исчезновения отека нейроэпителия сетчатки и закрытия макулярного отверстия (фиг.8). В фовеолярной области наблюдалась только небольшая локальная отслойка сетчатки, но и она практически исчезла еще через 3 недели, в течение которых пациент уже не принимал капель. Vis OD=0,9.
В течение пяти месяцев наблюдения состояние пациента остается стабильным.
Способ лечения оперированного незакрывшегося макулярного отверстия, включающий применение нестероидных противовоспалительных средств (НПВС), отличающийся тем, что в качестве НПВС используют 60% раствор лорноксикама, который закапывают в оперированный глаз по 1 капле 4 раза в день, в течение трех недель.