Способ остеосинтеза шейки бедренной кости с несвободной костной аутопластикой
Иллюстрации
Показать всеИзобретение относится к области медицины, в частности к травматологии и ортопедии. Выполняют открытую репозицию отломков шейки бедренной кости. Проводят жесткую стабильную фиксацию с компрессией костных отломков канюлированными винтами. Выделяют костный аутотрансплантат из гребня подвздошной кости на постоянной мышечно-сосудистой питающей ножке шириной 4 см, включающей осевой сосудистый пучок с постоянной ветвью верхней ягодичной артерии диаметром более 1 мм, которую выделяют из передней порции средней ягодичной мышцы без дистального ее отсечения. Выполняют несвободную пересадку костного фрагмента и размещают его в подготовленной канавке, расположенной параллельно оси шейки бедра. Вводят передний конец аутотрансплантата в предварительно сформированный паз в головке бедренной кости и дополнительно фиксируют его винтом. Способ обеспечивает консолидацию перелома шейки бедренной кости, снижение травматичности операции, снижение риска возможных нарушений кровоснабжения костного аутотрансплантата и улучшение кровоснабжения головки бедренной кости, дополнительную фиксацию отломков костным аутотрансплантатом. 10 ил., 1 пр.
Реферат
Изобретение относится к медицине, в частности к травматологии и ортопедии. Оно может быть использовано в ходе оперативного лечения больных с переломами шейки бедренной кости.
Ввиду неблагоприятной экологической обстановки, утяжеления травм и развития остеопороза у лиц среднего и пожилого возраста частота переломов шейки бедренной кости остается достаточно высокой и составляет по данным различных авторов 5,5-9% среди всех повреждений опорно-двигательной системы (Охотский В.П., 1995, Cummings S.R., 2002). По данным Войтовича А.В., (1996), частота переломов шейки бедра - 7,1% от всех переломов костей нижних конечностей.
Имеется отчетливая тенденция увеличения как абсолютного числа шеечных переломов бедренной кости, так и удельной доли переломов данной локализации среди общего числа травм опорно-двигательной системы.
По результатам проведенных в России исследований, переломы проксимального отдела бедренной кости возникают в 100,9 случаев на 100 тысяч населения и их число постоянно увеличивается (Гераськина Т.В., Глыбочко П.В., 2000; Михайлов Е.Е. с соавт., 1999; Цейтлин О.Я., 2003; Кривова А.В. с соавт., 2006).
С возрастом риск получить перелом проксимального отдела бедренной кости увеличивается, и в 50 лет составляет 1,8%, в 60 лет - 4%, в 70 лет - 18% и в 90 лет - 24% (Honton J.L., 1986).
При переломе шейки бедренной кости нарушается кровоснабжение головки бедра кости, что приводит к замедленной консолидации костных отломков или формированию ложных суставов в 18-35% случаев (Плиев Д.Г., 2009, Parker, 1994; Johansson, 2004). Несращение переломов шейки бедренной кости ведет к утрате трудоспособности и стойкой инвалидизации пострадавших, а у пожилых больных нередко приводит к летальному исходу на протяжении первого года после травмы. Поэтому разработка новых методик остеосинтеза при таких переломах, обеспечивающих надежную фиксацию костных отломков и улучшающих кровоснабжение головки бедренной кости остается актуальной задачей современной травматологии.
Близким к предложенному способу по технической сущности и функциональному назначению является известный способ лечения перелома шейки бедренной кости методом остеосинтеза канюлированными винтами с введением в зону перелома суспензии гидроксиаппатита через каналы винтов (Патент на изобретение RU 2148383 С1), который может рассматриваться в качестве аналога. Однако указанный способ имеет следующие недостатки:
- при его выполнении без артротомии и обнажения зоны перелома зачастую невозможно произвести точную анатомическую репозицию костных отломков, а неточная репозиция ведет к уменьшению поверхности контакта между отломками и затрудняет последующую их консолидацию;
- без вскрытия капсулы сустава невозможно полноценно эвакуировать внутрисуставную гематому и проверить стабильность фиксации костных отломков;
- при введении канюлированных винтов после достижения концом винта линии перелома удаляется направляющая спица, что значительно снижает стабильность выполненной репозиции и может привести к повторному смещению костных отломков при дальнейших манипуляциях;
- введение суспензии гидроксиаппатита в зону перелома вызывает дополнительное увеличение внутрисуставного давления, что неблагоприятно сказывается на кровоснабжении костных отломков и может нарушить контакт между ними за счет проникновения в межотломковую зону;
- кроме того, суспензия гидроксиаппатита является по сути инородным телом, что повышает риск развития гнойно-септических осложнений в послеоперационном периоде.
Наиболее близким по технической сущности предложенному нами способу является способ лечения дефекта проксимального отдела бедренной кости посредством несвободной пластики надкостнично-костным аутотрансплантатом из гребня подвздошной кости на дистальной питающей мышечной ножке, сформированной из переднего отдела средней ягодичной мышцы (Патент на изобретение RU 2003298 С1), который рассматривается нами в качестве прототипа.
Необходимо отметить, что методика формирования и несвободной пересадки кровоснабжаемого костного аутотрансплантата из гребня подвздошной кости на постоянной питающей ножке из переднего отдела средней ягодичной мышцы, описанная в прототипе, имеет ряд недостатков и может быть усовершенствована. В частности, способ-прототип имеет следующие недостатки:
- питающая мышечная ножка кровоснабжаемого костного аутотрансплантата очень массивная: ее ширина составляет 6-9 см, что делает ее формирование довольно травматичным;
- в ходе выделения костного аутотрансплантата для повышения его мобильности и увеличения дуги ротации отсекается дистальный конец мышечной ножки ниже вхождения в нее питающих ветвей верхних ягодичных сосудов, что увеличивает риск их повреждения, а также чревато развитием кровотечения и формированием гематомы;
- при несвободной пересадке кровоснабжаемого костного аутотрансплантата в зону реконструкции существует реальный риск перекрута и сдавления питающих ветвей верхних ягодичных сосудов, которые не защищены дистально отсеченной мышечной ножкой, что может привести к нарушению кровоснабжения перемещенного фрагмента подвздошной кости.
Следует также отметить, что несвободная пересадка кровоснабжаемого костного аутотрансплантата из крыла подвздошной кости на постоянной питающей мышечной ножке обеспечивает перенос в зону реконструкции костных фрагментов, сохранивших собственное сосудистое снабжение и способных улучшить питание проксимального отдела бедренной кости. Поэтому такой костный трансплантат пригоден не только для замещения дефектов указанной локализации, но может быть использован также для остеосинтеза при переломах шейки бедра с целью повышения стабильности фиксации костных отломков и улучшения кровоснабжения головки бедренной кости, что и является сущностью предложенного нами способа.
Для обоснования способа нами было проведено специальное топографо-анатомическое исследование на 12 фиксированных конечностях 7 трупов людей в возрасте от 47 до 67 лет. В ходе его выполнения производили прецизионное препарирование артериальных сосудов, проходящих в передней порции средней ягодичной мышцы. Кроме того, выполняли моделирование кровоснабжаемых костных аутотрансплантатов из гребня подвздошной кости на постоянной мышечно-сосудистой питающей ножке по нашей методике, предполагавшей их несвободную пересадку в область шейки бедренной кости и использование для остеосинтеза при ее переломах.
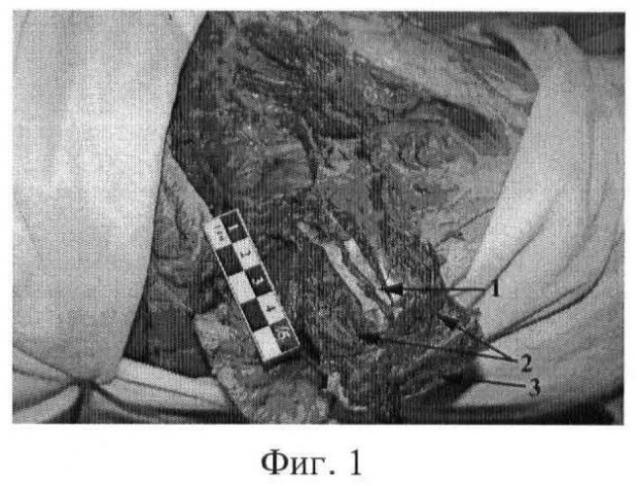
Проведенные прикладные топографо-анатомические исследования позволили установить, что в передней порции средней ягодичной мышцы шириной 4 см всегда проходят один или два осевых сосудистых пучка, являющихся ветвями верхних ягодичных сосудов. При этом каждый из этих пучков состоит из артерии диаметром от 1 до 1,8 мм и сопутствующих вен, располагается параллельно ходу мышечных волокон и достигает гребня подвздошной кости по наружной его поверхности (фиг.1). Поэтому ширина мышечно-сосудистой питающей ножки кровоснабжаемого костного аутотрансплантата из гребня подвздошной кости может составлять 4 см, что вполне достаточно для его питания с учетом топографии и диаметра кровеносных сосудов, проходящих в передней порции средней ягодичной мышцы.
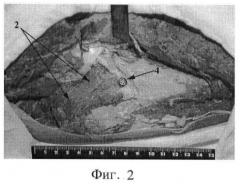
Моделирование предложенной операции остеосинтеза шейки бедренной кости с несвободной костной аутопластикой на анатомическом материале показало, что при ширине питающей мышечно-сосудистой ножки 4 см ее длина может составлять от 10 до 12 см. При этом костный аутотрансплантат из гребня подвздошной кости может быть пересажен в область шейки бедра с сохранением питающих его сосудов без отсечения мышечной ножки ниже вхождения в нее ветвей верхней ягодичной артерии и вены (фиг.2).
Техническим результатом предложенного изобретения является консолидация перелома шейки бедренной кости, снижение травматичности операции несвободной костной аутопластики за счет пересадки кровоснабжаемого костного фрагмента на сравнительно более тонкой постоянной питающей мышечно-сосудистой ножке, уменьшение риска возможных нарушений кровоснабжения костного аутотрансплантата, связанных с перекрутом и сдавлением питающих ветвей верхних ягодичных сосудов, которые в нашем варианте защищены сохраненной мышечной ножкой, выделенной без дистального ее отсечения, а также дополнительная фиксация отломков с использованием костного аутотрансплантата и улучшение кровоснабжения головки бедренной кости за счет пересаженного кровоснабжаемого костного фрагмента для предупреждения нарушений консолидации костных отломков.
Результат достигается за счет того, что вначале выполняют артротомию тазобедренного сустава, открытую репозицию отломков шейки бедренной кости, эвакуацию внутрисуставной гематомы, введение и постепенное поочередное подтягивание канюлированных винтов. Затем формируют на передней поверхности шейки бедра параллельно ее оси костную канавку и паз в головке бедренной кости. Далее выделяют кровоснабжаемый аутотрансплантат из гребня подвздошной кости размерами 6×1,5×1 см, отступя на 2-3 см кзади от верхней передней подвздошной кости, формируют без дитального отсечения его питающую мышечно-сосудистую ножку длиной 10-12 см и шириной 4 см, включающую переднюю порцию средней ягодичной мышцы и осевой сосудистый пучок с постоянной ветвью верхней ягодичной артерии диаметром более 1 мм. Затем пересаживают в область шейки бедренной кости сформированный кровоснабжаемый костный аутотрансплантат на постоянной питающей мышечно-сосудистой ножке, размещают его в подготовленной костной канавке с введением переднего конца в предварительно сформированный паз в головке бедренной кости и фиксируют его винтом в межвертельной области, благодаря чему обеспечивается дополнительная фиксация костных отломков и улучшается кровоснабжение головки бедра.
Следует отметить, что мышечно-сосудистая питающая ножка костного аутотрансплантата шириной всего 4 см, выделенная без дистального ее пересечения по предложенной нами методике, гарантированно включает достаточно крупные осевые питающие сосуды и обеспечивает надежное кровоснабжение пересаживаемого костного фрагмента. При этом вдвое более узкая по сравнению с прототипом питающая ножка более пластична и позволяет пересаживать кровоснабжаемый фрагмент гребня подвздошной кости в область шейки бедренной кости без опасного перегиба и сдавления питающих его ветвей верхних ягодичных сосудов. Кроме того, сохранение дистальной части мышечно-сосудистой ножки, которая в отличие от прототипа не пересекается, защищает питающие костный фрагмент сосуды, способствует снижению риска нарушений его питания и уменьшает травматичность операции.
В отличие от аналога, предложенный способ остеосинтеза шейки бедренной кости с несвободной костной аутопластикой предполагает вскрытие капсулы тазобедренного сустава, что позволяет полностью эвакуировать имеющуюся гематому с целью декомпрессии и улучшения кровоснабжения костных отломков, а также произвести полноценную репозицию и надежную их фиксацию канюлированными винтами. Кроме того, кровоснабжаемый аутотрансплантат из гребня подвздошной кости, пересаженный в несвободном варианте на постоянной мышечно-сосудистой питающей ножке, обеспечивает дополнительную фиксацию костных отломков и улучшает их кровоснабжение.
Таким образом, предложенная нами методика остеосинтеза шейки бедренной кости с несвободной костной аутопластикой обладает существенными отличиями как от аналога, так и от прототипа.
На фигурах изображены:
Фигура 1. Результат препарирования питающей мышечно-сосудистой ножки после формирования на препарате правой ноги и таза костного аутотрансплантата из гребня подвздошной кости по предложенному способу, где 1 - питающая ветвь верхней ягодичной артерии, 2 - мышечная ножка из передней порции средней ягодичной мышцы шириной 4 см, 3 - выделенный костный аутотрансплантат.
Фигура 2. Результат моделирования предложенной операции на препарате правой нижней конечности и таза, где 2 - мышечная ножка из передней порции средней ягодичной мышцы шириной 4 см, 4 - шляпка винта, фиксирующего дистальный отдел трансплантата в канавке на шейке бедренной кости. Выделенный фрагмент из гребня подвздошной кости пересажен в область шейки бедренной кости на постоянной мышечно-сосудистой ножке, помещен в предварительно сделанную костную канавку, введен передним концом в предварительно подготовленный паз в головке бедра и дополнительно фиксирован винтом в межвертельной области.
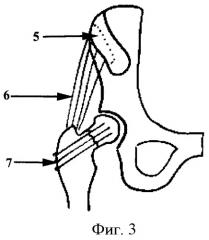
Фигура 3. Схема предложенной операции до этапа несвободной костной пластики: 5 - границы формирования костного аутотрансплантата из гребня подвздошной кости; 6 - волокна средней ягодичной мышцы с осевым питающим сосудистым пучком; 7 - канюлированные винты, введенные для фиксации перелома шейки бедренной кости.
Фигура 4. Схема предложенной операции после выполнения этапа несвободной костной пластики, где 2 - сохраненная после пересадки постоянная питающая мышечно-сосудистая ножка, 3 - перемещенный и фиксированный в области шейки бедра аутотрансплантат из гребня подвздошной кости.
Фигура 5. Рентгенограмма правого тазобедренного сустава пациента С., 48 лет, в переднезадней проекции через 3 часа после травмы, приведшей к трансцервикальному перелому правой бедренной кости.
Фигура 6. Рентгенограмма правого тазобедренного сустава пациента С., 48 лет, в аксиальной проекции через 3 часа после травмы.
Фигура 7. Рентгенограмма правого тазобедренного сустава пациента С., 48 лет, в переднезадней проекции непосредственно после выполнения предложенной операции остеосинтеза шейки бедренной кости с несвободной костной аутопластикой.
Фигура 8. Рентгенограмма правого тазобедренного сустава пациента С., 48 лет, в аксиальной проекции непосредственно после выполнения предложенной операции остеосинтеза шейки бедренной кости с несвободной костной аутопластикой.
Фигура 9. На рентгенограмме правого тазобедренного сустава в переднезадней проекции у пациента С., 48 лет, консолидация костных отломков через 8 месяцев после выполнения предложенной операции.
Фигура 10. На рентгенограмме правого тазобедренного сустава в аксиальной проекции у пациента С., 48 лет, консолидация костных отломков через 8 месяцев после выполнения предложенной операции.
Предложенный способ осуществляют следующим образом.
Вначале дугообразным разрезом от передневерхней подвздошной кости до подвертельной области послойно обнажают передненаружный отдел гребня подвздошной кости, прикрепляющуюся к нему переднюю порцию средней ягодичной мышцы, выполняют артротомию поврежденного тазобедренного сустава, эвакуируют внутрисуставную гематому. Далее находят отломки шейки бедренной кости и выполняют их анатомическую репозицию. Затем под контролем электронно-оптического преобразователя из области ската под большим вертелом через шейку бедра в головку бедренной кости проводят три резьбовые спицы. По ним полым сверлом формируют костные каналы, которые обрабатывают канюлированным метчиком, не удаляя спиц. Далее по сформированным каналам последовательно проводят три канюлированных винта с концевой резьбой 6,5 мм и длиной резьбовой части 16 или 32 мм в зависимости от величины фрагмента головки бедра. Винты поочередно подтягивают, создавая необходимую жесткую фиксацию и компрессию костных отломков. Затем осуществляют контроль стабильности остеосинтеза посредством тракции однозубыми крючками в зоне перелома. В случае выявления нестабильности фиксации канюлированные винты проводят повторно до создания жесткой фиксации.
Следующим этапом на передней поверхности шейки бедренной кости параллельно ее оси формируют остеотомом будущее ложе костного аутотрансплантата - костную канавку размерами 6×1,5×1 см. В головке бедренной кости формируют сверлом паз длиной 1,0-1,5 см и шириной около 1,5 см. Затем производят формирование костного аутотрансплантата из передних отделов гребня подвздошной кости размерами 6×1,5×1 см, отступя на 2-3 см кзади от верхней передней подвздошной кости. При этом отщепляют только наружную кортикальную пластинку этой кости с прилежащим к ней слоем губчатой костной ткани (фиг.3). Взятие костного фрагмента осуществляют остеотомом таким образом, чтобы сохранить прикрепляющиеся к нему волокна передней порции средней ягодичной мышцы, в которой проходят питающие кость ветви верхних ягодичных сосудов. Далее осторожно формируют мышечно-сосудистую питающую ножку аутотрансплантата шириной 4 см, толщиной 1-2 см и длиной от 10 до 12 см с проходящим в ее толще осевым сосудистым пучком.
На следующем этапе операции костный аутотрансплантат разворачивают кпереди на питающей мышечно-сосудистой ножке примерно на 90°, низводят и помещают в костную канавку, предварительно подготовленную на передней поверхности шейки бедренной кости. При этом внутреннюю губчатую часть аутотрансплантата адаптируют к воспринимающему костному ложу и полностью перекрывают зону перелома. Передний конец пересаживаемого костного фрагмента отделяют от мышечной ножки на протяжении 1-1,5 см, адаптируют по форме к костному пазу в головке бедра и вводят его в этот паз с плотной импакцией. Задний конец костного аутотрансплантата фиксируют к бедренной кости в межвертельной области кортикальным винтом (фиг.4). Операционную рану послойно ушивают с оставлением двух дренажей: у ложа костного аутотрансплантата и в подфасциальном слое.
Клинический пример: Больной С., 48 лет, поступил в клинику РНИИТО им. Р.Р.Вредена по поводу трансцервикального перелома шейки правой бедренной кости (Гарден IV) с выраженным смещением костных отломков (фиг.5, 6). Ему был выполнен остеосинтез шейки правой бедренной кости канюлированными винтами с несвободной костной аутопластикой по предложенной нами методике. В ходе операции произвели артротомию правого тазобедренного сустава, эвакуацию внутриартикулярной гематомы, открытую репозицию отломков шейки бедра с практически полным анатомическим их сопоставлением. Далее был выполнен остеосинтез тремя канюлированными винтами с созданием равномерной компрессии в зоне перелома за счет поочередного докручивания винтов, проведен интраоперационный контроль стабильности остеосинтеза. Затем была произведена несвободная пластика шейки бедра кровоснабжаемым костным аутотрансплантатом, выделенным на узкой (шириной 4 см) мышечно-сосудистой питающей ножке из передней порции средней ягодичной мышцы, пересаженным и фиксированным в области реконструкции по разработанной методике (фиг.7, 8).
Послеоперационный период протекал без осложнений. Через 5 месяцев после операции по результатам контрольного осмотра и рентгенографии было отмечено сращение перелома шейки правой бедренной кости с полной остеоинтеграцией пересаженного костного аутотрансплантата и хорошим восстановлением функции правого тазобедренного сустава. Винты были удалены через 8 месяцев после операции (фиг.9, 10).
Способ остеосинтеза шейки бедренной кости с несвободной костной аутопластикой, включающий открытую репозицию и жесткую стабильную фиксацию с компрессией костных отломков канюлированными винтами, а также несвободную пластику шейки бедра кровоснабжаемым аутотрансплантатом из гребня подвздошной кости, отличающийся тем, что костный аутотрансплантат пересаживают на постоянной мышечно-сосудистой питающей ножке шириной 4 см, гарантированно включающей осевой сосудистый пучок с постоянной ветвью верхней ягодичной артерии диаметром более 1 мм, которую выделяют из передней порции средней ягодичной мышцы без дистального ее отсечения, далее выполняют несвободную пересадку костного фрагмента и размещают его в подготовленной канавке, расположенной параллельно оси шейки бедра, а затем вводят передний конец аутотрансплантата в предварительно сформированный паз в головке бедренной кости и дополнительно фиксируют его винтом.