Способ удаления параганглиомы латерального основания черепа отиатрической формы
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к оториноларингологии. Сущность способа состоит в осуществлении заушного доступа, отсепаровке мягких тканей и кожи наружного слухового прохода, создании трепанационной полости и удалении опухоли, по возможности с сохранением системы слуховых косточек. При этом выполняют тимпанотомию для правого уха с 5 часов до 12 часов, а для левого уха с 12 часов до 7 часов. Формируют малую трепанационную полость, лимитируемую распространненостью опухоли. Причем при распространении опухоли в аттик производят аттико-адитотомию, при распространении в ретротимпанум производят вскрытие тимпанального синуса, при распространении в гипотимпанум производят гипотимпанотомию, а при распространении в пещеру сосцевидного отростка выполняют антротомию. Затем коагулируют основной питающий сосуд. В том случае, если система слуховых косточек нарушена, производят оссикулопластику. Использование данного изобретения позволяет одномоментно выполнить тотальное удаление опухоли и сохранить или восстановить механизм звукопроведения среднего уха, т.е. провести тимпанопластику. 1 з.п. ф-лы, 7 ил., 2 пр.
Реферат
Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при хирургическом лечении пациента с отиатрической формой параганглиомы латерального основания черепа.
Параганглиома латерального основания черепа (или гломусная опухоль уха) - чрезвычайно васкуляризированное новообразование из параганглионарной ткани симпатических ганглиев, ассоциированных с барабанным нервом или сосцевидной ветвью блуждающего нерва.
В литературе имеет множество синонимов - хемодектома, гломангиома, гломусангиома, гломическая опухоль, рецептома и ряд других. К отиатрической форме относятся параганглиомы латерального основания черепа типов A и B по классификации Fisch и Mattox, то есть те случаи, при которых опухоль лимитирована границами барабанно-сосцевидного комплекса височной кости.
Тимпанопластика - функционально-реконструктивное хирургическое вмешательство на ухе, выполняемое с целью создания воздухоносной барабанной полости, включающее реконструкцию слуховых косточек (оссикулопластика) и барабанной перепонки (мирингопластика).
Общепризнанным способом лечения параганглиом латерального основания черепа отиатрической формы является хирургический, заключающийся в их тотальном удалении.
С момента открытия этих опухолей хирургическое вмешательство заключалось в выполнении радикальной операции с последующим удалением опухоли. Для уменьшения интраоперационной кровопотери в последнее десятилетие выполняется на предоперационном этапе суперселективная эмболизация ветвей, непосредственно питающих опухоль.
Известен способ удаления параганглиомы латерального основания черепа отиатрической формы (см. Вайшенкер П.Г. «Хирургическое лечение гломусных опухолей среднего уха и яремной ямки». Вестник оториноларингологии, 1976, №3, стр.72-76).
При использовании данного способа производят разрез длиной до 7 см по линии прикрепления ушной раковины, что обеспечивает широкий подход к опухоли. У отдельных больных разрез продолжают по переднему краю кивательной мышцы. После отслойки кожи верхней, задней и частично нижней стенок наружного слухового канала выкраивают нижний и верхний лоскуты для последующей кожной пластики.
Это позволяет расширить операционное поле, что одновременно является подготовкой к завершению вмешательства, так как во время энуклеации опухоли, как правило, возникает профузное кровотечение, мешающее формированию кожных лоскутов.
Для обнажения опухоли удаляют кортикальный слой сосцевидного отростка, а также заднюю и верхнюю стенки костного слухового канала. Для более широкого подхода к нижним отделам барабанной полости заднюю стенку слухового канала истончают на 1-2 мм ниже уровня горизонтального полукружного канала, а также частично удаляют нижнюю стенку костного слухового канала.
Второй этап операции начинают обнаружением части опухоли в медиальных отделах сосцевидного отростка красного или розового цвета с гладкой или слегка неровной поверхностью, кровоточившей при прикосновении. Для уменьшения кровотечения весьма осторожно удаляют кость вокруг новообразования. Второй этап операции завершается, когда опухоль остается связанной с костью небольшим основанием, переходящим без видимой границы в окружающую ткань. В зависимости от величины опухоль захватывают ушными щипцами или острой ложкой и удаляют. Для остановки кровотечения костную рану туго тампонируют турундами с йодоформом или пастой Васильевой.
Недостатком данного способа является создание большой трепанационной полости и высоким риском кровотечения и повреждения анатомических структур височной кости (твердая мозговая оболочка, сигмовидный синус, полукружные канальцы).
Кроме этого, сангвинация после удаления опухоли свидетельствует о ее неполной резекции, также вопрос с реконструкцией слуха не разрешен.
Известен также способ удаления параганглиомы латерального основания черепа отиатрической формы путем выполнения задней тимпанотомии (см. Forest J.A. III, Jackson C.G., McGrew B.M. Long-Term Control of Surgically Treated Glomus Tympanicum Tumors // Otol Neurotol. - 2001. - Vol.22, Iss.2. - P.232-6).
При использовании данного способа выполняют стандартный дугообразный разрез по заушной складке, широко снимают кортикальный слой сосцевидного отростка, практически тотально высверливают его ячеистую структуру с обнажением сигмовидного синуса, твердой мозговой оболочки, синодурального угла, латерального и заднего полукружных канальцев.
Далее высверливают кость в проекции лицевого синуса ретротимпанума, таким образом, выполняют заднюю тимпанотомию. Этот подход делает возможным получить доступ к системе слуховых косточек, барабанной перепонке, лабиринту, внутренней сонной артерии и лицевому нерву. Костное барабанное кольцо остается интактным с сохранением тонкого костного мостика в проекции проводника в пещеру. Трепанационную полость в дальнейшем выполняют мышечным или жировым лоскутом.
Недостатками данного способа является то, что этот доступ применим только при небольших размерах опухоли. Через заднюю тимпанотомию невозможно осуществить достаточный обзор передних отделов барабанной полости (в частности, слуховой трубы), адекватную ревизию синусов ретротимпанума и ниш окон.
Необоснованно создание описываемой крупной трепанационной полости при отсутствии в ней опухоли, кроме этого, возрастает вероятность повреждения мозговой оболочки или сигмовидного синуса, а при выполнении тимпанотомии - риск повредить лицевой нерв.
Также не удается выполнить ревизию хода барабанного нерва, с целью предупреждения рецидива. Затруднено проведение реконструкции механизма звукопроведения, что требует проведения дополнительно эндауральной тимпанотомии.
Наиболее близким по технической сущности к заявляемому решению является способ удаления параганглиомы латерального основания черепа отиатрической формы (см. Ланцов А.А., Мефодовский А.А., Крюков П.В. «Хирургическое лечение гломусных опухолей среднего уха». Вестник оториноларингологии, 2001, №3, стр.12-13).
При использовании данного способа осуществляют позадиушный подход, после его выполнения, отсепаровки кожи верхней, задней и частично нижней стенок наружного слухового прохода выкраивают нижние и верхние лоскуты для последующей кожной пластики, так как это позволяет расширить операционное поле.
При обнаружении опухоли для уменьшения кровотечения удаляют кость вокруг новообразования, в том числе максимально удаляя заднюю стенку вдоль фаллопиева канала до дна барабанной полости.
При этом создается единая полость между слуховым проходом и сосцевидным отростком (то есть выполняется радикальная операция), в которой гломусная опухоль хорошо контурируется, занимая лишь передний отдел вновь образованной полости.
Когда опухоль остается связанной с костью небольшим основанием, ее захватывают ушными щипцами или острой ложкой и удаляют. Для остановки кровотечения рану туго тампонируют турундами с йодоформом. При необходимости переливаются кровь или кровезаменители. В послеоперационный период назначаются антибиотики, седативные средства. Турунду удаляют на 6-8-й день после операции.
Недостатками данного способа являются: создание объемной полости с большим количеством «клювов» и «узур», высокой шпорой лицевого нерва, из-за развивающегося кровотечения, что приводит к возникновению болезни оперированного уха (гноетечение, дефекты эпидермизации и прочее); отсутствие контроля над кровопотерей, что делает невозможным проведение реконструкции системы слуховых косточек.
Кроме этого, работа острой ложкой опасна в плане повреждения синуса яремной луковицы овального окна и лицевого нерва.
Технический результат заявляемого решения заключается в одномоментном выполнении удаления опухоли и сохранении или восстановлении механизма звукопроведения, то есть тимпанопластики.
Для достижения указанного технического результата в способе удаления параганглиомы латерального основания черепа отиатрической формы, включающем заушный доступ, отсепаровку мягких тканей и кожи наружного слухового прохода, создание трепанационной полости и удаление опухали, согласно предложению опухоль удаляют, по возможности сохраняя систему слуховых косточек, при этом выполняют тимпанотомию для правого уха с 5 часов до 12 часов, для левого уха с 12 часов до 7 часов, формируют малую трепанационную полость, лимитируемую распространненостью опухоли, причем при распространении опухоли в аттик производят аттико-адитотомию, при распространении в ретротимпанум производят вскрытие тимпанального синуса, при распространении в гипотимпанум производят гипотимпанотомию, при распространении в пещеру сосцевидного отростка выполняют антротомию, а затем коагулируют основной питающий сосуд и, если система слуховых косточек нарушена, производят оссикулопластику.
Также, согласно предложению, при выполнении аттико-адитотомии, или вскрытии тимпанального синуса, или выполнении гипотимпанотомии производят высверливание кости в пределах 1-5 мм и более.
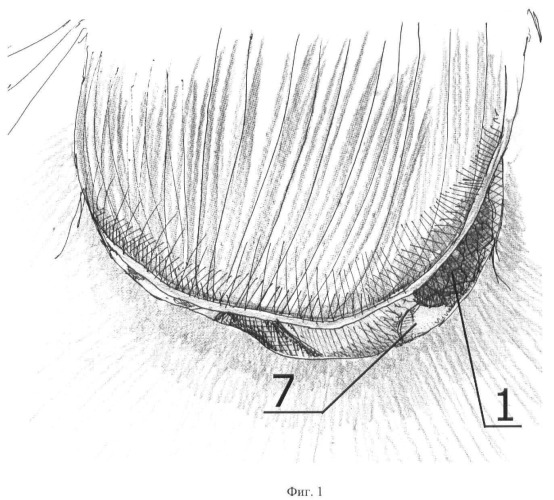
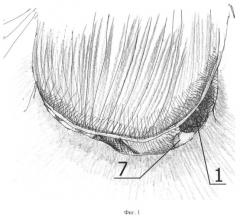
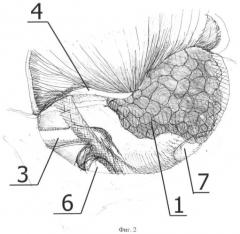
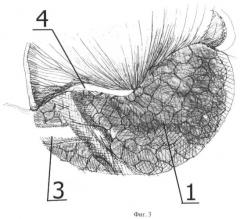
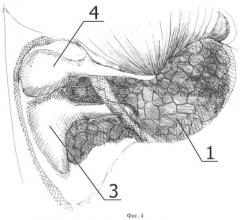
Способ иллюстрируется чертежами, где на фиг.1 схематично представлен этап операции после выполнения тимпанотомии; на фиг.2 схематично представлен этап операции ревизии барабанной полости, при котором опухолевый субстрат хорошо визуализируется и соответствует типу А по классификации Fisch&Mattox; на фиг.3 схематично представлен этап операции ревизии барабанной полости, при котором опухолевый субстрат полностью не визуализируется и соответствует типу В по классификации Fisch&Mattox; на фиг.4 схематично представлен этап операции, при котором выполнена аттико-адитотомия, частично удалены задний и нижний участки костного барабанного кольца, при этом границы опухолевого субстрата полностью визуализируются в операционном поле; на фиг.5 схематично представлен этап операции, при котором удалены наковальня и головка молоточка, при этом опухолевый субстрат становится доступным для манипуляций; на фиг.6 схематично представлен этап операции, при котором опухолевый субстрат удален, коагулирован источник роста, находящийся в проекции хода барабанного нерва, хорошо визуализируются дополнительные очаги роста опухоли, доступные для коагуляции; на фиг.7 схематично представлен этап операции, при котором опухолевый субстрат и дополнительные очаги опухоли уже коагулированы, ригидным эндоскопом проводят ревизию синусов и ниши окон, после чего барабанная полость готова к проведению реконструкции системы звукопроведения.
На чертежах использованы следующие позиции: 1 - опухолевый субстрат, 2 - добавочные очаги опухоли, 3 - наковальня, 4 - молоточек, 5 - лицевой синус, 6 - овальное окно, 7 - круглое окно, 8 - зона первичного роста опухоли, 9 - ригидный эндоскоп с углом обзора 30 градусов, 10 - стремя.
Способ осуществляют следующим образом.
В качестве предоперационной подготовки за 24-72 часа выполняют ангиографию бассейна наружной сонной артерии со стороны поражения с последующей суперселективной эмболизацией микрочастицами (100-1000 нм) поливинилалкоголя ветвей, непосредственно питающих опухоль.
Используют общую (интубационный наркоз, нейролептаналгезия) анестезию. Положение пациента во время операции - лежа на спине, голова повернута в сторону оперируемым ухом кверху.
Вначале производят антисептическую обработку кожи ушной раковины, заушной области и наружного слухового прохода.
После чего выполняют дугообразный разрез кожи и мягких тканей до кости в заушной области длиной около 5 см и отсепаровку мягких тканей. В верхнем углу раны производят выделение фрагмента аутофасции височной мышцы диаметром 2-2,5 см.
Далее выполняют отсепаровку кожи задней стенки наружного слухового прохода, тимпанотомией (фиг.1).
Для правого уха выполняется тимпанотомия с 5 до 12 часов. Для левого уха выполняется тимпанотомия с 12 до 7 часов. Эти этапы позволяют достичь широкого обзора операционного поля и на его завершении визуализировать опухоль 1 полностью (тип А1 - фиг.2) или частично (типы А2 и В - фиг.3).
Затем производят ревизию барабанной полости, при этом оценивают объем распространения опухоли, например, в слуховую трубу, ретротимпанум, гипотимпанум, аттик (для типов А2 и В), а для типа А1 исключают возможные добавочные очаги 2 развития опухоли, которые могут находиться по ходу барабанного нерва.
Для типа А1 оперативное вмешательство продолжают деструкцией субстрата опухоли гальванокаутером, ультразвуковым скальпелем или СО2-лазером.
Для типов А2 и В тимпанотомия адекватную визуализацию обеспечивает только в ограниченном ряде случаев (тип А2 - распространение только в слуховую трубу), поэтому для удаления опухоли из аттика и входа в пещеру выполняют аттикоадитотомию (фиг.4) и удаляют наковальню 3 и головку молоточка 4 (фиг.5); из гипотимпанума фрезой убирают костное барабанное кольцо над гипотимпанумом; из синусов ретротимпанума фрезой снимают костное барабанное кольцо сзади, открывают лицевой синус 5 и при необходимости производят истончение задней костной стенки до уровня нисходящей части лицевого нерва, что обеспечивает расширенный доступ к синусам и овальному 6 и круглому 7 окнам лабиринта.
Далее опухоль сдавливают ватными шариками и удаляют по возможности единым блоком щипцами-чашечками, а также с помощью описанных выше методов производят ее деструкцию. Ключевой момент на этом этапе заключается в обнаружении основного питающего опухоль костного сосуда, который совпадает с зоной первичного роста опухоли 8 на медиальной стенке барабанной полости, ближе к гипотимпануму (в проекции хода барабанного нерва), и его коагуляции, что позволяет достичь гемостаза. После чего весь ход барабанного нерва по всей возможной длине коагулируют гальванокаутером, что позволяет разрушить возможные дополнительные очаги развития гломусной опухоли (фиг.6).
Особое внимание уделяют фрагментам опухоли в нише круглого окна, лицевом и барабанном синусах, в ячейках гипотимпанума, ревизию этих отделов производят ригидным эндоскопом 9 с углом обзора 30 градусов или микрозеркалом (фиг.7).
Во время оперативного вмешательства в зависимости от размеров дефекта барабанной перепонки и необходимости выполнения оссикулопластики производят забор нескольких видов аутотрансплантатов. Источником аутотрансплантата фасции служит фасция височной мышцы, а сам трансплантат после высушивания представляет собой пластинку овальной формы с примерными объемами 0,1-0,5×7-10×9-12 мм. Аутотрансплантат хряща представляет собой пластинку размерами 0,5×2,5×3,5 мм с закругленными краями, его источником является хрящ козелкам (tragus) или полости раковины (cavum conchae). Аутожировой трансплантат берут из подкожного слоя заушного разреза.
Если цепь слуховых косточек после проведенных манипуляций остается интактной - барабанную перепонку укладывают на место, при появлении возможных перфораций выполняют мирингопластику аутожиром или аутофасцией. По периферии аутофасциальный трансплантат прикрывают предварительно смещенной кожей наружного слухового прохода для лучшего питания и дополнительной фиксации двухслойного трансплантата.
При удалении слуховых косточек выполняют оссикулопластику частичным оссикулярным протезом путем установки протеза на головку стремени 10 (partial ossicular replacement prosthesis - PORP) или полным (total ossicular replacement prosthesis - TORP) протезом с отграничением шляпки протеза пластинкой аутохряща от барабанной перепонки или неотимпанальной мембраны, используемой при мирингопластике.
Операцию заканчивают фиксацией двухслойного трансплантата путем тампонады наружного слухового прохода, например гемостатической губкой или шелковой нитью. Заушную рану послойно ушивают, при необходимости устанавливают дренаж.
Способ поясняется следующими примерами.
Пример 1. Больная Б., 1945 г.р. поступила в клинику отдела патофизиологии уха ФГУ «Санкт-Петербургский НИИ уха, горла, носа и речи Минздравсоцразвития РФ» с диагнозом: параганглиома латерального основания черепа справа, тип A2 по Fisch, правосторонняя кондуктивная тугоухость 2 степени.
При поступлении пациентка предъявляла жалобы на снижение слуха и чувство пульсации в правом ухе. Из анамнеза известно, что у пациентки эти жалобы появились в течение последних 4 месяцев.
При объективном осмотре: Слизистая оболочка носа розовая, влажная. Перегородка носа - по средней плоскости. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, суховатая. Миндалины - за дужками, лакуны - свободные. Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их - в полном объеме. Голосовая щель широкая. AD - наружный слуховой проход свободный. За барабанной перепонкой пролабирует красно-бардовая пульсирующая масса, преимущественно в нижних квадрантах. Шепотная речь 2 м, разговорная речь 4 м. Проба Ринне - отрицательная, Желле - положительная. AS - наружный слуховой проход свободный. Барабанная перепонка серая блестящая с выраженными контурами и опознавательными пунктами. Шепотная речь 5 м, разговорная речь 6 м. Пробы Ринне и Желле - положительные. Латеритизация в пробе Вебера в правую сторону.
Результаты тональной пороговой аудиометрии свидетельствовали о правосторонней кондуктивной тугоухости с порогами звукопроведения в зоне речевых частот справа 45 дБ при наличии костно-воздушного интервала 20 дБ.
Больной была выполнена суперселективная эмболизация ветвей восходящей глоточной и затылочной артерий, непосредственно питающих опухоль.
Затем выполнена операция удаления параганглиомы латерального основания черепа.
Описание операции: В условиях эндотрахеального наркоза выполнен дугообразный разрез кожи и мягких тканей до кости в заушной области длиной около 5 см и отсепаровка мягких тканей. В верхнем углу раны выделен фрагмент аутофасции височной мышцы диаметром 2 см. Далее отсепарована кожа задней стенки наружного слухового прохода. Произведена тимпанотомия с 5 до 12 часов. Меатотимпанальный лоскут откинут кпереди. Костный навес над наковальне-стременным сочленением удален режущей фрезой.
Проведена ревизия барабанной полости. Выявлено бардовое мягкотканое образование, практически полностью заполняющее барабанную полость с основанием на мысе медиальной стенки, распространяющееся в гипотимпанум, протимпанум и слуховую трубу, в нишу круглого окна. Выявлены также добавочные очаги опухоли на медиальной стенке барабанной полости кпереди от овального окна.
Режущей фрезой удалено костное барабанное кольцо над гипотимпанумом, снято костное барабанное кольцо сзади до уровня нисходящей части лицевого нерва, открыт лицевой синус.
Основной субстрат опухоли сдавлен ватными шариками и далее разрушен ультразвуковым скальпелем. Основание опухоли коагулировано монополярным гальванокаутером. Добавочные очаги разрушены гальванокаутером. Цепь слуховых косточек сохранена. Симптом передачи давления перилимфы с овального окна на круглое положителен. Меатотимпанальный лоскут уложен на место и укреплен аутофасцией по методике under-lay. Выполнена тампонада наружного слухового прохода. Заушная рана ушита послойно. Наложена асептическая повязка.
Послеоперационный период протекал без осложнений. При выписке на 13-е сутки после операции: AD - наружный слуховой проход широкий, свободный, выделений нет. Барабанная перепонка серая, незначительно пастозная, дефектов или втяжений (ретракционных карманов) не выявлено.
Контрольный осмотр через 1 год после операции:
AD - наружный слуховой проход свободный, выделений нет. Барабанная перепонка серая блестящая, с выраженными контурами и опознавательными пунктами. Шепотная речь 5 м, разговорная речь 6 м. Пробы Ринне и Желле - положительные. Латерализация в пробе Вебера не определяется.
Результаты контрольной тональной пороговой аудиометрии свидетельствуют о понижении порогов звукопроведения на левом ухе в зоне речевых частот до 25 дБ и наличии костно-воздушного интервала 10 дБ.
Пример 2. Больная С., 1969 г.р. поступила в клинику отдела патофизиологии уха ФГУ «Санкт-Петербургский НИИ уха, горла, носа и речи Минздравсоцразвития РФ» с диагнозом: параганглиома латерального основания черепа справа, тип B1 по Fisch, правосторонняя кондуктивная тугоухость 2 степени.
При поступлении пациентка предъявляла жалобы на снижение слуха и чувство пульсации в правом ухе. Из анамнеза известно, что у пациентки эти жалобы появились в течение последних 24 месяцев.
При объективном осмотре: Слизистая оболочка носа розовая, влажная. Перегородка носа - по средней плоскости. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, суховатая. Миндалины - за дужками, лакуны - свободные. Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их - в полном объеме. Голосовая щель широкая. AD - наружный слуховой проход свободный. За барабанной перепонкой пролабирует красно-бардовая пульсирующая масса, выступающая в просвет наружного слухового прохода. Шепотная речь 2 м, разговорная речь 4 м. Проба Ринне - отрицательная, Желле - положительная. AS - наружный слуховой проход свободный. Барабанная перепонка серая блестящая с выраженными контурами и опознавательными пунктами. Шепотная речь 6 м, разговорная речь 6 м. Пробы Ринне и Желле - положительные. Латерализация в пробе Вебера в правую сторону.
Результаты тональной пороговой аудиометрии свидетельствовали о правосторонней кондуктивной тугоухости с порогами звукопроведения в зоне речевых частот справа 45-50 дБ при наличии костно-воздушного интервала 30 дБ.
Больной была выполнена суперселективная эмболизация ветвей правой верхнечелюстной и височной артерий, непосредственно питающих опухоль.
Затем выполнена операция удаления параганглиомы латерального основания черепа.
Описание операции: В условиях эндотрахеального наркоза выполнен дугообразный разрез кожи и мягких тканей до кости в заушной области длиной около 5 см и отсепаровка мягких тканей. В верхнем углу раны выделен фрагмент аутофасции височной мышцы диаметром 2 см. Далее выполнена отсепаровка кожи задней стенки наружного слухового прохода. Выполнена тимпанотомия с 5 до 12 часов.
При ревизии барабанной полости - опухоль заполняет всю барабанную полость, распространяется в аттик, окутывает цепь слуховых косточек, распространяясь под молоточек, наковальню и стремечко, в область окна улитки, гипотимпанум, слуховую трубу.
Выполнен костный этап по Штакке - произведена аттикоадитотомия, режущей фрезой убрано костное барабанное кольцо над гипотимпанумом, выполнено истончение задней костной стенки до уровня нисходящей части лицевого нерва, что обеспечило адекватный доступ к синусам и окнам лабиринта.
Опухоль сдавлена ватными шариками и удалена единым блоком щипцами-чашечками вместе с наковальней и молоточком. Обнаружен основной питающий опухоль костный сосуд на медиальной стенке барабанной полости, выполнена его коагуляция, что позволило достичь гемостаза. После чего весь ход барабанного нерва по всей возможной длине коагулирован гальванокаутером.
Ригидным эндоскопом с углом обзора 30 градусов проведена ревизия ниш круглого окна, лицевого и барабанного синусов.
Выполнена оссикулопластика частичным (partial ossicular replacement prosthesis - PORP) титановым протезом с отграничением шляпки протеза пластинкой аутохряща от неотимпанальной мембраны, сформированной из лоскута фасции височной мышцы с размерами 1×1 см.
Выполнена тампонада наружного слухового прохода шелковой нитью и марлевой турундой, наложены швы на мягкие ткани и кожу, асептическая повязка.
Послеоперационный период протекал без осложнений. При выписке на 13-е сутки после операции: AD - наружный слуховой проход широкий, свободный, выделений нет. Барабанная перепонка серая, незначительно пастозная, дефектов или втяжений (ретракционных карманов) не выявлено.
Контрольный осмотр через 1 год после операции:
AD - наружный слуховой проход свободный, выделений нет. Барабанная перепонка серая, блестящая, с выраженными контурами и опознавательными пунктами. Шепотная речь 5 м, разговорная речь 6 м. Пробы Ринне и Желле - положительные. Латерализация в пробе Вебера не определяется.
Результаты контрольной тональной пороговой аудиометрии свидетельствуют о понижении порогов звукопроведения на правом ухе в зоне речевых частот до 30-35 дБ и наличии костно-воздушного интервала 30 дБ.
Способ прошел апробацию в отделе патофизиологии уха ФГУ «Санкт-Петербургский НИИ ЛОР Минздравсоцразвития». Проведено 6 операций с использованием предлагаемого способа. У пациентов достигнут отличный и хороший функциональный и отличный морфологический результат. При сроке наблюдения от 6 до 18 месяцев рецидивов и процедивов опухоли выявлено не было.
Заявляемый способ обеспечивает тотальное удаление опухоли и предотвращение развития процедивов и выявление добавочных очагов опухоли; выполнение одномоментно с удалением опухоли, сохранение или восстановление механизма звукопроведения среднего уха.
1. Способ удаления параганглиомы латерального основания черепа отиатрической формы, включающий заушный доступ, отсепаровку мягких тканей и кожи наружного слухового прохода, создание трепанационной полости и удаление опухоли, отличающийся тем, что опухоль удаляют, по возможности, сохраняя систему слуховых косточек, при этом выполняют тимпанотомию для правого уха с 5 ч до 12 ч, для левого уха с 12 ч до 7 ч, формируют малую трепанационную полость, лимитируемую распространенностью опухоли, причем при распространении опухоли в аттик производят аттико-адитотомию, при распространении в ретротимпанум производят вскрытие тимпанального синуса, при распространении в гипотимпанум производят гипотимпанотомию, при распространении в пещеру сосцевидного отростка выполняют антротомию, а затем коагулируют основной питающий сосуд, и, если система слуховых косточек нарушена, производят оссикулопластику.
2. Способ удаления параганглиомы латерального основания черепа отиатрической формы по п.1, отличающийся тем, что при выполнении аттико-адитотомии, или вскрытии тимпанального синуса, или выполнении гипотимпанотомии производят высверливание кости в пределах 1-5 мм и более.