Способ профилактики и лечения экссудативно-воспалительных осложнений после срединной стернотомии
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к кардиохирургии, и может найти применение в профилактике и лечении экссудативно-воспалительных раневых осложнений после срединной стернотомии. Сущность способа состоит в постановке активных перикардиального и средостенного дренажей на протяжении первых-третьих суток после срединной стернотомии. При этом для продленного дренирования через просвет перикардиального дренажа в косой синус перикарда заводят слепую, перфорированную на конце, стерильную микродренажную полихлорвиниловую трубку. После этого перикардиальный дренаж извлекают наружу. Перфорированную в средней трети сквозную стерильную микродренажную полихлорвиниловую трубку подшивают к головному концу средостенного дренажа, выведенного через контрапертуру в эпигастрии. Таким образом, трубка устанавливается на всю длину загрудинного пространства. В завершение три конца обеих микродренажных трубок подсоединяют к вакуум-аспирирующим устройствам. Использование данного изобретения позволяет ускорить репаративные процессы в операционной ране и уменьшить риск возникновения экссудативно-воспалительных осложнений в послеоперационном периоде. 4 ил., 1 табл., 2 пр.
Реферат
Изобретение относится к медицине, а именно к кардиохирургии, в частности к способам профилактики и лечения экссудативно-воспалительных раневых осложнений после срединной стернотомии.
Известен способ оценки длительности дренирования подкожной клетчатки в реконструктивной хирургии грыж передней брюшной стенки с использованием лавсановых сеток. Сущность данного способа заключаются в продленном активном ваккум-дренировании глубоких слоев операционной раны с оценкой количества и биохимических свойств отделяемого (соотношение содержания креатинина экссудата и сыворотки крови пациента), на основании динамики которых принимают решение об удалении дренажей (UA 12027, опубл. 16.01.2006 г.).
Известный способ не приемлем для профилактики и лечения экссудативно-воспалительных раневых осложнений после срединной стернотомии.
Наиболее близким по своим признакам, принятым за прототип, является известный в кардиохирургии способ, заключающийся в активном дренировании косого синуса перикарда и переднего средостения перфорированными дренажными трубками для контроля за послеоперационным кровотечением и экссудацией с последующим их удалением и герметизацией дренажных контрапертур провизорными швами спустя 1-3 суток после срединной стернотомии (Бураковский В.И., Бокерия Л.А. Сердечно-сосудистая хирургия/ Рук. для врачей. М., 1996).
К недостаткам прототипа следует отнести отсутствие эффективного контроля процесса раневой экссудации в глубоких слоях стернотомной раны после удаления дренажей в ближайшем послеоперационном периоде (постперикардиотомный синдром или послеоперационный асептический экссудативный перикардит).
Задачей изобретения является создание эффективного способа профилактики и лечения экссудативно-воспалительных осложнений в кардиохирургии после срединной стернотомии, позволяющего ускорить репаративные процессы в операционной ране и уменьшить риск экссудативно-воспалительных осложнений в послеоперационном периоде.
Поставленная задача решается с помощью предлагаемого способа профилактики и лечения экссудативно-воспалительных осложнений в кардиохирургии, включающего постановку перикардиального и средостенного дренажей, причем для продленного дренирования через просвет перикардиального дренажа в косой синус перикарда заводят слепую, перфорированную на конце стерильную микродренажную трубку, после чего перикардиальный дренаж извлекают наружу, а перфорированную в средней трети сквозную стерильную микродренажную трубку подшивают к головному концу средостенного дренажа, выведенного через контрапертуру в яремной вырезке, после чего средостенный дренаж извлекают через контрапертуру в эпигастрии, устанавливая, таким образом, трубку на всю длину загрудинного пространства, в завершение три конца обеих микродренажных трубок подсоединяют к вакуум-аспирирующим устройствам.
Таким образом, посредством установленной стерильной микродренажной вакуум-аспирационной системы, состоящей из перфорированных микродренажных полихлорвиниловых трубок, в течение ближайшего послеоперационного периода не нарушая процесса активизации и выздоровления пациента, проводится эффективная профилактика и контроль за процессами экссудации в полости перикарда и передней средостении, что позволяет ускорить репаративные процессы в операционной ране и уменьшить риск экссудативно-воспалительных осложнений в послеоперационном периоде.
Кроме того, в послеоперационном периоде помимо угрозы тампонады сердца естественная эволюция экссудативного раневого процесса многократно увеличивает риск несращения поверхностных слоев стернотомной раны, нестабильности остеосинтеза грудины, переднего гнойного медиастинита с присоединением костнохондральной инфекции и других тяжелых осложнений. Наряду с трудностями своевременной и достоверной диагностики лечение перечисленных осложнений сопряжено с техническими сложностями, высокими затратами на лечение, длительным пребыванием больного в лечебном заведении, а предлагаемый способ позволит исключить данные недостатки.
Предложенный способ поясняется чертежами, где на:
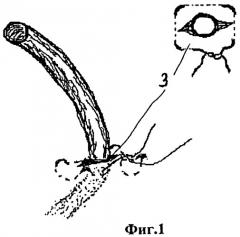
фиг.1 - изображен П-образный горизонтальный провизорный герметизирующий кожный шов дренажных контрапертур;
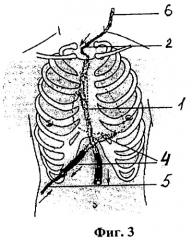
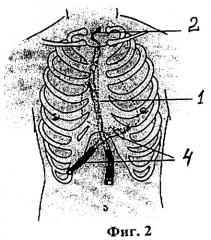
фиг.2 - изображено дренирование перикарда и переднего средостения по стандартной методике с выведением в яремной вырезке проводника для последующего сквозного дренирования загрудинного пространства;
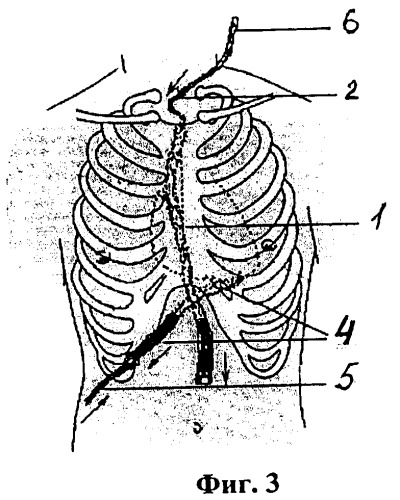
фиг.3 к стерильной части проводника подшит перфорированный в центральной части «сквозной» микродренаж, который при подтягивании и удалении через контрапертуру в эпигастрии стернального дренажа автоматически заводится в загрудинное пространство. Через просвет удаляемого перикардиального дренажа заводится «слепой» микродренаж;
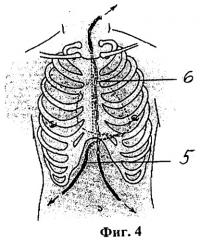
фиг.4 изображен общий вид микродренажной вакуум-аспирационной системы.
Предлагаемый способ осуществляют следующим образом:
1. В конце операции перед металлорафией грудины к верхнему концу средостенного дренажа 1 для последующего сквозного дренирования загрудинного пространства подшивают короткий (10-15 см) отрезок полихлорвиниловой трубки диаметра, аналогичного с устанавливаемым впоследствии микродренажом - проводник 2, который выводят изнутри наружу через контрапертуру в яремной вырезке, герметизируют на конце и фиксируют к коже герметизирующим горизонтальным П-образным швом 3 (фиг.1). Средостенные дренажные трубки 1 и перикардиальные дренажные трубки 4 диаметром 13-15 мм выводят стандартно через контрапертуры в эпигастрии (фиг.2) с фиксацией швами 3, аналогичными вышеописанному.
2. Перед удалением дренажных трубок 1, 4 из средостения и полости перикарда на 1-3-е сутки послеоперационного периода в асептических условиях производят санацию от сгустков путем аспирации стерильным катетером (на рис. не показано). Через просвет перикардиального дренажа 4 в косой синус перикарда заводят меньшего диаметра "слепую" перфорированную на конце стерильную микродренажную полихлорвиниловую трубку 5; после чего, контролируя ее положение, толстый перикардиальный дренаж 4 аккуратно извлекают наружу. Подтягивая за выступающую часть проводника 2, обнажают скрытый под кожей яремной вырезки его стерильный участок, к которому "конец-в-конец" фиксируют швом предварительно перфорированную в средней трети на всю длину загрудинного пространства сквозную стерильную микродренажную полихлорвиниловую трубку 6 (фиг.3). Таким образом, вместо удаляемого через контрапертуру в эпигастрии стернального дренажа 1 в переднее средостение через контрапертуру в яремной вырезке устанавливается стерильный сквозной перфорированный микродренаж 6 на всю длину глубоких слоев стернотомной раны.
3. Выведенные наружу через три контрапертуры в яремной вырезке и эпигастрии концы стерильной микродренажной вакуум-аспирационной системы, состоящей из микродренажных полихлорвиниловых трубок 5 и 6, фиксируют наложенными ранее герметизирующими провизорными горизонтальными П-образными кожными швами 3. Все три конца обеих микродренажных полихлорвиниловых трубок 5 и 6 подсоединяют к создающим высокий уровень разрежения аспирирующим устройствам (резервуар J-Vac емкостью 100 мл фирмы Johnson&Johnson, одноразовые шприцы емкостью 20-50 мл и др., на рис. не показан). При достижении требуемого разрежения после наложения асептической повязки процедуру считают оконченной. Общий вид стерильной микродренажной вакуум-аспирационной системы показан на фиг.4.
В случае необходимости возможна санация от сгустков фибрина или замена стернального дренажа, которую производят в асептических условиях аналогично процедуре, описанной выше. Наличие дренажа переднего средостения при необходимости позволяет вводить в ретростернальное пространство растворы антисептиков и антибиотиков. Удаление перикардиального и стернального микродренажей производят не ранее 3-5-х суток при прогрессирующем уменьшении объема эвакуируемого серозного экссудата до незначительного (до 40-50 мл/сут) после контрольного эхокардиографического исследования на предмет гидроперикарда. В зависимости от сроков провизорные кожные горизонтальные П-образные швы могут быть затянуты или полностью удалены.
Предлагаемый способ профилактики и лечения экссудативно-воспалительных осложнений после срединной стернотомии ликвидирует "скрытые" полости и ускоряет процессы репарации в околосердечном пространстве и в передней средостении, что позволяет эффективно бороться с экссудативно-воспалительными послеоперационными осложнениями. Кроме того, способ удобен, прост, доступен, избавляет больных от ряда дополнительных манипуляций и процедур, не мешает их активизации и не увеличивает сроки пребывания в кардиохирургическом стационаре.
Использование данного способа позволяет достичь лучшего косметического эффекта после срединной стернотомии. При манифестации в ранние сроки глубокой раневой инфекции (передний гнойный медиастинит) наряду с достоверной высокой диагностической ценностью дренажная система из профилактической легко может быть превращена в лечебную с возможностью налаживания проточно-аспирационного промывного дренирования ретростернального пространства. С учетом дешевизны и легкости в замене дренирующих и аспирирующих элементов система может эффективно функционировать неопределенно длительное время без необходимости в дополнительных приспособлениях и манипуляциях.
Изобретение иллюстрируют следующие примеры.
Пример 1. Больная П., 56 лет, поступила в отделение кардиохирургии 16.10.07 с диагнозом: ВПС: 2-створчатый аортальный клапан. Критический клапанный стеноз устья аорты, кальциноз 3 ст., 4 ф.к. НК IIАст, 3 ф.к. (NYHA). Сахарный диабет II тип, ср. ст. тяжести, субкомпенсация. Алиментарно-конституциональное ожирение III ст. Показанием к операции послужил симптомный критический аортальный стеноз. 19.10.07 в плановом порядке произведено протезирование аортального клапана механическим протезом МедИнж-2/23 в усл. ИК, ФХКП (ишемия миокарда - 90 мин, ИК - 100 мин, продолжительность операции - 250 мин). Кровопотеря за 1-е сутки составила до 120 мл 20.10.07, спустя 22 ч после операции произведено удаление дренажей по описанному выше способу с установкой в полости перикарда и загрудинном пространстве микродренажной вакуум-аспирационной системы, больная переведена из отделения реанимации, начата ранняя активизация. Микродренажи функционировали 5 суток. 26.10.07 произведено их удаление, темп серозно-сукровичного отделяемого: 150-95-80-80-50 мл (суммарно - 455 мл). Стернотомная рана зажила первичным натяжением, остеосинтез грудины стабильный. При контрольной эхокардиографии - минимальная сепарация листков перикарда за боковой стенкой левого желудочка. 31.10.07 больная в удовлетворительном состоянии выписана.
Пример 2. Больная Ш., 63 года, поступала в отделение кардиохирургии 04.09.07 с диагнозом: Мультифокальный атеросклероз. ИБС. Нестабильная стенокардия IIIB класс (Braunwald). Постинфарктный кардиосклероз (м/о ИМ задней локализации от III/07 и VI/07). Стенозирующий коронаросклероз. НК IIАст, 3 ф.к. (NYHA). Атеросклероз БЦА. Состояние после стентирования устья левой ВСА (10.08.07). Сахарный диабет II типа, вторично инсулино-потребный, тяжелая форма, в ст. субкомпенсации. В связи с острым коронарным синдромом 05.09.07 произведена попытка рентгенэндоваскулярной реканализации ПКА, а 10.09.07 - срочная операция: Аутовенозное аортокоронарное шунтирование ПМЖА, ВТК ОА, ЗМЖА в усл. ИК и ФХКП (ишемия миокарда - 56 мин, ИК - 113 мин, продолжительность операции - 285 мин). Кровопотеря за 1-е сутки составила до 150 мл. 11.09.07 спустя 24 ч после операции произведено удаление дренажей по описанной методике с установкой в полости перикарда и загрудинном пространстве микродренажной вакуум-аспирационной системы, больная переведена из отделения реанимации, начата активизация. Микродренажи функционировали 6 суток. 17.09.07 произведено их удаление, темп серозно-сукровичного отделяемого: 150-120-70-50-50-30 мл (суммарно - 470 мл). Несмотря на упорный кашлевой синдром на протяжении госпитального периода (правосторонняя н/долевая плевропневмония) и опасность нестабильности остеопорозной грудины, стернотомная рана зажила первичным натяжением, остеосинтез грудины стабильный. При плевральных пункциях от 14.09 и 17.09.07 справа эвакуировано до 300 и 400 мл серозного отделяемого. При контрольной эхокардиографии сепарации листков перикарда не выявлено. 25.09.07 больная выписана.
Данные примеры иллюстрируют эффективную профилактику раневых осложнений у больных старшей возрастной группы с тяжелой кардиальной патологией и с массой сопутствующих заболеваний, совокупность которых относит этих пациентов в группу высокого риска по развитию послеоперационного стерномедиастинита. Одним из основных превентивных факторов явилось продленное вакуум-аспирационное дренирование полости перикарда и загрудинного пространства с эвакуацией до 500 мл экссудата, ликвидировавшее благоприятные условия для экссудативно-воспалительных процессов в зоне операции.
В таблице представлены сводные данные об исходах лечения больных, перенесших срединную стернотомию по описанному способу в сравнении с традиционным ведением без продленного дренирования.
| Таблица | ||
| Способ ведения стернотомной раны: | Традиционная методика (n=166) | Метод продленного дренирования (n=245) |
| Средний возраст | 53,8±8,0 | 55,6±11,2 |
| Продолжительность ИК, мин | 108±32 | 97±51 |
| Общая длительность дренирования, сут | 2,2±0,5 | 7,7±2,1 |
| Общий объем отделяемого по стандартным дренажам, мл | 284±86 | 235±103 (+412±173 мл по микродренажам в среднем -за 5 сут) |
| Клинически значимый экссудативн. перикардит | N=16 (9,6%) | N=1 (0,4%) |
| Несостоятельность поверхностных слоев раны | N=35 (21,1%) | N=12 (4,9%) |
| Послеоперационный медиастинит | N=10 (6%) | N=6 (2,5%) |
| Остеомиелит грудины | N=5 (3%) | N=3 (1,2%) |
| Послеоперационный койко-день в стационаре | 18,4±6,5 | 12,5±3,4 |
Всего с использованием предлагаемого способа оперировано 245 больных. Средняя продолжительность функционирования перикардиально-средостенной микродренажной системы составила 5,4±2,1 сут. За 5 суток среднее количество эвакуированного по микродренажам экссудата составило 412±173 мл. Максимальное количество эвакуированного вакуум-аспирационной микродренажной системой экссудата у женщины 44 лет после операции протезирования механическим протезом по поводу критического митрального стеноза составило около 7000 мл за 14 суток. Безусловно, скопление в течение ближайшего послеоперационного периода даже 500 мл асептического серозно-геморрагического экссудата может служить почвой для возникновения разнообразных экссудативно-воспалительных осложнений. Значимая сепарация листков перикарда, потребовавшая дополнительного чрескожного дренирования после описанной методики продленного аспирационного дренирования, отмечена лишь у одного больного К., 52 года, через 21 сутки после операции протезирования аортального клапана механическим протезом (7 суток после выписки) на фоне передозировки непрямыми антикоагулянтами и скопления до 500 мл геморрагического экссудата. Следует отметить, что гипокоагуляционное кровотечение происходило в течение достаточно короткого времени и сопровождалось выраженным болевым синдромом, вероятно, за счет разрывов спаек в полости перикарда. Поверхностные экссудативно-воспалительные осложнения, требовавшие хирургической обработки и наложения вторичных швов, отмечены у 12-ти больных (4,9%). Послеоперационный серозно-фибринозный или гнойный медиастинит III и V типов (по R.M. El Oakley и J.E.Wright, 1996) с сопутствующей нестабильностью остеосинтеза грудины отмечен у 6-ти больных (2,5%). Во всех этих случаях произведена санационная рестернотомия с одномоментным либо отсроченным реостеосинтезом грудины и сквозным дренированием средостения по описанной методике с положительным результатом. Везде отмечено отсутствие полости в переднем средостении (экссудат и грануляции локализовались между краями распила грудины), а также практически полностью завершившаяся облитерация спайками полости перикарда. Остеомиелит грудины отмечен авторами в 3-х случаях (1,2%). Максимальный срок функционирования аспирационно-промывной микродренажной системы составил 28 суток у больного П., 58 лет, перенесшего операцию протезирования аортального клапана, дважды - рестернотомию по поводу кровотечения и медиастинита (мультирезистентные штаммы микроорганизмов), и высоким риском остеомиелита грудины. Во всех случаях достигнут положительный эффект лечения. Практически все больные исследуемой группы с глубокими раневыми осложнениями имели тяжелую основную и сопутствующую патологию, длительные сроки операции, ИК, продолжительное пребывание в ОРИТ, продленную ИВЛ. Средняя продолжительность пребывания в кардиохирургическом стационаре после операции составила 10,5±5,4 сут. Как в основной, так и в контрольной группе больных основными факторами риска развития раневых осложнений явились ожирение, сахарный диабет, длительная операция и послеоперационная кровопотеря, потребовавшая рестернотомии.
Приведенные примеры подтверждают, что поставленная задача - создание эффективного способа профилактики и лечения экссудативно-воспалительных осложнений в кардиохирургии после срединной стернотомии, позволяющего ускорить репаративные процессы в операционной ране и уменьшить риск экссудативно-воспалительных осложнений в послеоперационном периоде, - решена.
Способ профилактики и лечения экссудативно-воспалительных осложнений в кардиохирургии, включающий постановку активных перикардиального и средостенного дренажей на протяжении первых-третьих суток после срединной стернотомии, отличающийся тем, что для продленного дренирования через просвет перикардиального дренажа в косой синус перикарда заводят слепую перфорированную на конце стерильную микродренажную полихлорвиниловую трубку, после чего перикардиальный дренаж извлекают наружу, а перфорированную в средней трети сквозную стерильную микродренажную полихлорвиниловую трубку подшивают к головному концу средостенного дренажа, выведенного через контрапертуру в эпигастрии, устанавливая, таким образом, трубку на всю длину загрудинного пространства, в завершение три конца обеих микродренажных трубок подсоединяют к вакуум-аспирирующим устройствам.