Способ дифференциальной диагностики рака предстательной железы
Иллюстрации
Показать всеИзобретение относится к области медицины. Предложен способ дифференциальной диагностики рака предстательной железы, включающий исследование крови методом хроматографии. Из плазмы крови выделяют изоформы плазминогена с помощью аффинной хроматографии по модифицированному методу Мерца. Определяют спектр изоформ плазминогена методом двумерного электрофореза в полиакриламидном геле. При выявлении изоформ плазминогена с молекулярной массой 112 кДа и изоэлектрической точкой 7,71 (П13), 7,73 (П14) или 7,78 (П15) или их сочетания диагностируют злокачественную опухоль предстательной железы. При выявлении изоформы плазминогена с молекулярной массой 112 кДа и изоэлектрической точкой 7,85 (П16) и/или 7,71 (П13), если при этом отсутствует изоформа с молекулярной массой 112 кДа и изоэлектрической точкой 7,68 (П12), диагностируют распространенную (диссеминированную) стадию развития. Изобретение обеспечивает эффективный способ дифференциальной диагностики локального и распространенного (диссеминированного) рака предстательной железы по спектру изоформ плазминогена. 3 ил., 4 табл., 4 пр.
Реферат
Изобретение относится к медицине, а именно к онкоурологии, и предназначено для выявления злокачественных опухолей предстательной железы и определения стадии их развития.
Рак предстательной железы является наиболее тяжелым онкологическим заболеванием у мужчин старшей возрастной группы. В России в среднем в год выявляется более 16000 новых пациентов с раком предстательной железы, что составляет около 7% в структуре общей онкологической заболеваемости мужчин. В России рак предстательной железы занимает 4-е место среди злокачественных заболеваний мужчин, уступая раку легкого, раку желудка и раку кожи.
Прогностически важна ранняя диагностика злокачественных опухолей и определение степени дифференцировки опухоли. В зависимости от распространенности опухолевого процесса рак предстательной железы подразделяется на стадии:
- локализованный рак предстательной железы (I и II стадии);
- местно-распространенный рак предстательной железы (III стадия);
- распространенный (диссеминированный) рак предстательной железы (IV стадия).
Правильное определение стадии опухолевого процесса имеет решающее значение для выбора тактики лечения. При лечении РПЖ в настоящее время используются практически все методы специфического воздействия, применяемые в онкологии - хирургический, лучевой, гормональный, лекарственный.
При локализованном РПЖ (T1-T2) применяются выжидательная тактика, лучевая терапия или оперативное лечение. Лечение диссеминированного рака (T3-T4) предстательной железы: в связи с особенностями клинического течения заболевания и несовершенством ранней диагностики в нашей стране 60-80% больных РПЖ при первичном обращении уже имеют метастазы. Выбор методов лечения и их последовательность зависят от стадии заболевания, общего состояния пациента и чувствительности опухоли к тому или иному лечебному воздействию (В.Н.Крупин // Рак предстательной железы. Диагностика. Лечение. http://www.medicum.nnov.ru/nmj/2002/4/15.php).
Современные возможности диагностических методов при раке предстательной железы позволяют выявлять заболевание на ранних стадиях, однако более чем у 60-80% больных на момент диагностики обнаруживают III-IV стадии заболевания. В России летальность на 1 году жизни после установления диагноза составляет 32% (В.В.Двойрин с соавт., 1995).
Таким образом, в связи с тем что выбор метода лечения определяется клинической стадией опухоли на момент постановки диагноза, точное определение дифференцировки опухоли при РПЖ имеет огромное значение в клинической практике. Активно ведется поиск новых, более информативных и специфичных маркеров рака предстательной железы, позволяющих повысить точность и эффективность выявления РПЖ.
Известен способ дифференциальной диагностики доброкачественной гиперплазии и рака предстательной железы (патент РФ №2151397, 20.06.2000), включающий исследование биологического материала, отличающийся тем, что из цельной крови выделяют липидную фракцию, в которой методом проточной горизонтальной хроматографии определяют уровень фосфатидилинозит-3-фосфатов и при значениях 0,1-0,08 нмоль фосфора ФИФ 1 на 1 мг белка диагностируют доброкачественную гиперплазию предстательной железы, а при значении 0,04-0,01 нмоль фосфора ФИФ 1 на 1 мг белка - рак предстательной железы.
Недостатки данного способа
1. Низкая специфичность, т.к. этот онкомаркер используют и при другой онкологической патологии (в т.ч. рак слизистой оболочки полости рта, губ, подчелюстных слюнных желез) и аутоиммунных заболеваниях (например, рассеянный склероз).
2. Трудоемкая методика с использованием многократной экстракции способствует снижению точности определения ФИФ 1.
Известен способ дифференциальной диагностики гиперплазии, дисплазии и рака предстательной железы (патент РФ №2156977, 27.09.2000), включающий гистологическое исследование срезов биоптатов, характеризующийся тем, что срезы окрашивают по Фельгену, проводят микротелефотометрическое определение содержания дезоксирибонуклеиновой кислоты (ДНК) в ядрах интерфазных эпителиальных клеток популяции ростковой зоны и вычисляют индекс ее накопления - средний взвешенный показатель на одно ядро, в единицах плотности - и при его значениях от 2,2 до 3,7 диагностируют гиперплазию, от 3,8 до 6,5 - дисплазию, а от 6,6 и выше - разные формы рака предстательной железы, при значениях индекса накопления ДНК 3,8-4,7 диагностируют легкую степень дисплазии, 4,8-5,5 - умеренную, а при 5,6-6,5 - тяжелую степень дисплазии предстательной железы.
Недостатки: точность 50-89%, инвазивный метод: данный процесс является весьма травматичным для пациента, кроме того, процедура получения биоптата требует привлечения квалифицированного персонала.
Известен способ диагностики заболеваний предстательной железы (патент РФ №2246898, 27.02.2005), включающий исследование биологического материала методом инфракрасной спектроскопии, обработку полученных данных, диагностику заболевания, отличающийся тем, что в качестве биологического материала используют сыворотку крови, исследование проводят путем подготовки образца высушенной сыворотки в виде суспензии в вазелиновом масле с последующим выполнением его ИК-спектроскопического анализа в области 1200-1000 см-1 и определением высот пиков полос поглощения с максимумами 1170; 1165; 1160; 1150; 1140; 1060; 1050; 1040; 1025, после чего вычисляют значения величин следующих отношений: высоты пика с максимумом при 1160 см-1 к 1140 см-1; 1165 см-1 к 1150 см-1; 1040 см-1 к 1025 см-1, полученное трехмерное распределение этой группы проецируют во фронтальную плоскость для получения двухмерных координат и соотносят с границами плоских эталонных диагностических "образов" патологий предстательной железы и "образом" состояния нормы, которое представляют в виде плоских многогранников, границы которых составляют следующие значения: норма - Х (-1,15; -0,9; 0,45; 0,0; -0,65), соответственно У (0,99; 4,2; 0,9; 0,46); патология - X (-1,15; -1,15; 0,35; 0,0; 0,65), соответственно У (0,99; -0,03; 0,48; 0,09; 0,46), производят дифференцировку нормы и патологии; далее для ПК-спектров образцов сыворотки крови пациентов, соответствующих по параметрам "образу" патологии, производят дополнительную математическую обработку, причем сначала вычисляют трехмерное распределение, а именно отношение высоты пика с максимумом 1060 см-1 к высоте пика с максимумом при 1050 см-1; 1170 см-1; 1160 см-1; 1160 см-1 и 1025 см-1, а затем проецируют его на фронтальную плоскость и соотносят с эталонными диагностическими "образами" аденомы предстательной железы и рака предстательной железы, значения координат "образов" для соотношений второй группы составляют: онкология - Х (0,28; 0,77; 1,24; 0,96), соответственно У (0,75; 0,46; -0,13; -0,02); аденома - X (0,28; 1,24; 2,21; 1,24; 0,77); У (0,75; 1,24; -0,12; -0,13; 0,46); дифференциальную диагностику патологии проводят в зависимости от расположения точки внутри "образа" конкретной патологии.
Однако указанный способ имеет недостатки, связанные с применением дефицитных дорогостоящих реактивов, и занимает много времени.
Известен способ дифференциальной диагностики опухолей предстательной железы (патент РФ №2259163, 27.08.2005), заключающийся в проведении трансректального ультразвукового исследования и определении уровня сывороточного простатспецифического антигена, отличающийся тем, что дополнительно определяют содержание плотности свободной фракции простатспецифического антигена в крови больного, при этом содержание плотности свободной фракции простатспецифического антигена ниже 0,04 нг/мл на 1 см3 и при уровне общего простатспецифического антигена от 0 до 20 нг/мл свидетельствует о доброкачественной опухоли, а содержание плотности свободной фракции простатспецифического антигена выше 0,04 нг/мл на 1 см3 и при уровне общего простатспецифического антигена от 0 до 20 нг/мл свидетельствует о злокачественной, а уровень общего простатспецифического антигена выше 20 нг/мл свидетельствует о злокачественной опухоли.
Недостатки данного способа: ПСА не является специфически-опухолевым маркером, чем объясняется значительное количество ложно-положительных заключений при использовании ПСА в качестве теста с целью выявления рака. Уровень ПСА имеет тенденцию к увеличению с возрастом, что, в свою очередь, приводит к необходимости выполнения большего числа биопсий предстательной железы / А.В.Воробьев, П.И.Крживицкий // ПЕРСПЕКТИВЫ ПРОФИЛАКТИКИ, ДИАГНОСТИКА И СТАДИРОВАНИЕ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ. - ПРАКТИЧЕСКАЯ ОНКОЛОГИЯ. - Т.9, №2. - 2008/.
Известен способ цитометрической диагностики опухолевых заболеваний предстательной железы (патент РФ №2322676, 20.04.2008), заключающийся в окраске цитологических препаратов 50%-ным раствором азотно-кислого серебра, компьютерной морфометрии ядерно-ядрышкового аппарата, отличающийся тем, что выделяются 6 морфотипов ядер, имеющих следующие характеристики (средние значения площадей): 1-й морфотип - ядра 34,43 мкм2, ядрышки 1,43 мкм2; 2-й морфотип - ядра 45,71 мкм2, ядрышки 2,78 мкм2; 3-й морфотип - ядра 51,64 мкм2, ядрышки 4,60 мкм2; 4-й морфотип - ядра 62,70 мкм2, ядрышки 6,96 мкм2; 5-й морфотип - ядра 94,91 мкм2, ядрышки 11,07 мкм2; 6-й морфотип - ядра 111,46 мкм2, ядрышки 16,35 мкм2, при этом при выявлении 1-3 морфотипов диагностируют доброкачественную гиперплазию, 1-4 морфотипов - интраэпителиальную неоплазию, 1-6 морфотипов - рак предстательной железы.
К недостаткам метода можно отнести необходимость получения биоптата.
Известен способ диагностики онкологических заболеваний предстательной железы (ПЖ) (патент РФ №2348042, 27.02.2009), характеризующийся тем, что исследуют клетки ПЖ, выделенные из мочи пациента, после массажа или пальцевого ректального исследования, в которых определяют уровень активности хепсина и метилирование гена GSTP1, и при значении активности хепсина выше чем 42% по отношению к контролю и выявлении метилирования гена GSTP1 диагностируют онкологическое заболевание.
Данный способ относится к области генетических исследований и молекулярной биологии, отличается сложностью.
Прототипом заявляемого изобретения выбран способ дифференциальной диагностики доброкачественной гиперплазии и рака предстательной железы (патент РФ №2151397, 20.06.2000). Недостатки прототипа устраняются в заявляемом изобретении.
Задачей изобретения является создание объективного способа дифференциальной диагностики злокачественных новообразований в предстательной железе и диссеминированной стадии их развития.
Поставленная задача решается тем, что из плазмы крови выделяют изоформы плазминогена с помощью аффинной хроматографии по модифицированному методу Мерца, определяют спектр изоформ плазминогена методом двумерного электрофореза в полиакриламидном геле и при выявлении изоформ плазминогена с молекулярной массой 112 кДа и изоэлектрической точкой 7,71 (П13), 7,73 (П14) или 7,78 (П15) или их сочетания диагностируют злокачественную опухоль предстательной железы, а при выявлении изоформы плазминогена с молекулярной массой 112 кДа и изоэлектрической точкой 7,85 (П16) и/или изоформы с молекулярной массой 112 кДа и изоэлектрической точкой 7,71 (П13), если при этом отсутствует изоформа с молекулярной массой 112 кДа и изоэлектрической точкой 7,68 (П12), диагностируют распространенную (диссеминированную) стадию развития.
Технический результат, получаемый в результате использования заявляемого способа - повышение эффективности дифференциальной диагностики рака простаты.
Проведенный заявителями анализ уровня техники, включающий поиск по патентным и научно-техническим источникам информации и выявление источников, содержащих сведения об аналогах заявляемого изобретения, позволил установить, что заявители не обнаружили аналог, характеризующийся признаками, тождественными (идентичными) всем существенным признакам заявляемого изобретения.
Определение из перечня аналогов наиболее близкого технического решения (прототипа) позволило выявить совокупность существенных по отношению к усматриваемому техническому результату отличительных признаков в заявляемом способе дифференциальной диагностики, изложенных в формуле изобретения. Следовательно, заявляемое изобретение соответствует критерию «новизна».
Для проверки соответствия заявляемого изобретения критерию «изобретательский уровень» заявителями проведен дополнительный поиск известных решений, чтобы выявить признаки, совпадающие с отличительными от прототипа признаками заявляемого способа дифференциальной диагностики. Результаты поиска показали, что заявляемое изобретение не вытекает для специалиста явным образом из известного уровня техники, определенного заявителями. Следовательно, заявляемое изобретение соответствует критерию «изобретательский уровень».
Критерий «промышленная применимость» подтверждается тем, что предлагаемый способ дифференциальной диагностики может быть успешно, с большой эффективностью использован в диагностических центрах, онкологических и урологических клиниках России и СНГ.
В ходе наших исследований впервые при анализе изоформ молекулы плазминогена молекулярной массой (MW) 112 кДа и отличающихся изоэлектрической точкой (рI), обнаружены специфические варианты изоформ плазминогена, которые встречаются в плазме крови больных с гистологически верифицированным локальным и распространенным раком простаты.
Интерес к исследованию плазминогена в значительной степени обусловлен тем, что на его основе в клетках формируются белковые продукты, которые играют существенную роль в развитии злокачественных опухолей [Cao Y., Chen A., Seong S. et al. // The journal of biological chemistry. 1997. V.272. P.; Rakic J.M., Maillard C., Jost M. et al. // Cell. Mol. Life Sci. 2003. V. 60. P.463-473.]. После трансляции молекула плазминогена, состоящая из 810 аминокислотных остатков, претерпевает ряд посттрансляционных модификаций. В ходе протеолитического расщепления первых 19 аминокислотных остатков с N-терминального конца формируется глутаминовая форма плазминогена (Glu-плазминоген), которая является предшественником плазмина и ангиостатина. В случае образования плазмина от молекулы Glu-плазминоген с N-конца отщепляется пептид, состоящий из 77 аминокислот, а оставшаяся полипептидная последовательность протеолитически расщепляется в положении 580-581. В результате образуется тяжелая цепь, состоящая из активационного пептида и 5 кринглов, и легкая цепь, в которой расположен активный центр (Гис603, Асп646, Сер741), отвечающий за протеолитическую активность. В процессе образования плазмина участвуют обе эти цепи, соединенные между собой дисульфидными мостиками [Wallen P., Wiman В. // Biochim Biophys Acta. 1972. V.257. P.122-123.]. Плазмин стимулирует ангиогенез и усиливает опухолевую инвазию. С другой стороны, ангиостатин, представляющий собой фрагмент плазминогена, содержащий первые 4 крингла тяжелой цепи (положения от 79 до 466 АК) и имеющий MW 38 кДа, является известным ингибитором ангиогенеза [O'Reilly M.S., Holmgren L., Shing Y. et al. // Cell. 1994. V.79. P.315-328.]. Таким образом, эти два белковых продукта выступают в качестве функциональных антагонистов при протекании ангиогенеза [Wang Н., Jennifer D., Jiang K. et al. // Cancer Res. 2006. V.66. №14. P.7211-7215.].
Описано существование различных изоформ плазминогена в исследовании, демонстрирующем на примере плазминогена возможности электрофоретических методов в высоком разделении посттрансляционных модификаций (изоформ) белков по их физико-химическим характеристикам (MW и pI) [Summaria L., Spitz F., Arzadon L. et al. // The Journal of Biological Chemistry. 1976. V.251. №12. P.3693-3699.], однако в литературе отсутствуют данные о связи отдельных изоформ плазминогена с развитием злокачественных опухолей человека.
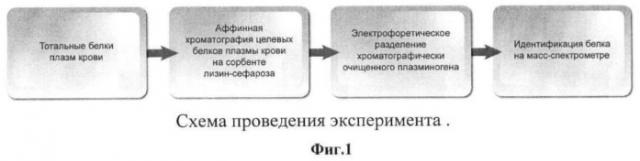
Процесс выделения и идентификации различных изоформ плазминогена, выделенных из плазмы крови пациентов с гистологически верифицированным локальным и распространенным раком простаты, включал в себя 3 последовательных этапа (Фиг.1. Схема проведения эксперимента).
На 1-м этапе с использованием хроматографии с аффинным сорбентом были выделены из тотальной смеси белков плазмы крови пациентов с локальным и распространенным раком простаты варианты белков, структура которых содержит крингловые домены.
После специфической элюции белки, которые связались с лигандом, подвергали электрофоретическому разделению в двумерном полиакриламидном геле. Зарегистрированные белковые продукты различались как MW, так и значением рI. При использовании двух методов масс-спектрометрии было показано, что наблюдаемые на двумерном электрофорезе спектры белков представлены различными изоформами плазминогена.
Препаративное выделение плазминогена из плазмы крови осуществляли с помощью аффинной хроматографии по модифицированному методу Мерца, который основан на использовании аффинного сорбента лизин-сефарозы, специально связывающего белки, содержащие крингловые домены [Deutsch D.G., Mertz E.T. // Science. 1970. V.170. №4. P.1095-1096.].
Двумерное электрофоретическое разделение изоформ плазминогена проводили в полиакриламидном геле (Bio-Rad, США). Визуализация белков проводилась окрашиванием азотнокислым серебром [Gottlieb M., Chavko М. // In Analytical Biochemistry. 1987. V.165. №1. P.33-37].
Сравнительный анализ белков на геле проводили с использованием программы PDQuest, версия 7.4.0 (Bio-Rad, США). Идентификацию изоформ плазминогена проводили с использованием метода масс-спектрометрии (Autoflex II MALDI-ToF (Bruker Daltonics, Германия) и масс-спектрометра с ионной ловушкой LCQ Deca XP MAX (Thermo, США)) с поиском в швейцарской базе данных Swiss-prot программы Mascot Search, версия 2.2.06.
Нашими исследованиями в группах исследуемых индивидуумов обнаружено 16 изоформ плазминогена (П1-П16), различающихся по MW и рI. Как в группе условно здоровых, так и в группе с локальным и распространенным раком предстательной железы по MW наблюдали изоформы плазминогена, разделенные на три категории: 116, 114 и 112 кДа соответственно. В свою очередь изоформы, принадлежащие к каждой из этих групп, различались значением рI. Показано, что формирование дополнительных изоформ плазминогена у больных с разными стадиями рака предстательной железы связано исключительно с последней категорией, характеризующейся MW 112 кДа.
Мы установили, что для всех пациентов со злокачественным перерождением предстательной железы характерны сочетания изоформы плазминогена П13, П14, П15, а для случаев РР характерны сочетания наличия изоформы плазминогена П16 и/или изоформы П13 при отсутствии изоформы П12. Что касается изоформы П12, то ее частота встречаемости составляла 60% и 45% соответственно для контрольной группы и группы с локальным раком, однако в случае распространенного рака эта изоформа отсутствовала у всех исследуемых пациентов.
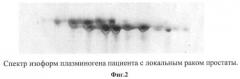
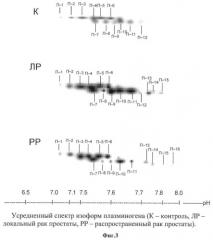
Предлагаемое изобретение поясняется чертежами, где на фиг.1 изображена схема проведения эксперимента, на фиг.2. - показан спектр изоформ плазминогена пациента с локальным раком простаты, на фиг.3 - показан усредненный спектр изоформ плазминогена (К - контроль, ЛР - локальный рак простаты, РР - распространенный рак простаты). Подробное описание способа.
Взятие образцов периферической крови проводилось путем венепункции с использованием вакутайнеров (Sarstedt, Germany), содержащих стабилизатор крови EDTA KЕ, центрифугировали при 1000 rpm в течение 15 минут при +4°С и хранили при -80°С перед использованием.
Препаративное выделение плазминогена осуществляют по модифицированному методу Мерца. Аликвоту с 4 мл плазмы крови после медленного размораживания смешивают с 50 мМ буфера PBS рН 7.5 (1:1) и добавляют на аффинную колонку Лизин-Сефроза 4В (GE Healthcare, Sweden), соединенную с быстрой белковой жидкостной системой FPLC (fast protein liquid chromatography BioLogic DuoFlow (Bio-Rad, USA). Целевые белки были смыты с колонки Proteins со скоростью 300 мкл/мин, используя буфер А (50 мМ PBS, 0.15 М NaCl, рН 7.5) и буфер В (1,0 М NaCl, 0,2 М эпсилон-аминокапроновая кислота, 50 mM PBS, рН 7.5) в изократическом режиме: 20 мл буфер А, 6 мл буфер В. Оптическую плотность измеряют при длине волны 280 и 260 нм. Элюаты были собраны в 2,5 мл аликвоты, сконцентрированы на фильтрах Амикон 10 кДа (Millipore Corporation, USA). Количественную оценку белка осуществляют по методу Брэдфорд, после чего образцы замораживают при -80°С до использования. 16 мкг/1 стрип целевых белков и 14 мкг стандартных белков с известной MW и рI (Two-demensional electrophoretic protein pattern, Bio-Rad, USA) растворяют в регидратационном буфере (7М мочевина, 2М тиомочевина, 4% w/v CHAPS, 65 mM DTT, 2% v/v 3-10 амфолиты и 0,015% w/v бромфенол синий при температуре 20°С в течение 20 минут. Стрипы 18 см рН 5-8 (Bio-Rad, USA) были предварительно активно регидратированы при напряжении 50V. Далее 16 мкг целевых белков подвергают изоэлектрическому фокусированию в системе PROTEAN IEF Cell (Bio-Rad, USA) при 20°С (250 V - 1 час, 250 V - 3500 V - 5 часов, 3500 V - 14 часов). После изоэлектрофокусирования стрипы уравновешивают в течение 12 минут в буфере (120 мМ Трис-НСl (рН 8.8), 6 М мочевина, 2% w/v SDS, 20% v/v глицерин и 2% w/v DTT) и 15 минут в аналогичном буфере, но с заменой 2% w/v DTT на 3.5% w/v акриламид. После стрипы подвергают разделению во втором направлении на оборудовании PROTEAN XL Multi-Cells (Bio-Rad, USA), используя 10% неградиентный акриламидный гель (160 мм × 180 мм × 1.5 мм), содержащий 2.6% N,N'-метиле-бис-акриламид (Bio-Rad, USA), используя Лэммли буфер. После электрофореза гели фиксировали, промывали и окрашивали азотнокислым серебром. Визуализация гелей проводилась в 16-бит CCD-камере(GE Healthcare UK) в Tif-формате. Изоформы плазминогена анализированы в программе PDQuest software версия 7.4.0 (Bio-Rad, USA).
Белковые пятна вырезали из геля и переносили в пробирку, содержащую 100 мкл деионизованной воды (MilliQ). Белки обесцвечивали в 200 мкл раствора, содержащего 50 mM тиосульфата натрия и 15 mM феррицианида калия в течение 5 минут с последующей отмывкой деионизованной водой. Анализируемые фрагменты геля дегидратировались 150 мкл 100% ацетонитрила с последующим высушиванием в вакуумном испарителе SpeedVac. Гель регидратировался раствором трипсина (Promega, Madison, WI) с концентрацией 10 нг/мкл в буфере 50 mM бикарбоната аммония и 10% ацетонитрила, пробы инкубировались при температуре 37°С в течение 12-16 часов. Остановка триптического гидролиза проводилась добавлением 0.2% трифторуксусной кислоты. После трипсинолиза полипептиды экстрагировали 30% ацетонитрила. 1 мкл экстракта наносили на мишень Polished Steel (Bruker Daltonics, Germany) в соотношении 1:2 с матрицей. В качестве матрицы использовалась 2,5-дигидроксибензойная кислота (12 мг/мл, растворенная в смеси ацетонтрил - 0,1% трифторуксусная кислота 1:2).
Массовые спектры триптических гидролизатов белков были получены на масс-спектрометре Autoflex II MALDI-ToF (Bruker Daltonics, Germany). Для каждой точки на мишени накапливалось 3000 спектров в ручном режиме (30 выстрелов в разных областях пробы по 100 импульсов лазера за выстрел). Параметры прибора были установлены для ионного источника 19 kV и напряжение на рефлекторе 20 kV. Для получения и анализа масс-спектров использовали программы FlexControl версия 2.4. (Bruker Daltonics, Germany) и FlexAnalysis версия 2.4 (Bruker Daltonics, Germany). Для каждого образца было вычислено соотношение S/N, используя алгоритм обработки спектра SNAP. Для идентификации белков по методу Peptide Mass Fingerprint использовали программу BioTools версия 3.0 (Bruker Daltonics, Germany). По масс-листу каждого белкового спота производился поиск по стандартной базе данных Swiss-prot (локальная) с использованием локальной версии программы Mascot Search v2.2.06. Результаты идентификации белков принимались как достоверные при уровне значимости не менее 95% и показателе sequence coverage не менее 60%. При анализе олигопептидных паттернов (m/z - пики) учитывались особенности характеристик матрицы и разрешающая способность прибора и метода в целом.
После подтверждения принадлежности каждой точки на геле по результатам идентификации «PLMN_HUMAN (P00747)» с использованием базы данных SwissProt проводилось сравнение масс-листов между собой путем сведения данных в единую таблицу. Недостоверные m/z значения для дальнейшего анализа не использовались. Были признаны недостоверными значения m/z, совпадающие с автолизными пиками трипсина и триптического гидролиза кератина, а также невоспроизводимые значения спектра. Учитывались особенности проявления легких m/z пиков (близких по своим значениям к характеристике матрицы) и крайне тяжелых m/z пиков, менее подверженных процессу десорбционной ионизации при данных экспериментальных условиях. Синонимичные значения m/z, отвечающие одному аминокислотному секвенсу, но с разными модификациями, сводились к одному m/z-кластеру трипсинолизного пептида. Работоспособность заявляемого способа подтверждается клиническими примерами.
Пример 1
Пациент В-ов, 61 год. Шифр (внутренний) 124, обратился в консультативную поликлинику Ростовского государственного медицинского университета с жалобами на эректильную дисфункцию. Были проведены традиционные лабораторные исследования (PSA общий от 26.10.09 - 0,43 нг/мл, PSA свободный от 26.10.09 - 0,14 нг/мл), не были выявлены уродинамические нарушения. После забора венозной крови (от 25.12.2009 г. у данного пациента в плазме крови отсутствовал спектр изоформ плазминогена П12, П13, П14, П15 и П16, что свидетельствует об отсутствии злокачественной опухоли предстательной железы. В ходе обследования поставлен диагноз: абактериальный простатит.
Пример 2
Больной С-ов, 71 год, шифр (внутренний) 106, находился на лечении в урологическом отделении Ростовского государственного медицинского университета с 16.06.2009 по 17.07.2009 г. с диагнозом: аденокарцинома предстательной железы T2bNxMx. Доброкачественная гиперплазия предстательной железы. Простатит.
Пациенту в условиях стационара были проведены традиционные лабораторные (PSA общий от 18.06.09 - 4,75 нг/мл, PSA свободный от 18.06.09 - 0,604 нг/мл) и инструментальные методы исследования (ТРУЗИ простаты от 24.06.2009 г. объем простаты 31 см3, в обеих долях узловые образования с гипоэхогенным контуром размером 10×15 мм). После забора венозной крови (от 24.06.2009. г.) было установлено, что спектр изоформ плазминогена данного пациента содержит П13, П14, П15 и отсутствуют изоформы П12, П16 - что свидетельствовало о развитии злокачественного новообразования предстательной железы.
Было проведено гистологическое исследование - пункционная биопсия ткани предстательной железы от 24.06.2009 г.: PIN низкой и высокой степени. Экстракапсулярного прорастания нет, периневральная инвазия присутствует. Сосудистой инвазии нет. Присутствует воспаление. Гистологический тип опухоли T2bNxMx.
Заключительный диагноз: аденокарцинома предстательной железы Т2bNxМх.
Пример 3
Больной К-ев, 72 года, шифр (внутренний) 71, находился на лечении в урологическом отделении Ростовского государственного медицинского университета с 02.09.2008 по 06.10.2008 г. с диагнозом: аденокарцинома предстательной железы pT3aN0M0. Пациенту в условиях стационара были проведены традиционные лабораторные (PSA общий от 07.09.08 - 16,79 нг/мл) и инструментальные методы исследования (ТРУЗИ простаты от 04.09.2008 г.: объем 37×47×63 см3, узловых образований нет, гиперэхогенность). После забора венозной крови (от 13.11.2008 г.) установлено, что спектр изоформ плазминогена данного пациента содержит П13, П14, П15, П16 при отсутствии П12, что свидетельствовало о развитии распространенного рака предстательной железы (стадия Т3-Т4). Было проведено гистологическое исследование - пункционная биопсия ткани предстательной железы от 25.09.2008 г.: биоптаты А1, A3, А4, А5, В1, В2, В3, В4 - умеренно дифференцированная аденокарцинома, индекс Gleason 6 (3+3), микрососудистая инвазия, очаговая железистая гиперплазия, хроническое воспаление. А2, В5 - умеренно дифференцированная аденокарцинома, индекс Gleason 6 (3+3), макрососудистая инвазия, инвазия в капсулу железы и периневральное пространство. Гистологический тип опухоли pT3aN0M0.
Был установлен заключительный диагноз: аденокарцинома предстательной железы pT3aN0M0.
Пациенту проведено операционное вмешательство на предстательной железе - простатэктомия (январь 2009 г.). Гистологический анализ препарата ткани простаты, полученного после радикальной простатэктомии (январь 2009 г.): билатеральная локализация опухоли в простате, гистологический тип опухоли: билатеральная, умеренно дифференцированная аденокарцинома, pT3aN0M0, индекс Gleason 7(3+4). Инвазия в капсулу железы, окружающую клетчатку, перивезикулярное пространство, микрососудистая инвазия. Изучение состояния удаленных лимфоузлов не выполнялось.
Заключительный диагноз подтвердил дооперационный диагноз.
Пример 4
Больной П-ко, 64 года, шифр (внутренний) 44, находился на лечении в урологическом отделении Ростовского государственного медицинского университета с 16.09.2008 по 22.10.2008 г. с диагнозом: аденокарцинома предстательной железы T4N1M1, осложнение: острая задержка мочи. Пациенту в условиях стационара были проведены традиционные лабораторные (PSA общий от 17.09.08 - 100 нг/мл) и инструментальные методы исследования (ТРУЗИ простаты от 24.09.2008 г.: объем 166,5 см3, множественные гипоэхогенные образования до 18 мм). После забора венозной крови (от 24.09.2008. г.) установлено, что спектр изоформ плазминогена данного пациента содержит П13 и отсутствуют П12, П14, П15, П16 - что свидетельствовало о развитии распространенного рака предстательной железы (стадия Т3-Т4).
Было проведено гистологическое исследование - пункционная биопсия ткани предстательной железы от 14.10.2008 г.: биоптаты A1, A2, A3 - 100% опухоли; биоптаты B1, B2, - 100% опухоли, индекс Gleason 9 (5+4), двухстороннее экстракапсулярное прорастание, периневральная и микрососудистая инвазия. Гистологический тип опухоли T4N1M1.
Заключительный диагноз: аденокарцинома предстательной железы T4N1M1, осложнение: острая задержка мочи.
В осуществленных нами исследованиях образцы периферической крови были взяты у пациентов (мужчин) в возрасте от 61 до 75 лет: 10 условно здоровых доноров - контроль, 11 пациентов - локальный рак простаты (стадия T1-Т2, ЛР), 10 пациентов - распространенный рак простаты (стадия Т3-Т4, РР).
Диагноз у всех пациентов с локальным и распространенным раком простаты был гистологически подтвержден. Все участники исследования были полностью информированы и документально выразили свое согласие на участие в эксперименте.
При оценке статистически значимых различий между частотой возникновения отдельных изоформ плазминогена в контроле и в опытных образцах использовался метод χ2. Исследование прогностической эффективности спектра изоформ плазминогена при идентификации злокачественных новообразований простаты и стадии их развития проводили с помощью дискриминантного анализа в соответствующих модулях пакета программ Statistica 7.0.
На фиг.2 представлены результаты электрофоретического разделения изоформ плазминогена пациента с выявленным локальным раком предстательной железы. На фиг.3 представлены усредненные спектры изоформ плазминогена, полученные с помощью программы PDQuest, для каждой из рассматриваемых нами категорий лиц с различными формами патологии простаты.
Анализ спектров изоформ плазминогена в опытных группах по сравнению с контролем показал, что наблюдаемые профили от П1 до П11 присутствовали во всех исследуемых случаях. Различия касались группы спектров изоформ от П12 до П16.
При этом наличие изоформ П13, П14, П15, П16 характерно исключительно для случаев «раковых» больных. Эти изоформы не встречались ни в одном из исследуемых случаев контрольной группы. Особое место среди этих изоформ плазминогена занимает П16, которая не встречалась ни в контроле, ни в случаях локального рака, однако ее наличие регистрировалось в 60% распространенного рака. В случае изоформы П12 частота встречаемости при переходе от нормы к локальному раку уменьшалась с 60% до 45% и оказалась нулевой для пациентов с распространенным раком.
Оценка статистической значимости частоты встречаемости исследуемых изоформ при наличии злокачественных опухолей, включающих в себя локальный и распространенный рак, по сравнению с контролем представлены в таблице 1. Видно, что для трех изоформ (П13, П14, П15) эти различия высоко статистически значимы. Спектры этих изоформ были использованы при проведении дискриминантного анализа для оценки прогноза рака предстательной железы (таблица 2).
Использование изоформ П13, П14, П15 позволяет прогнозировать наличие аденокарциномы простаты (включая локальный и распростраеннный рак) в 65% случаев. В остальных 35% случаев рака простаты требуется использование дополнительных диагностических методов исследования для установления наличия злокачественной опухоли. При этом эффективность прогноза меняется в зависимости от наблюдаемого спектра этих изоформ, достигая максимального значения в том случае, когда этот спектр представлен наличием всех трех или двух из трех исследуемых изоформ. При наличии одной изоформы эффективность прогноза уменьшается и составляет величину менее 90% (таблица 2).
Проведенный анализ показал, что дифференциальная диагностика рака простаты (локальный и распространенный) может быть достигнута при использовании изоформ П12, П13, П16, частота встречаемости которых статистически значимо меняется при переходе от локального к распространенному раку (таблица 3).
Дискриминантный анализ полученных данных показал, что маркерами распространенного рака могут служить три показателя: 1) наличие изоформы П16; 2) наличие изоформы П13; 3) при этом отсутствует изоформа П12 (таблица 4). Эти показатели позволяют диагностировать распространенный рак в 80% случаев. Остальные 20% случаев требуют привлечения дополнительных диагностических методов.
Таким образом, предлагаемый способ позволяет повысить точность диагностики и проводить дифференциальную диагностику опухолевых образований предстательной железы, что позволяет провести своевременное и адекватное лечение. Правильно подобранная адекватная терапия больных раком предстательной железы оказывается весьма эффективной не только на ранних стадиях, но и в случаях диссеминации процесса.
Предлагаемый способ дифференциальной диагностики апробирован в клинике и может применяться в практике специализированных лечебных учреждений.
| Таблица 1. | |||||||
| Оценка значимости различий изоформ плазминогена MW 112 кДа у пациентов с раком простаты по сравнению с контролем | |||||||
| Код | pI | K | Тотальный рак | ||||
| n | n | χ2 | p | ||||
| + | - | + | - | ||||
| П-12 | 7.68 | 6 | 4 | 5 | 16 | 3,88 | 0,05 |
| П-13 | 7.71 | 0 | 10 | 10 | 11 | 7,03 | 0,008 |
| П-14 | 7.73 | 0 | 10 | 12 | 9 | 9,32 | 0,002 |
| П-15 | 7.78 | 0 | 10 | 10 | 11 | 7,03 | 0,008 |
| П-16 | 7.85 | 0 | 10 | 6 | 15 | 3,54 | 0,06 |
| Примечание. Плюс - присутствие изоформы, минус - отсутствие ее. n - число пациентов с наличием или отсутствием соответствующих изоформ. |
| Таблица 2. | ||||
| Изменение в спектре изоформ при наличии у пациента рака простаты | ||||
| Спектр изоформ | n | Эффективность прогноза рака | ||
| П-13 | П-14 | П-15 | ||
| Контроль | ||||
| - | - | - | 10 | 0,43 |
| Рак | ||||
| + | + | + | 8 | 0,97 |
| - | - | + | 1 | 0,62 |
| - | + | - | 2 | 0,88 |
| - | + | + | 1 | 0,94 |
| + | + | - | 1 | 0,94 |
| + | - | - | 1 | 0,62 |
| - | - | - | 7 | 0,43 |
| Примечание. Под спектром подразумеваем комбинацию указанных изоформ П13-П15. Плюс, минус - присутствие, отсутствие изоформ, n - число пациентов. Полужирным штрифтом выделены прогностически значимые спектры изоформ. |
| Таблица 3. | |||||||
| Оценка значимости различий изоформ плазминогена MW 112 кДа у пациентов с распространенным раком простаты по сравнению с локальным | |||||||
| Код | pI | ЛР | PP | ||||
| n | n | χ2 | p | ||||
| + | - | + | - | ||||
| П-12 | 7.68 | 5 | 6 | 0 | 10 | 5,97 | 0,014 |
| П-13 | 7.71 | 3 | 8 | 7 | 3 | 3,84 | 0,05 |
| П-14 | 7.73 | 5 | 6 | 7 | 3 | 1,29 | 0,25 |
| П-15 | 7.78 | 5 | 6 | 5 | 5 | 0,04 | 0,84 |
| П-16 | 7.85 | 0 | 11 | 6 | 4 | 9,24 | 0,002 |
| Примечание. Плюс - присутствие изоформы, минус - отсутствие ее. n - число пациентов с наличием или отсутствием соответствующих изоформ |
| Таблица 4. |
| Прогностическая эффективность спектра изоформ при идентификации распростран |