Способ наложения антирефлюксного холедохоеюноанастомоза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии. Формируют терминолатеральный холедохоеюноанастомоз. Изолированную по Ру тонкокишечную петлю располагают позади пересеченного и мобилизованного холедоха. Культя тощей кишки ориентирована в медиальном направлении. Отступают 7-8 см от культи кишки, формируют однорядный холедохоеюноанастомоз. Инвагинируют холедохоеюноанастомоз внутрь тонкой кишки двумя полукисетными серозно-мышечными швами. Отдельными узловыми швами фиксируют серозную оболочку кишки к стенке холедоха. Культей кишки накрывают спереди область сформированного анастомоза. Фиксируют с помощью узловых серозно-мышечных швов к передней стенке кишки латеральнее зоны анастомоза. Фиксируют несколькими узловыми швами к стенке холедоха по линии ее прилегания к протоку. Способ обеспечивает профилактику рефлюкса кишечного содержимого в холедох. 1 пр., 4 ил.
Реферат
Изобретение относится к медицине, а именно к хирургии, и может быть использовано для хирургической коррекции стриктур холедоха, позволяющей предотвратить рефлюкс кишечного содержимого.
Данные литературы свидетельствуют о неуклонном росте числа больных с патологией внепеченочных желчных протоков. Формирование билиодигестивных анастомозов, в ряде случаев, вызывает свободное сообщение желчных протоков с желудочно-кишечным трактом, изменяет ритм желчеотделения и создает условия для восходящей инфекции в билиарной системе, что ведет к развитию рефлюкс-холангита у 1,5-22,4% больных. Рубцевание сформированных желчно-кишечных анастомозов наступает в 8,4-28,3% случаев [Альперович Б.И., 1997; Бражникова Н.А., 1995; Шалимов А.А. и соавт., 1988, Pain J.A., Knight M., 1988; dos Santos J.S., 2005].
Наиболее сложной проблемой в хирургии желчных протоков является коррекция рубцовых стриктур гепатикохоледоха, которые нередко сопровождаются образованием наружного желчного свища. Причиной образования стриктуры или наружного желчного свища желчных протоков чаще всего бывает их травма во время холецистэктомии или резекции желудка при выделении низко расположенной дуоденальной язвы [Мовчун А.А., Ратникова Н.П., Тимошин А.Д. // Вестник Российской Академии медицинских наук, 1998. - N6. - С.39-45]. Лечение рубцовых стриктур гепатикохоледоха и интраоперационных повреждений внепеченочных желчных протоков остается сложной задачей, требующей большого опыта и мастерства хирурга. Для улучшения ближайших и отдаленных результатов операций на желчевыводящих путях и предотвращения дигестивно-билиарного рефлюкса предлагаются различные операции с формированием клапанов в области анастомоза между желчными протоками и различными отделами желудочно-кишечного тракта.
Известен способ наложения гепатикоеюностомии (Великорецкий А.Н., 1959), заключающийся в том, что культю желчного протока тремя боковыми швами с каждой стороны подшивают к серозной оболочке тонкой кишки. Затем конец протока пришивают к передней стенке кишки с помощью одного-двух серо-серозных швов. Ниже пришитой культи желчного протока продольным разрезом длиной 1-1,5 см вскрывают кишку и накладывают кетгутовые швы через все слои протока и задний край разреза тонкой кишки. С помощью одного шва между передней стенкой протока и передним краем разреза кишки культю желчного протока погружают в полость кишки. Серо-серозными швами, которые накладывают на кишку, укрывают переднюю стенку протока.
Недостатком способа является: отсутствие антирефлюксного клапана, вследствие чего происходит поступление кишечного содержимого в желчные протоки, что зачастую приводит к развитию тяжелого осложнения - гнойного холангита.
Известен способ наложения билиодигестивного анастомоза (Патент РФ №2177268, опубликованный 27.12.2001), включающий соединение узловыми швами краев разреза стенки холедоха с краями поперечного разреза стенки двенадцатиперстной кишки, отличающийся тем, что рассекают переднюю стенку холедоха в виде полуовала, обращенного выпуклостью к разрезу стенки двенадцатиперстной кишки.
Данный способ имеет следующие недостатки. 1. Имеется риск неадекватного сопоставления сшиваемых раневых поверхностей и развития несостоятельности анастомоза. 2. Существует возможность энтеробилиарного рефлюкса, риск развития холангита, воспалительного процесса в зоне анастомоза, что может привести к рубцеванию.
Известен способ формирования терминолатерального "сосочкового" холедоходуоденоанастомоза (Mammana C.Z., 1955), заключающийся в том, что пересекают холедох, рассекают продольно на 1 см, затем рассекают стенку кишки на несколько меньшем протяжении, "сосочек" формируют путем выворачивания свободной части рассеченного холедоха в виде манжеты, накладывают холедохоэнтероанастомоз на уровне свободного края манжеты.
Вышеуказанный способ имеет существенные недостатки: 1. для формирования такого соустья необходим достаточной длины дистальный отдел холедоха; 2. данный способ не предотвращает заброс кишечного содержимого в желчные протоки, что приводит к холангиту, а также рубцеванию анастомоза.
Известен способ гепатикоеюностомии (Шалимов А.А., 1975), заключающийся в том, что петлю тощей кишки фиксируют к концу выделенного протока с обеих сторон двумя серо-серозными швами. Вскрывают кишку и узловыми капроновыми швами формируют сначала заднюю, а потом переднюю губу анастомоза. Линию созданного анастомоза погружают в складку тощей кишки серо-серозными швами. Накладывают энтеро-энтероанастомоз с заглушкой приводящей петли.
Способ имеет недостатки: 1. отсутствие необходимого сфинктерного аппарата, препятствующего энтеробилиарному рефлюксу, и, как следствие, развитие гнойно-воспалительных процессов в протоковой системе печени и формирование рубцовой стриктуры анастомоза; 2. проведение петли кишки в верхний этаж брюшной полости создает условия для сдавления брыжейки и нарушения кровообращения в кишечной петле.
Наиболее близким техническим решением, взятым за прототип заявляемому способу, является метод наложения антирефлюксного холедохоеюноанастомоза (Патент РФ №2290101, опубликованный 27.12.2006), включающий формирование билиодигестивного соустья, отличающийся тем, что рассекают стенку холедоха параллельно его оси, длина разреза равна половине расстояния между краем торцевого отверстия холедоха и бифуркацией общего желчного протока, накладывают два шва-держалки, прошивая стенку холедоха через все слои один напротив другого, проводят швы-держалки через боковое отверстие на противобрыжеечном крае кишки, потягивая за швы-держалки, погружают концевую часть протока в кишку до половины расстояния между бифуркацией общего желчного протока и верхним углом разреза холедоха, накладывают узловые швы циркулярно по периметру отверстия, прошивая серозно-мышечно-слизистые слои кишки и стенку холедоха, не проникая в его просвет, затем удаляют швы-держалки и накладывают второй ряд швов между стенкой холедоха и серозным слоем кишки.
Однако прототип имеет недостатки: 1. Наличие в просвете кишки культи холедоха с рассеченной стенкой, а также агрессивного желчного содержимого может приводить к изъязвлению раневых поверхностей протока, кровоточивости в послеоперационном периоде, воспалению, гнойно-септическим осложнениям, что может привести к рубцеванию просвета культи. 2. Сохранение возможности развития несостоятельности анастомоза вследствие сшивания неоднородных тканей.
Задача заявляемого способа - повышение эффективности хирургического лечения больных с рубцовыми стриктурами холедоха за счет исключения рефлюкса кишечного содержимого в желчные протоки путем наложения антирефлюксного холедохоеюноанастомоза.
Поставленная задача достигается тем, что формируют терминолатеральный холедохоеюноанастомоз с изолированной тонкокишечной петлей по Ру, для чего вначале отступают 7-8 см от культи кишки, формируют однорядный холедохоеюноанастомоз, затем на стенку кишки накладывают два полукисетных серозно-мышечных шва в поперечном направлении, инвагинируют холедохоеюноанастомоз внутрь тонкой кишки, после этого отдельными узловыми швами (по 3-4 с каждой стороны холедоха) фиксируют серозную оболочку кишки к стенке холедоха и затем культей кишки накрывают спереди область сформированного анастомоза таким образом, что зона сгиба кишки, прикрывая область анастомоза, обхватывает дистальную часть холедоха практически со всех сторон, затем фиксируют с помощью узловых серозно-мышечных швов к передней стенке кишечного трансплантата латеральнее зоны анастомоза, отступив от него 10-15 мм, затем серозную оболочку противобрыжеечного края кишки, обхватывающей холедох со всех сторон, фиксируют несколькими узловыми швами к стенке холедоха по линии ее прилегания к протоку.
Технический результат, достигаемый данным способом, состоит в том, что создается надежный антирефлюксный механизм за счет создания билиодигестивного соустья, позволяющего предотвратить рефлюкс кишечного содержимого в холедох через созданный анастомоз.
Достигается эффективная мышечная компрессия холедоха, трубчатого клапана и анастомоза за счет того, что зона сгиба кишки прикрывает область анастомоза и обхватывает дистальную часть холедоха практически со всех сторон.
Предотвращается сползание вниз серозной оболочки противобрыжеечного края кишки, обхватывающей холедох со всех сторон, за счет фиксации ее узловыми швами к стенке холедоха по линии прилегания к протоку.
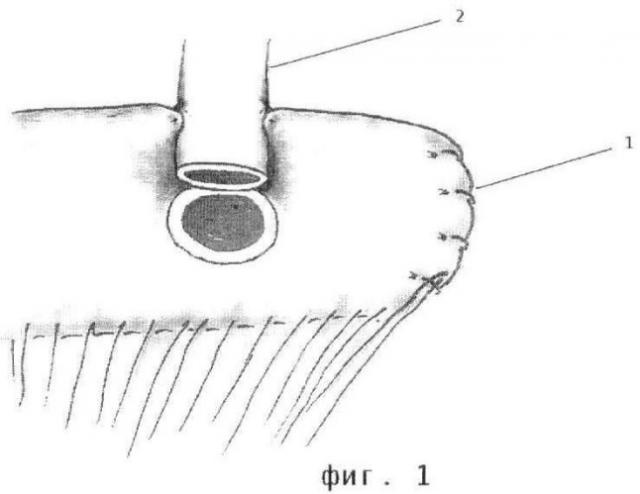
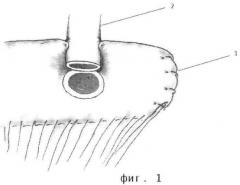
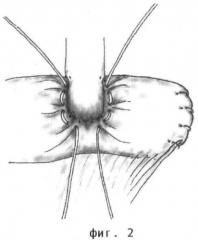
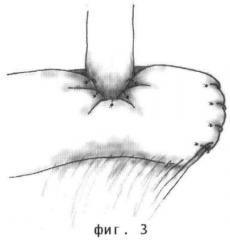
Способ формирования антирефлюксного холедохоеюноанастомоза иллюстрируется фиг.1-4, где 1 - тонкокишечный трансплантат, 2 - холедох.
Способ формирования антирефлюксного холедохоеюноанастомоза осуществляют следующим образом.
По стандартной методике производят лапаротомию. Мобилизуют холедох выше стриктуры, пересекают поперечно. Культю последнего выделяют на протяжении не менее 15 мм. Затем формируют по общепринятой методике по Ру тонкокишечный трансплантат следующим образом. Отступают 50-60 см от двенадцаперстно-тощекишечного изгиба (связка Трейца), пересекают тощую кишку, дистальный конец ушивают наглухо, а проксимальный анастомозируют с петлей тощей кишки путем наложения латеро-латерального межкишечного анастомоза, отступив от места пересечения кишки 70-80 см. Тонкокишечный трансплантат через окно в бессосудистой зоне брыжейки поперечно-ободочной кишки проводят в верхний этаж брюшной полости к воротам печени и располагают позади пересеченного и мобилизованного холедоха таким образом, что культя тощей кишки ориентирована в медиальном направлении, а конец подлежащего анастомозированию холедоха находится посередине поперечника тонкой кишки на расстоянии 7-8 см от ее культи и в таком положении его фиксируют двумя узловыми швами к верхнему противобрыжеечному краю трансплантата (Фиг.1). Затем рассекают переднюю стенку кишки поперечным разрезом такой длины, которая соответствует диаметру холедоха. Формируют холедохоеюноанастомоз первым рядом узловых рассасывающихся швов на атравматической игле через все слои холедоха и кишки. Начинают с формирования задней губы анастомоза, затем переходят на переднюю. После этого на стенку кишки накладывают два полукисетных серозно-мышечных шва в поперечном направлении, отступив от линии первого ряда швов ранее наложенного холедохоеюноанастомоза 6-8 мм (Фиг.2), и затягивают их, инвагинируя при этом холедохоеюноанастомоз внутрь тонкой кишки и создавая таким образом двухстворчатый клапан. Отдельными узловыми швами (по 3-4 с каждой стороны холедоха) фиксируют серозную оболочку кишки к стенке холедоха (Фиг.3). Этим достигается создание антирефлюксного механизма, представляющего собой двухстворчатый клапан, инвагинированный внутрь тощей кишки. Затем культей кишки накрывают спереди область сформированного анастомоза таким образом, что зона сгиба кишки прикрывает область анастомоза и обхватывает дистальную часть холедоха практически со всех сторон. Этим достигается мышечная компрессия холедоха, трубчатого двухстворчатого клапана и анастомоза. Культю кишки фиксируют с помощью узловых серозно-мышечных швов к передней стенке кишечного трансплантата латеральнее зоны анастомоза, отступив от него 10-15 мм. Серозную оболочку противобрыжеечного края кишки, обхватывающей холедох со всех сторон, фиксируют несколькими узловыми швами к стенке холедоха по линии ее прилегания к протоку для предотвращения сползания вниз (Фиг.4). Ушивают окно в брыжейке и отдельными узловыми швами фиксируют в нем проведенную петлю тонкой кишки.
Возможность практического применения заявляемого способа подтверждается следующим клиническим примером.
Клинический пример: Пациент Д-ев., 45 лет, история болезни №021321/333, поступил 10.11.2010 в отделение хирургическое клиники РостГМУ, с диагнозом: рубцовая стриктура гепатикохоледоха, полный наружный желчный свищ, хронический рецидивирующий холангит. 15.11.10 - после предоперационной подготовки выполнена операция по заявляемой методике: лапаротомия, наложение антирефлюксного холедохоеюноанастомоза с использованием изолированной тонкокишечной петли по Ру. Послеоперационный период протекал гладко, без осложнений. Больной получал антибактериальную, гепатотропную, инфузионную, дезинтоксикационную терапии. На 10 сутки послеоперационного периода пациент выписан в удовлетворительном состоянии. При контрольных осмотрах через один и три месяца состояние удовлетворительное. В общем и биохимическом анализах крови патологических сдвигов показателей не выявлено. Клинических симптомов холангита не отмечено.
Предлагаемый способ был применен у 10 больных, оперированных по поводу рубцовых стриктур холедоха, осложнившихся хроническим рецидивирующим холангитом. Послеоперационных осложнений отмечено не было. Летальных исходов не наблюдалось. Ретроспективный анализ прооперированных больных показал высокую эффективность заявляемого способа в лечении и профилактике хронического рецидивирующего холангита, как метода выбора реконструктивно-пластической операции у больных с рубцовыми стриктурами холедоха.
Заявляемый способ обладает следующими преимуществами перед известными:
- исключается рефлюкс кишечного содержимого в желчные протоки;
- отсутствуют послеоперационные осложнения, такие как холангит, образование рубцовых стриктур и несостоятельность анастомоза.
Метод апробирован в клинике и может быть рекомендован к использованию в профильных хирургических стационарах.
Способ наложения антирефлюксного холедохоеюноанастомоза, включающий формирование билиодигестивного соустья, отличающийся тем, что тонкокишечный трансплантат располагают позади пересеченного и мобилизованного холедоха так, чтобы культя тощей кишки была ориентирована в медиальном направлении, а конец подлежащего анастомозированию холедоха находился посередине поперечника тонкой кишки на расстоянии 7-8 см от ее культи, и в таком положении его фиксируют двумя узловыми швами к верхнему противобрыжеечному краю кишки, затем рассекают переднюю ее стенку на длину, которая соответствует диаметру холедоха, и формируют холедохоеюноанастомоз первым рядом узловых рассасывающихся швов, после этого на стенку кишки накладывают два полукисетных серозно-мышечных шва в поперечном направлении, отступив от линии первого ряда швов холедохоеюноанастомоза 6-8 мм и затягивают их, при этом инвагинируют холедохоеюноанастомоз внутрь тонкой кишки и отдельными узловыми швами по 3-4 с каждой стороны холедоха, фиксируют серозную оболочку кишки к стенке холедоха, затем культей кишки накрывают спереди область сформированного анастомоза и фиксируют ее с помощью узловых серозно-мышечных швов к передней стенке кишечного трансплантата латеральное зоны анастомоза, затем серозную оболочку противобрыжеечного края кишки фиксируют несколькими узловыми швами к стенке холедоха по линии ее прилегания к протоку.