Способ двухэтапного лечения рака толстой кишки
Иллюстрации
Показать всеИзобретение относится к хирургии и может быть применимо для двухэтапного лечения рака толстой кишки. Проводят резекцию участка толстой кишки. Освобождают от брыжейки и жировых подвесков концы приводящего и отводящего отрезка толстой кишки длиной 4-5 см. Накладывают ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки. Отступая на 2-3 см от линии названных швов по направлению к пересеченным краям кишки, накладывают два шва на боковые стенки приводящего и отводящего отрезков толстой кишки. Накладывают ряд сквозных узловых швов на задние стенки сшитых между собой отрезков кишки, затем рассекают их по центру ряда на глубину 1-1,5 см, накладывают отдельные сквозные узловые швы на рассеченный участок задних стенок приводящего и отводящего отрезков кишки. Мобилизуют края рассеченной брюшины на 3-4 см в стороны. Выводят сшитые между собой отрезки кишки на брюшную стенку и фиксируют их узловыми швами к брюшине, апоневрозу и коже. Через 2-3 месяца осуществляют восстановление кишечной непрерывности. Способ позволяет уменьшить развитие рубцовых изменений, уменьшить риск гнойно-септических осложнений, уменьшить риск несостоятельности швов анастомоза. 13 ил.
Реферат
Изобретение относится к области медицины, а именно к онкохирургии, и может быть использовано для хирургического лечения больных раком толстой кишки.
При хирургическом лечении больных раком ободочной кишки применяют различные виды с резекций толстой кишки с формированием анастомоза. В ряде случаев, например, при кишечной непроходимости, абсцессах, перфорациях опухоли, перитоните после резекции кишки восстановление кишечной непрерывности не производят, а формируют одно- или двуствольную колостому. При локализации опухоли в подвижных отделах толстой кишки, например в сигмовидной кишке после резекции кишки выполняют двуствольную колостому. В последующем, обычно через 4-6 месяцев, восстанавливают кишечную непрерывность, используя при этом либо внутрибрюшинный доступ, либо внебрюшинный.
Известна операция Микулича [цит. по [Хирургия пищеварительного тракта / Шалимов А.А., Саенко В.Ф. - К.: Здоров'я, 1987. - 568 с.]], при которой участок кишки с опухолью мобилизуют, клиновидно иссекают брыжейку. Приводящую и отводящую петли, отступя 3-4 см от опухоли, сшивают между собой на расстоянии 6-10 см так, чтобы между ними не попала брыжейка. Восстанавливают целостность брыжейки. Через отдельный разрез петлю кишки с опухолью выводят за пределы брюшной полости. На месте выхода соединенные между собой в виде двустволки приводящий и отводящий отрезки кишки фиксируют к париетальной брюшине, при этом не менее половины шпоры следует оставить в брюшной полости. Через 2-3 дня выведенную петлю кишки с опухолью отсекают, оставляя небольшой участок над кожей. Отводящую часть кишки завязывают толстой лигатурой, а в приводящий конец вводят и фиксируют трубку для отведения кишечного содержимого. На 10-14 день накладывают раздавливающий шпору зажим. Закрытие свища может затянуться на несколько месяцев из-за повторных вмешательств для его закрытия.
Недостатками данного способа является грубое нарушение принципов абластики, а именно выведение опухоли через канал в брюшной стенке, что угрожает развитием имплантационных метастазов. Также недостатком данного способа являются проблемы восстановления кишечной непрерывности в последующем.
Известна операция Грекова-II [цит. по [Хирургия пищеварительного тракта / Шалимов А.А., Саенко В.Ф. - К.: Здоров'я, 1987. - 568 с.], при которой после мобилизации петли ободочной кишки с опухолью у основания выведенной петли между ее коленами накладывают анастомоз, полностью остающийся в брюшной полости. Выведенную петлю фиксируют к краям раны. При наличии непроходимости кишку опорожняют через введенную в приводящий отрезок и оставляемую там резиновую трубку. Через 2-4 дня отсекают выведенную петлю кишки с опухолью и ушивают обе культи ободочной кишки. По мере вторичного заживления раны обе культи ободочной кишки постепенно втягиваются в брюшную полость. Накладываемый во время этой операции анастомоз сразу дает возможность кишечному содержимому отходить естественным путем.
Недостатками данного способа является высокая вероятность развития несостоятельности швов анастомоза в связи с наложением его на стенки кишки с трофическими нарушениями, обусловленными кишечной непроходимостью и/или воспалительным процессом. Также недостатком данного способа являются проблемы восстановления кишечной непрерывности в последующем.
Известен способ резекции кишки с формированием двуствольной колостомы [Клиническая оперативная колопроктология: Руководство для врачей / Под редакцией Федорова В.Д., Воробьева Г.И., Ривкина В.Л. - М.: ГНЦ проктологии, 1994. - 432 с., ил. ], при котором производят мобилизацию пораженного опухолевым процессом отрезка кишки, намечают границу проксимальной и дистальной резекции таким образом, чтобы оставшиеся отделы могли быть легко без натяжения, выведены на переднюю брюшную стенку в место предполагаемой колостомы. Мобилизованный отдел левой половины ободочной или сигмовидной кишки резецируют с помощью аппарата НЖКА либо УО со стороны брюшной полости. Пересеченные при помощи аппарата концы кишки погружают в кисетные швы, к ним подвязывают марлевые полоски, смоченные спиртом, а резецированный отрезок вместе с опухолью или другими патологическими изменениями удаляют. Выводимые отрезки кишки сшивают узловыми швами и выводят через дополнительный разрез передней брюшной стенки в левой подвздошной области. На месте разреза брюшной стенки к краям кожи подшивают брюшину и этими же швами (лучше кетгутовыми) по всей окружности подшивают выведенные отрезки кишки. В зависимости от характера вмешательства и повода для операции Микулича проксимальный конец оставляют до следующего дня закрытым или сразу снимают кисетный и аппаратный швы с формированием затем плоской двуствольной колостомы. Со стороны брюшной полости выведенные отрезки ободочной кишки подшивают узловыми швами к париетальной брюшине для уменьшения вероятности ретракции. После этого накладывают швы на образовавшийся дефект в брыжейке и дополнительно ушивают щель между дистальной выведенной петлей и париетальной брюшиной. Лапаротомную рану ушивают послойно наглухо. Затем окончательной формируют колостому.
Недостатком данного способа являются проблемы восстановления кишечной непрерывности в последующем, которые являются общими как для способа прототипа, так и для вышеперечисленных аналогов. Существует два доступа для восстановления кишечной непрерывности после резекции кишки с формированием двуствольной колостомы - внутрибрюшинный и внебрюшинный. Внутрибрюшинный доступ восстановления кишечной непрерывности предусматривает выполнение лапаротомии, мобилизацию отрезка кишки от колостомы в проксимальном и дистальном направлениях, пересечение проксимального и дистального отрезка кишки в области брюшной стенки, наложение толсто-толстокишечного анастомоза, восстановление целостности брыжейки, дренирование и ушивание раны брюшной стенки, иссечение участка брюшной стенки с колостомой, ушивание раны брюшной стенки на месте колостомы. Преимуществом такой операции является возможность мобилизации проксимального и дистального отрезков кишки на любом расстоянии, необходимом для наложения анастомоза без натяжения швов на участки кишки с адекватным кровоснабжением, наложение анастомоза на кишечную стенку, не вовлеченную в рубцово-спаечный процесс. Однако внутрибрюшинное восстановление кишечной непрерывности является технически сложной операцией, что связано с обширным спаечным процессом в брюшной полости. Вход в брюшную полость, выделение толстой кишки для формирования анастомоза из обширного спаечного процесса не только занимают много времени, но и часто сопровождается развитием тяжелых интраоперационных осложнений (повреждение стенки кишки, сосудов брыжейки, селезенки и др.). В результате этого восстановление кишечной непрерывности с использованием внутрибрюшинного доступа является одной из наиболее сложных для хирурга и травматичных для больного хирургических операций. В этой связи большинство хирургов предпочитают использовать внебрюшинный доступ для восстановления кишечной непрерывности у больных, перенесших ранее резекцию кишки с наложением двуствольной колостомы. При внебрюшинном доступе для восстановления кишечной непрерывности рассекают кожу вокруг колостомы, иссекают мягкие ткани вокруг кишки, расположенной в толще брюшной стенки, после чего накладывают анастомоз между приводящим и отводящим отрезками толстой кишки. Обычно после выполнения внебрюшинного восстановления кишечной непрерывности анастомоз располагают внебрюшинно, однако это возможно далеко не во всех случаях. Достаточно часто после внебрюшинного закрытия колостомы анастомоз помещают в брюшную полость. Это связано с тем, что при формировании колостомы на первом этапе сшивают брюшину с апоневрозом и при отделении последнего от стенки кишки во время выполнения второго, восстановительного этапа, одновременно с апоневрозом от кишки отсекают и брюшину. Расположить же в последующем сформированный анастомоз внебрюшинно не представляется возможным, поскольку мобилизовать брюшину и кишку без лапаротомии практически невозможно. Расположение анастомоза в брюшной полости угрожает развитием перитонита в случае развитие несостоятельности его швов. Вероятность развития несостоятельности швов анастомоза при выполнении внебрюшинного восстановления кишечной непрерывности довольно высока. Рубцовые изменения в стенке кишки, воспалительный процесс в мягких тканях брюшной стенки вокруг колостомы, натяжение анастомозируемых отрезков кишки и ограниченные возможности их дополнительной мобилизации кишки без лапаротомии являются основными причинами развития несостоятельности швов анастомоза при внебрюшинном восстановлении кишечной непрерывности у этой категории больных.
Таким образом, вопрос об оптимальном способе восстановления кишечной непрерывности у больных раком толстой кишки после ранее выполненной резекции с формирование двуствольной колостомы не решен, а общим недостатком известных способов является высокий риск развития несостоятельности швов толсто-толстокишечного анастомоза при выполнении внебрюшинного восстановления кишечной непрерывности.
Изобретение решает задачу уменьшения частоты гнойно-септических осложнений и обеспечения надежности сформированного анастомоза, выполняемого при восстановлении кишечной непрерывности на втором этапе оперативного лечения путем создания предпосылок для решения этой задачи на первом, а также создание условий, облегчающих выполнение второго этапа оперативного лечения.
Поставленная задача решается тем, что после резекции участка толстой кишки и удаления препарата освобождают от брыжейки и жировых подвесков концы приводящего и отводящего отрезка толстой кишки длиной 4-5 см, накладывают ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки, завязывают лигатуры наложенных швов, затем, отступая на 2-3 см от линии названных швов по направлению к пересеченным краям кишки, накладывают два шва на боковые стенки приводящего и отводящего отрезков толстой кишки, завязывают лигатуры наложенных швов, после чего накладывают ряд сквозных узловых швов на задние стенки сшитых между собой отрезков кишки, затем рассекают их по центру ряда на глубину 1-1,5 см, накладывают отдельные сквозные узловые швы на рассеченный участок задних стенок приводящего и отводящего отрезков кишки, после чего мобилизуют края рассеченной брюшины на 3-4 см в стороны, затем выводят сшитые между собой отрезки кишки на брюшную стенку и фиксируют их узловыми швами к брюшине, апоневрозу и коже, при этом линию серозно-мышечных швов располагают в толще брюшной стенки на 1,0-1,5 см выше уровня швов, фиксирующих брюшину к приводящему и отводящему отрезкам толстой кишки, а через 2-3 месяца осуществляют восстановление кишечной непрерывности, для чего освобождают расположенные в толще брюшной стенки участки приводящей и отводящей кишки от ее тканей вплоть до брюшины, накладывают инвагинирующий сквозной шов на передние стенки приводящей и отводящей кишки, при этом его лигатуру не завязывают, а при помощи эндоскопа проводят через отводящую кишку на промежность, после чего накладывают ряд сквозных вворачивающих швов на передние стенки приводящий и отводящей кишки, завязывают лигатуры наложенных швов, при помощи пинцета инвагинируют приводящую кишку в отводящую, одновременно осуществляя тракцию за выведенную на промежность лигатуру инвагинирующего сквозного шва, после чего накладывают ряд серозно-мышечных швов на передние стенки приводящей и отводящей кишки на уровне основания инвагината, затем срезают и удаляют лигатуру инвагинирующего сквозного шва со стороны промежности.
Новизна заключается в том, что на первом этапе освобождают от брыжейки и жировых подвесков концы приводящей и отводящей кишки на 4-5 см, сшивают их между собой перед выведением на брюшную стенку, в результате чего в интервале между первым и вторым этапами операции формируется надежное сращение между задними полуокружностями анастомозируемых отрезков кишки. Также новым является то, что во время выполнения первого этапа оперативного вмешательства осуществляют мобилизацию брюшины передней брюшной стенке в месте формирования колостомы и фиксацию ее к стенке кишки ниже уровня серозно-мышечных швов, в результате чего создают условия для восстановления кишечной непрерывности внебрюшинно, исключая вероятность проникновения в брюшную полость, что является надежной профилактикой гнойно-септических осложнений. Кроме того, новым является наложение инвагинирующего сквозного шва и выведение его лигатуры на промежность через отводящую кишку, а также осуществление инвагинации путем сочетания давления на инвагинат пинцета со стороны операционной раны с одновременной тракцией за лигатуру инвагинирующего сквозного шва, выведенного на промежность, что, во-первых, уменьшает травматизацию инвагинируемого участка кишки, и, следовательно, снижает риск развития несостоятельности швов анастомоза, и, во-вторых, обеспечивает надежную инвагинацию приводящего отрезка кишки в отводящий.
Совокупность перечисленных признаков позволяет уменьшить частоту гнойно-септических осложнений и обеспечить надежность сформированного анастомоза, выполняемого при восстановлении кишечной непрерывности, предусмотренных в поставленной задаче изобретения.
Сущность изобретения поясняется рисунками 1-13.
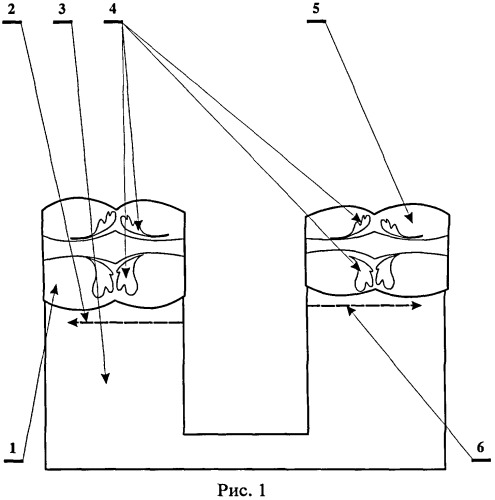
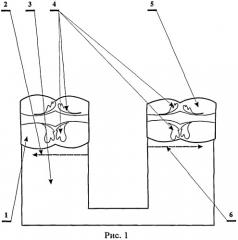
На рис.1 показано освобождение приводящего и отводящего отрезков толстой кишки от брыжейки и жировых подвесков, где:
1 - приводящий отрезок толстой кишки;
2 - направление освобождения приводящего отрезка толстой кишки от брыжейки и жировых подвесков;
3 - брыжейка толстой кишки;
4 - жировые подвески толстой кишки;
5 - отводящий отрезок толстой кишки;
6 - направление освобождения отводящего отрезка толстой кишки от брыжейки и жировых подвесков.
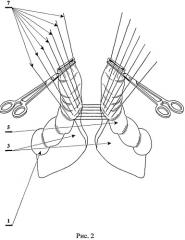
На рис.2 представлено наложение ряда узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки, где:
1 - приводящий отрезок толстой кишки;
3 - брыжейка толстой кишки;
5 - отводящий отрезок толстой кишки;
7 - ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки.
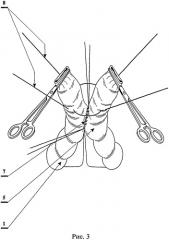
На рис.3 показано наложение двух швов на боковые стенки приводящего и отводящего отрезков толстой кишки, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
7 - ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки;
8 - швы на боковых стенках приводящего и отводящего отрезков толстой кишки.
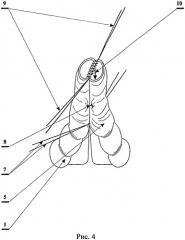
На рис.4 показано наложение ряда сквозных узловых швов на задние стенки сшитых между собой приводящего и отводящего отрезков кишки, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
7 - ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки;
8 - швы на боковых стенках приводящего и отводящего отрезков толстой кишки;
9 - сквозные узловые швы, наложенные на задние стенки сшитых между собой приводящего и отводящего отрезков кишки;
10 - направление рассечения задних стенок приводящего и отводящего отрезков кишки.
На рис.5 показано наложение отдельных сквозных узловых швов на рассеченный участок задних стенок приводящего и отводящего отрезков кишки, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
9 - сквозные узловые швы, наложенные на задние стенки сшитых между собой приводящего и отводящего отрезков кишки;
11 - сквозные узловые швы, наложенные на рассеченный участок задних стенок приводящего и отводящего отрезков кишки.
На рис.6 показано рассечение кожи, подкожно-жировой клетчатки, апоневроза, предбрюшинной клетчатки, брюшины, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
12 - направление рассечения брюшной стенки;
13 - кожа;
14 - подкожно-жировая клетчатка;
15 - апоневроз;
16 - предбрюшинная клетчатка;
17 - брюшина.
На рис.7 показаны мобилизация краев рассеченной брюшины и выведение сшитых между собой приводящего и отводящего отрезков кишки на брюшную стенку, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
17 - брюшина;
18 - направление мобилизации края рассеченной брюшины;
19 - направление выведения на брюшную стенку сшитых между собой приводящего и отводящего отрезков кишки.
На рис.8 показана фиксация выведенных на брюшную стенку приводящего и отводящего отрезков толстой кишки их фиксацию к брюшине, апоневрозу и коже, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
7 - ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки;
13 - кожа;
14 - подкожно-жировая клетчатка;
15 - апоневроз;
16 - предбрюшинная клетчатка;
17 - брюшина;
20 - узловые швы, фиксирующие выведенные на брюшную стенку приводящий и отводящий отрезки кишки, к брюшине;
21 - узловые швы, фиксирующие выведенные на брюшную стенку приводящий и отводящий отрезки кишки, к апоневрозу;
22 - узловые швы, фиксирующие выведенные на брюшную стенку приводящий и отводящий отрезки кишки, к коже.
На рис.9 показано освобождение расположенных в толще брюшной стенки участков приводящего и отводящего отрезков кишки от ее тканей, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
13 - кожа;
14 - подкожно-жировая клетчатка;
15 - апоневроз;
16 - предбрюшинная клетчатка;
17 - брюшина;
23 - направление рассечения кожи вокруг колостомы при выполнении восстановления кишечной непрерывности;
24 - направление рассечения подкожно-жировой клетчатки, апоневроза и брюшины при выполнении восстановления кишечной непрерывности;
25 - направление иссечения мягких тканей брюшной стенки вокруг колостомы.
На рис.10 показано наложение инвагинирующего сквозного шва на передние стенки приводящей и отводящей кишки и проведение лигатуры этого шва через отводящую кишку на промежность, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
26 - инвагинирующий сквозной шов, наложенный на передние стенки приводящего и отводящего отрезков кишки.
На рис.11 показано наложение ряда сквозных вворачивающих швов на передние стенки приводящего и отводящего отрезков кишки, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
26 - инвагинирующий сквозной шов, наложенный на передние стенки приводящего и отводящего отрезков кишки;
27 - сквозные вворачивающие швы на передние стенки приводящего и отводящего отрезков кишки.
На рис.12 показана инвагинация приводящего отрезка толстой кишки в отводящий отрезок, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
26 - инвагинирующий сквозной шов, наложенный на передние стенки приводящего и отводящего отрезков кишки;
28 - пинцет;
29 - направление инвагинации приводящего отрезка толстой кишки в отводящий отрезок;
30 - направление тракции за выведенную на промежность лигатуру инвагинирующего сквозного шва.
На рис.13 показано наложение серозно-мышечных швов на передние стенки приводящего и отводящего отрезков кишки на уровне основания инвагината, наложение швов на апоневроз, где:
1 - приводящий отрезок толстой кишки;
5 - отводящий отрезок толстой кишки;
15 - апоневроз;
31 - серозно-мышечные швы на передние стенки приводящего и отводящего отрезков кишки на уровне основания инвагината;
32 - инвагинат;
33 - узловые швы на апоневроз.
Способ осуществляют следующим образом. Производят лапаротомию, ревизию брюшной полости, резекцию толстой кишки с опухолью в соответствии с требованиями онкологического радикализма. Удаляют препарат. Приводящий отрезок 1 пересеченной толстой кишки освобождают 2 от брыжейки 3 и жировых подвесков 4 на участке длиной 4-5 см от пересеченного края. Отводящий отрезок 5 пересеченной толстой кишки освобождают 6 от брыжейки 3 и жировых подвесков 4 на участке длиной 4-5 см от пересеченного края. Накладывают ряд узловых серозно-мышечных швов 7 на стенки освобожденных от брыжейки и жировых подвесков участков приводящего 1 и отводящего 5 отрезков толстой кишки непосредственно у брыжейки 3. Завязывают лигатуры наложенных швов, затем, отступая на 2-3 см от линии названных швов по направлению к пересеченным краям кишки, накладывают два шва 8 на боковые стенки приводящего 1 и отводящего 2 отрезков толстой кишки, завязывают лигатуры наложенных швов. Накладывают ряд сквозных узловых швов 9 на задние стенки сшитых между собой приводящего 1 и отводящего 5 отрезков кишки, затем рассекают 10 их по центру ряда на глубину 1-1,5 см. Накладывают отдельные сквозные узловые швы 11 на рассеченный участок задних стенок приводящего 1 и отводящего 5 отрезков кишки. Формируют тоннель в брюшной стенке, для чего рассекают 12 кожу 13, подкожно-жировую клетчатку 14, апоневроз 15, предбрюшинную клетчатку 16, брюшину 17. В случае если разрез брюшной стенки производят в местах расположения мышц передней брюшной стенки, последние тупо разводят в стороны. Мобилизуют 18 края рассеченной брюшины 17 на 3-4 см в стороны. Выводят 19 сшитые между собой приводящий 1 и отводящий 5 отрезки кишки на брюшную стенку и фиксируют их узловыми швами 20 к брюшине 17, узловыми швами 21 к апоневрозу 15 и узловыми швами 22 коже 13. При этом линию серозно-мышечных швов 7 располагают в толще брюшной стенки на 1,0-1,5 см выше уровня швов 20, фиксирующих брюшину 17 к приводящему 1 и отводящему 5 отрезкам толстой кишки. Дренируют брюшную полость, ушивают рану брюшной стенки.
Восстановление кишечной непрерывности осуществляют через 2-3 месяца после операции. Освобождают расположенные в толще брюшной стенки участки приводящего 1 и отводящего 5 отрезков кишки от ее тканей вплоть до брюшины 17. Для этого рассекают 23 кожу 13 вокруг колостомы, после чего рассекают 24 подкожно-жировую клетчатку 14, апоневроз 15 и предбрюшинную клетчатку 16. Затем, не нарушая целостности брюшины 17, иссекают 25 мягкие ткани брюшной стенки, расположенные вокруг колостомы между линией разреза 24 и стенками приводящего 1 и отводящего 5 отрезков кишки. Накладывают инвагинирующий сквозной шов 26 на передние стенки приводящего 1 и отводящего 5 отрезков кишки, при этом его лигатуру не завязывают, а при помощи эндоскопа проводят через отводящий отрезок кишку на промежность. После этого накладывают ряд сквозных вворачивающих швов 27 на передние стенки приводящего 1 и отводящего 5 отрезков кишки. Завязывают лигатуры наложенных швов, при помощи пинцета 28 инвагинируют 29 приводящий отрезок 1 толстой кишки в отводящий отрезок 5, одновременно осуществляя тракцию 30 за выведенную на промежность лигатуру инвагинирующего сквозного шва 26. Накладывают ряд серозно-мышечных швов 31 на передние стенки приводящего и отводящего отрезков кишки на уровне основания инвагината 32, представляющего собой инвагинированные в просвет отводящей кишки сшитые между собой участки проксимального и дистального отрезков толстой кишки, лишенные брыжейки и жировых подвесков. Затем срезают и удаляют лигатуру инвагинирующего сквозного шва 26 со стороны промежности. Накладывают узловые швы 33 на апоневроз 15. После этого ушивают подкожную клетчатку и кожу.
Пример конкретного выполнения способа. Больной К, 65 лет, поступил в проктологическое отделение Донецкого областного противоопухолевого центра 23.02.05 года с диагнозом рак сигмовидной кишки T4N0M0 IIB стадия, полная кишечная непроходимость. В ургентном порядке произведена лапаротомия. При ревизии: отдаленных метастазов не обнаружено. В средней трети сигмовидной кишки имеется опухоль 4х4 см, прорастающая все слои стенки кишки. Опухоль полностью стенозирует просвет кишки. Толстая кишка выше опухоли раздута жидким калом и газами, ниже опухоли спавшаяся. Тонкая кишка раздута жидким кишечным содержимым. Диаметр приводящей к опухоли кишки 8 см, отводящей - 4 см. Пальпаторно и визуально лимфатические узлы по ходу сигмовидных артерий и нижней брыжеечной артерии не определяются. Решено выполнить операцию по заявляемому способу. Пересекли и перевязали сигмовидные сосуды. Мобилизовали сигмовидную кишку вместе с опухолью, отступя от края последней на 10 см в стороны. На уровне мобилизации выше и ниже опухоли кишку дважды прошили аппаратным швом. Пересекли кишку между линиями аппаратного шва. Удалили препарат. Приводящий отрезок пересеченной толстой кишки освободили от брыжейки и жировых подвесков на участке длиной 4-5 см от пересеченного края. Отводящий отрезок пересеченной толстой кишки освободили от брыжейки и жировых подвесков на участке длиной 4-5 см от пересеченного края. Наложили ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки. Завязали лигатуры наложенных швов, затем, отступая на 2-3 см от линии названных швов по направлению к пересеченным краям кишки, наложили два шва на боковые стенки приводящего и отводящего отрезков толстой кишки, завязали лигатуры наложенных швов. Наложили ряд сквозных узловых швов на задние стенки сшитых между собой приводящего и отводящего отрезков кишки, затем рассекли их по центру ряда на глубину 1-1,5 см. Наложили отдельные сквозные узловые швы на рассеченный участок задних стенок приводящего и отводящего отрезков кишки. Сформировали тоннель в брюшной стенке, для чего рассекли кожу, подкожно-жировую клетчатку, апоневроз, предбрюшинную клетчатку, брюшину. Мобилизовали края рассеченной брюшины на 3-4 см в стороны. Вывели сшитые между собой приводящий и отводящий отрезки кишки на брюшную стенку и прификсировали их узловыми швами к брюшине, апоневрозу и коже. При этом линию серозно-мышечных швов расположили в толще брюшной стенки на 1,0-1,5 см выше уровня швов, фиксирующих брюшину к приводящему и отводящему отрезкам толстой кишки. Рана дренирована и ушита.
Восстановление кишечной непрерывности осуществили через 2 месяца после операции. Освободили расположенные в толще брюшной стенки участки приводящего и отводящего отрезков кишки от ее тканей вплоть до брюшины. Для этого рассекли кожу вокруг колостомы, после чего рассекли подкожно-жировую клетчатку, апоневроз и предбрюшинную клетчатку. Затем, не нарушая целостности брюшины, иссекли мягкие ткани брюшной стенки, расположенные вокруг колостомы между линией разреза и стенками приводящего и отводящего отрезков кишки. Наложили инвагинирующий сквозной шов на передние стенки приводящего и отводящего отрезков кишки, при этом его лигатуру не завязали, а при помощи эндоскопа провели через отводящий отрезок кишку на промежность. После этого наложили ряд сквозных вворачивающих швов на передние стенки приводящего и отводящего отрезков кишки. Завязали лигатуры наложенных швов, при помощи пинцета инвагинировали приводящий отрезок толстой кишки в отводящий отрезок, одновременно осуществляя тракцию за выведенную на промежность лигатуру инвагинирующего сквозного шва. Наложили ряд серозно-мышечных швов на передние стенки приводящего и отводящего отрезков кишки на уровне основания инвагината, представляющего собой инвагинированные в просвет отводящей кишки сшитые между собой участки проксимального и дистального отрезков толстой кишки, лишенные брыжейки и жировых подвесков. Затем срезали и удалили лигатуру инвагинирующего сквозного шва со стороны промежности. Наложили узловые швы на апоневроз. После этого ушили подкожную клетчатку и кожу. Послеоперационный период протекал гладко. Рана зажила первичным натяжением. Швы сняты на 12 сутки. В последующем больной осмотрен через 6, 12, 18, 24 месяца после операции. При фиброколоноскопии и рентгенологическом исследовании анастомоза его стеноза не отмечено.
Предлагаемый способ использован в Донецком областном противоопухолевом центре с 1995 года у 87 больных. Осложнений, связанных с применением предлагаемого способа, не наблюдалось. Отмечено отсутствие несостоятельности швов анастомоза в послеоперационном периоде, а в отдаленные сроки - его стенозов, хорошее качество жизни у больных, прооперированных по заявленному способу.
Способ двухэтапного лечения рака толстой кишки, включающий в себя лапаротомию, резекцию кишки с опухолью, формирование двуствольной колостомы, дренирование брюшной полости и ушивание раны брюшной стенки с последующим восстановлением кишечной непрерывности путем формирования внебрюшинного толсто-толстокишечного анастомоза конец в конец, отличающийся тем, что после резекции участка толстой кишки и удаления препарата освобождают от брыжейки и жировых подвесков концы приводящего и отводящего отрезков толстой кишки длиной 4-5 см, накладывают ряд узловых серозно-мышечных швов на стенки освобожденных от брыжейки и жировых подвесков участков приводящего и отводящего отрезков толстой кишки непосредственно у брыжейки, завязывают лигатуры наложенных швов, затем, отступая на 2-3 см от линии названных швов по направлению к пересеченным краям кишки, накладывают два шва на боковые стенки приводящего и отводящего отрезков толстой кишки, завязывают лигатуры наложенных швов, после чего накладывают ряд сквозных узловых швов на задние стенки сшитых между собой отрезков кишки, затем рассекают их по центру ряда на глубину 1-1,5 см, накладывают отдельные сквозные узловые швы на рассеченный участок задних стенок приводящего и отводящего отрезков кишки, после чего мобилизуют края рассеченной брюшины на 3-4 см в стороны, затем выводят сшитые между собой отрезки кишки на брюшную стенку и фиксируют их узловыми швами к брюшине, апоневрозу и коже, при этом линию серозно-мышечных швов располагают в толще брюшной стенки на 1,0-1,5 см выше уровня швов, фиксирующих брюшину к приводящему и отводящему отрезкам толстой кишки, а через 2-3 месяца осуществляют восстановление кишечной непрерывности, для чего освобождают расположенные в толще брюшной стенки участки приводящей и отводящей кишки от ее тканей вплоть до брюшины, накладывают инвагинирующий сквозной шов на передние стенки приводящей и отводящей кишки, при этом его лигатуру не завязывают, а при помощи эндоскопа проводят через отводящую кишку на промежность, после чего накладывают ряд сквозных вворачивающих швов на передние стенки приводящий и отводящей кишки, завязывают лигатуры наложенных швов, при помощи пинцета инвагинируют приводящую кишку в отводящую, одновременно осуществляя тракцию за выведенную на промежность лигатуру инвагинирующего сквозного шва, после чего накладывают ряд серозно-мышечных швов на передние стенки приводящей и отводящей кишки на уровне основания инвагината, затем срезают и удаляют лигатуру инвагинирующего сквозного шва со стороны промежности.