Способ герниопластики ущемленных паховых грыж
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к герниологии. При невозможности разущемления и вправления грыжевого содержимого под действием миорелаксантов извлекают лапароскопические инструменты, лапаропорты и пневмоперитонеум сохраняют. Выполняют линейный разрез кожи длиной 3-5 см, начиная от точки, расположенной на 1,5-2 см выше проекции на кожу лонного бугорка, параллельно паховой связке. Рассекают подкожную жировую клетчатку, апоневроз и волокна наружного пахового кольца, если оно является ущемляющим. Повторяют попытку вправления ущемленного органа. При ущемлении во внутреннем паховом кольце вводят в рану по ходу пахового канала клинок ретрактора, проводят его тракцию за рукоять вверх для создания операционного поля. Выполняют надсечение волокон внутренней косой и поперечной мышц по желобоватому зонду, выполняют вправление. Вводят лапароскопический инструмент и оценивают жизнеспособность разущемленного органа. При прямой паховой грыже: при жизнеспособности органа грыжевой мешок вправляют в брюшную полость без вскрытия или при нежизнеспособности разущемленного органа выполняют вскрытие грыжевого мешка, извлекают орган в рану, резецируют нежизнеспособный участок, при резекции ущемленного органа вскрытый грыжевой мешок перед вправлением ушивают. При косой паховой грыже: грыжевой мешок вскрывают, прошивают у основания, рассекают по передней стенке до дна без полной мобилизации и резекции. Тракцией за рукоять ретрактора вверх создают операционное поле в области пахового канала, выполняют мобилизацию и берут на турникет семенной канатик, выполняют ненатяжную пластику задней стенки пахового канала синтетическим трансплантатом с отверстием для выведения семенного канатика. 2 пр., 2 ил.
Реферат
Изобретение относится к медицине, в частности к хирургии, а именно к герниологии.
Современная история лечения паховых грыж начинается с 1884 года, когда Бассини впервые описал свою методику операции при паховых грыжах и заложил основы современного понимания роли задней стенки пахового канала в грыжеобразовании. Однако эта проблема является далекой от своего решения. Так по данным авторов (К.Д.Тоскин, В.В.Жебровский, В.Н.Егиев, Д.В.Чижов) частота грыж колеблется от 3,7-5%, при этом наиболее часто встречаются грыжи паховой локализации - до 5% мужского населения.
Согласно данным статистики при обычных способах грыжесечения рецидивы паховых грыж случаются у 7-8% оперированных больных, а при повторном грыжесечении у 30%.
Использование эндохирургической методики позволило существенно снизить процент рецидивов до 4,5%. В настоящее время существуют два основных варианта размещения синтетического имплантата относительно брюшины: предбрюшинный (ТАРР) и интраабдоминальный (IPOM) [Руттенбург Г.М. 2002; Gastinger I. 2008]. Использование проленовой сетки без антиадгезивного покрытия требует предбрюшинного размещения имплантата. Интраабдоминальное размещение синтетического имплантата является технически более простым способом, однако требует использования дорогостоящих расходных материалов (антиадгезивная сетка "Parietex Composite" и эндогерниостеплер "AbsorbaTack"). Обращает на себя внимание, что несмотря на широкое применение лапароскопической герниопластики в плановой хирургии, при ущемленных грыжах методика не нашла широкого применения [Рутенбург Г.М. 2008; Стрижелецкий В.В. 2009; Емельянов С.И. 2010, Сажин В.П. 2010].
Известен способ применения лапароскопической методики при ущемленных паховых и паховомошоночных грыжах. Авторы: Бадма-Горяев О.В., Наурбаев М.С., Богданов Д.Ю., Алишихов Ш.А. Москва 1) РУДН, 2) МГМСУ. [Электронный ресурс]. - Режим доступа: http://www.Laparoscopy.ru/doktoru/view_thesis.php?theme_id=//.
Лапароскопическая герниопластика выполнялась по стандартной методике с использованием 5-мм лапаропортов и инструментария. После проведения диагностической лапароскопии и уточнения диагноза и верификации ущемленного органа выполнялась ликвидация ущемления и вправление органа в брюшную полость путем тракции атравматическими зажимами ущемленного органа и мануального воздействия на грыжевое выпячивание со стороны брюшной стенки, на фоне введения очередной дозы миорелаксантов. Оценка жизнеспособности ущемленного органа проводилась по методике Керте.
В послеоперационном периоде было зарегистрировано два осложнения (10,53%) - развитие послеоперационного перитонита, обусловленного в одном случае некрозом ранее ущемленной петли кишки, и во втором случае - интраоперационным электрокоагуляционным повреждением стенки ущемленной петли кишки, невыявленным в ходе оперативного вмешательства. Следует отметить, что оба осложнения возникли после операций по поводу ущемленных пахово-мошоночных грыж, т.е. в условиях наличия значительных технических сложностей при выделении ущемленного участка кишки. Во всех остальных случаях отсутствовали такие наиболее распространенные осложнения, как раневая инфекция, невралгии, послеоперационный отек мошонки, дизурические явления.
Таким образом, лапароскопическая герниопластика при ущемленных паховых грыжах является методологически обоснованным способом хирургического лечения, а при наличии ущемленных пахово-мошоночных грыж должна применяться избирательно.
Недостатки:
1. Отсутствие приемов безопасного разущемления грыжевого содержимого при невозможности вправления.
2. Избирательность применения методики при ущемленных пахово-мошоночных грыжах.
Наиболее близким является способ выполнения лапароскопической герниопластики, разработанный и внедренный в практику НИИ СП им. Н.В.Склифосовского, с применением комбинированного имплантата - проленовая сетка Parietex PPL в сочетании с лиофилизированной твердой мозговой оболочкой (ТМО) (заявка на получение патента №2010125351 от 22.06.2010). Авторы: Ярцев П.А., Кирсанов И.И., Драйер М.Н., Левитский В.Д., Мамедов К.А. Москва, НИИ СП им. Н.В.Склифосовского. [Электронный ресурс]. - Режим доступа: http://www.Laparoscopy.ru/doktoru/view_thesis.php?theme_id=//.
Первым этапом синтетический имплантат (СИ) эндогерниостеплером "Absorbatack" 5 мм фиксировали к передней брюшной стенке, закрывая грыжевые ворота по периметру через каждые 3-4 см. ТМО фиксировали поверх СИ, выступая за его пределы на 1-2 см по периметру. Грыжевой мешок дренировали силиконовой дренажной трубкой (ТММК №18).
Показания к лапароскопии при ущемленных грыжах передней брюшной стенки: 1) подозрение на пристеночное (Рихтеровское) ущемление (локальные боли в животе, неясная клиническая картина, отсутствие грыжевого выпячивания на брюшной стенке); 2) состояние после ущемления; 3) ущемленная паховая грыжа.
Отмечено, что релаксация и инсуфляция газа в брюшную полость привели к растяжению ущемляющего кольца и к самостоятельному вправлению ущемленного органа у 12 пациентов (37,5%), а у 20 больных (62,5%) потребовалось рассечение ущемляющего кольца инструментом с эффектом LigaSure. Во всех случаях ущемленный орган признавался жизнеспособным и резекции его не проводилось.
После IPOM герниопластики у 1 больного (3,1%) с ПОВГ в послеоперацином периоде при УЗИ выявлено скопление жидкости в надсеточном пространстве (грыжевой мешок), что потребовало пункции и аспирации серомы объемом 55 мл. Проанализировав это наблюдение, признаны необходимыми дренирование надсеточного пространства (полости грыжевого мешка) и перфорация ТМО.
При использовании лапароскопической герниопластики выявлены следующие преимущества: уменьшение выраженности болевого синдрома после операции; активизация больных происходила в первые часы после операции против 1,2±0,3 суток после «традиционной» операции; сокращение сроков лечения пациентов до 3,5+0,5 суток против 8,5+1,5 суток после «открытой» операции.
Недостатки:
1. Необходимость применения лиофилизированной твердой мозговой оболочки (ТМО).
2. Необходимость использования эндогерниостеплера "Absorbatack" 5 мм.
3. Необходимость использования инструмента с эффектом LigaSure для рассечения ущемляющего кольца.
4. Необходимость дренирования надсеточного пространства (полости грыжевого мешка) и перфорации ТМО.
Наиболее близким является способ герниопластики ущемленных паховых грыж, включающий обнажение и вскрытие грыжевого мешка, эвакуацию грыжевой воды, рассечение ущемляющего кольца, герниолапаротомию с рассечением задней стенки пахового канала и пластику пахового канала с целью предупреждения послеоперационных осложнений (В.В.Жербовский. Хирургия грыж живота, МИА, М., 2005, с.232).
Операция травматична, так как не является малоинвазивной.
Необходимость рассечения задней стенки пахового канала приводит к дополнительной травматизации тканей, что может вызвать кровотечения, болевой синдром, увеличивает сроки нетрудоспособности.
Задача заявляемого способа - снижение травматичности оперативного вмешательства при ущемленных паховых и пахово-мошоночных грыжах путем применения видеоассистированной паховой герниопластики из минидоступа. Сокращение сроков лечения.
Поставленная задача достигается способом герниопластики ущемленных паховых грыж, включающим обнажение грыжевого мешка, эвакуацию грыжевой воды, рассечение ущемляющего кольца, пластику пахового канала. Предварительно выполняют диагностическую лапароскопию. При невозможности разущемления и вправления грыжевого содержимого под действием миорелаксантов извлекают лапароскопические инструменты, лапаропорты и пневмоперитонеум сохраняют. Выполняют линейный разрез кожи длиной 3-5 см, начиная от точки, расположенной на 1,5-2 см выше проекции на кожу лонного бугорка, параллельно паховой связке. Далее рассекают подкожную жировую клетчатку, апоневроз и волокна наружного пахового кольца, если оно является ущемляющим, повторяют попытку вправления ущемленного органа. При ущемлении во внутреннем паховом кольце вводят в рану по ходу пахового канала клинок ретрактора, проводят его тракцию за рукоять вверх для создания операционного поля, выполняют надсечение волокон внутренней косой и поперечной мышц по желобоватому зонду, выполняют вправление. Вводят лапароскопический инструмент и оценивают жизнеспособность разущемленного органа. При прямой паховой грыже: при жизнеспособности органа грыжевой мешок вправляют в брюшную полость без вскрытия; или при нежизнеспособности разущемленного органа выполняют вскрытие грыжевого мешка, извлекают орган в рану, резецируют нежизнеспособный участок, при резекции ущемленного органа вскрытый грыжевой мешок перед вправлением ушивают. При косой паховой грыже: грыжевой мешок вскрывают, прошивают у основания, рассекают по передней стенке до дна без полной мобилизации и резекции. Тракцией за рукоять ретрактора вверх создают операционное поле в области пахового канала, выполняют мобилизацию и берут на турникет семенной канатик. Выполняют ненатяжную пластику задней стенки пахового канала синтетическим трансплантатом с отверстием для выведения семенного канатика.
Новизна изобретения:
- Предварительно выполняют диагностическую лапароскопию. При невозможности разущемления и вправления грыжевого содержимого под действием миорелаксантов извлекают лапароскопические инструменты, лапаропорты и пневмоперитонеум оставляют для сохранения растяжения внутреннего пахового кольца.
- Выполняют линейный разрез кожи длиной 3-5 см, начиная от точки, расположенной на 1,5-2 см выше проекции на кожу лонного бугорка, параллельно паховой связке. Далее рассекают подкожную жировую клетчатку, апоневроз и волокна наружного пахового кольца, если оно является ущемляющим. Повторяют попытку вправления ущемленного органа. Малый размер доступа снижает травматичность операции, кровоточивость тканей. Локализация доступа позволяет разместить клинок ретрактора ближе к лонной кости, что обеспечивает в дальнейшем удобство при фиксации сетки в медиальной части пахового канала.
- При ущемлении во внутреннем паховом кольце вводят в рану по ходу пахового канала клинок ретрактора, проводят его тракцию за рукоять вверх для создания операционного поля, выполняют надсечение волокон внутренней косой и поперечной мышц по желобоватому зонду, выполняют вправление. Вводят лапароскопический инструмент и оценивают жизнеспособность разущемленного органа.
- При прямой паховой грыже: при жизнеспособности органа грыжевой мешок вправляют в брюшную полость без вскрытия.
- Или при нежизнеспособности разущемленного органа выполняют вскрытие грыжевого мешка, извлекают орган в рану, резецируют нежизнеспособный участок, при резекции ущемленного органа вскрытый грыжевой мешок перед вправлением ушивают.
- При косой паховой грыже: грыжевой мешок вскрывают, прошивают у основания, рассекают по передней стенке до дна, для профилактики скоплений, без полной мобилизации и резекции, тем самым сохраняя целостность структур семенного канатика, соответственно снижается травматизм элементов семенного канатика.
- Тракцией за рукоять ретрактора вверх создают операционное поле в области пахового канала. Выполняют мобилизацию и берут на турникет семенной канатик. Выполняют ненатяжную пластику задней стенки пахового канала синтетическим трансплантатом с отверстием для выведения семенного канатика.
Применение минидоступа позволяет безопасно, без применения дорогостоящего эндоскопического инструментария выполнить рассечения ущемляющего кольца как на уровне внутреннего, так и наружного пахового кольца.
Таким образом, предлагаемый способ позволяет обеспечить малую травматичность и максимальную доступность к элементам пахового промежутка. Возможность рассечения ущемляющего кольца как на уровне внутреннего, так и наружного пахового кольца, что невозможно при лапароскопической герниопластике. Повышается эффективность оперативного вмешательства и, как следствие, более быстрая адаптация больного и восстановление его трудоспособности.
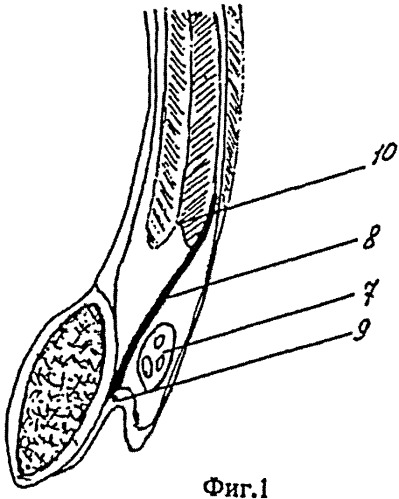
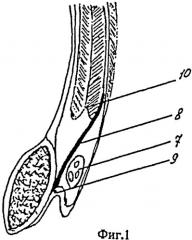
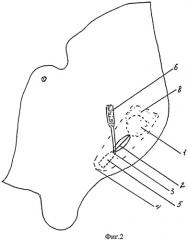
Способ поясняется рисунками, представленными на Фиг.1 и Фиг.2.
На Фиг.1 показана схема операции.
На Фиг.2 - расположение разреза и положение ретрактора.
На рисунках 1 - внутреннее паховое кольцо, 2 - линейный разрез, 3 - точка начала разреза, расположенная на 1,5-2 см выше проекции лонного бугорка на кожу, 4 - лонный бугорок, 5 - клинок ретрактора, 6 - ретрактор, 7 - семенной канатик, 8 - сетка, 9 - пупартова связка, 10 - свободные края внутренней косой и поперечной мышц.
Способ осуществляется следующим образом.
Больному в положении лежа на спине под эндотрахеальным наркозом выполняется лапароскопия по стандартной методике с использованием 10-мм лапаропорта в околопупочной области. После проведения диагностической лапароскопии и уточнения диагноза выполнялась ликвидация ущемления - вправление органа в брюшную полость путем мануального воздействия на грыжевое выпячивание со стороны брюшной стенки, на фоне введения очередной дозы миорелаксантов. При необходимости дополнительно устанавливался лапаропорт 5 мм в контрпозиции относительно стороны операции для тракции атравматическими зажимами ущемленного органа, его ревизии и оценки жизнеспособности.
При невозможности разущемления и вправления грыжевого содержимого извлекались лапароскопические инструменты, лапаропорты и пневмоперитонеум сохраняли. Производится линейный разрез 2 кожи длиной 3-5 см, начиная от точки, расположенной на 1,5-2 см выше проекции лонного бугорка на кожу 3, имеющий направление, параллельно паховой связке. Далее рассекаются подкожная жировая клетчатка, апоневроз и волокна наружного пахового кольца, если оно является ущемляющим, это приводит к вправлению грыжевого содержимого. При отрицательном результате, если ущемляющим является внутреннее паховое кольцо, вводят в рану по ходу пахового канала клинок ретрактора. Конструкция ретрактора описана в патенте №2207068, МПК А61В 17/02, опубл. 27.06.2003, Бюл. №18. Тракцией за рукоять 6 ретрактора вверх создаем операционное поле в области пахового промежутка. Выполняем разущемление органа путем надсечения волокон внутренней косой и поперечных мышц по желобоватому зонду.
Вводят лапароскопический инструмент, выполняют ревизию и оценку жизнеспособности разущемленного органа.
При жизнеспособности разущемленного органа при прямой паховой грыже - грыжевой мешок вправляли в брюшную полость без вскрытия.
При нежизнеспособности органа выполнялось вскрытие грыжевого мешка, извлечение органа в рану и выполнение резекции нежизнеспособного участка.
В случае выполнения резекции ущемленного органа перед погружением грыжевой мешок ушивался. При косой паховой грыже грыжевой мешок всегда вскрывался, прошивался у основания, рассекался по передней стенке до дна, для профилактики скоплений, без иссечения.
Тракцией за рукоять 6 ретрактора вверх создаем операционное поле в области пахового промежутка. Далее мобилизуется и берется на турникет семенной канатик 7.
Производится основной этап операции - выполнение ненатяжной пластики задней стенки пахового канала трансплантатом 8 из полипропиленовой сетки. Трансплантат 8 выкраивается соответственно размерам и форме пахового промежутка. Ретрактором максимально поднимается передняя стенка пахового канала, что делает доступным визуальный осмотр анатомических структур, необходимых для фиксации трансплантата 8: пупартова связка 9, лонный бугорок 4, влагалище прямой мышцы живота, свободные края внутренней косой и поперечной мышц 10. Семенной канатик 7 поднимается следом посредством тракции за турникет. Трансплантат 8 укладывается под семенной канатик, закрывая собой паховый промежуток. Одиночными узловыми швами фиксируется трансплантат 8 к лонному бугорку 4, к краю влагалища прямой мышцы живота, к краю внутренней косой и поперечной мышц живота 10 и медиальной половине пупартовой связки 9. В фиксированном трансплантате 8 без его деформации выкраивают отверстие, соответствующее диаметру семенного канатика 7 над внутренним паховым кольцом 1. Выводят семенной канатик. Одним-двумя узловыми швами восстанавливается целостность трансплантата и заканчивается его фиксация в латеральной половине пупартовой связки 9. Это достигается посредством перевода клинка ретрактора в нужном направлении, на анатомические структуры: лонный бугорок 4, край влагалища прямой мышцы живота, пупартова связка 9 и внутреннее паховое кольцо 1 и смещения выполненного операционного доступа 2 за счет эластичности кожи и подкожной жировой клетчатки. Контроль гемостаза, ушивание апоневроза наружной косой мышцы, подкожной жировой клетчатки. Ушивание кожной раны. Асептическая повязка. Суспензорий.
Обезболивание проводилось ненаркотическими анальгетиками при необходимости. Выполнялось контрольное ультразвуковое исследование на предмет скоплений и рецидива. Через 15-18 часов больных активизировали. Через 3 суток пациентов выписывают из стационара.
Пример №1.
Больной С., 22 года, госпитализирован в клинику с жалобами на выпячивание в левой паховой области в течение 2-х месяцев. В течение 11 часов не вправляется в живот, сильные боли в области грыжевого выпячивания.
Объективно: в левой подвздошно-паховой области определяется округлое образование 8×12 см, резко болезненное при пальпации, невправимое в брюшную полость. Перкуторно - тимпанит, изменений кожи нет.
Диагноз: ущемленная паховая грыжа слева.
После проведения необходимых обследований операция - видеоассистированная герниопластика из минидоступа.
Положение пациента на спине лежа горизонтально. Эндотрахеальный наркоз. Над пупком введен лапаропорт 10 мм, наложен пневмоперитонеум. Ревизия. В левой паховой области во внутреннее паховое кольцо внедрена петля тонкой кишки, приводящая петля расширена до 5-6 см, отводящая - спавшаяся. Путем мануального воздействия на грыжевое выпячивание со стороны брюшной стенки, на фоне введения очередной дозы миорелаксантов, петля тонкой кишки вправилась в живот, грыжевые воды светлые, около 150 мл. Ущемленный участок 20 см признан жизнеспособным. Санация брюшной полости, взятие грыжевых вод на посев. Десуфляция пневмопери-тонеума, удаление лапаропорта.
В левой паховой области на 1,5 см выше проекции лонного бугорка параллельно паховой складке линейный разрез кожи, подкожной клетчатки и апоневроза наружной косой мышцы живота длиной 3,5 см. В рану введен ретрактор и тракцией вверх поднята передняя стенка пахового канала, чем обеспечено операционное пространство. Тупо мобилизован семенной канатик 2,5 см в диаметре до лонного бугорка. Грыжевой мешок расположен вне элементов семенного канатика. Грыжевой мешок вправлен в брюшную полость. Выкроен трансплантат из полипропиленовой сетки размером 10×5 см, соответственно размерам пахового промежутка. Тракцией за турникет семенной канатик поднят, под него уложен подготовленный трансплантат. Отдельными узловыми швами полипропиленовой нитью «0» трансплантат фиксирован к лонному бугорку, краю влагалища прямой мышцы живота, внутренней косой и поперечной мышцам и к медиальной половине пупартовой связки. В уложенном трансплантате выкроено отверстие над внутреннем паховым кольцом диаметром 1,3 см, соответственно диаметру семенного канатика. Отдельными узловыми швами восстановлена целостность трансплантата. Завершена его фиксация к латеральной половине пупартовой связки отдельными узловыми швами.
Контроль гемостаза. Швы на апоневроз, подкожную клетчатку, кожу. Асептическая повязка.
Послеоперационный период протекал гладко, через 12 часов больной стал ходить. Обезболивание проводилось однократно - на ночь в/м кеторол 2.0 мл. Через трое суток выполнено контрольное ультразвуковое исследование - скоплений в зоне операции нет, симптом кашлевого толчка отрицательный. Больной отпущен домой на амбулаторное долечивание. Рана зажила первичным натяжением, швы сняты на 9-е сутки.
Пример №2.
Больной П., 62 года, госпитализирован в клинику с жалобами на сильные боли в области грыжевого выпячивания в правой паховой области в течение 10-ти часов. Грыженосительство в течение 2-х лет, вправлял самостоятельно. В течение 10 часов не вправляется в живот, сильные боли в области грыжевого выпячивания.
Объективно: в правой паховой области определяется округлое образование 10×18 см, опускающееся в мошонку, резко болезненное при пальпации, невправимое в брюшную полость. Перкуторно - тимпанит, изменений кожи нет.
Диагноз: ущемленная паховая грыжа справа.
После проведения необходимых обследований операция - видеоассистированная герниопластика из минидоступа.
Положение пациента на спине лежа горизонтально. Эндотрахеальный наркоз. Над пупком введен лапаропорт 10 мм, наложен пневмоперитонеум. Ревизия. В левой паховой области во внутреннее паховое кольцо внедрена петля тонкой кишки, приводящая петля расширена до 7-6 см, отводящая - спавшаяся. Путем мануального воздействия на грыжевое выпячивание со стороны брюшной стенки, на фоне введения очередной дозы миорелаксантов, петля тонкой кишки не вправилась.
В левой паховой области на 1,5 см выше проекции лонного бугорка параллельно паховой складке линейный разрез кожи, подкожной клетчатки и апоневроза наружной косой мышцы живота длиной 3,5 см. Рассечено наружное паховое кольцо, содержимое вправилось в брюшную полость. Выполнили лапароскопическую ревизию: грыжевые воды светлые, около 150 мл. Ущемленный участок 25-28 см, признан жизнеспособным. Санация брюшной полости, взятие грыжевых вод на посев. Десуфляция пневмоперитонеума, удаление лапаропорта.
В рану введен ретрактор и тракцией вверх поднята передняя стенка пахового канала, чем обеспечено операционное пространство. Тупо мобилизован семенной канатик 2,5 см в диаметре до лонного бугорка. Грыжевой мешок расположен среди элементов семенного канатика. Грыжевой мешок вскрыт, прошит у шейки, рассечен вдоль передней стенки до дна. Выкроен трансплантат из полипропиленовой сетки размером 10×5 см, соответственно размерам пахового промежутка. Тракцией за турникет семенной канатик поднят, под него уложен подготовленный трансплантат. Отдельными узловыми швами полипропиленовой нитью «0» трансплантат фиксирован к лонному бугорку, краю влагалища прямой мышцы живота, внутренней косой и поперечной мышцам и к медиальной половине пупартовой связки. В уложенном трансплантате выкроено отверстие над внутреннем паховым кольцом диаметром 1,5 см, соответственно диаметру семенного канатика. Отдельными узловыми швами восстановлена целостность трансплантата. Завершена его фиксация к латеральной половине пупартовой связки отдельными узловыми швами.
Контроль гемостаза. Швы на апоневроз, подкожную клетчатку, кожу. Асептическая повязка.
Послеоперационный период протекал гладко, через сутки больной стал ходить. Обезболивание проводилось по необходимости, ненаркотическими анальгетиками - в/м кеторол 2.0 мл. Через трое суток выполнено контрольное ультразвуковое исследование - скоплений в зоне операции нет, симптом кашлевого толчка отрицательный. Больной отпущен домой на амбулаторное долечивание. Рана зажила первичным натяжением, швы сняты на 9-е сутки.
Данный способ обеспечивает минимальный объем операционной травмы, максимальную доступность к элементам пахового промежутка. Возможность безопасного рассечения ущемляющего кольца как на уровне внутреннего, так и наружного пахового кольца. Формируемый доступ располагается ближе к медиальной части пахового канала, что обеспечивает лучший обзор анатомических структур в медиальной части пахового канала, без затруднения работы в области внутреннего пахового кольца.
Повышается эффективность оперативного вмешательства и, как следствие, более быстрая адаптация больного и восстановление его трудоспособности, сокращаются сроки пребывания в стационаре до трех суток.
Способ герниопластики ущемленных паховых грыж, включающий обнажение грыжевого мешка, эвакуацию грыжевой воды, рассечение ущемляющего кольца, пластику пахового канала, отличающийся тем, что предварительно выполняют диагностическую лапароскопию, при невозможности разущемления и вправления грыжевого содержимого под действием миорелаксантов, извлекают лапароскопические инструменты, лапаропорты и пневмоперитонеум сохраняют, выполняют линейный разрез кожи длиной 3-5 см, начиная от точки, расположенной на 1,5-2 см выше проекции на кожу лонного бугорка параллельно паховой связке, далее рассекают подкожную жировую клетчатку, апоневроз и волокна наружного пахового кольца, если оно является ущемляющим, повторяют попытку вправления ущемленного органа; при ущемлении во внутреннем паховом кольце, вводят в рану по ходу пахового канала клинок ретрактора, проводят его тракцию за рукоять вверх для создания операционного поля, выполняют надсечение волокон внутренней косой и поперечной мышц по желобоватому зонду, выполняют вправление, вводят лапароскопический инструмент и оценивают жизнеспособность разущемленного органа; при прямой паховой грыже: при жизнеспособности органа, грыжевой мешок вправляют в брюшную полость без вскрытия или, при нежизнеспособности разущемленного органа выполняют вскрытие грыжевого мешка, извлекают орган в рану, резецируют нежизнеспособный участок, при резекции ущемленного органа вскрытый грыжевой мешок перед вправлением ушивают; при косой паховой грыже: грыжевой мешок вскрывают, прошивают у основания, рассекают по передней стенке до дна без полной мобилизации и резекции, тракцией за рукоять ретрактора вверх создают операционное поле в области пахового канала, выполняют мобилизацию и берут на турникет семенной канатик, выполняют ненатяжную пластику задней стенки пахового канала синтетическим трансплантатом с отверстием для выведения семенного канатика.