Способ лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к урологии, нейрохирургии и вертебрологии. Интраоперационно под рентгенологическим контролем в эпидуральное пространство спинного мозга устанавливают два временных электрода. Первый эпидуральный электрод-анод - на уровне сегментов L1-L2, второй электрод-катод - на уровне корешков S2-S4. В послеоперационном периоде производят электронейростимуляцию слабым электрическим током по 10 мин в течение 10 дней ежедневно. Способ расширяет арсенал средств для лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга. 3 ил., 1 пр.
Реферат
Изобретение относится к области медицины, а именно к урологии, нейрохирургии, вертебрологии, и используется для лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга.
Известен также способ лечения нейрогенной дисфункции мочевого пузыря. Данный способ используется для лечения нейрогенной дисфункции мочевого пузыря гиперрефлекторного типа у взрослых независимо от пола и возраста. Способ заключается в сакральной нейромодуляции, включающей поиск и пункцию сакральных отверстий с использованием инъекционных игл, при этом проводят пункцию правого и левого Sз сакральных отверстий с введением в них раствора аллопланта. Количество введенного раствора аллопланта составляет 2 мл в каждое отверстие. Курс лечения состоит из 3-х инъекций с периодичностью 1 раз в 3 дня (Сакральная нейромодуляция с использованием "Аллопланта" для акупунктурного введения интенсивного действия" в лечении больных гиперактивным мочевым пузырем / В.Н.Павлов [и др.] // Здравоохранение Башкортостана. Спец. вып.: научно-практический журнал. - 2005. - №3. - С.84-85. - ISSN 0869-6306).
Однако данный способ нейромодуляции позволяет также стимулировать только парасимпатические центры мочеиспускания, что недостаточно эффективно для больных с травматической болезнью спинного мозга.
Наиболее близким способом лечения нейрогенной дисфункции мочевого пузыря к заявляемому является сакральная электростимуляция с использованием временного имплантируемого электрода. Стимуляция проводится слабым электрическим током нервного корешка третьего сакрального сегмента (S 3), что влияет на детрузорную активность мочевого пузыря. В данном способе происходит формирование позыва путем усиления афферентации с рецепторов мочевого пузыря. Сначала определяют костные ориентиры и производят поисковые пункции сакральных отверстий. Для этого используют иглы №18 G со специальным электроизоляционным покрытием. После пункций пассивный электрод располагают в ягодичной области со стороны предполагаемой электростимуляции, а активный электрод поочередно подключают к нейростимулятору. Для электростимуляции используют монофазные импульсы прямоугольной формы с длительностью 210 мкс и частотой повторения 25 Гц. После проведения теста острой сакральной стимуляции и выбора сакрального отверстия по игле в сакральное отверстие вводят электрод. После установки электрод фиксируют к коже и подсоединяют к портативному устройству для нервной электростимуляции (Е.Б.Мазо, Г.Г.Кривобородов. Гиперактивный мочевой пузырь. М.: Вече, 2003 г., с.121-132, рис.14-17).
Однако в данном способе стимуляция проводилась только спинального корешка одного сегмента сакрального парасимпатического афферентного центра, наиболее реагирующего на электроимпульс. Симпатический центр регуляции не стимулировался.
Задачей изобретения является разработка способа лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга посредством стимуляция симпатических и парасимпатических центров мочеиспускания, обеспечивающих формирование позывов к мочеиспусканию и самостоятельного мочеиспускания.
Указанный технический результат достигается тем, что в способе лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга, включающем интраоперационную установку электродов с последующей электронейростимуляцией сакральных корешков, а именно: под рентгенологическим контролем производят установку двух временных электродов, первый эпидуральный электрод (анод) - на уровне сегментов L1-L2 спинного мозга, второй (катод) - в проекции корешков S2-S4, после чего производят электронейростимуляцию слабым электрическим током по 10 мин в течение 10 дней ежедневно.
Изобретение поясняется подробным описанием, клиническим примером и иллюстративным материалом, на котором изображено:
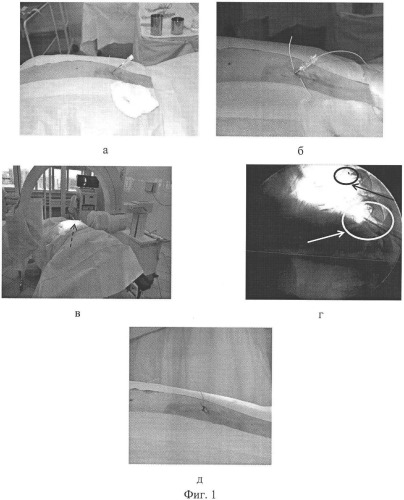
Фиг.1 - установка эпидурального электрода в проекции сегментов спинного мозга L1-L2 (симпатического центра мочеиспускания);
а - введение иглы Туохе в межостистый промежуток Th10-Th11 позвонков через межостистую и желтую связку;
б - введение электрода через иглу Туохе в эпидуральное пространство (в проекции сегмента L1-L2);
в - рентгенологический контроль введения электрода в эпидуральное пространство;
г - рентгеновский снимок, отражающий расположение эпидурального электрода и иглы Туохе; черная стрелка указывает на расположение эпидурального электрода, белая стрелка - расположение иглы Туохе;
д - фиксация эпидурального электрода к коже капроновьм швом.
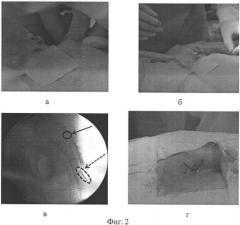
Фиг.2 - установка эпидурального электрода в проекции S2-S4 корешков сегментов спинного мозга (парасимпатический центр мочеиспускания);
а - введение иглы Туохе в hiatus sacralis;
б - введение электрода через иглу Туохе в проекции S2-3 позвонков;
в - рентгенологический контроль введения электрода с помощью иглы Туохе в пространство крестцового канала через hiatus sacralis в проекции S2-3 позвонков; сплошная черная стрелка указывает на расположение эпидурального электрода; пунктирная черная стрелка - расположение иглы Туохе;
г - фиксация эпидурального электрода к коже капроновым швом.
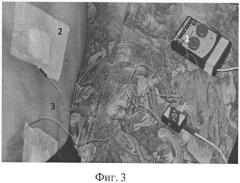
Фиг.3 - процесс электростимуляции: 1 - прибор «Миоритм 021», 2 - анод, 3 - катод.
Способ осуществляется следующим образом.
В условиях операционной производят местную анестезию (0,5% раствора новокаина) мягких тканей и связок в области установки двух временных эпидуральных электродов.
Первый электрод устанавливают в эпидуральное пространство в проекции сегментов спинного мозга L1-L2 (симпатического центра мочеиспускания). Введение электрода производят с помощью иглы Туохе, которую устанавливают под рентгенологическим контролем, в межостистый промежуток Th10-Th11 позвонков, через межостистую и желтую связку (Фиг.1а). Затем через иглу вводят эпидуральный электрод и устанавливают на уровне L1-L2 сегментов спинного мозга (Фиг.1б, в, г). После рентгенологического контроля месторасположения электрода производят фиксацию электрода к коже капроновым швом (Фиг.1д).
Второй эпидуральный электрод устанавливают в проекции S2-S4 корешков (парасимпатический центр мочеиспускания). Введение электрода производят с помощью иглы Туохе, которую устанавливают под рентгенологическим контролем, в крестцовый канал через hiatus sacralis (Фиг.2а), а затем через иглу вводят эпидуральный электрод в проекции S2-3 позвонков (Фиг.2б). После рентгенологического контроля (Фиг.2в) эпидуральный электрод фиксировался к коже капроновым швом (Фиг.2г).
Для проведения процедуры стимуляции структур спинного мозга использовали прибор (Фиг.3) «Миоритм - 021» (1). Электронейростимуляцию проводят в условиях палаты. Пробную процедуру проводят на первый день после установки электродов, в течение 10 минут. Параметры стимулирующего сигнала подбирают индивидуально по ощущениям больного. В качестве анода (2) используют электрод, расположенный в межостистом промежутке Th10-Th11 позвонков (в проекции сегментов спинного мозга L1-2) (Фиг.3). Электрод, расположенный в проекции S2-4 корешков, является катодом (3) (Фиг.3). Параметры стимулирующего сигнала подбираются индивидуально по ощущениям больного и колеблются в пределах: сила тока от 3 до 5 мА, частота импульса от 10 до 20 Гц. Длительность импульса - 0,3 м/с, время стимуляции - 10-15 мин. Процедуру электростимуляции проводят в течение 10 дней (ежедневно).
Оценку эффективности нейростимуляции проводят по клиническим проявлениям со стороны мочевыделительной системы, ощущениям больного и дневникам мочеиспускания.
Практическое использование метода иллюстрирует следующее клиническое наблюдение.
Больной Б., 29 лет. Диагноз: ТБСМ, острый период. Компрессионно-оскольчатый перелом тела Th9 позвонка II-III степени с ушибом и компрессией дурального мешка и спинного мозга. Нижний умеренный спастический парапарез. Нарушение функции тазовых органов по типу задержки мочи и недержания кала. Нейрогенный мочевой пузырь. Хронический пиелонефрит.
Госпитализирован с жалобами на боли в грудном отделе позвоночника, снижение силы мышц и чувствительности в нижних конечностях, нарушение произвольного мочеиспускания.
Учитывая наличие продолженной компрессии спинного мозга, нестабильного перелома тела Th9 позвонка, больному по экстренным показаниям выполнена операция: Ламинэктомия Th8, Th9 позвонка. Передняя декомпрессия спинного мозга на уровне ТП8-9. Удаление клина Урбана. Межтеловой спондилодез Th8-9 имплантатом PLIF из пористого TiNi. Ревизия спинного мозга. Остеосинтез сегментов Th7-8-10-11 системой внутренней транспедикулярной фиксации USS Fracture фирмы «Synthes». Установка эпидуральных электродов (выше и ниже уровня травмы).
В послеоперационном периоде проведено комплексное консервативное лечение, включающее: сосудистые препараты, ноотропы, антигистамины, анальгетики, НПВС, спазмолитики, миорелаксанты, антибиотики.
Несмотря на мощное оперативное и консервативное лечение в послеоперационном периоде сохранялась задержка мочи.
Для улучшения функции мочевыделительной системы больному выполнена операция: закрытая пункционная установка двух эпидуральных электродов в проекции сегментов спинного мозга L1-L2 и S2-S4 корешков. На первый день после установки электродов выполнялась пробная электростимуляция в обычном режиме. Во время проведения стимуляции появились позывы к мочеиспусканию. После сеанса стимуляции больной отмечал появление чувства наполнения мочевого пузыря. В процессе третьего сеанса нейростимуляции появились выраженные активные позывы к мочеиспусканию, которые сохраняли в последующий период, и затем явления нейрогенного мочевого пузыря купировались. После выполнения 10 процедур нейростимуляции наблюдалось полное купирование нарушения мочеиспускания.
Оценка неврологического статуса больного Б. показала наличие положительной динамики. Так, до стимуляции у больного рефлексы с нижних конечностей были повышены (коленные и ахилловы D=S), движения в нижних конечностях сохранены в полном объеме, но сила мышц левой нижней конечности была снижена до 2-2,5 баллов, правой - до 3 баллов, наблюдались чувствительные расстройства в виде гипестезии по сегментарному, с уровня Th9 дерматома, были зарегистрированы нарушения функции тазовых органов по типу задержки мочи, нейрогенный мочевой пузырь.
В процессе стимуляции отмечались активные видимые сокращения мышц обеих нижних конечностей, больше задней группы мышц голени. Пациент отмечал периодические активные позывы к мочеиспусканию. После окончания сеанса электростимуляции пациент также чувствовал в течение некоторого времени стойкий позыв к мочеиспусканию. После трех сеансов электронейростимуляции задержка мочеиспускания купирована, акт мочеиспускания восстановлен полностью.
После окончания процедуры нейростимуляции (10 сеансов) рефлексы с нижних конечностей незначительно оживлены (коленные и ахилловы D=S). Активные движения в нижних конечностях были в полном объеме. Сила мышц левой нижней конечности увеличилась до 3 баллов, правой - до 4 баллов. Чувствительные расстройства были купированы. Нарушения функции тазовых органов отсутствовали.
Использование предложенного метода в клинике ФГБУ «РНЦ "ВТО" им. акад. Г.А.Илизарова» Минздравосоцразвития России показало, что его применение дает возможность частично или полностью купировать явления нарушения мочеиспускания при стойко сформированных расстройствах нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга, что значительно повышает качество жизни данной категории больных.
Способ лечения нейрогенного мочевого пузыря у больных с травматической болезнью спинного мозга, включающий интраоперационную установку электродов с последующей электронейростимуляцией сакральных корешков, отличающийся тем, что под рентгенологическим контролем в эпидуральное пространство спинного мозга устанавливают два временных электрода, первый эпидуральный электрод-анод - на уровне сегментов L1-L2, второй электрод-катод - на уровне корешков S2-S4, после чего производят электронейростимуляцию слабым электрическим током по 10 мин, в течение 10 дней ежедневно.