Способ лечения ятрогенной сгибательной контрактуры пальца кисти
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии, в частности к хирургии кисти. Из остатков связки и рубцовых тканей на основной и средней фаланге пальца над уложенным протезом формируют блоковидные связки. Палец выпрямляют, кожный дефект, образовавшийся на ладонной поверхности пальца, укрывают местными кожными лоскутами, накладывают кожные швы. Фиксируют спицей проксимальный межфаланговый сустав пальца в выпрямленном положении. Накладывают ладонную гипсовую лонгету до заживления кожной раны. После снятия кожных швов спицу удаляют. Проводят активно-пассивную разработку пальца. Через 2-3 месяца силиконовый протез заменяют сухожильным аутотрансплантатом, который фиксируют дистально на ногтевой фаланге пальца по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп», или «бок в бок». Накладывают тыльную гипсовую лонгету в функциональном положении пальца на 3 недели, с 4 дня после операции пациенту разрешают проводить активное сгибание ногтевой фаланги. После удаления сухожильного шва на ногтевой фаланге проводят активно-пассивную разработку пальца на фоне физиопроцедур до восстановления полной функции сгибания оперированного пальца. Способ восстанавливает функцию пальца. 9 ил., 1 пр.
Реферат
Изобретение относится к травматологии и ортопедии, в частности к хирургии кисти.
В клинической практике хирургии кисти примерно в 5 из 100 случаев повреждений сухожилий сгибателей допускается досадная врачебная ошибка: врач, недостаточно опытный в хирургии кисти, вопреки всем канонам хирургии кисти совершенно недопустимым образом накладывает первичный сухожильный шов на поврежденный сгибатель в так называемой «критической зоне». Для обнаружения и извлечения поврежденных концов сгибателя пальца в зоне от дистального межфалангового сустава пальца до дистальной ладонной складки кисти он рассекает блоковидную связку в дистальном и проксимальном направлении продольно от полученной раны. На обнаруженные концы сухожилия накладывает погружной сухожильный шов и ушивает кожу над восстановленным сухожилием. Накладывает тыльную гипсовую лонгету в функциональном, т.е. полусогнутом положении оперированного пальца, сроком на 3 недели, до срастания сухожильного шва. В дальнейшем с оперированным пальцем происходит следующее: мышца-сгибатель пальца, естественно сокращаясь, натягивает восстановленное сухожилие как «тетиву лука», при этом, натягиваясь, сухожилие выходит из своего ложа и перемещается в ладонную сторону от пальца, ибо удерживающая его блоковидная связка была рассечена при обнаружении и извлечении. Сухожилие, натянутое как «тетива лука», соприкасаясь с кожей в течение 3 недель - срок гипсовой иммобилизации, плотно припаивается к коже. Дальнейшая разработка пальца ведет лишь к растягиванию кожи над натянутым сухожилием и деформирует ее в виде «паруса». За период гипсовой иммобилизации формируется сгибательная контрактура пальца. Разработка пальца и тепловые процедуры, следующие за снятием гипса, эффекта не дают - формируется уже стойкая кожно-сухожильно-связочная сгибательная контрактура оперированного пальца в виде «крючка» (фото). Лечение подобных контрактур представляет актуальную проблему.
Известен «Способ лечения посттравматической сгибательной контрактуры пальцев кисти» [1], в котором контрактуру устраняют с помощью аппарата, но способ не предусматривает восстановления блоковидной связки и кожного покрова.
Наиболее близким предлагаемому способу является «Способ лечения сгибательной контрактуры пальцев кисти» [2]. При использовании этого способа сухожильный канал формируют с помощью силиконового протеза, в последующем протез заменяют сухожильным трансплантатом. Способ применим при контрактуре пальца с сохранением блоковидной связки и ненарушенном кожном покрове.
Сущность изобретения заключается в совокупности существенных признаков, достаточной для достижения искомого технического результата, состоящего в устранении сгибательной контрактуры пальца, восстановлении утраченных блоковидных связок, сухожилия сгибателя, кожного покрова, и восстановлении сгибательной функции поврежденного пальца.
Сущность изобретения состоит в том, что способ лечения ятрогенной сгибательной контрактуры пальца кисти включает иссечение патологически измененных тканей, устранение контрактуры пальца, использование силиконового сухожильного протеза с последующей заменой его на сухожильный трансплантат, восполнение утраченных тканей пальца и реабилитацию. Из остатков связки и рубцовых тканей на основной и средней фаланге пальца над уложенным протезом формируют блоковидные связки. Палец выпрямляют, кожный дефект, образовавшийся на ладонной поверхности пальца, укрывают местными кожными лоскутами, накладывают кожные швы. Фиксируют спицей проксимальный межфаланговый сустав пальца в выпрямленном положении. Накладывают ладонную гипсовую лонгету до заживления кожной раны. После снятия кожных швов спицу удаляют. Проводят активно-пассивную разработку пальца. Через 2-3 месяца силиконовый протез заменяют сухожильным аутотрансплантатом, который фиксируют дистально на ногтевой фаланге пальца по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп», или «бок в бок». Накладывают тыльную гипсовую лонгету в функциональном положении пальца на 3 недели. С 4 дня после операции пациенту разрешают проводить активное сгибание ногтевой фаланги. После удаления сухожильного шва на ногтевой фаланге проводят активно-пассивную разработку пальца на фоне физиопроцедур до восстановления полной функции сгибания оперированного пальца.
Использование силиконового сухожильного протеза с последующей заменой его на сухожильный трансплантат, формирование над протезом утраченных при травме блоковидных связок и укрытие дефекта кожи пальца путем кожной пластики местными тканями позволяет значительно сократить сроки восстановительного лечения и одномоментно устранить сгибательную контрактуру пальца и выполнить первый этап тендопластики.
Выпрямленное положение пальца позволяет произвести укрытие дефекта кожи пластикой местными тканями за счет кожного «паруса», образовавшегося при формировании контрактуры.
Фиксация спицей проксимального межфалангового сустава пальца в выпрямленном положении и наложение ладонной гипсовой лонгеты до заживления кожной раны исключает микродвижения в суставе, обеспечивает гладкое заживление перемещенных кожных лоскутов.
Интенсивная активно-пассивная разработка пальца после заживления кожной раны и удаления спицы в период формирования сухожильного канала вживленным силиконовым протезом позволяет полностью устранить контрактуру в суставах и сократить время реабилитации пальца.
Замена силиконового протеза на сухожильный аутотрансплантат, который фиксируют дистально на ногтевой фаланге пальца по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп», или «бок в бок», позволяет восстановить активную сгибательную функцию пальца.
Тыльная гипсовая лонгета в функциональном положении пальца на 3 недели обеспечивает приживление пересаженного аутотрансплантата дистальным концом к ногтевой фаланге, а проксимальным - к дистальному концу глубокого сгибателя пальца.
Активное сгибание ногтевой с 4 дня после операции предотвращает возникновение рубцовой спайки между пересаженным трансплантатом и сформированной стенкой сухожильного канала
Активно-пассивная разработка пальца на фоне физиопроцедур после удаления сухожильного шва на ногтевой фаланге до восстановления полной функции сгибания оперированного пальца способствует восстановлению функции поврежденного пальца на фоне улучшения микроциркуляции в тканях.
Способ поясняется приведенными иллюстрациями, где:
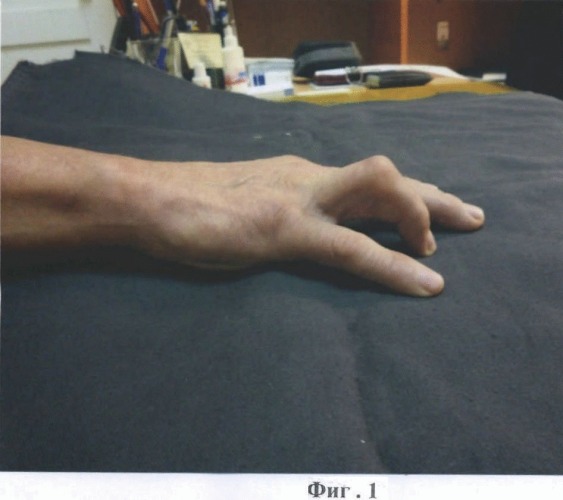
на фиг.1 - приведен вид кисти до операции;
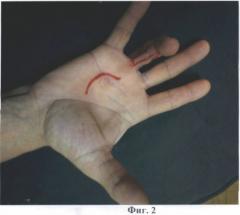
на фиг.2 - показана разметка треугольных разрезов «кожного паруса» по ладонной поверхности 4 пальца;
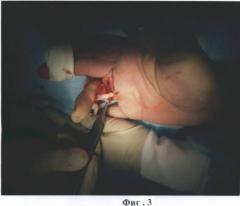
на фиг.3 - иссечение рубцовых тканей, препятствующих выпрямлению пальца;
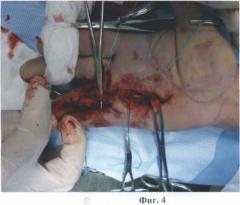
на фиг.4 удаление остатков сухожилий сгибателей на пальце;
на фиг.5 - устранение сгибательной контрактуры пальца, укладка силиконового протеза;
на фиг.6 - формирование блоковидных связок над протезом;
на фиг.7 - вид пальца после укрытия дефекта по ладонной поверхности пальца кожными лоскутами из «кожного паруса»;
на фиг.8, фиг.9 - показана кисть после операции, где на предплечье видны ушитые ранки мест взятия сухожилия длинной ладонной мышцы, использованной в качестве трансплантата.
Способ осуществляют следующим образом.
После обезболивания из ладонного доступа на травмированном пальце выкраивают и откидывают треугольные кожные лоскуты, удаляют остатки сухожилий сгибателей на пальце. Рассекают рубцовые ткани, устраняют сгибательную контрактуру пальца. Тупо, частично остро, толстым бужом оформляют сухожильный канал на пальце, в который укладывают силиконовый протез. На основной и средней фаланге пальца над уложенным протезом из остатков связки и рубцовых тканей формируют блоковидные связки. После выпрямления кожный дефект, образовавшийся по ладонной поверхности пальца, укрывают кожными лоскутами из местных тканей. Накладывают кожные швы. Для предупреждения микродвижений в суставе и гладкого заживления перемещенных кожных лоскутов проксимальный межфаланговый сустав пальца в выпрямленном положении фиксируют спицей на 2 недели. Ладонная гипсовая лонгета до заживления кожной раны.
Через 2 недели кожные швы снимают, удаляют спицу с проксимального межфалангового сустава пальца. В течение первых 2 недель после снятия кожных швов сначала осторожно, затем более энергично проводят активно-пассивную разработку пальца, включающую пассивное сгибание пальца самим пациентом или инструктором по ЛФК и активное разгибание пальца за счет неповрежденного разгибателя пальца. Такая разработка необходима до полного устранения межфаланговых и пястно-фаланговых контрактур пальца.
Через 2-3 месяца силиконовый протез заменяют сухожильным аутотрансплантатом. В качестве аутотрансплантата используют, по выбору, собственный поверхностный сгибатель этого пальца, или сухожилие длинной ладонной мышцы кисти. Трансплантат фиксируют дистально на ногтевой фаланге пальца трансоссально, по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп», или «бок в бок». Тыльная гипсовая лонгета в функциональном положении пальца на 3 недели. С 4 дня после операции пациенту разрешают активное сгибание ногтевой фаланги в гипсе.
Гипс снимают через 3 недели, после приживления дистального конца трансплантата к ложу ногтевой фаланги, а проксимально на ладони - проксимального конца трансплантата - к дистальному концу глубокого сгибателя пальца. Сухожильный шов на ногтевой фаланге удаляют и проводят активно-пассивную разработку пальца на фоне физиопроцедур до восстановления полной функции сгибания оперированного пальца.
Клинический пример.
Больной Н-в Г.Х. 53 года, история болезни №672, 8208, 11.01.2012 поступил в травматологическое отделение №2 ГАУЗ «РКБ МЗ РТ» с диагнозом: тендо-десмо-дерматогенная сгибательная контрактура 4 пальца правой кисти годичной давности после сухожильного шва в «критической зоне». Из анамнеза: 26.12.2010 г., в одном из травматологических отделений Республики Татарстан был осуществлен шов глубокого сгибателя в критической зоне с продольным рассечением блоковидной связки пальца. В послеоперационном периоде развилась стойкая сгибательная контрактура 4 пальца правой кисти (фиг.1).
12.01.2012 г в травматологическом отделении №2 ГАУЗ «РКБ МЗ РТ» выполнена операция по предложенной методике. После обезболивания из ладонного доступа на травмированном пальце выкроили и откинули треугольные кожные лоскуты, удалили остатки сухожилий сгибателей на пальце. Рассекли рубцовые ткани, устранили сгибательную контрактуру пальца. Тупо, частично остро толстым бужом оформили сухожильный канал на пальце, в который уложили силиконовый протез. На основной и средней фаланге пальца над уложенным протезом из остатков связки и рубцовых тканей сформировали блоковидные связки. После выпрямления укрыли кожный дефект, образовавшийся по ладонной поверхности пальца, кожными лоскутами из местных тканей. Наложили кожные швы. Для предупреждения микродвижений в суставе и гладкого заживления перемещенных кожных лоскутов проксимальный межфаланговый сустав пальца в выпрямленном положении зафиксировали спицей на 2 недели. Ладонная гипсовая лонгета до заживления кожной раны.
Через 2 недели кожные швы сняли, удалили спицу с проксимального межфалангового сустава пальца. В течение первых 2 недель после снятия кожных швов сначала осторожно, затем более энергично проводили активно-пассивную разработку пальца и активное разгибание пальца за счет неповрежденного разгибателя пальца до полного устранения межфаланговых и пястно-фаланговых контрактур пальца.
Через 2-3 месяца силиконовый протез заменили сухожильным аутотрансплантатом. В качестве аутотрансплантата использовали сухожилие длинной ладонной мышцы кисти. Трансплантат зафиксировали дистально на ногтевой фаланге пальца трансоссально, по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп», или «бок в бок». Тыльная гипсовая лонгета в функциональном положении пальца на 3 недели. С 4 дня после операции пациенту разрешили активное сгибание ногтевой фаланги в гипсе.
Гипс сняли через 3 недели после приживления дистального конца трансплантата к ложу ногтевой фаланги, а проксимально на ладони - проксимального конца трансплантата - к дистальному концу глубокого сгибателя пальца. Сухожильный шов на ногтевой фаланге удалили, провели активно-пассивную разработку пальца на фоне физиопроцедур до восстановления полной функции сгибания оперированного пальца.
Источники информации
1. Патент РФ №2149594, БИ №15, 2000 г.
2. Авт.свид. СССР №921144, БИ №3, 1983 г.
Способ лечения ятрогенной сгибательной контрактуры пальца кисти, включающий иссечение патологически измененных тканей, устранение контрактуры пальца, использование силиконового сухожильного протеза с последующей его заменой на сухожильный трансплантат, восполнение утраченных тканей пальца и реабилитацию, отличающийся тем, что из остатков связки и рубцовых тканей на основной и средней фаланге пальца над уложенным протезом формируют блоковидные связки, палец выпрямляют, кожный дефект, образовавшийся на ладонной поверхности пальца, укрывают местными кожными лоскутами, накладывают кожные швы, фиксируют спицей проксимальный межфаланговый сустав пальца в выпрямленном положении, накладывают ладонную гипсовую лонгету до заживления кожной раны, после снятия кожных швов спицу удаляют, проводят активно-пассивную разработку пальца, через 2-3 месяца силиконовый протез заменяют сухожильным аутотрансплантатом, который фиксируют дистально на ногтевой фаланге пальца по методу Беннеля, а проксимально - в дистальный конец глубокого сгибателя пальца на уровне середины ладони - по методике «в расщеп» или «бок в бок», накладывают тыльную гипсовую лонгету в функциональном положении пальца на 3 недели, с 4 дня после операции пациенту разрешают проводить активное сгибание ногтевой фаланги, после удаления сухожильного шва на ногтевой фаланге проводят активно-пассивную разработку пальца на фоне физиопроцедур до восстановления полной функции сгибания оперированного пальца.