Способ лечения гидронефроза у детей
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к урологии. Формируют анастомоз лоскутом из лоханки в зоне лоханочно-мочеточникового сегмента. Выкраивают треугольный лоскут из лоханки, вершиной отгибают книзу и формируют переднюю и заднюю губы анастомоза. Формируют широкое соустье между лоханкой и нижней чашечкой в виде трубки, которую сшивают с мочеточником в косом направлении. Способ позволяет иссечь диспластичный участок мочеточника и создать герметичный анастомоз с адекватным дренированием нижней чашечки. 2 пр., 7 ил.
Реферат
Изобретение относится к медицине, а именно к урологии, и касается способов хирургического лечения гидронефроза у детей.
Для лечения гидронефроза используются различные методы: открытые операции с резекционной пластикой лоханочно-мочеточникового сегмента (ЛМС); малоинвазивные способы лечения (бужирование, баллонная дилатация и эндоскопическое рассечение ЛМС); лапароскопические и ретроперитонеоскопические операции с резекционной пластикой ЛМС. Предложено более 150 модификаций различных способов хирургического лечения гидронефроза у детей.
Известен способ пиелопластики при гидронефрозе у детей (патент RU №2372037, 2008. 28.10), включающий предварительную максимальную мобилизацию почки и мочеточника, определение возможности наложения прямого пиелоуретерального анастомоза, если при этом формируется выраженное натяжение тканей или сопоставление невозможно, прошивают и перевязывают мочеточник в области пиелоуретерального сегмента, отсекают дисплазированный участок мочеточника до уровня, на котором мочеточник имеет достаточный просвет, формируют П-образный лоскут из медиальной поверхности лоханки шириной 15 мм с основанием, расположенным в нижней точке лоханки, верхний свободный конец лоскута смещают вниз и формируют отдельными швами из лоскута трубку на катетере, проводят через сформированный верхний отдел мочеточника интубирующий катетер, один конец которого вводят в нижние отделы мочеточника, другой рядом с пиелостомой выводят через переднюю стенку лоханки, после этого ушивают отдельными швами дефект лоханки в зоне формирования лоскута, на установленном интубирующем катетере формируют анастомоз между сформированным из лоскута лоханки верхним отделом мочеточника с нижним отделом мочеточника по типу конец в конец.
Недостатком данного метода являются невозможность его выполнения при внутрипочечной лоханке с выраженным мегакаликозом и неадекватное дренирование расширенной собирательной системы почки, что усложняет восстановление внутрипочечной уродинамики в послеоперационном периоде.
Известен способ наложения лоханочно-мочеточникового анастомоза (патент RU №2234264, 2004.08.20), включающий резекцию 2/3 расширенной лоханки, эллипсовидного иссечения верхнего отдела мочеточника в косом направлении с последующим уретеропиелоанастомозом, отличающийся тем, что проксимальный конец мочеточника рассекают продольно на две равные половины, а из передней и задней стенок лоханки формируют два треугольных лоскута, с последующим сшиванием продольно рассеченных стенок мочеточника с соответствующими их длине двумя треугольными лоскутами лоханки.
Недостатками данного способа являются излишняя травматичность и невозможность наложения уретеропиелоанастомоза при протяженных стриктурах прилоханочного отдела мочеточника.
Известен способ хирургического лечения гидронефроза - пиелокаликоанастомоз, заключающийся в наложении анастомоза между мочеточником и нижней группой чашечек. До или после завершения операции устанавливают мочеточниковый стент: один конец стента проводится в мочевой пузырь, другой - через зону анастомоза в почечную лоханку.
Известен способ хирургического лечения гидронефроза-спиральная лоскутная пиелопластика по Кальпу (Culp), которая заключающаяся в выкраивании спирального лоскута из лоханки с продолжением разреза через зону сужения лоханочно-мочеточникового сегмента с последующим сшиванием стенки мочеточника и выкроенного лоскута из лоханки в виде трубки. Указанный способ выбран нами в качестве прототипа. Прототип имеет следующие недостатки:
во-первых, создание адекватного по размеру пиелоуретерального сегмента требует выкраивания лоскута лоханки на широком основании, что неосуществимо при гидронефрозе в внутрипочечной лоханкой;
во-вторых, в классическом варианте операции не выполняется резекция пораженного лоханочно-мочеточникового сегмента, т.е. для создания анастомоза;
используется патологически измененный сегмент мочеточника, • что может быть причиной рецидивов гидронефроза;
в-третьих, разрез на мочеточнике должен быть адекватным по длине и проходить через всю зону сужения, что в случае протяженного стеноза прилоханочного отдела ухудшает трофику продольно рассеченного мочеточника.
Следовательно, в некоторых случаях унифицированные хирургические методики лечения гидронефроза не обеспечивают должного восстановления уродинамики в зоне ЛМС, что отрицательно сказывается на результатах оперативного лечения. Очевидно, что выбор оптимального способа операции при гидронефрозе, в этих случаях, представляет сложную задачу. Это относится к случаям гидронефроза с интраренальной лоханкой или при протяженных стенозах ЛМС.
Указанные недостатки устраняются в заявляемом изобретении.
Задачей данного изобретения является разработка эффективного метода хирургического лечения гидронефроза, позволяющего добиться хороших послеоперационных результатов в случаях гидронефроза с интраренальным расположением лоханки, выраженным мегакаликозом и протяженным стенозом ЛМС.
Поставленная задача решается тем, что после резекции лоханочно-мочеточникового сегмента для создания пиелоинфундибулокаликоанастомоза используется вертикальный лоскут из почечной лоханки, который отгибается книзу, подшивается к краям рассеченной шейки и чашечки, таким образом, чтобы после этого сформировался тубуляризированный лоскут, воссоздающий пиелоуретеральный сегмент, к которому на уретеральном стенте в косом направлении подшивается мочеточник.
Подробное описание способа и клинические примеры, подтверждающие его работоспособность
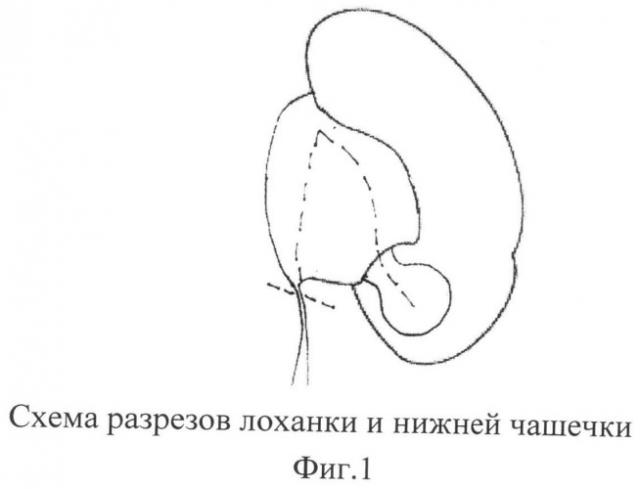
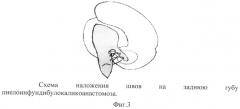
В ходе люмботомии выделяется проксимальный отдел мочеточника и передняя поверхность лоханки и почки. При необходимости выделяются и мобилизуются сосуды почки в цефалярном направлении. Мочеточник отсекается от лоханки. По передней поверхности лоханки формируем лоскутный разрез в виде треугольника от верхнего края лоханки до нижнего. Затем разрез лоханки, проведенный в близости от губы почки, продолжается через шейку нижней чашечки до ее вершины (фиг.1). Сформированный таким способом лоскут лоханки вершиной отгибается книзу (фиг.2). После этого внутренний край лоскута лоханки сшивается с внутренним краем разреза шейки и чашечки, формируя заднюю губу пиелофундибулокаликоанастомоза (фиг.3). Наружный край лоскута лоханки сшивается с внешним краем разреза шейки и чашечки, формируя переднюю губу пиелофундибулокаликоанастомоза (фиг.4) Таким образом, образуется широкое соустье между лоханкой и нижней чашечкой в виде трубки (Фиг.5), к которая в косом направлении сшивается с мочеточником и воссоздается лоханочно-мочеточниковый сегмент (фиг.6). Операцию заканчивают проведением уретерального стента один конец которого проводится в мочевой пузырь, другой - через зону анастомоза в почечную лоханку.
Клинический пример 1.
Пациентка В. 2 лет, поступила в отделение с жалобами на лейкоцитурию, боли в левом боку. При обследовании в отделении обнаружен гидронефроз слева с выраженным мегакаликозом и интраренальной лоханкой (фиг.6а). Ребенку проведена операция: пиелоинфундибулокаликоанастомоз, пиелопластика тубуляризованным лоскутом лоханки с установкой уретерального стента один конец которого проведен в мочевой пузырь, другой - через зону анастомоза в почечную лоханку.
Послеоперационный период протекал без осложнений. На амбулаторное лечение выписана на 6-е сутки. Через 21 день после операции удален уретеральный стент. Через 3 месяца после операции отмечается уменьшение площади чашечек при ультразвуковом сканировании. Через 1 год после операции на внутривенной урограмме площадь чашечек снизилась на 84,6% по сравнению с предоперационным уровнем (фиг.6б).
Клинический пример 2.
Пациент И. 4 лет, поступил в отделение с жалобами на боли в левой половине живота. При обследовании в отделении обнаружен гидронефроз слева с выраженным мегакаликозом и интраренальной лоханкой (фиг.7а). Ребенку произведена операция: пиелоинфундибулокаликоанастомоз, пиелопластика тубуляризованным лоскутом лоханки с установкой уретерального стента один конец которого проведен в мочевой пузырь, другой - через зону анастомоза в почечную лоханку.
Послеоперационный период протекал без осложнений. Выписан на амбулаторное лечение на 8-е сутки. Спустя 21 день после операции удален уретеральный стент. Через 3 месяца после операции отмечается уменьшение собирательной системы почки при ультразвуковом сканировании. Через 1 год после операции на внутривенной урограмме площадь чашечек почки уменьшилась на 60% по сравнению с предоперационным уровнем (фиг.7б).
Предлагаемым способом выполнено 16 операций у пациентов с интраренальным гидронефрозом и мегакаликозом. Интра- и послеоперационных осложнений не отмечено. Оценка результатов лечения проводилась с использованием ультразвукового сканирования почек и внутривенной урографии через 1 год после операции. Отдаленные результаты прослежены у 16 больных, оперированных по предлагаемо
Для сравнения результатов лечения сформировано 2 группы больных. 1 группа (N=16) - больные, оперированные с использованием предлагаемого способа пиелоинфундибулокаликоанастомоза, 2 группа (N=22), группа сравнения, образована из пациентов с идентичной формой гидронефроза, у которых использовалась стандартная расчленяющая пластика с уретеропиелоанастомозом. Эффективность лечения в группах оценивали по величинам изменения площади чашечек почки в процентах до и после операции.
Проведенный анализ измерения площади чашечек почек через 1 год после операции показал, что у больных 1 группы после операции пиелоинфундибулокаликоанастомоза площадь чашечек почки снизилась в среднем на 72,9%, а у больных 2 группы у которых использовался общепринятый метод резекции лоханочно-мочеточникового сегмента с уретеропиелоанастомозом на 30,7%. Разница в показателях между группами была статистически значимой (p<0,0001).
Предложенный способ является альтернативой пиелопластики по Culp и уретерокаликоанастомозу. Предлагаемый метод позволяет радикально иссечь диспластичный участок мочеточника, создать герметичный «свисающий» пиелоинфундибулокаликоанастомоз с адекватным дренированием нижней чашечки, добиться сокращения площади чашечек и лоханки в 2 раза (p<0,0001) в послеоперационном периоде.
Предлагаемый способ пиелоинфундибулокаликоанастомоза при оперативной коррекции гидронефроза у детей может быть реализован в урологических и хирургических отделениях.
Способ лечения гидронефроза у детей при протяженном стенозе лоханочно-мочеточникового сегмента с внутрипочечной лоханкой и мегакаликозом, включающий формирование анастомоза лоскутом из лоханки, отличающийся тем, что после пересечения мочеточника в зоне лоханочно-мочеточникового сегмента выкраивают треугольный лоскут из лоханки по передней поверхности от верхнего края до нижнего, на широком основании с продолжением медиального разреза через шейку нижней чашечки до ее вершины, лоскут вершиной отгибают книзу, внутренний край лоскута лоханки сшивают с медиальным краем разреза шейки и чашечки, формируя заднюю губу анастомоза, наружный край лоскута лоханки сшивают с латеральным краем разреза шейки и чашечки, формируя переднюю губу анастомоза, формируют широкое соустье между лоханкой и нижней чашечкой в виде трубки, которую сшивают с мочеточником на уретеральном стенте в косом направлении, воссоздавая лоханочно-мочеточниковый сегмент.