Способ формирования задней стенки позвоночного канала при спинальной дизрафии
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии, а именно к спинальной хирургии, и используется при лечении пациентов с врожденными нарушениями слияния или формирования задней стенки позвоночного канала. Через доступ к задним элементам позвоночника удаляют костно-хрящевую перегородку, исходящую из передней стенки позвоночного канала. Выполняют остеотомию в пределах наружного кортикального слоя и губчатого слоя фрагментов дуги. Осуществляют остеоклазию внутренней кортикальной пластинки в медиальном направлении с двух сторон до смыкания фрагментов дуг и фиксирование их трансоссальным швом. Способ позволяет предупредить послеоперационные осложнения, 1 пр., 5 ил.
Реферат
Изобретение относится к травматологии и ортопедии, а именно к спинальной хирургии, и используется при лечении пациентов с врожденными нарушениями слияния (или формирования) задней стенки позвоночного канала.
Известен способ формирования задней стенки позвоночного канала после ламинэктомии, включающий выполнение доступа к задним элементам позвоночника, отграничение твердой мозговой ткани от рубцово-измененной ткани укладкой трансплантата в паз дужек смежных позвонков с замыканием позвоночного канала. Далее укладывают предварительно выдержанный в физиологическом растворе в течение 40-60 минут и подготовленный по размеру и форме закрываемого дефекта деминерализованный большеберцовый аллотрансплантат. Затем размещенный на ламинэктомическом дефекте аллотрансплантат фиксируют нитью из не рассасывающегося шовного материала к металлическим конструкциям или к задним элементам смежных позвонков. В качестве размещаемого на ламинэктомическом дефекте задней стенки позвоночного канала аллотрансплантата используют «Остеоматрикс». Аллотрансплантат фиксируют узловыми швами из нерассасывающегося материала к металлическим стержням полисегментарной металлической конструкции (RU 2010103887 А).
Недостатком же известного способа является необходимость применения аллотрансплантата, его подготовки и адаптации к форме дефекта и фиксации.
Следует отметить, что патентный поиск не обнаружил способы пластики задней стенки позвоночного канала при вариантах спинальной дизрафии, таких как минингомиелоцеле, диастематомиелия. У части пациентов с этими пороками задняя стенка позвоночного канала может вообще отсутствовать.
Задачей изобретения является методика формирования задней стенки позвоночного канала при вариантах спинальной дизрафии, за счет остеотомии наружного кортикального слоя и остеоклазии внутреннего с медиальной девиацией фрагментов дуг до их смыкания и закрытия дефекта.
Указанная задача достигается тем, что выполняют доступ к задним элементам позвоночника, удаляют костно-хрящевую перегородку, исходящую из передней стенки позвоночного канала, далее выполняют остеотомию в пределах наружного кортикального слоя и губчатого слоя фрагментов дуги, осуществляют остеоклазию внутренней кортикальной пластинки в медиальном направлении с двух сторон до смыкания фрагментов дуг, которые фиксируются трансоссальным швом.
Изобретение поясняется подробным описанием, клиническим примером и иллюстрациями на которых изображено:
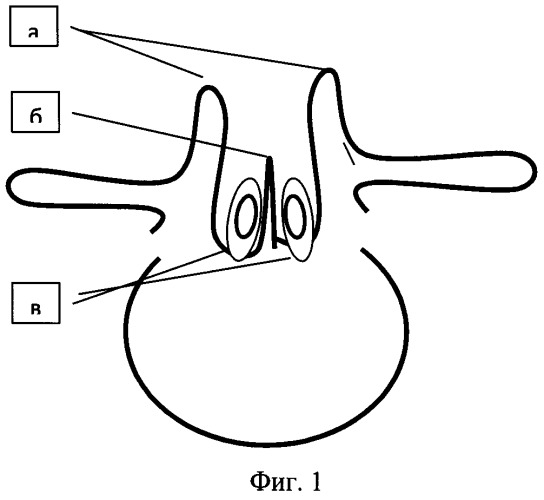
Фиг.1 - Аскиальная схема патологии позвоночного канала при диастематомиелии: а - фрагменты дуги позвонка; б - костная перегородка позвоночного канала; в -расщепленный дуральный мешок и спинной мозг.
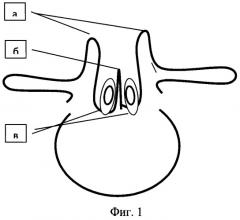
Фиг.2 - Схема операции после пластики дурального мешка: 1 - сформированный единый дуральный мешок; 2 - зона остеотомии наружного кортикального слоя фрагментов дуги.
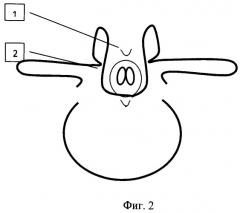
Фиг.3 - Схема завершающего этапа пластики задней стенки позвоночного канала: 1 - медиальная девиация фрагментов дуг; 2 - трансоссальный шов.
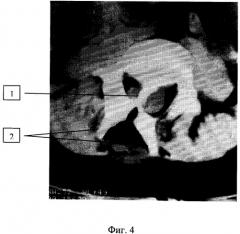
Фиг.4 - КТ больной Ш. в аксиальной проекции: визуализируется костная перегородка (1) в проекции позвонка LIV и фрагменты дуги (2).
Фиг.5 - КТ больной Ш. после оперативного лечения: 1 - гемикорды в едином дуральном мешке; 2 - позвоночный канал замкнут.
Способ осуществляется следующим образом.
При спинальной дизрафии всегда имеет место расщепление задней стенки позвоночного канала, за счет аплазии остистых отростков и гипоплазии фрагментов незамкнутых дуг. Частным вариантом спинальной дизрафии является диастематомиелия. Чаще встречается I тип, при котором костная или костно-хрящевая перегородка, исходящая из передней стенки позвоночного канала, делит дуральный мешок со спинным мозгом на две части (Фиг.1). Предложенный способ формирования задней стенки позвоночного канала применен нами именно при данной патологии.
После иссечения перегородки и пластики стенок дурального мешка возникает проблема закрытия костного дефекта задней стенки позвоночного канала.
Выполняется пластика дефекта с использованием фрагментов дуг позвонков на протяжении зоны расщепления. Порочная анатомия при спинальной дизрафии представлена достаточными по высоте и сагиттально ориентированными полудугами (Фиг.1а). Выполняется остеотомия в пределах наружного кортикального слоя и губчатого слоя фрагментов дуги кусачками Люэра (Фиг.2). Далее осуществляют остеоклазию внутренней кортикальной пластинки в медиальном направлении с двух сторон до смыкания фрагментов дуг, которые фиксируются трансоссальным швом (Фиг.3).
Клинический пример.
Больная Ш., 11 лет, находилась в отделении с диагнозом: Врожденный порок позвоночника на фоне нарушения сегментации и слияния LII-SI (нейтральная форма). Синдром фиксированного спинного мозга. Диастематомиелия на уровне LIV-V (SCM I). Вялый нижний парапарез (S>D). Нейрогенная дисфункция мочевого пузыря по гиперрефлекторному типу. Императивное недержание мочи. Энурез.
Ортопедический статус: Телосложение диспропорциональное, по возрасту. Декомпенсированная С-образная левосторонняя грудная сколиотическая дуга с гиббусом справа. Выраженный перекос таза против часовой стрелки. Укорочение правой нижней конечности на 1,5 см, уменьшение окружности правого бедра на 0,5 см. Плоско-вальгусная деформация стоп, больше справа. Справа - выводится пассивно до среднего положения, слева - выводится активно до среднего положения.
Ребенок обследован:
- На Rg-граммах позвоночника: Врожденное нарушение сегментации и слияния LIII-SI. Правосторонняя поясничная дуга 16° с вершиной LIII без торсии. Расширение интрапедикулярного расстояния на уровне LII-SII с наличием патологической тени в проекции LIV. Дисгенезия крестца. Агенезия копчика.
- МРТ и КТ позвоночника: Костная перегородка позвоночного канала на уровне LIV (Фиг.4). Сегментарное ращепление спинного мозга до уровня ThXII. Конус спинного мозга на уровне LIV-LV.
- Осмотр невролога: Нижний смешанный парапарез, грубее справа. Нейрогенная дисфункция мочевого пузыря.
- Уродинамическое исследование: Нейрогенная дисфункция мочевого пузыря по гипермоторному типу.
Показания к оперативному лечению: Прогрессирующая кифосколиотическая деформация.
Назначена операция: Ревизия позвоночного канала, удаление костно-фиброзной перегородки на уровне LIV-V, ревизия и пластика дурального мешка и задней стенки позвоночного канала.
Ход операции: Выполнили вертикальный разрез в проекции остистых отростков LIV-SI длиной 9 см. После иссечения перегородки левый и правый гемикорд соединились. Вскрыт дуральный мешок. Последний значительно утолщен, имеются множественные тонкие спайки в субарахноидальном пространстве, больше слева. Выраженный спаечный процесс между корешками гемикорда слева. Справа корешки располагаются более свободно, спаяны в единый конгломерат. Дуральный мешок ушит наглухо непрерывным швом. Расщепленные отделы дуг позвонков LV-SI остеотомированы у основания на глубину наружного кортикального слоя и губчатой прослойки и дорсально наклонены за счет остеоклазии внутреннего кортикального слоя. Фрагменты дуг сшиты трансоссальным швом с формированием задней колонны.
Послеоперационный период протекал гладко. Получала инфузионную терапию, обезболивание, а/б терапию, перевязки, лазеротерапию №10, массаж нижних конечностей №10, ЛФК. Ребенок поставлен на ноги на 9-е сутки после операции в жестком грудопоясничном корсете.
КТ-контроль: Костная перегородка ликвидирована. Гемикорды визуализируются в едином дуральном мешке. Позвоночный канал замкнут, не сужен (Фиг 5).
Повторный осмотр невролога: неврологический статус прежний.
В удовлетворительном состоянии ребенок выписан под наблюдение невролога и ортопеда по месту жительства.
Использование предлагаемого способа в ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова показало, что за счет формирования задней стенки позвоночного канала при вариантах спинальной дизрафии, остеотомии наружного кортикального слоя и остеоклазии внутреннего с медиальной девиацией фрагментов дуг до их смыкания и закрытия дефекта, воссоздается целостность позвоночного канала без применения трансплантатов, улучшается функциональный результат и уменьшается сроки лечения при данной патологии.
Способ формирования задней стенки позвоночного канала при диастематомиелии, включающий выполнение доступа к задним элементам позвоночника, удаление костно-хрящевой перегородки, исходящей из передней стенки позвоночного канала, далее выполняют остеотомию в пределах наружного кортикального слоя и губчатого слоя фрагментов дуги, осуществляют остеоклазию внутренней кортикальной пластинки в медиальном направлении с двух сторон до смыкания фрагментов дуг, которые фиксируются трансоссальным швом.