Способ формирования тетрагепатикоеюноанастомоза при высоких блоках желчевыводящих путей
Иллюстрации
Показать всеСпособ относится к медицине, а именно к хирургии. Формируют бескаркасный однорядный узловой конце-боковой билиодигестивный анастомоз с выделенной по Ру петлей тощей кишки и 4 печеночными протоками, расположенными в два ряда. Накладывают подслизистые узловые швы викрилом между тощей кишкой и латеральными задне-боковыми стенками двух задних протоков узлами наружу. Рассекают слизистую тощей кишки. Формируют узловые швы между латеральными передне-боковыми стенками двух оставшихся протоков и стенкой кишки, образуя передний ряд швов анастомоза. Способ уменьшает частоту несостоятельности билиодигестивных анастомозов наложением однорядных узловых швов только на половину окружности печеночных протоков. 3 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно к хирургической гастроэнтерологии, и может быть использовано при лечении высоких стриктур, опухолей или ятрогенных повреждений желчевыводящих протоков.
Формирование билиодигестивных анастомозов в воротах печени является актуальной проблемой в хирургии заболеваний периампулярной зоны [2, 4, 8]. На сегодняшний день, несмотря на множество предложенных методик формирования билиодигестивных анастомозов, ни одна из методик не может гарантировать защиту от несостоятельности и стеноза [1, 7, 9, 10, 11]. В настоящее время хирургическое формирование билиодигестивных анастомозов сопровождается уровнем осложнений 10-15%, а летальностью - 2,5% [2, 5]. Рецидив стриктуры после реконструктивных операций возникает в 5,8-35% случаев (Э.И.Гальперин с соавт., 1991). Причинами рубцевания билиодигестивных анастомозов являются нарушение питания и инервации тканей, рефлюкс-холангит (Э.И.Гальперин с соавт., 1982; Н.Ф.Кузовлев, 1990).
Тетрагепатикоеюностомия является редким видом дренирования били арной системы, поэтому варианты ее выполнения остаются дискутабельными [3]. Ряд авторов предлагает, как альтернативу высокого билиодигестивного анастомоза, наружное дренирование, дренирование на каркасе или комбинированый метод, сочетающий в себе элементы наружно-внутреннего дренирования наряду с использованием каркаса.
Общеизвестной является методика формирования гепатикоеюноанастомоза конец в бок с кишкой по Ру узловыми швами [6], что, по мнению ряда авторов, создает надежное отведение желчи и препятствует дигестивнобилиарному рефлюксу. Однако данной классической методикой невозможно воспользоваться при высоких блоках желчевыводящих путей, поскольку не удается адаптировать слизистые оболочки протока и кишки. В случаях низкого деления общего печеночного протока на доле вые и сегментарные анастомозировать с кишкой должны несколько протоков, и решить данную техническую задачу только классической методикой не представляется возможным. В последние годы Э.И.Гальперин и соавторы (2004) рекомендуют при высоких рубцовых стриктурах печеночных протоков несколько способов гепатикоеюностомии: продольный гепатикоеюноанастомоз, продольный гепатикоеюноанастомоз с дополнительным рассечением долевых протоков, сшивание правого и левого печеночных протоков и формирование гепатикоеюноанастомоза с новым конфлюенсом, раздельное наложение гепатикоеюноанастомоза с правым и левым печеночными протоками с использованием сменного транспеченочного дренажа.
Наиболее близким по технической сущности является способ бигепатикоеюностомии на сменном транспеченочном дренаже по Э.И.Гальперину, где сменный транспеченочный дренаж проводили через одну долю печени, перегибали его в просвете кишки и пропускали через протоки другой доли печени.
Недостатками данной методики являются ее техническая сложность и опасность из-за возможного повреждения магистральных сосудов печени, сомнительная герметичность соустья из-за отсутствия прецизионных швов в области анастомоза, необходимость замены транспеченочного дренажа, возможность развития таких осложнений, как несостоятельность анастомоза, транслокация дренажа, желчно-геморрагический затек, гемобилия, образование ложного хода в печени при проведении чреспеченочного дренажа с его вторичным инфицированием, стеноза, пролежней по ходу дренажа и обтурации просвета трубки замазкообразной желчью. Еще одним важным недостатком методики является сложность подбора соответсвующего диаметра дренажа диаметрам протоков, которая влечет за собой неудовлетворительную герметичность анастомозов.
Цель изобретения: уменьшить частоту несостоятельности билиодигестивных анастомозов и травматичность оперативного вмешательства в условиях высокого блока желчевыводящих путей.
Цель достигается путем формирования тетрагепатикоеюноанастомоза конец в бок с наложением прецизионных однорядных узловых швов только наполовину окружности печеночных протоков.
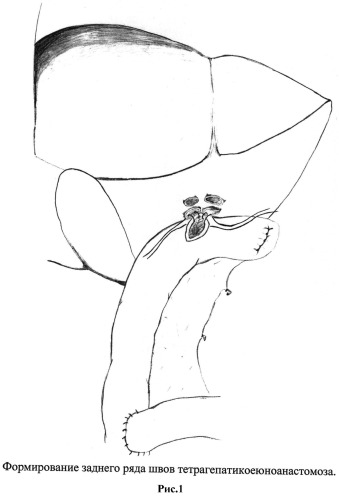
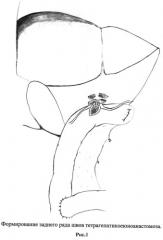
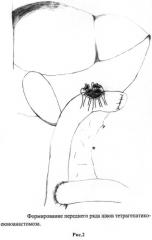
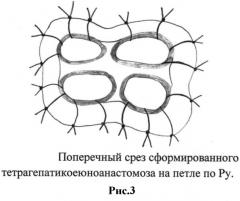
Способ моделирования заключается в следующем: для формирования анастомоза в воротах печени выделяются стенки печеночных протоков по периметру (на протяжении 1-2 мм). Выделяется тощая кишка по Ру длиной 60 см. В поперечном направлении до слизистой рассекаем тонкую кишку на расстоянии, равном двум диаметрам протоков. Затем берем на держалки два протока, которые будут расположены параллельно, образуя задний ряд (рис.1). Накладываются подслизистые узловые швы викрилом 5.0 на латеральные задне-боковые стенки протоков узлами наружу. Особенность предложенного анастомоза заключается в том, что внутренние стенки протоков не фиксируются (рис.3). Вскрывается слизистая тонкой кишки. Затем аналогичной техникой накладываются узловые швы на оставшиеся два параллельно расположенных протока, которые образуют передний ряд (рис.2). Швы накладываются между передне-боковыми стенками протоков и стенкой кишки. Таким образом, в полученном тетрагепатикоеюноанастомозе протоки расположены в два ряда с использованием минимального количества швов, причем у каждого из протоков внутренние стенки остаются свободными от узлов.
Предложенный способ формирования тетрагепатикоеюноанастомоза при высоких блоках желчевыводящих путей позволяет решить несколько задач:
1) Уменьшить травматизацию желчных протоков и, следовательно, снижает риск стеноза анастомоза в отдаленном послеоперационном периоде.
2) Сформировать билиодигестивный анастомоз без чреспеченочных дренажей и, соответственно, уменьшить риск осложнений.
3) Упростить технику операции, поскольку позволяет избежать наложения швов на медиальные стенки протоков.
4) Создать удобные условия выполнения соустья: слизистая кишки вскрывается после формирования заднего ряда швов, таким образом, уменьшает затекание крови и кишечного содержимого в зону анастомоза.
Новизна способа заключается в том, что авторами впервые в данной заявке описаны приемы, характеризующие предложенный способ, направленный на лечение высоких блоков гепатикохоледоха, не имеющий аналогов.
Данный способ, включая дополнительные приемы относительно прототипа, доступнее для выполнения его специалистом. При этом способ не требует дополнительных средств для его осуществления. Полезность способа заключается в улучшении отдаленных результатов хирургического лечения высоких блоков гепатикохоледоха, выражающихся в профилактике таких осложнений, как несостоятельность анастомоза, желчно-геморрагический затек, гемобилия, стеноз, а также в создании более выгодных интраоперационных условий формирования билиодигестивного соустья.
Пример. Больная К., 76 лет поступила в Центр хирургии печени, поджелудочной железы и желчевыводящих путей г.Рязани 14.03.2011. При поступлении предъявляла жалобы на пожелтение склер, периодические ознобы с вечерними подъемами температуры тела до 38°С, общую слабость, желчеистечение по дренажу правого подпеченочного пространства. В анамнезе 1 месяц назад в центральной районной больнице выполнена холецистэктомия из косого подреберного доступа по поводу острого деструктивного калькулезного холецистита, дренирование подпеченочного простраства трубчатым дренажом. На 3-ьи сутки послеоперационного периода по дренажу начала выделяться желчь по 500-600 мл за сутки. После снятия швов на 10-е сутки с диагнозом «наружный желчный свищ» направлена в г.Рязань для дальнейшего обследования и лечения. Объективно: Общее состояние удовлетворительное, температуры тела 36,8°С. Кожные покровы обычной окраски, склеры иктеричны. Пульс 88 в минуту, АД 140/90 мм рт.ст. Язык сухой. Живот не вздут, мягкий и безболезненный во всех отделах. В правом подреберье трубчатый дренаж, по которому отделяется светлая желчь. В общем анализе крови лейкоцитоз 9,8∗1012/л. В биохимическом анализе крови - гипербилирубинемия: общий билирубин 52,3 мкм/л, прямой билирубин - 38,4 мкм/л. Выполнена фистулография, обнаружен обрыв контрастирования в области слияния правого и левого печеночных протоков, полный наружный желчный свищ. С диагнозом «ятрогенное повреждение общего печеночного протока на уровне конфлюенса, наружный желчный свищ, холангит» больная подготовлена для плановой реконструктивной операции.
Под общим обезболиванием 25.03.2011 произведена лапаротомия косым разрезом в правом подреберье с иссечением послеоперационного рубца. В правом подпеченочном пространстве - выраженный спаечный процесс, который разделен тупым и острым путем. Разделение спаек вдоль желчного свища, обнаружено повреждение общего печеночного протока на уровне конфлюенса протяженностью 1,5 см. Из этой области удалено 3 лигатуры, получена желчь с хлопьями фибрина. Выделена развилка протоков на уровне ворот печени. Выявлены правый передний и задний, а также левый передний и задний печеночные протоки. Выделена тощая кишка по Ру длиной 60 см. Наложен в воротах печени тетрагепатикоеюнонастомоз узловым однорядным швом викрилом 5.0 по типу «конец в бок» с расположением протоков в два ряда на петле по Ру. Дренирование подпеченочного пространства двумя трубчатыми дренажами. Брюшная полость послойно ушита. Дренажи удалены на 5-е сутки. Послеоперационный период протекал без осложнений. Осмотрена через 1 год, жалоб не предъявляет.
Источники информации
1. Борисов Б.Я., Збицкий А.Д., Ионин В.П., Талипов Р.Т. Комбинированное лечение опухолей панкреатодуоденальной зоны, осложненных механической желтухой // Хирургия поджелудочной железы на рубеже веков. Российско-Германский симпозиум. - М., - 2000. - С.18-19.
2. Ветшев П.С. Диагностический подход при обтурационной желтухе // Рос. журн. гастроэнтерол., гепатол., колопроктол. - 1999. - №6. - С.18-24.
3. Гальперин Э.И., Дедерер Ю.М. Нестандартные ситуации при операциях на печени и желчевыводящих путях. М.: Медицина, 1987. - 336 с.
4. Дадвани С.А., Ветшев П.С, Шулутко A.M., Прудков М.И. Желчно-каменная болезнь. - М.: Видар-М., 2000. - 144 с.
5. Лотов А.Н., Машинский А.А., Ветшев П.С. Минимально инвазивные технологии в диагностике и лечении обтурационной желтухи // Тихоокеанский медицинский журнал. - 2004. - №1. - С.9-11.
6. Маврин М.И. Атлас хирургических операций / М.И.Маврин, Д.М.Красильников, В.М.Маврин. - Казань. - КГМУ. - 2006. - С.274-276.
7. Патютко Ю.И., Котельников А.Г., Сагайдак И.В. Пути улучшения переносимости гастропанкреатодуоденальной резекции // Хирургия, 2002, №10. С.29-32.
8. Частная хирургия: Учебник / Под ред. Ю.Л.Шевченко. - СПб., 2000. - 504 с.
9. Шалимов А.А., Копчак В.М., Хомяк И.В. и др. Применение компрессионных билиодигестивных анастомозов в хирургическом лечении обструкции желчных протоков. Клин. хир. - 2000; 12: 5-8.
10. Schlosser W., Poch В., Beger Н. Duodenumpreserving pancreatic head resection leads to relief of common bile duct stenosis. Am Surg 2002; 183: 1: 78-84.
Способ формирования тетрагепатикоеюноанастомоза при высоких блоках желчевыводящих путей отличается тем, что формируется бескаркасный однорядный узловой конце-боковой билиодигестивный анастомоз с выделенной по Ру петлей тощей кишки и 4 печеночными протоками, расположеными в два ряда путем выделения стенки печеночных протоков по периметру в воротах печени на протяжении 1-2 мм, рассечения поперек тощей кишки, выделеной по Ру, на расстоянии, равном двум диаметрам протоков, наложения подслизистых узловых швов викрилом 5.0 между тощей кишкой и латеральными задне-боковыми стенками двух задних протоков узлами наружу, рассечения слизистой тощей кишки и формирования узловых швов между латеральными передне-боковыми стенками двух оставшихся параллельно расположенных протоков и стенкой кишки, которые образуют передний ряд швов анастомоза.