Способ ведения пациентов при тромбоэмболии легочной артерии
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к терапии и пульмонологии, и может быть использовано для выбора тактики лечения тромбоэмболии легочной артерии. Для этого пациенту проводят компьютерную томографию с болюсным усилением, исследуют области поражения дистальнее тромбоэмбола и учитывают число дыхательных движений в минуту. В исследуемых областях выявляют наличие окклюзированного сосуда или сосудов. При этом окклюзию сегментарной ветви легочной артерии, расположенной дистальнее эмбола независимо от степени окклюзии сосуда, оценивают в 1 балл. Окклюзию каждой из долевых ветвей при поражении правой среднедолевой, левой средне- и верхнедолевой ветвей легочной артерии оценивают в 2 балла. Окклюзию верхнедолевой ветви легочной артерии справа, нижнедолевой ветви легочной артерии слева оценивают в 3 балла. Окклюзию правой нижнедолевой ветви легочной артерии оценивают в 4 балла. Окклюзию левой главной легочной артерии оценивают в 7 баллов. Окклюзию правой главной легочной артерии оценивают в 9 баллов. Окклюзию обеих главных легочных артерий и/или легочного ствола оценивают в 17 баллов. После этого баллы суммируют. При сумме баллов от 1 до 6 проводят антикоагулянтную терапию гепарином. Если сумма баллов составляет от 7 до 10 при числе дыхательных движений (ЧДД) менее 18, проводят другую антикоагулянтную терапию, при ЧДД более 18 - тромболитическую терапию. Если сумма баллов составляет от 11 до 17, проводят тромболитическую терапию. Способ обеспечивает возможность оперативной объективной оценки степени поражения легочного русла и своевременного начала необходимой терапии. 5 ил., 1 табл., 4 пр.
Реферат
Изобретение относится к медицине и может быть использовано для диагностики тромбоэмболии.
Известно, что тактика ведения больных с тромбоэмболией легочной артерии (ТЭЛА) во многом зависит от объема поражения легочного русла. Так, если при эмболии ветвей легочной артерии достаточно использовать лишь антикоагулянтную терапию, то при массивном характере ТЭЛА используются более агрессивные методы лечения вплоть до хирургических (см. Савельев B.C. и др. Тромболия легочных артерий. М.: Медицина, 1979, с.198-222).
Известен способ оптимизации диагностики ТЭЛА (RU 2334468C1, Воробьева и др., 27.09.2008). Обследуемому проводят эхокардиоскопическое обследование с измерением размеров правого и левого предсердий, выражают эти параметры в виде отношения, по значению которых прогнозируется диагноз тромбоэмболии мелких и средних ветвей легочной артерии или крупных ветвей легочной артерии. Однако этому способу свойственен недостаток: при использовании ЭхоКС невозможно визуализировать тромбоэмболическое поражение легочного русла, а значит и окончательно подтвердить диагноз. Использование данной методики является дополнением к таким основным методам визуализации патологического процесса как ангиопульмонография и компьютерная томография. При использовании ЭхоКС возможно лишь косвенное определение наличия легочной гипертензии, которая может быть связана не только с ТЭЛА, но и другими поражениями легочной ткани, например при бронхообструктивном синдроме. Кроме того, являясь лишь дополнительной методикой обследования больного, ЭхоКС требует дополнительного резерва времени.
Известен способ диагностики тромбоэмболии мелких ветвей легочной артерии (RU 2303950 C1, Кривоногов и др., 10.08.2007). После проведения ингаляционной сцинтиграфии легких определяют альвеолярную проницаемость правого и левого легкого в задне-прямой проекции в статическом режиме, что однако метод требует наличие специального радиофармпрепарата. При крайней тяжести состояния больного диагноз должен быть определен в максимально короткий срок, а для полного обследования пациента с помощью ИСЛ необходим большой резерв времени, около 60-90 минут. Кроме того, методика перфузионной сцинтиграфии не обладает достаточной специфичностью. Так при любых воспалительных заболеваниях легких, например пневмонии, будет наблюдаться снижение накопления радиофармпрепарата в легочной ткани, а при расширении границ сердца гамма-камера регистрирует снижение перфузии. Все вышеуказанные факторы будут способствовать ложноположительному результату.
Диагностика посредством компьютерной томографии используется лишь для выявления ТЭЛА (Riedel М. Acute pulmonary embolism 1: pathophysiology, clinical presentation, and diagnosis. Heart. 2001 Feb; 85(2):229-40.; Guidelines on the diagnosis and management of acute pulmonary embolism: the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). Eur Heart J. 2008 Sep; 29(18):2276-315), но определение ее объема с помощью данного метода является эмпирическим и не подкреплено какими-либо объективными цифровыми данными.
Для выявления объема ТЭЛА используется ангиопульмонография - метод небезопасный, трудоемкий и операторзависимый (Г.Е.Ройтберг, А.В. Струтынский. Внутренние болезни. Сердечно-сосудистая система. М.: Бином, 2007 г.; Руководство по кардиологии: Учебное пособие в 3 т./Под ред. Г.И.Сторожакова, А.А.Горбанченкова. - М.: Гэотар-Медиа, 2008. - Т.2). При проведении ангиопульмонографии высчитывается индекс Миллера, который позволяет оценить объем поражения (Савельев B.C., Яблоков Е.Г., Кириенко А.И. Массивная эмболия легочных артерий. - М.: Медицина. - 1990. - 154 с.).
Наиболее близким по технической сущности к патентуемому является лечение ТЭЛА с оценкой объема поражения легочного русла, включающий проведение рентгенологического обследования (см. Ройтберг Г.Е., Струтынский А.В. Лабораторная и инструментальная дагностика заболеваний внутренних органов, - М: ЗАО «Издательство БИНОМ», 1999, с.187-190 - прототип), однако, как выше отмечалось, это исследование требует резерва времени.
Способ лечения тромбоэмболии легочной артерии включает проведение рентгенологического обследования и характеризуется тем, что обследование проводят методом компьютерной томографии с болюсным усилением. Исследуют области поражения дистальнее тромбоэмбола и выявляют в них наличие окклюзированного сосуда или сосудов. Выявленным сосудистым окклюзиям присваивают баллы, при этом окклюзию сегментарной ветви легочной артерии, расположенной дистальнее эмбола независимо от степени окклюзии сосуда, оценивают в 1 балл; окклюзию каждой из долевых ветвей при поражении правой среднедолевой, левой средне- и верхнедолевой ветвей легочной артерии - 2 балла; окклюзию верхнедолевой ветви легочной артерии справа, нижнедолевой ветви легочной артерии слева - 3 балла; окклюзию правой нижнедолевой ветви легочной артерии - 4 балла; окклюзию левой главной легочной артерии - 7 баллов; окклюзию правой главной легочной артерии - 9 баллов; окклюзию обеих главных легочных артерий и/или легочного ствола - 17 баллов; после чего баллы суммируют.
При числе баллов от 1 до 6 проводят антикоагулянтную терапию с назначением гепарина, при числе баллов от 7 до 10 и числе дыхательных движений (ЧДД) менее 18 назначают антикоагулянтную терапию, при ЧДД более 18 - тромболитическую терапию. При числе баллов от 11 до 17 назначают тромболитическую терапию.
Технический результат - проведение лечения при объективизации степени поражения ТЭЛА в условиях отсутствия резерва времени.
Ниже представлена схема назначения баллов. Каждой сумме соответствует определенный объем ТЭЛА, в зависимости от чего строится дальнейшая тактика. За 1 балл принята 1 сегментарная ветвь, т.е. 3+2+4=9 сегментарных ветвей в правом легком. Сегментарная ветвь взята за балл, т.к. разрешающая способность компьютерной томографии гарантированно позволяет определить нарушение кровообращения лишь на этом уровне. Более мелкие ветви не всегда определяются и являются гемодинамически незначимыми.
| Область поражения легочного русла | Число баллов |
| одна сегментарная ветвь легочной артерии, расположенная дистальнее эмбола, независимо от степени окклюзии сосуда | 1 |
| правая среднедолевая ветвь | 2 |
| левая среднедолевая ветвь | 2 |
| левая верхнедолевая ветвь | 2 |
| правая верхнедолевая ветвь | 3 |
| левая нижнедолевая ветвь | 3 |
| правая нижнедолевая ветвь | 4 |
| левая главная ветвь | 7 |
| правая главная ветвь | 9 |
| легочный ствол | 17 |
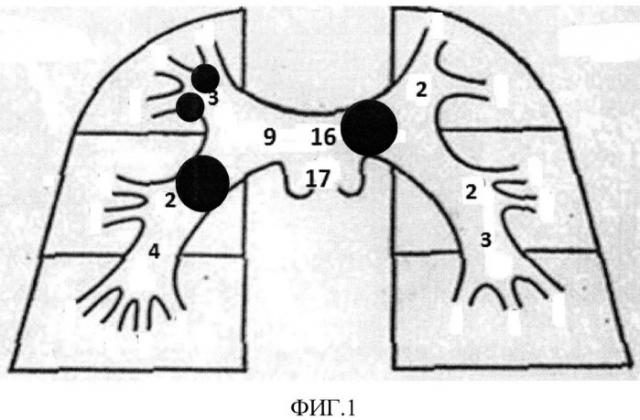
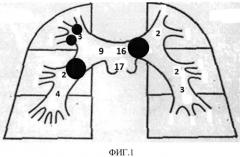
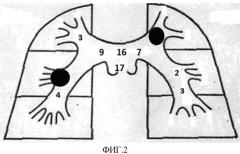
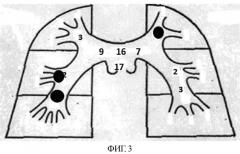
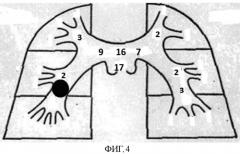
Достижение технического результата обосновывается нижеприведенными клиническими примерами. На фиг. 1-5 условно показаны выявленные сосудистые окклюзии и положения тромбоэмбола (круглая метка). Цифрами, для наглядности, обозначены назначаемые баллы.
Пример 1. Пациент Р., 31 года, поступил в ГКБ №1 30.08.12 с направительным диагнозом - тромбоэмболия легочной артерии. При поступлении состояние больного крайне тяжелое, частота дыхательных движений более 45 в минуту. Учитывая крайнюю тяжесть состояния больного, начато - ИВЛ. Сбор жалоб и анамнеза у больного невозможен в связи с крайней тяжестью больного. Проведение ангиопульмографии для верификации диагноза также невозможно в связи с нестабильной гемодинамикой.
Больному выполнено КТ с болюсным усилением - индекс составил 15 баллов. Имелось поражение левой главной (7 баллов), правой средней долевой (2 балла), нижнедолевой (4 балла) и 2-х сегментарных ветвей верхнедолевой справа (2 балла) (одна верхнедолевая справа имеет 3 сегментарные ветви, т.е. 1+1+1=3, при поражении 2-х = 2 баллам), т.е. 7+2+4+2=15 баллов (см. фиг.1), что соответствует массивной ТЭЛА - больному начата тромболитическая терапия, на фоне которой состояние с положительной динамикой - гемодинамика стабильная, дыхание самостоятельное.
При контрольном КТ через 2 суток индекс составил 4 балла. Имелось поражение левой верхнедолевой и правой среднедолевой, т.е. 2+2=4 балла (см. фиг.2).
Таким образом, приведенный пример обосновывает достижение технического результата - использование индекса позволило быстро оценить степень поражения легочного русла и своевременно начать необходимую терапию.
В результате достигнуто уменьшение степени поражения легочного русла и снижение риска формирования хронической постэмболической легочной гипертензии.
Пример 2. Пациент Б., 52 года, поступил в ГКБ №1 19.07.12 с направительным диагнозом - ТЭЛА. При поступлении состояние больного тяжелое, частота дыхательных движений более 17 в минуту.
Больному выполнено КТ с болюсным усилением - индекс составил 8 баллов. Имелось поражение правой средней долевой (2 балла), нижнедолевой (4 балла) и верхнедолевой артерии слева, т.е. 4+2+2=8 баллов (см. фиг.3), что соответствует субмассивной ТЭЛА. Больному начато проведение антикоагулянтной терапии. Учитывая ЧДД менее 18 и КТ - индекс 8, от проведения тромболитической терапии решено воздержаться.
В результате проведенной диагностики излечения обеспечен благоприятный исход без использования тромболитической терапии.
Пример 3. Пациент Ф., 61 года, поступил в ГКБ №1 03.09.12 с направительным диагнозом - тромбоэмболия легочной артерии. При поступлении состояние больного тяжелое, частота дыхательных движений (ЧДД) более 24 в минуту.
Больному выполнено КТ с болюсным усилением - индекс составил 10 баллов. Имелось поражение левой главной (7 баллов), правой верхнедолевой (3 балла), т.е. общая сумма 10 баллов (см. фиг.4), что соответствует субмассивной ТЭЛА - больному начата тромболитическая терапия, учитывая ЧДД более 18 и КТ - индекс 10.
В результате - уменьшение степени поражения легочного русла и снижение риска формирования хронической постэмболической легочной гипертензии.
Пример 4. Пациент С., 74 года, поступил в ГКБ №1 06.09.12 с направительным диагнозом тромбоэмболия легочной артерии. При поступлении состояние больного тяжелое, частота дыхательных движений (ЧДД) более 24 в минуту.
Больному выполнено КТ с болюсным усилением - индекс составил 4 балла. Имелось поражение правой нижнедолевой артерии (4 балла) (см. фиг.5), что соответствует ТЭ ветвей ЛА - больному начата антикоагулянтная терапия. От проведения тромболитической терапии решено воздержаться.
В результате - благоприятный исход без использования тромболитической терапии - одышка уменьшилась на фоне проводимой терапии.
Таким образом, приведенные примеры обосновывают возможность оперативной оценки степени поражения легочного русла и своевременного начала необходимой терапии.
Способ лечения тромбоэмболии легочной артерии, включающий проведение рентгенологического обследования, отличающийся тем, что обследование проводят методом компьютерной томографии с болюсным усилением, исследуют области поражения дистальнее тромбоэмбола и выявляют наличие окклюзированного сосуда или сосудов в них, выявленным сосудистым окклюзиям присваивают баллы, при этом окклюзию сегментарной ветви легочной артерии, расположенной дистальнее эмбола независимо от степени окклюзии сосуда, оценивают в 1 балл; окклюзию каждой из долевых ветвей при поражении правой среднедолевой, левой средне- и верхнедолевой ветвей легочной артерии - 2 балла; окклюзию верхнедолевой ветви легочной артерии справа, нижнедолевой ветви легочной артерии слева - 3 балла; окклюзию правой нижнедолевой ветви легочной артерии - 4 балла; окклюзию левой главной легочной артерии - 7 баллов; окклюзию правой главной легочной артерии - 9 баллов; окклюзию обеих главных легочных артерий и/или легочного ствола - 17 баллов; после чего баллы суммируют и при числе баллов от 1 до 6 проводят антикоагулянтную терапию с введением гепарина, при числе баллов от 7 до 10 и числе дыхательных движений (ЧДД) менее 18 проводят антикоагулянтную терапию, при ЧДД более 18 - тромболитическую терапию, а при числе баллов от 11 до 17 проводят тромболитическую терапию.