Способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии. Выполняют формирование ларинготрахеостомы, эндопротезирование трахеи Т-образной трубкой, резекцию стенозированного участка грудного отдела трахеи, наложение межтрахеального анастомоза, пластическое закрытие дефекта передней стенки гортани и/или трахеи после формирования просвета и заживления межтрахеального анастомоза. При чем при сохраняющемся стенозе Т-образную трубку удаляют, выполняют доступ к шейному и грудному отделам трахеи, мобилизуют кожно-подкожные лоскуты в области сохраненной трахеостомы, затем проводят циркулярную резекцию стенозированного участка трахеи, накладывают неполный межтрахеальный анастомоз по задней и боковым стенкам трахеи, а к оставшейся свободной передней стенке резецированной трахеи фиксируют мобилизованный кожно-подкожный лоскут, восстанавливая трахеостому/ларинготрахеостому, и через сформированную трахеостому в просвет трахеи устанавливают Т-образную трубку. Способ позволяет предупредить несостоятельность анастомоза, за счет уменьшения натяжения в области швов и отсутствия гнойного воспаления в зоне межтрахеального анастомоза в условиях санации трахеи, за счет ежедневной смены и антисептической обработки трахеостомической Т-образной трубки. 2 ил., 1 пр.
Реферат
Предлагаемое изобретение относится к области медицины, а именно к хирургии, и может быть использовано в лечении протяженных стенозов гортани и/или трахеи.
Известен способ лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи, заключающийся в формировании просвета трахеи путем проведения этапных реконструктивно-пластических операций. Для этого рассекают суженный отдел трахеи и/или гортани, иссекают рубцовые ткани из их просвета и формируют стойкую трахеостому или ларинготрахеостому. В течение нескольких месяцев с помощью различных стентов-протекторов формируют просвет дыхательного пути. В дальнейшем стент-протектор извлекают и при отсутствии признаков рестеноза выполняют пластическое закрытии передней стенки трахеи. (Паршин В.Д. Хирургия рубцовых стенозов трахеи. - М.: Издательство, 2003. - с.74-75).
К недостаткам данного способа следует отнести то, что в ряде случаев не удается сформировать удовлетворительный просвет дыхательного пути в грудном отделе трахеи, вследствие чего после извлечения трахеостомической трубки возникает рестеноз трахеи на этом уровне.
Наиболее близким по технической сущности к предлагаемому является способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи, заключающийся в рассечении гортани и шейного отдела трахеи, иссечении из их просвета рубцовых тканей и формировании стойкой трахеостомы или ларинготрахеостомы. Просвет дыхательного пути формируют в течение нескольких месяцев на трахеостомической Т-образной трубке, выполненной из силикона. После формирования просвета трахеостомическую трубку извлекают и при отсутствии признаков рестеноза выполняют пластическое закрытие передней стенки трахеи.
В случае возникновения признаков рестеноза в грудном отделе трахеи Т-образную трубку устанавливают повторно и пациента готовят к следующему этапу хирургического лечения. Вначале ликвидируют имеющуюся трахеостому и одномоментно, в просвет грудного отдела трахеи, устанавливают линейный трубчатый стент-протектор, который лигатурой фиксируют к боковой стенки трахеи. Через несколько месяцев после заживления и купирования воспалительного процесса в области трахеостомической раны, выполняют эндоскопическое удаление линейного трубчатого стента-протектора и циркулярную резекцию грудного отдела трахеи (Паршин В.Д., Миланов И.О., Трофимов Е.И., Королева Н.С., Русанов М.А., Зенгер В.Г., Ручкин Д.В., Тарабарин Е.А. Новые хирургические приемы в лечении протяженных и мультифокальных стенозов трахеи // Первая международная конференция по торакоабдоминальной хирургии: Сб. тез. - М., 2008. - С.296-297).
К недостаткам известного способа этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи следует отнести:
1) Высокий риск стенозирования вновь сформированного межтрахеального анастомоза из-за воспалительного процесса, обусловленного длительным пребыванием линейного трубчатого стента-протектора в просвете грудного отдела трахеи.
2) Вероятность несостоятельности наложенного анастомоза, вследствие значительного натяжения швов в области межтрахеального анастомоза.
3) Возможность формирования грануляций выше и ниже краев линейного трубчатого стента-протектора, за счет повреждения стенки трахеи краями линейного стента и, как следствие, увеличение протяженности сужения.
4) Длительные сроки лечения, обусловленные необходимостью полного купирования патологического процесса в гортанно-шейном сегменте дыхательного пути (8-12 мес).
Задачей заявляемого технического решения является разработка способа этапного хирургического лечения протяженных стенозов гортани и/или трахеи, позволяющего сформировать стойкий просвет дыхательного пути и сохранить удовлетворительную функцию внешнего дыхания.
Техническим результатом предлагаемого способа является:
предупреждение несостоятельности анастомоза, за счет уменьшения натяжения в области швов межтрахеального анастомоза и отсутствия гнойного воспаления в зоне межтрахеального анастомоза, за счет обеспечения возможности ежедневной санации трахеи и трахеостомической Т-образной трубки с ее антисептической обработкой.
Технический результат достигается тем, что способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи включает формирование ларинготрахеостомы, эндопротезирование трахеи Т-образной трубкой, резекцию стенозированного грудного отдела трахеи, наложение межтрахеального анастомоза, формирование просвета и заживление межтрахеального анастомоза и последующее пластическое закрытие дефекта передней стенки гортани и/или трахеи.
Отличительные приемы заявляемого способа заключаются в том, что при сохраняющемся стенозе Т-образную трубку удаляют и выполняют доступ к шейному и грудному отделам трахеи, при этом мобилизуют кожно-подкожные лоскуты в области сохраненной трахеостомы.
Отличия заявляемого способа также заключаются и в том, что проводят циркулярную резекцию стенозированного участка трахеи, межтрахеальный анастомоз накладывают по задней и боковым стенкам трахеи, а к передней стенке резецированной трахеи фиксируют мобилизованные кожно-подкожные лоскуты, реконструируя трахеостому/ларинготрахеостому. Через сформированную трахеостому в просвет трахеи устанавливают Т-образную трубку.
Сопоставительный анализ заявляемого технического решения с прототипом позволяет сделать вывод о соответствии заявляемого технического решения критерию изобретения «новизна».
Формирование межтрахеального анастомоза, при имеющейся трахеостоме/ларинготрахеостоме, позволяет уменьшить риск стенозирования вновь сформированного межтрахеального анастомоза, за счет обеспечения возможности проведения адекватеной санации и протекции трахеостомической Т-образной трубкой скомпрометированного участка трахеи.
Наложение межтрахеального анастомоза по задней и боковым стенкам трахеи и фиксация передней стенки резецированного грудного отдела трахеи мобилизованными кожно-подкожными лоскутами к мягким тканям шеи повышает надежность наложенного анастомоза, за счет уменьшения натяжения в области швов межтрахеального анастомоза.
Указанные отличительные приемы предлагаемого способа обеспечивают достижение поставленной задачи, а именно - формирование стойкого просвета дыхательного пути, позволяющего обеспечить удовлетворительную функцию внешнего дыхания.
Проведенный анализ известных технических решений показал отсутствие сведений о влиянии отличительных признаков заявляемого способа на достижение усматриваемого заявителем технического результата. Это позволяет считать предлагаемое изобретение соответствующим критерию «изобретательский уровень».
Способ, составляющий заявляемое изобретение, предназначен для использования в здравоохранении. Возможность его осуществления подтверждена описанными в заявке приемами и средствами. Заявляемый способ обеспечивает достижение усматриваемого заявителем технического результата, а именно - повышение эффективности лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи. Из вышеизложенного следует, что заявляемое изобретение соответствует условию патентоспособности «промышленная применимость».
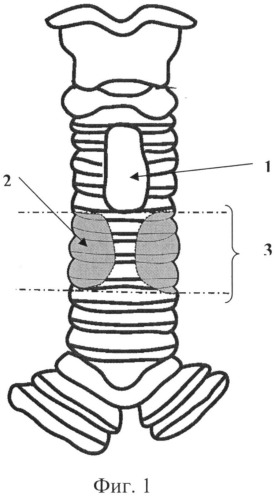
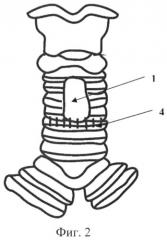
Заявляемый способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи поясняется фигурами 1 и 2, где: 1 - трахеопластическая трахеостома, 2 - область стеноза грудного отдела трахеи, 3 - резецируемый участок трахеи, 4 - межтрахеальный анастомоз.
Заявляемый способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи осуществляют следующим образом.
Первым этапом формируют трахеостому 1 (или ларинготрахеостому) и в просвет гортани и/или трахеи устанавливают трахеостомическую Т-образную силиконовую трубку. Через 4-6 месяцев трахеостомическую Т-образную трубку извлекают из просвета гортани и/или трахеи и наблюдают за пациентом в течение 7 суток. При сохраняющемся просвете трахеи проводят пластическое закрытие дефекта передней стенки трахеи.
При рецидиве сужения в верхнегрудном отделе трахеи 2 трахеостомическую Т-образную трубку устанавливают в прежнее положение и готовят пациента к очередному этапу хирургического лечения - резекции верхнегрудного отдела трахеи. После удаления Т-образной трубки, под эндотрахеальным наркозом выполняют доступ к передней и боковым стенкам верхнегрудного отдела трахеи путем проведения окаймляющего разреза в области нижнего края трахеостомы или ларинготрахеостомы. После отделения стенозированого участка трахеи 3 от пищевода верхнегрудной отдел трахеи мобилизуют и берут на держалку. Стенозированный верхнегрудной отдел трахеи 3 иссекают. Непрерывность дыхательного пути восстанавливают наложением межтрахеального анастомоза 4 путем сшивания задней и боковых стенок трахеи. К передней стенке резецированной трахеи фиксируют мобилизованные кожно-подкожные лоскуты (на фигурах не показаны), тем самым реконструируя трахеостому 1 (или ларинготрахеостому). В просвет трахеи повторно устанавливают стерильную трахеостомическую Т-образную трубку.
В послеоперационном периоде проводят антисептическую обработку Т-образной трубки.
В условиях отделения, через 3-4 месяца после операции, удаляют Т-образную трубку из просвета дыхательного пути. При сохраняющемся просвете трахеи производят пластическое закрытие дефекта передней стенки трахеи.
В качестве примера конкретного выполнения предложенного способа операции приводим клиническое наблюдение.
Пациентка Д., 39 л., история болезни №26635, госпитализирована в клинику 19.10.09 на плановое оперативное лечение с диагнозом: Постинтубационный рубцовый стеноз шейного отдела трахеи с облитерацией просвета. Трахеопищеводный свищ. Трахеостома. Осложнения основного заболевания: Истощение на фоне алиментарной недостаточности. Послеоперационный парез гортани слева.
Госпитализирована с жалобами: на поперхивание при глотании, попадание в дыхательные пути слюны, воды и пищи (при приеме per os), наличие трахеостомы, невозможность дыхания через дыхательный путь при закрытом отверстии трахеостомической канюли, отсутствие фонации.
Анамнез: 04.10.2007 г. трепанация черепа слева по поводу тяжелой черепно-мозговой травмы. В послеоперационном периоде длительная искусственная вентиляция легких через оротрахеальную интубационную трубку, затем через трахеостомическую канюлю. После перевода на спонтанное дыхание отмечены клинические признаки трахеопищеводного свища - поперхивание при приеме пищи через рот. Для дальнейшего обследования и лечения пациентка направлена в торакальное отделение ГУЗ ИОКБ. При обследовании: Фибробронхоскопия (ФБС) от 03.12.2007 г.: на расстоянии менее 2 см ниже плоскости голосовых складок трахея полностью облитерирована. Стриктура сформирована, в центре намечается точечное отверстие. Через трахеостому при дальнейшем осмотре снизу до уровня трахеостомы свищ не выявлен. Эзофагогастроскопия: в пищеводе на расстоянии 15-17 см на задней стенке выявлен дефект длиной около 2 см, шириной до 1,5 см, через который видна трахеотрубка. 06.12.2007 г. - операция: цервикотомия, циркулярная резекция трахеи с наложением трахеоперстневидного анастомоза, ушивание, пластика свища передней стенки пищевода. Гистология операционного материала: патогистологическое заключение №106295-106308 от 13.12.2007 г. - Рубцовый стеноз трахеи. Трахеопищеводный свищ. Трахеостома. Проводились зондовое кормление, антибактериальная, симптоматическая терапия. 17.12.2007 г. удален зонд для кормления. Контрольная рентгеноскопия пищевода и желудка с барием от 18.12.2007 г.: Каскадированный желудок, гастрит. Пациентка начала принимать пищу через рот. Кожные швы сняты на 10-е сутки. Заживление ран первичным натяжением. Признаков рецидива трахеопищеводного свища нет.
С 19.12.2007 г. клинические и эндоскопические признаки стеноза трахеоперстневидного анастомоза, нарушение акта глотания.
26.12.2007 г., 09.01.2008 г., 23.01.2008 - поднаркозные трахеобронхоскопии, бужирование трахеоперстневидного анастомоза, удаление лигатур из области трахеоперстневидного анастомоза. Контрольная R-графия органов грудной клетки от 21.01.2008 г.: Патологии не выявлено. Контрольная спирография от 22.01.2008 г.: SVC - 111%, FVC - 103%, FEV.5 - 42%, FEV1 - 62%, FEV1/SVC% - 51,2%; 59%, FEF 25-75% - 46%, PEF - 28%, FEF 25%-29%, FEF 50%-41%, FEF 75%-74% Заключение: Умеренное снижение функции внешнего дыхания по обструктивному типу (уровень средних бронхов). Контрольная рентгеноскопия пищевода и желудка с водорастворимым контрастом от 30.01.2008 г.: Акт глотания не нарушен. Признаков рецидива трахеопищеводного свища нет. Фибробронхоскопия от 30.01.2008 г.: Состояние после циркулярной резекции трахеи. Фибринозный анастомозит (положительная динамика). 2-сторонний катаральный эндобронхит I ст.
Проведена антибактериальная терапия, физиолечение, ингаляции с бронхолитиками. Состояние улучшилось. Дыхание через дыхательный путь свободное. В стабильном состоянии выписана для продолжения лечения в стационаре по месту жительства.
В ЦРБ по месту жительства поступила 07.02.08 г. в связи с декомпенсированным стенозом трахеоперстневидного анастомоза, острой дыхательной недостаточностью - произведена нижняя трахеостомия. 18.03.2008 поступила в отделение торакальной хирургии. 21.03.08 г. выполнена поднаркозная трахеобронхоскопия, линейное стентирование трахеи. С 23.03.08 г. затруднение дыхание через дыхательный путь вследствие обтурации стента фибрином. 24.03.08 г. поднаркозная трахеоскопия, удаление стента, ретрахеостомия. Проводили антибактериальную, противовоспалительную терапию, санации трахеобронхиального дерева (санационные фибробронхоскопии).
При обследовании:
Фиброгастроскопия: состояние после ушивания дефекта пищевода.
Мультиспиральная компьютерная томография гортани и трахеи: стеноз шейного отдела трахеи. Дивертикул гортани. Трахеостома.
01.04.2008 г. - операция: трахеопластическая трахеостомия, эндопротезирование трахеи трахеостомической Т-образной трубкой.
В послеоперационном периоде частичный некроз кожного лоскута, проводили антибактериальную и противовоспалительную терапии, физиолечение, перевязки, ежедневные санации трахеи с антисептической обработкой трахеостомической Т-образной трубки. Больная обучена самостоятельному уходу и замене трахеостомической Т-образной трубки. Дыхание через верхние дыхательные пути и трахеостомическую Т-образную трубку свободное. Данных за рецидив трахеопищеводного свища нет. Выписана в удовлетворительном состоянии на медицинскую паузу.
В течение 2009 г. пациентка дважды госпитализировалась в отделение торакальной хирургии ГУЗ ИОКБ, проводили извлечение трахеостомической Т-образной трубки. При динамическом наблюдении клинические признаки рестеноза трахеи в грудном отделе. В просвет трахеи повторно устанавливали трахеостомическую Т-образную трубку.
В плановом порядке, 19.10.2009 г., госпитализирована в отделение торакальной хирургии ГУЗ ИОКБ.
27.10.2009 г. ригидная трахеобронхоскопия, бужирование трахеи.
02.11.2009 г. Операция: циркулярная резекция грудного отдела трахеи, реконструкция трахеостомы.
Под эндотрахеальным наркозом с искусственной вентиляцией легких через трахеостомическую канюлю иссечена кожа вокруг передней полуокружности у нижнего края трахеостомы с мобилизацией грудного отдела трахеи. Фрагментами иссечена измененная часть грудного отдела трахеи в области стеноза. Дистальный конец трахеи легко смещается кверху. Сформирован межтрахеальный анастомоз по задней и боковым стенкам викрилом 3/0, мобилизованные кожно-подкожные лоскуты фиксированы к передней стенке грудного отдела трахеи. Трахеостома сформирована вновь. Кожный дефект в нижнем углу раны ушит с оставлением в ране резинового выпускника. Больная с интубационной трубкой переведена в ПИТ №1. После пробуждения в ПИТиР и экстубации в трахею через трахеостому установлена трахеостомическая Т-образная трубка. Асептическая повязка.
Послеоперационный период протекал без осложнений. Выписана на амбулаторное лечение.
22.01.10 г. госпитализирована в отделение торакальной хирургии ГУЗ ИОКБ для дообследования и проведения заключительного этапа трахеопластики. 25.01.10 извлечена трахеостомическая Т-образная трубка. За время наблюдения, в течение 10 дней, признаков рестеноза грудного отдела трахеи нет.
При обследовании:
ФБС: трахеопластическая трахеостома в удовлетворительном состоянии. Осмотренная трахея и гортань без сужения. В области передней комиссуры гранулема до 0,3 см, не суживающая просвет, (гранулема иссечена).
МСКТ: гортань с ровными контурами, стенки ее ровные, не деформированы, не утолщены. По передней стенки трахеи трахеопластическая трахеостома, отверстие шириной до 1,3 см, протяженность 3,9 см, ниже просвет трахеи с четкими ровными контурами, кольца не изменены, размер 1,8 см.
Спирография (с окклюзионной повязкой): функция внешнего дыхания не нарушена
Операция 04.02.2010 г.: пластическое закрытие трахеостомы.
Послеоперационный период протекал без осложнений. Швы сняты на 10 сутки. ФБС (контроль): удовлетворительной состояние вновь сформированной передней стенки трахеи. Просвет трахеи достаточный. 17.02.2011 г. выписана в удовлетворительном состоянии на амбулаторное лечение.
Таким образом, предлагаемый способ этапного хирургического лечения протяженных стенозов гортани и/или трахеи позволяет уменьшить вероятность стенозирования вновь сформированного межтрахеального анастомоза, повысить надежность наложенного анастомоза, уменьшить натяжение в области швов межтрахеального анастомоза. Способ прост в исполнении и не требует специального инструментария.
Способ этапного хирургического лечения протяженных и/или мультифокальных стенозов гортани и/или трахеи, включающий формирование ларинготрахеостомы, эндопротезирование трахеи Т-образной трубкой, резекцию стенозированного участка грудного отдела трахеи, наложение межтрахеального анастомоза, пластическое закрытие дефекта передней стенки гортани и/или трахеи после формирования просвета и заживления межтрахеального анастомоза, отличающийся тем, что при сохраняющемся стенозе Т-образную трубку удаляют, выполняют доступ к шейному и грудному отделам трахеи, мобилизуют кожно-подкожные лоскуты в области сохраненной трахеостомы, затем проводят циркулярную резекцию стенозированного участка трахеи, накладывают неполный межтрахеальный анастомоз по задней и боковым стенкам трахеи, а к оставшейся свободной передней стенке резецированной трахеи фиксируют мобилизованный кожно-подкожный лоскут, восстанавливая трахеостому/ларинготрахеостому, и через сформированную трахеостому в просвет трахеи устанавливают Т-образную трубку.