Способ возмещения полуциркулярного дефекта мягких тканей ладонной поверхности i пальца в сочетании с переломом и дефектом костной ткани
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к травматологии и микрохирургии. После мобилизации общей пальцевой артерии и ее ветвей - ладонных собственных артерий III и IV пальцев, на основе общей пальцевой артерии выкраивают два лоскута: один - из медиальной поверхности III пальца, второй - из латеральной поверхности IV пальца. После этого осуществляют дополнительный кожно-фасциальный разрез от основания нейрососудистой ножки до зоны дефекта. Затем поднимают лоскуты, поднимают и разворачивают их общую сосудистую ножку и размещают на раневой поверхности дефекта. Лоскуты фиксируют установочными швами. С помощью аппарата для остеосинтеза корригируют положение костных фрагментов, достигая оптимальной конфигурации и состояния кровоснабжения лоскута. Способ улучшил функцию первого пальца за счет применения несвободного нейрососудистого лоскута из покровных тканей медиальной и латеральной поверхностей трехфаланговых пальцев,1 пр., 5 ил.
Реферат
Изобретение относится к медицине, в частности к травматологии и микрохирургии, и может быть использовано для возмещения дефектов ладонной поверхности I пальца травматической и иной этиологии.
Дефекты мягких тканей ладонной поверхности I пальца относятся к часто встречающимся проблемам реконструктивно-восстановительной хирургии конечностей. Полноценные косметические и фунциональные результаты их лечения обеспечиваются лишь в тех случаях, когда используются полнослойные нейрососудистые лоскуты.
Известен способ закрытия дефектов мягких тканей I пальца несвободным нейрососудистым лоскутом из боковой поверхности проксимальной фаланги одного из трехфаланговых пальцев, который включает выделение нейрососудистой ножки - общей пальцевой артерии и сопровождающего нерва, выкраивание кожно-фасциального лоскута и транспозицию лоскута в дефект [Chao J.D., Huang J.M., Wiedrich Т.А. Local hand flaps/ http://www.former-surgery.northwestern.edu].
Недостатком способа является ограниченная область применения. При больших, в том числе полуциркулярных дефектах, площадь нейрососудистого лоскута недостаточна для закрытия дефекта; кроме того, ограничены возможности конфигурации лоскута в зависимости от формы дефекта.
Известен способ закрытия больших дефектов мягких тканей I либо II пальца двумя лоскутами, которые выкраивают на тыльной поверхности III и IV пальцев и в качестве свободных нейрососудистых лоскутов переносят в дефект (Qi W., Chen K.J. Use of twin dorsal middle phalangeal finger flaps for thumb or index finger reconstruction. // J. Hand Surg. Eur. Vol.2012 Jan 10. [Epub ahead of print].
Недостаток способа - длительность операции, высокая вероятность тромбоза сосудистых анастомозов с последующим ишемическим некрозом лоскута при наличии распространенных вредных привычек (курение) и сопутствующих заболеваний (диабет, атеросклероз, ожирение).
Задачей изобретения является расширение области применения несвободного нейрососудистого лоскута из покровных тканей медиальной и латеральной поверхностей трехфаланговых пальцев для пластического замещения больших дефектов ладонной поверхности I пальца, в том числе сочетающихся с переломами и дефектами костей, и улучшение результатов лечения пациентов.
Указанная задача достигается тем, что после мобилизации общей пальцевой артерии и ее ветвей - ладонных собственных артерий III и IV пальцев, на основе общей пальцевой артерии выкраивают два лоскута: один - из медиальной поверхности III пальца, второй - из латеральной поверхности IV пальца, после этого осуществляют дополнительный кожно-фасциальный разрез от основания нейрососудистой ножки до зоны дефекта, затем поднимают лоскуты, поднимают и разворачивают их общую сосудистую ножку и размещают на раневой поверхности дефекта, лоскуты фиксируют установочными швами и с помощью аппарата для остеосинтеза корригируют положение костных фрагментов, достигая оптимальной конфигурации и состояния кровоснабжения лоскута.
Способ иллюстрируется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
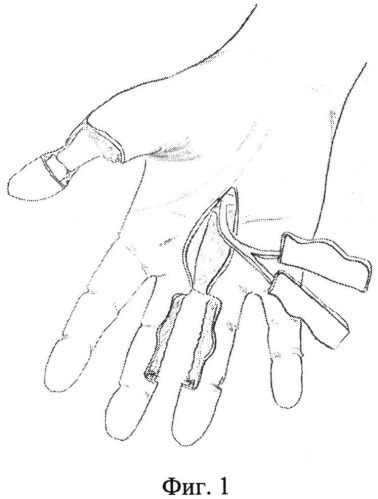
Фиг.1 - схема операции: на основе общей пальцевой артерии выкраивают два лоскута: один - из медиальной поверхности III пальца, второй - из латеральной поверхности IV пальца
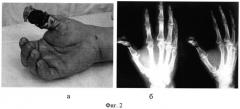
Фиг.2 - Фотография (а) и рентгенограммы (б) правой кисти больного А при поступлении в стационар.
Фиг.3 - Фотографии (а, б) и рентгенограмма (в) правой кисти больного перед второй операцией.
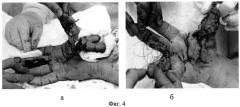
Фиг.4 - Фотографии (а, б) правой кисти больного в процессе выполнения операции.
Фиг.5 - Фотографии (а, б) правой кисти больного А перед выпиской из стационара.
Способ осуществляют следующим образом.
При наличии свежей или гранулирующей раны ладонной поверхности I пальца проводят первичную или вторичную хирургическую обработку раны по общепринятым в хирургии кисти принципам с применением оптического увеличения операционного микроскопа и микрохирургических инструментов.
Восстановительный этап операции начинают с того, что вначале с помощью компрессионно-дистракционного аппарата проводят чрескостный остеосинтез. Для этого может быть использован миниаппарат Г.А. Илизарова. Кисть располагают в положении пронации (ладонью вниз). Через проксимальный и дистальный костные фрагменты проводят крестообразно спицы. Свободные концы спиц изгибают у уровня кожи под углом 90 градусов и после этого фиксируют в узлах миниаппарата. Узлы соединяют посредством резьбового стержня и фиксируют на нем гайками.
После этого переходят к формированию лоскутов и выделению их общей нейрососудистой ножки. Выделение артерий ножки осуществляют из зигзагообразного доступа. Для этого на коже среднеладонной области с помощью маркера намечают контуры лоскутов на смежных боковых поверхностях III и IV пальцев и зигзагообразного кожно-фасциального разреза осуществляют доступ к общей пальцевой артерии этих пальцев.
После мобилизации общей пальцевой артерии и ее ветвей - ладонных собственных артерий III и IV пальцев, на основе общей пальцевой артерии выкраивают два лоскута: один - из медиальной поверхности III пальца, второй - из латеральной поверхности IV пальца (Фиг.1). После этого по кратчайшему расстоянию до зоны дефекта осуществляют дополнительный кожно-фасциальный разрез от основания нейрососудистой ножки до зоны дефекта. Затем поднимают лоскуты, поднимают и разворачивают их общую сосудистую ножку и размещают на раневой поверхности дефекта, фиксируя лоскуты установочными швами.
После подшивания лоскутов к краям дефекта несколькими установочными швами с помощью аппарата для остеосинтеза корригируют положение костных фрагментов в зависимости от формы и состояния кровоснабжения лоскута.
Дефекты донорских ран на боковых поверхностях пальцев замещают с помощью свободной пластики по Парину. На раны и отверстия спиц накладываем спиртовые марлевые и бинтовые повязки.
Клинический пример.
Больной А. 43 лет после получения производственной травмы поступил в срочном порядке на лечение в ортопедо-траматологическое отделение №12 РНЦ «ВТО» им. Илизарова 23.11.12. с диагнозом: комбинированная травма правой кисти; контактный ожог 1 пальца и тенара правой кисти 3-4 степени (S=0,2%), открытый переломо-вывих головки ПФ 1 пальца со смещением, дефект сухожилия длинного сгибателя 1 пальца правой кисти.
При поступлении имелась обширная и глубокая рана на ладонной поверхности 1 пальца 7×5 см (Фиг.2а). Рана занимала больше половины окружности 1 пальца, дном зоны повреждения являлась костная ткань проксимальной и дистальной фаланг. Ткани обуглены, в том числе и выступающие в рану костные фрагменты, края раны плохо кровоточат. Отмечается патологическая подвижность на уровне проксимальной фаланги. Кожные покровы тенара имеют ожог 2-3а степени. Отсутствует болевая, тактильная, температурная чувствительность на оставшейся ладонной поверхности дистальной фаланги 1 пальца.
На рентгенограмме имеется переломо-вывих головки проксимальной фаланги 1 пальца со смещением под углом и ширине (Фиг.2б).
Общее состояние удовлетворительное. Температура тела 36,6°C. Кожные покровы обычной окраски. Дыхание везикулярное. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный.
При поступлении 23.11.12 выполнена первичная хирургическая обработка раны, остеосинтез мини-аппаратом Илизарова 1 пальца правой кисти (Фиг.3а, б, в).
После операции проводилась антибиотикотерапия, перевязки. Рана подготовлена для выполнения замещающей операции.
Вторая операция 28.11.12: Артродез межфалангового сустава 1 пальца, перепроведение спиц; замещение дефекта мягких тканей несвободным «близнецовым» васкуляризированным ладонным лоскутом на основе собственных пальцевых артерий 3-4 пальцев правой кисти (Фиг.4 а, б). Закрытие донорского дефекта полнослойным кожным лоскутом с подвздошной области.
Послеоперационный период протекал без особенности. На момент выписки жалоб нет, состояние удовлетворительное. Заживление первичным натяжением. Донорская рана зажила первично (Фиг.5а, б). На контрольных рентгенограммах в 2-х проекциях: контакт по линии межфалангового сустава 1 пальца достаточный, ось 1 пальца правильная.
Предложенный способ, используемый в ФГУ «РНЦ «ВТО» им.акад. Г.А. Илизарова», позволил расширить область применения несвободного нейрососудистого лоскута из покровных тканей медиальной и латеральной поверхностей трехфаланговых пальцев при пластическом замещении больших дефектов ладонной поверхности I пальца, в том числе сочетающихся с переломами и дефектами костей, а также позволил улучшить функциональный результат и уменьшить сроки лечения.
Способ возмещения глубокого полуциркулярного дефекта мягких тканей ладонной поверхности I пальца в сочетании с переломом и дефектом костной ткани, включающий наложение аппарата для остеосинтеза и формирование несвободного нейрососудистого лоскута из покровных тканей боковой поверхности проксимальной фаланги трехфалангового пальца и выделение нейрососудистой ножки, отличающийся тем, что после мобилизации общей пальцевой артерии и ее ветвей - ладонных собственных артерий III и IV пальцев, на основе общей пальцевой артерии выкраивают два лоскута: один - из медиальной поверхности III пальца, второй - из латеральной поверхности IV пальца, после этого осуществляют дополнительный кожно-фасциальный разрез от основания нейрососудистой ножки до зоны дефекта, затем поднимают лоскуты, поднимают и разворачивают их общую сосудистую ножку и размещают на раневой поверхности дефекта, лоскуты фиксируют установочными швами и с помощью аппарата для остеосинтеза корригируют положение костных фрагментов, достигая оптимальной конфигурации и состояния кровоснабжения лоскута.