Способ комбинированного лечения ретиноваскулярного макулярного отека
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к офтальмологии, и может быть использовано для малоинвазивного лечения ретиноваскулярного макулярного отека. Вводят интравитреально (pars plana) ингибитор вазоэндотелиального фактора роста. Через 30 мин проводят субпороговую микроимпульсную лазеркоагуляцию в один этап всей области макулы, за исключением центральной аваскулярной зоны, циркулярными рядами в шахматном порядке. Расстояния между лазерными коагулятами по всей площади воздействия равны одному коагуляту. Далее с удвоенным интервалом между лазерными коагулятами и с меньшей мощностью излучения до 800 мВт проводят лазерную обработку перимакулярной зоны, не доходя 500 мкм до височных сосудистых аркад при диабетической ретинопатии, либо верхней или нижней половины перимакулярной зоны при тромбозе ветви центральной вены сетчатки. Способ позволяет повысить эффективность лечения отека макулы в ранние сроки, до появления необратимых изменений и стойкого снижения зрения, восстановить зрительные функции центральной зоны сетчатки за счет атравматического воздействия указанных параметров лазерного излучения, обработки всей зоны ишемии и сосудистого просачивания сетчатки. Ведение ингибитора вазоэндотелиального фактора роста обеспечивает восстановление нарушенной цитоархитектоники сосудистой стенки, уменьшение ее проницаемости и транссудации, запустевание новообразованных сосудов, уменьшение вторичных отеков диска зрительного нерва. 2 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно к офтальмологии, и предназначено для эффективного малоинвазивного лечения отека макулярной зоны сетчатки сосудистого генеза, возникшего на фоне таких заболеваний глаз, как диабетическая ретинопатия и тромбоз ветви центральной вены сетчатки.
Макулярный отек является частым и тяжелым осложнением заболеваний, в основе которых лежит поражение сосудистой стенки (диабетическая ретинопатия, тромбоз ретинальных вен). Это главная причина снижения центрального зрения у данных групп пациентов, которая при естественном течении или неэффективности проводимого лечения приводит к формированию патологических изменений макулярной зоны, что, в свою очередь, вызывает необратимое снижение зрения со стойкой инвалидизацией.
Известно также, что панретинальная лазеркоагуляция сетчатки, необходимость в проведении которой возникает при лечении диабетической и постромботической ретинопатии, может утяжелять течение макулярного отека. На основании чего рекомендуется при необходимости проведения панретинальной лазеркоагуляции на глазах с явлениями макулярного отека начинать с лечения макулярной области (Early Treatment Diabetic Retinopathy Study).
Аналоги
С целью редукции макулярного отека сосудистого генеза (диабетический макулярный отек, отек макулы у больных с тромбозом ветвей центральной вены сетчатки) на фоне лечения основного заболевания, вызвавшего отек, наиболее эффективным и широко используемым методом считается лазерная коагуляция центральной зоны сетчатки по типу «решетки», а также интравитреальное введение кортикостероидов (Diabetic Retinopathy Study; Early Treatment Diabetic Retinopathy Study; Standard Care vs. Corticosteroid for Retinal Vein Occlusion, 2009 г.).
Техническая сущность введения кортикостероидов заключается в трансцилиарной инъекции триамцинолон ацетонида в полость стекловидного тела. Кортикостероиды способны снижать проницаемость сосудов, предотвращая несостоятельность гематоретинального барьера, а также уменьшать воспаление. Они способствуют уменьшению отека и повышению остроты зрения. Однако эффект после инъекции нестоек, кроме того, использование кортикостероидов, особенно длительное, приводит к таким негативным побочным эффектам как развитие катаракты и глаукомы.
Методика лазерного воздействия по типу “решетки”: коагуляты размером 100 мкм наносят на зоны отека, расположенные на расстоянии 1500 микрон и более от фовеолы в несколько рядов. Для выполнения решетки в более периферичных рядах иногда используются коагуляты размером 200 мкм. При небольших зонах отека коагуляты помещают на расстоянии в 2 диаметра коагулята друг от друга. Если зона отека значительна, коагуляты наносят на расстоянии 1 диаметра коагулята.
Ограничивающими факторами использования лазеркоагуляции сетчатки в макулярной и парам акулярной области являются:
- снижение остроты зрения и контрастной чувствительности сетчатки;
- «ползучая» атрофия пигментного эпителия зон коагуляции;
- формирование рубцов сетчатки (более выраженных при воздействии аргонового лазера по сравнению с диодным лазером инфракрасного диапазона) и, как следствие, относительных и абсолютных дефектов центрального поля зрения;
- формирование эпиретинального фиброза и риск роста неоваскулярных мембран на границе лазерных коагулятов (С.A. Kiire, S. Sivaprasad, V. Chong. 2011 г.).
Прототип
В качестве прототипа нами был выбран «Способ модифицированной субпороговой панмакулярной микрофотокоагуляции сетчатки при диабетическом макулярном отеке» (патент РФ №2308920, Балашевич Л.И., Чиж Л.В., Гацу М.В., 2007 г.).
Суть способа-прототипа заключается в трехэтапном лазерном воздействии. Вначале выполняют тестовую коагуляцию сетчатки в наиболее удаленных от центра макулы участках отека, используя пакеты импульсов длительностью 0,2 с. Подбирают энергию до появления едва заметных ожогов. После чего экспозицию сокращают до 0,1 с. Затем проводят субпороговую микрофотокоагуляцию. При этом облучают пигментный эпителий сетчатки под или в непосредственной близости от источника локальной транссудации. Субпороговые коагуляты размещают с интервалом, равным диаметру коагулята, в два и более рядов концентрично вокруг источника просачивания, в пределах всей зоны локального отека сетчатки. После чего проводят обработку всей площади макулы, свободной от отека. Коагуляты размещают в виде радиальных рядов с интервалом, равным диаметру коагулята, парафовеально с захватом края аваскулярной зоны.
Недостатки прототипа
1. Методика прототипа лишь частично воздействует на патогенез ретиноваскулярного отека макулы, так как продукция вазоэндотелиального фактора роста, имеющего важное значение в генезе макулярного отека, происходит не только на уровне пигментного эпителия сетчатки (на уровне которого реализуется эффект лазерного воздействия при субпороговых параметрах), но и в ее слоях, и в эндотелиоцитах капилляров.
2. Также, она несколько трудоемка в практическом использовании, так как не все микроаневризмы и зоны транссудации могут быть видны офтальмоскопически для их прицельного барражирования, что требует предварительного проведения флюоресцентной ангиографии с последующим картированием на глазном дне.
3. Кроме того, нанесение лазеркоагулятов только на область макулярного отека может быть недостаточно эффективным в плане долгосрочных стабильных результатов лечения, ввиду того что патологические изменения, приводящие к развитию макулярного отека, происходят и в перимакулярной зоне, откуда жидкость просачивается и вновь скапливается в макуле.
Цель
Целью предлагаемого способа комбинированного лечения ретиноваскулярного макулярного отека является повышение эффективности лечения отека макулы в ранние сроки, до появления необратимых изменений и стойкого снижения зрения. Обеспечение одновременно высокой эффективности анатомического восстановления макулы и атравматичности предлагаемой методики лечения для достижения повышения зрительных функций центральной зоны сетчатки.
Сущность предлагаемого способа
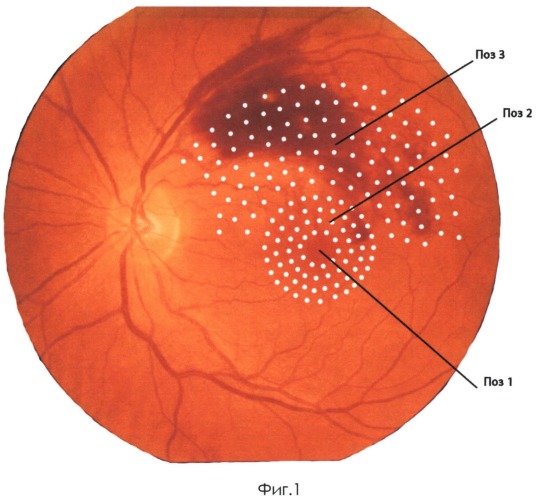
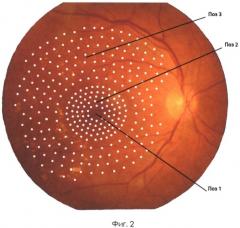
Сущность предлагаемого способа лечения иллюстрирована на фиг.1 (тромбоз верхней височной ветви центральной вены сетчатки) и фиг.2 (непролиферативная диабетическая ретинопатия с диабетическим макулярным отеком), где поз.1 - это центральная аваскулярная зона сетчатки вместе с фовеолой; поз.2 - это схема нанесения лазерных коагулятов на область макулярного отека (панмакулярная лазерная коагуляция); поз.3 - это схема нанесения лазерных коагулятов в перимакулярной зоне и дистальнее до 500 мкм от височных сосудистых аркад (расширенная перимакулярная лазерная коагуляция). В реальности лазерные коагуляты при проведении микроимпульсной субпороговой лазеркоагуляции по предлагаемому способу не визуализируются офтальмоскопически.
Способ предназначен для лечения макулярного отека сетчатки сосудистого генеза, возникшего на фоне таких заболеваний глаз, как диабетическая ретинопатия и тромбоз ветви центральной вены сетчатки, и представляет собой двухкомпонентную комбинированную методику лечения, состоящую из проводимых последовательно этапов лечения, с интервалом во времени между первым и вторым этапом 30 мин.
1 этап заключается в следующем: интравитреально (pars plana) вводят ингибитор вазоэндотелиального фактора роста - ранибизумаб (0,5 мг).
2 этап заключается в панмакулярной и расширенной перимакулярной микроимпульсной субпороговой лазерной коагуляции, а именно: наносят циркулярные ряды лазерных коагулятов в шахматном порядке на всю область макулы и перимакулярную зону до 500 мкм от височных сосудистых аркад инфракрасным лазером с длиной волны 810 нм в микроимпульсном субпороговом режиме. Ряды лазерных коагулятов от границ центральной аваскулярной зоны и на один ряд кнаружи от наружных границ макулярного отека проводят со следующими параметрами:
- диаметр коагулята 100 мкм
- расстояние между коагулятами равно диаметру коагулята
- экспозиция 300 мс
- рабочий цикл 5%
- мощность 1 Вт
- длительность микроимпульса 100 мкс.
Далее от наружного циркулярного ряда лазерных коагулятов и не доходя 500 мкм до височных сосудистых аркад и границ диска зрительного нерва (на 360° при диабетической ретинопатии и на 180° при тромбозе ветви центральной вены сетчатки, в верхней или нижней половине глазного дна, соответственно, локализации венозного тромбоза) используются следующие параметры расширенной перимакулярной лазерной коагуляции:
- диаметр коагулята 150 мкм
- расстояние между коагулятами равно двум диаметрам коагулята
- экспозиция 150 мс
- рабочий цикл 5%
- мощность 800 мВт
- длительность микроимпульса 100 мкс.
Признаки изобретения, отличающие его от прототипа
1. В отличие от прототипа, панмакулярную лазерную коагуляцию проводят не в три этапа, а в один этап, что существенно упрощает задачу хирурга и сокращает время операции.
2. По предлагаемому способу панмакулярную лазерную коагуляцию проводят циркулярными рядами в шахматном порядке. При этом расстояния между лазерными коагулятами по всей площади воздействия равны одному коагуляту. Это исключает необходимость лазерного барражирования вокруг каждой микроаневризмы, как в способе-прототипе, в котором панмакулярную лазерную коагуляцию проводят радиальными рядами, при этом расстояния между коагулятами могут быть различны.
3. В отличие от прототипа нами используется низкоэнергетическое расширенное перимакулярное лазерное воздействие, которое обеспечивает повышение абсорбционной способности на уровне пигментный эпителий/хориокапиллярис и способствует снижению выработки факторов роста всей площадью сетчатки, вовлеченной в патологический процесс.
4. Данный способ лечения в отличие от прототипа предусматривает, помимо лазерного лечения сетчатки, предварительное интравитреальное введение ингибитора вазоэндотелиального фактора роста, что позволяет получить более быстрое, полное и долговременное восстановление анатомии макулы.
Пример конкретного применения
Больной Гаджиев М.В., 58 лет, история болезни №284, находился на стационарном лечении в ООО Глазная Клиника «Высокие Технологии» с 5.03.2012 г. по 19.03.2012 г.
DS: OU: непролиферативная диабетическая ретинопатия, начальная осложненная катаракта, OD: диабетический макулярный отек.
Visus: OD=0,4 с/к sph+0,75 d=0,5
OS=0,8 н/к
При поступлении.
Биомикроскопия OD: роговица прозрачная, передняя камера средней глубины, влага чистая, зрачок 3 мм в диаметре, фотореактивен, в хрусталиках помутнение преимущественно в кортикальных слоях.
Стереоскопическая офтальмоскопия OD: ДЗН бледно-розовый, границы четкие, сосудистый пучок из центра, петехиальные и точечные кровоизлияния на сетчатке, отложение твердого экссудата в центральной зоне глазного дна. В макуле рефлексы не дифференцируются, помутнение, стереоскопически определяется проминенция. Оптическая когерентная томография сетчатки OD: разрежение слоев сетчатки в макулярной области с участком серозной отслойки нейроэпителия. Высота макулы - 324 мкм. 8.03.2012 г. было проведено двухкомпонентное лечебное вмешательство на правом глазу: местная анестезия 0,5% алкаина. В 4 мм от лимба в верхнем наружном квадранте была выполнена инъекция (pars plana) с интравитреальным введением 0,5 мг ранибизумаба, профилактическое субконъюнктивальное введение антибиотика, наложение антисептической повязки. Через 30 мин была проведена субпороговая микроимпульсная лазеркоагуляция под местным обезболиванием 0,5% раствора алкаина с использованием контактной лазерной линзы Reichel - Mainster 1×(0,95×) на инфракрасном диодном лазере IRIS Medical IQ 810 (IRIDEX) по предлагаемой методике.
Через 1 мес после вмешательства.
Visus: OD=0,6 с/к sph+0,50 d=0,7-0,8
OS=0,8 н/к
Биомикроскопия OD: роговица прозрачная, передняя камера средней глубины, влага чистая, зрачок 3 мм в диаметре, фотореактивен, в хрусталиках помутнение преимущественно в кортикальных слоях. Стекловидное тело прозрачно.
Стереоскопическая офтальмоскопия OD: ДЗН бледно-розовый, границы четкие, сосудистый пучок из центра; остаточные небольшие отложения твердого экссудата.
Офтальмоскопически макулярный отек не определяется.
Оптическая когерентная томография сетчатки OD: нормальный профиль макулы, небольшое разрежение слоев сетчатки в макулярной области. Высота макулы - 189 мкм.
Компьютерная статическая периметрия OD: увеличение центральной чувствительности сетчатки - с 421 дБ до 537 дБ. Появление относительных и абсолютных скотом не выявлено.
Преимущества способа
1. Использование указанных параметров лазера исключает возможность повреждения нейросенсорных слоев сетчатки как непосредственно в зоне лазерной коагуляции, так и прилегающих к ней участков, вне зависимости от степени пигментации сетчатки (Luttrull Ж, Sramek С, Palanker D, Spink CJ, Musch DC, Department of Ophthalmology, School of Medicine and Hansen Experimental Physics Laboratory, Stanford University, Palo Alto, California, USA. «Long-term safety, high-resolution imaging, and tissue temperature modeling of subvisible diode micropulse photocoagulation for retinovascular macular edema.» // Retina 32:375-86. 2012 г.), что позволяет достигнуть существенного улучшения не только анатомического, но и функционального.
2. В режиме повторения серий низкоэнергетических микроимпульсов энергия каждого последующего импульса накапливается внутри ткани-мишени, чем достигается лечебный эффект, аналогичный пороговым методикам лазеркоагуляции, но без свойственных им осложнений.
3. Использование расширенного перимакулярного низкоэнергетического лазерного воздействия позволяет обработать всю зону ишемии и сосудистого просачивания сетчатки, благодаря чему улучшается хориоретинальный обмен и абсорбция интра- и субретинальной жидкости (при тромбозе ветви ЦВС ишемия и ликидж развиваются за счет венозного стаза в зоне сетчатки, соответствующей "выключенной" вене; при диабетической ретинопатии патологические изменения сосудистой стенки капилляров также приводят к ликиджу и сбросу крови по прекапиллярным анастомозам с развитием ишемии сетчатки), а также уменьшение зоны ишемии сетчатки (являющейся основным продуцентом факторов неоангиогенеза, причиной прогрессирования ретинопатии и персистенции макулярного отека), за счет гибели в зоне воздействия нежизнеспособных клеток пигментного эпителия, без сужения поля зрения или образования скотом.
4. Интравитреальное введение ингибитора вазоэндотелиального фактора роста способствует восстановлению нарушенной цитоархитектоники сосудистой стенки, уменьшению ее проницаемости и транссудации, а также запустеванию патологических новообразованных сосудов. Введение ингибитора вазоэндотелиального фактора роста в комбинации с лазерным воздействием, которое повышает абсорбцию уже просочившейся жидкости, дает выраженный эффект в лечении макулярного отека.
5. Использование ингибиторов вазоэндотелиального фактора роста, также существенно уменьшало вторичный отек диска зрительного нерва, что облегчает венозный отток и, в свою очередь, способствует резорбции отека макулы.
Способ комбинированного лечения ретиноваскулярного макулярного отека, заключающийся в двухкомпонентном лечебном воздействии, отличающийся тем, что сначала больному вводят интравитреально (pars plana) ингибитор вазоэндотелиального фактора роста и через 30 мин проводят субпороговую микроимпульсную лазерную коагуляцию в один этап, сначала всей области макулы, за исключением центральной аваскулярной зоны, циркулярными рядами в шахматном порядке, при этом расстояния между лазерными коагулятами по всей площади воздействия равны одному коагуляту, далее с удвоенным интервалом между лазерными коагулятами и с уменьшенной мощностью излучения до 800 мВт проводят лазерную обработку перимакулярной зоны, не доходя 500 мкм до височных сосудистых аркад при диабетической ретинопатии, либо верхней или нижней половины перимакулярной зоны при тромбозе ветви центральной вены сетчатки.