Способ преперитонеальной блокады после герниопластики срединных послеоперационных вентральных грыж
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к абдоминальной хирургии и анестезиологии, и может быть использовано при необходимости обезболивания после протезирующей герниопластики при срединных послеоперационных вентральных грыжах. Для этого после установки под апоневроз эндопротеза в сформированное пространство по окружности послеоперационной раны в виде овала над плоскостью эндопротеза устанавливают полихлорвиниловый катетер на расстоянии 2,5-3 см от ее краев. Катетер на всем протяжении имеет множественные боковые отверстия. В проекции нижнего угла раны по обе стороны выполняют отдельные проколы и выводят концы катетера на кожу. Входное отверстие катетера присоединяют к прибору дозирующего введения местного анестетика при помощи канюли. Затем проводят контролируемое продленное орошение 20 мл 2,5% раствора ропивакаина каждые 6-8 часов на протяжении 2-3 суток. Способ позволяет осуществить адекватное обезболивание в послеоперационном периоде, а также сократить сроки послеоперационного пареза кишечника за счет обеспечения равномерного контролируемого введения раствора местных анестетиков. 7 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно хирургии и анестезиологии. Способ может использоваться в герниологии при необходимости обезболивания, после протезирующей герниопластики при срединных послеоперационных вентральных грыжах.
Известен способ стандартного обезболивания с помощью опиоидных наркотических анальгетиков.
Однако на ранних сроках послеоперационного периода нежелательно введение наркотических анальгетиков, учитывая побочные эффекты: тошноту, рвоту, динамический парез желудочно-кишечного тракта, угнетение дыхательного центра, привыкание и физическая зависимость. (Аляутдинов Р.Н. Фармакология. - М.: Медицина, 2004. - 197 с.).
Известен способ обезболивания после протезирующей герниопластики, в том числе и при срединных вентральных грыжах, включающий введение местных анестетиков в область операционной раны для обезболивания. (В.А. Оскретков, В.А. Ганков, С.П. Бубечиков Протезирующая герниопластика паховых грыж // Эндоскопическая хирургия - 2008. - №4. - С.18-20). Но данный способ обезболивание проводится только для проведения собственно самой операции, без учета обезболивания в послеоперационном периоде, так как однократное введения местного анестетика имеет ограниченный эффект из-за его короткой продолжительности действия.
Известен способ блокады ноцицептивных афферентных волокон брюшины посредством постоянной инфузии местного анестетика через установленный хирургом в конце операции мультипортовый катетер (Beaussier М. Continuous preperitoneal infusion of ropivacaine provides effective analgesia and accelerates recovery after colorectal surgery. Anesthesiology. - 2007. - Vol.107 (3). - P.461-468).
К причинам, препятствующим достижению технического результата при использовании вышеуказанного способа, относится то, что один катетер, установленный в одной анатомической области в малом пространстве, которое ограничивает инфильтрацию тканей местным анестетиком и не позволяет создать депо местного анестетика, тем самым не обеспечивает адекватное обезболивание. Кроме того, использование в комбинации наркотических анальгетиков (морфина) не позволяет полноценно оценить эффективность проводимой преперитониальной блокады.
Известен способ дренирования раны, где используется так же одна трубка, проложенная по дну раны для обеспечения наиболее равномерного оттока, что соответственно предполагает и равномерное орошение раны (Теория и практика местного лечения гнойных ран (проблема лекарственной терапии) // Доценко Б.М., Киев, Здоровья, 1995, стр.121-123).
Предлагаемое орошение раны с помощью подобной трубки будет иметь слабый эффект действия, так как инфильтрация тканей анестетиком предполагается только на ограниченном участке.
Наиболее надежным способом, выбранным в качестве прототипа, является известный способ преперитонеальной блокады в послеоперационном периоде, который включает в себя формирование слева и справа на всем протяжении лапаротомной раны, на расстоянии 1,5-2 см от ее краев, в туннеле устанавливаются катетеры, имеющие несколько отверстий. Через установленные катетеры в предбрюшинное пространство вводят местный анестетик каждые 3 часа в течение 3 суток (патент РФ №2400259 С1, 27.09.2010).
Однако и этот способ имеет свои недостатки.
1. Данный способ не обеспечивает равномерное распределение анестетика, так как однократное болюсное введение жидкости по незамкнутой системе, в котором не учитывается диаметр перфорированных отверстий и диаметр самого катетера который не дает равномерного орошения и предполагает выход жидкости только через ближайшее (первое) или наиболее большое отверстие, имеющееся в данной трубке.
2. Незамкнутая система увеличивает риск инфицирования послеоперационной раны.
3. Неконтролируемое введение объема местных анестетиков в предбрюшинное пространство может привести к передозировке и нежелательным побочным воздействиям анестетиков.
Задачей настоящего изобретения является повышение эффективности способа преперитониальной блокады у пациентов после протезирующей герниопластики срединных послеоперационных вентральных грыж, состоящего в том, что осуществляется контролируемое равномерное орошение местного анестетика, которое обеспечивает адекватное обезболивание и уменьшает количество послеоперационных осложнений, а также способствует ранней активации пациента.
Сущность изобретения поясняется чертежами, где:
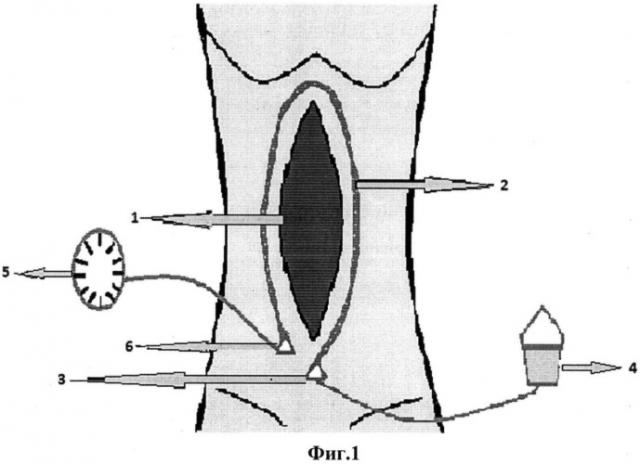
на Фиг.1 - представлено изображение срединной раны на передней брюшной стенке;
на Фиг.2 - рана сбоку после имплантации сетчатого эндопротеза,
где 1 - послеоперационная рана, 2 - перфорированный катетер, 3 - канюля катетера (входное отверстие катетера), 4 - дозирующий прибор для введения анестетика, 5 - барометр для измерения давления предбрюшинной клетчатки, 6 - канюля катетера (выходное отверстие катетера), 7 - подкожная жировая клетчатка, 8 - наружный апоневротический слой передней брюшной стенки живота, 9 - прямая мышца живота, 10 - сетчатый эндопротез, 11 - предбрюшинное пространство, 12 - брюшина.
Этапы проведения операции представлены на фото, где:
Фото 1. Показано равномерное распределение раствора бриллиантового зеленого многодырчатым катетером.
Фото 2. Установка проводника на стилете в операционную рану.
Фото 3. Процесс установки катетера в предбрюшинную клетчатку.
Фото 4. Процесс выведения второго конца катетера на кожу.
Фото 5. Многодырчатый катетер установлен в предбрюшинную клетчатку, рана ушита.
Способ осуществляется следующим путем, после основного этапа грыжесечения с установкой эндопротеза 10 между брюшиной и мышечно-апоневротическим слоем в сформированном предбрюшинном пространстве 11 по окружности раны в виде овала 1 над плоскостью эндопротеза 10 устанавливается полихлорвиниловый катетер 2 на расстоянии 2,5-3см от ее краев, имеющий на всем протяжении множественные боковые отверстия. При этом в проекции нижнего угла раны 1 по обе стороны выполняют отдельные проколы и выводят концы катетера на переднюю брюшную стенку. Входное отверстие катетера присоединяется к прибору, дозирующему введение местного анестетика при помощи канюли 3. Через дозатор 4 проводится контролируемое продленное орошение 2,5% раствора ропивакаина 20 мл каждые 6-8 часов на протяжении 2-3 суток. Одновременно через барометр 5, который соединяется при помощи канюли 6 с выходным отверстием катетера, при необходимости осуществляется измерение давления в предбрюшинной клетчатке. Катетер фиксируется в нескольких местах рассасывающими узловыми швами к эндопротезу. При имплантации (установки) сетчатого эндопротеза брюшина отслаивается от мышечно-апоневротического слоя на протяжении 6-8 см во все стороны. В результате чего создастся препеританияльное пространство, где образуется депо раствора анестетика, которое позволяет проводить не только эффективное локальное местное обезболивания, но и дает эффект проводниковой анальгезии.
Клинический пример
Пациент А.Б., 58 лет, поступил в 1-е хирургическое отделение ГАУЗ ГКБ №7 г. Казань 25.09.12.г. в 8 ч в плановом порядке с диагнозом: Большая послеоперационная вентральная грыжа. При поступлении пациент предъявлял жалобы на опухолевидное выпячивания в области послеоперационного рубца, боли при физической нагрузке над опухолевидным выпячиванием. В 2005 году перенес операцию по поводу ножевого ранения с выведением колостомы. В том же году выполнилась восстановительная операция: закрытие колостомы. Впоследствие развилась послеоперационная вентральная грыжа. В связи с чем обратился за медицинской помощью и госпитализирован в хирургическое отделения №1 ГАУЗ ГКБ№7 г. Казань в плановом порядке.
При осмотре общее состояние больного удовлетворительное. Кожные покровы влажные, физиологической окраски. Пульс удовлетворительного наполнения 76 ударов в минуту. Артериальное давления 130/80 мм рт.ст.
Язык влажный, чистый, не обложен. Живот умеренно болезнен и напряжен в области грыжевого выпячивания, которое определяется при натуживании и в горизонтальном положении в зоне после операционного рубца. Грыжевое выпячивание свободно проваливается в брюшную полость, кожа над ней не изменена, без признаков ущемления размером до 15 см. Больному выставлен диагноз: Большая послеоперационная вентральная грыжа и показано оперативное лечение в плановом порядке. Лабораторные анализы в пределах нормы. Противопоказаний к оперативному лечению не выявлено. Планируется грыжесечение с пластикой полипропиленовым имплантатом.
Операция 26.09.12. 9 ч 00 мин -11 ч 20 мин. Грыжесечение. In lay пластика полипропиленовым имплантатом. Под интубационным наркозом двумя окаймляющими разрезами с иссечением послеоперационного рубца и выделен грыжевой мешок. Грыжевые ворота длиной 15 см, шириной 10 см. Брюшина отсепарована от глубокого листка апоневроза прямой мышцы живота. Предбрюшинно, под апоневроз фиксирован полипропиленовый сетчатый имплантат, и по окружности раны в образованном пространстве на расстоянии 3 см от краев раны установлен катетер, имеющий на всем протяжении множество отверстий для местного обезболивания. Канюлю (наружное отверстие) вывели на переднюю брюшную стенку. Катетер зафиксировали к эндопротезу рассасывающим шовным материалом. Края апоневроза ушиты узловыми швами. Послойные швы на рану. Асептическая повязка.
Послеоперационный диагноз: Большая послеоперационная вентральная грыжа.
В послеоперационном периоде через канюлю (входное отверстия катетера) проводилась продленная местная анальгезия 2,5% расвором ропивакаина 20,0 мл каждые 6 часов при помощи прибора дозирующего введения анестетика на протяжении 2 суток. Послеоперационный период протекал без осложнений, гладко. Пациент получил комплексную патогенетическую терапию. Больной в послеоперационном периоде не жаловался на боли, обезболивающий эффект достигнут. Парез кишечника разрешился на 2 сутки.
Послеоперационная рана зажила первичным натяжением. В удовлетворительном состоянии пациент выписан 9.10.2012 под наблюдения хирурга по месту жительства.
Таким образом, предлагаемый способ преперитонеальной блокады в послеоперационном периоде обеспечивает равномерное распределение местного анестетика в предбрюшинной клетчатке, и тем самым достигается адекватное послеоперационное обезболивания, уменьшается количество послеоперационных осложнений, сокращаются сроки послеоперационного пареза кишечника, что приводит к ранней активации пациента, а также отказу от применения наркотических анальгетиков.
Нами было проведено исследование, в котором были проанализированы результаты хирургического лечения 77 пациентов с большими и гигантскими послеоперационными грыжами. Больные, в зависимости от метода обезболивания, были разделены на две группы. В группе сравнения (первой) применяли традиционные для клиники методы. В основной группе был апробирован разработанный нами метод послеоперационного обезболивания. В нашей работе были применены все три варианта фиксации эндопротеза для пластического закрытие грыжевых ворот: onlay, inlay, sablay.
В обеих группах для оценки интенсивности боли использовали цифровую рейтинговую шкалу Numerical rating scale (NRS). NRS состоит из 11 пунктов от 0 (боли нет) до 10 (наиболее сильная боль, которую можно представить).
В основной группе состояли 26 (34%) пациентов, которым с целью пролонгированной местной анальгезии и профилактики раневых осложнений, устанавливали полихлорвиниловый катетер в преперитонеальную клетчатку, по окружности операционной раны над эндопротезом. Через дозатор осуществляется пролонгированное контролируемое орошение раны 2,5% раствором ропивакаина: по 20 мл каждые 6-8 часов на протяжении 2-3-х суток.
Группу сравнения составили 51 (66%) пациент, которым с целью обезболивания назначали нестероидные противовоспалительные препараты и наркотические анальгетики.
Критерием эффективности проводимой анальгезии являлась интенсивность болевого синдрома, выраженная в баллах по NRS. Наблюдения показали, что средний уровень боли у пациентов основной группы составил 3,81±0,40 балла. Уровень боли в группе сравнения - 5,3±0,40 балла.
Как показали результаты исследований, преперитонеальное орошение ропивакаином с физиологическим раствором обеспечивает адекватное послеоперационное обезболивание, уменьшает количество послеоперационных осложнений, сокращает сроки пребывания в стационаре, а отказ от наркотических анальгетиков уменьшает парез кишечника и соответственно риск развития синдрома абдоминальной компрессии.
Способ преперитонеальной блокады после протезирующей герниопластики срединных послеоперационных вентральных грыж, включающий введение местных анестетиков в предбрюшинное пространство при помощи катетера, характеризующийся тем, что после установки под апоневроз эндопротеза в сформированном пространстве по окружности послеоперационной раны в виде овала над плоскостью эндопротеза устанавливают полихлорвиниловый катетер на расстоянии 2,5-3 см от ее краев, имеющий на всем протяжении множественные боковые отверстия, при этом в проекции нижнего угла раны по обе стороны выполняют отдельные проколы и выводят концы катетера на кожу, входное отверстие катетера присоединяют к прибору дозирующего введения местного анестетика при помощи канюли и проводят контролируемое продленное орошение 2,5% раствора ропивакаина 20 мл каждые 6-8 часов на протяжении 2-3 суток.