Средство для лечения гнойных ран, способ его получения и способ лечения гнойных ран
Иллюстрации
Показать всеПредложено средство для лечения гнойных ран методом ФДТ в виде гидрогеля, включающее диметилглюкаминовую соль хлорина Е6 и биорастворимый полимер. Биорастворимый полимер, представляющий собой смесь плюроника F127 и натриевой соли карбоксиметилцеллюлозы, иммобилизован на наночастицах гидроксиапатита. Средство имеет следующее соотношение компонентов, мас.%: диметилглюкаминовая соль хлорина Е6 - 0,03-0,45; гидроксиапатит - 0,1-0,3; плюроник F127 - 2,0-2,5; натриевая соль карбоксиметилцеллюлозы - 2,0-2,5; вода - остальное. Предложен также способ получения указанного средства путем иммобилизации биорастворимого полимера с включенной в него диметилглюкаминовой солью хлорина Е6 на наночастицах гидроксиапатита, включающий смешивание в воде плюроника F127 с наночастицами гидроксиапатита и плюроника F127 с диметилглюкаминовой солью хлорина Е6, смешивание полученных смеси и раствора в течение 30-40 мин и добавление натриевой соли карбоксиметилцеллюлозы. Предложен также способ лечения гнойных ран мягких тканей, сочетающий традиционное лечение по общепринятой методике и ФДТ. При проведении ФДТ на поверхность раны наносят предложенное средство в количестве 0,05-0,1 г на 1 см2 раневой поверхности, выдерживают в течение 40-60 мин и, не удаляя его, проводят облучение раневой поверхности низкоинтенсивным лазерным излучением с длиной волны 663±0,03 нм при плотности мощности 1 Вт/см2 и с плотностью энергии 25-30 Дж/см2. Изобретение обеспечивает высокую эффективность лечения. 3 н. и 5 з.п. ф-лы, 2 ил., 7 пр.
Реферат
Изобретение относится к медицине, в частности к средствам для лечения гнойных ран методом фотодинамической терапии (ФДТ) и к способам лечения гнойных ран методом ФДТ.
Проблема лечения локальных бактериальных инфекций - гнойно-воспалительных заболеваний мягких тканей - не перестает быть актуальной несмотря на успехи клинической медицины и фармакологической науки. Имеется множество антибактериальных препаратов, в том числе антибиотиков, но их применение для лечения заболеваний микробной этиологии приводит к появлению устойчивых к химиотерапии микроорганизмов. В связи с этим метод ФДТ приобретает все большее значение при лечении локальных инфекционных процессов. Преимущество метода ФДТ заключается в отсутствии развития резистентности микроорганизмов к данному виду лечения. Эффективность ФДТ не зависит от спектра чувствительности патогенных микроорганизмов к антибиотикам. ФДТ оказалась губительной даже для устойчивых к антибиотикам штаммов золотистого стафилококка, кишечной палочки и других микроорганизмов, наиболее агрессивных и резистентных (Екимова М.С., Баланцева Е.В., Антина Е.В., Кузнецов О.Ю. Биологическая активность синтетических порфиринов по отношению к Escherichia Coli и Staphylococcus Albus // Сб. тез. докл. 10-й Пущинской школы-конференции молодых ученых "Биология - наука XXI века". - Пущино, 2006, с.73). Важным преимуществом метода ФДТ для лечения гнойных ран является также локальный характер бактерицидного эффекта, который лимитируется раневой поверхностью, что позволяет избежать побочного эффекта, наблюдаемого при применении антибиотиков и антисептиков - губительного системного действия на нормальную флору организма. Кроме того, противомикробное действие ФДТ не убывает со временем при длительном лечении хронических гнойно-воспалительных заболеваний мягких тканей.
Эффективность ФДТ в первую очередь зависит от комплекса свойств используемого фотосенсибилизатора (ФС) или средства на основе ФС.
В настоящее время известно, что некоторые вещества увеличивают проницаемость клеточных мембран по отношению к ФС, иммобилизованному на биорастворимом полимере, то есть могут выступать в роли транспортирующего агента (см., например, RU 2314806, опубл. 20.01.2008; RU 2465899, опубл. 10.11.2012). Благодаря повышенной скорости проникновения ФС в патологические клетки при использовании указанных средств значительно сокращается время выдерживания ФС в области раны, и ФС практически не успевает накапливаться в здоровых тканях. Но ФС в данных известных средствах иммобилизован на полимере с образованием достаточно крупных агрегатов, что снижает образование синглетного кислорода при активации ФС лазерным излучением и снижает эффективность известных средств при проведении ФДТ.
Известен способ лечения гнойных ран, описанный в патенте RU 2286780, опубл. 10.11.2006. Способ предлагает следующее: в гнойную рану вводят гель "Фотодитазин", содержащий 0,5-1,5% глюкаминовой соли хлорина Е6, длительность аппликации геля составляет 2 часа. Далее проводят облучение раны лазером в непрерывном режиме при длине волны 660 нм, плотности подводимой к ране энергии 30-40 Дж/см2 и плотности мощности 0,8-1,0 Вт/см2. Способ позволяет сократить сроки лечения. Недостатками известного способа являются высокая концентрация ФС в используемом средстве для ФДТ и большая длительность его выдерживания на ране, что приводит к значительному накоплению ФС в здоровых тканях.
Наиболее близкими к предлагаемому средству для лечения гнойных ран и способу лечения гнойных ран являются средство для лечения гнойных ран методом ФДТ и способ лечения, описанные в патенте RU 2396994, опубл. 20.08.2010 (прототип).
Средство-прототип представляет собой модифицированный гель «Фотодитазин» на основе эфиров метилгидроксиэтилцеллюлозы, содержащий 0,5-1,5% диметилглюкаминовой соли хлорина Е6 (гель «Фотодитазин» выпускается фирмой «Вета-Гранд» и используется в клинической практике). Модифицируют гель «Фотодитазин» непосредственно перед нанесением на поверхность раны, для чего его смешивают с 25%-ным водным раствором полиэтиленоксида в объемном отношении гель : раствор полиэтиленоксида 10 : 2-3. Добавка водного раствора полиэтиленоксида (полимер с мол. массой 20000) к гелю «Фотодитазин» существенно ускоряет проникновение ФС в поверхностные ткани раны, благодаря чему сокращается время выдерживания геля на поверхности раны (модифицированный гель выдерживают в течение 15-30 мин) и уменьшается степень накопления ФС в здоровых тканях.
Недостатками средства-прототипа являются высокая концентрация ФС в геле, а также агрегация ФС на полимерном носителе, что снижает эффективность средства при проведении ФДТ.
Способ-прототип лечения обширных гнойных ран мягких тканей является комбинированным способом, сочетающим воздействие лазерного облучения для удаления нежизнеспособных тканей раны с использованием метода ФДТ для заживления раны. Способ состоит из ряда последовательных этапов: при поступлении больного в стационар экстренно производится традиционное вскрытие гнойного очага хирургическими инструментами и эвакуация детрита, после чего раневую поверхность обрабатывают излучением высокоэнергетического полупроводникового лазера, затем рану промывают антисептиком и облучают расфокусированным лучом CO2-лазера. На 2-е сутки от начала лечения при отсутствии в ране вторичных некрозов проводят сеанс ФДТ, либо повторяют обработку СО2-лазером. В качестве ФС при ФДТ используют модифицированный гель «Фотодитазин» на основе эфиров метилгидроксиэтилцеллюлозы, содержащий 0,5-1,5% диметилглюкаминовой соли хлорина Е6, для чего перед нанесением геля на поверхность раны его смешивают с 25%-ным водным раствором полиэтиленоксида в объемном отношении гель : раствор полиэтиленоксида 10:2-3. Модифицированный гель выдерживают на поверхности раны в течение 15-30 мин, после чего остатки невпитавшегося геля смывают раствором антисептика и проводят облучение полупроводниковым лазером, имеющим длину волны 0,66±0,03 мкм, при плотности мощности от 0,5 до 1,0 Вт/см2 и энергетической плотности 20 Дж/см2. Способ-прототип позволяет сократить время выдерживания геля, содержащего ФС, на поверхности раны, что существенно снижает содержание ФС в здоровых тканях.
Недостатками способа лечения по прототипу являются его сложность, недостаточная эффективность при проведении ФДТ и высокая концентрация ФС в используемом средстве для ФДТ.
Задачей изобретения является создание средства в виде гидрогеля для лечения гнойных ран методом ФДТ, которое благодаря его структурным особенностям позволит снизить концентрацию ФС в геле и обеспечит высокую эффективность действия ФС при проведении ФДТ.
Задачей изобретения является также разработка способа получения средства в виде гидрогеля для лечения гнойных ран методом ФДТ, который позволит существенно снизить степень агрегации ФС в геле и получать высокоэффективное средство для лечения гнойных ран методом ФДТ.
Задачей изобретения является также разработка способа лечения гнойных ран методом ФДТ, который будет отличаться простотой и высокой эффективностью.
Решение поставленных задач достигается предлагаемыми:
- средством для лечения гнойных ран методом фотодинамической терапии в виде водного геля, включающим диметилглюкаминовую соль хлорина Е6 и биорастворимый полимер, в котором биорастворимый полимер представляет собой смесь плюроника F127 и натриевой соли карбоксиметилцеллюлозы, и оно дополнительно содержит наночастицы гидроксиапатита при следующем соотношении компонентов, мас.%:
| диметилглюкаминовая соль хлорина Е6 | 0,03-0,45 |
| гидроксиапатит | 0,1-0,3 |
| плюроник F127 | 2,0-2,5 |
| натриевая соль карбоксиметилцеллюлозы | 2,0-2,5 |
| вода | остальное |
Средний размер наночастиц гидроксиапатита составляет 100 нм.
Биорастворимый полимер с включенной в него диметилглюкаминовой солью хлорина Е6 иммобилизован на наночастицах гидроксиапатита.
Способом получения предлагаемого средства путем иммобилизации биорастворимого полимера с включенной в него диметилглюкаминовой солью хлорина Е6 на наночастицах гидроксиапатита, включающим смешивание в воде плюроника F127 с наночастицами гидроксиапатита и плюроника F127 с диметилглюкаминовой солью хлорина Е6, смешивание полученных смеси и раствора в течение 30-40 мин и добавление натриевой соли карбоксиметилцеллюлозы с образованием указанного средства в виде гидрогеля.
Массовое соотношение гидроксиапатит : плюроник F127 в их водном растворе может составлять 1-5 : 10, а массовое соотношение диметилглюкаминовая соль хлорина Е6 : плюроник F127 в их водном растворе - 1-3 : 100.
Приготовление смеси в воде плюроника F127 с наночастицами гидроксиапатита осуществляют перемешиванием в течение 30-45 мин.
Способом лечения гнойных ран мягких тканей, сочетающим традиционное лечение по общепринятой методике и фотодинамическую терапию, в котором при проведении фотодинамической терапии на поверхность раны наносят предлагаемое средство в количестве 0,05-0,1 г средства на 1 см2 раневой поверхности, выдерживают в течение 40-60 мин и, не удаляя его, проводят облучение раневой поверхности низкоинтенсивным лазерным излучением с длиной волны 663±0,03 нм при плотности мощности 1 Вт/см2 и с плотностью энергии 25-30 Дж/см2.
Продолжительность сеанса фотодинамической терапии зависит от площади раневой поверхности.
При разработке предлагаемого средства и способа его получения нами были проведены экспериментальные исследования влияния соотношения ингредиентов в композиционном средстве, последовательности и условий их смешивания и других параметров на эффективность лечебного воздействия средства при проведении ФДТ.
Заявляемое соотношение ингредиентов в средстве и предлагаемый способ его получения обеспечивают наибольший лечебный эффект при осуществлении предлагаемого способа лечения гнойных ран.
Данные атомно-силовой микроскопии позволили установить, что иммобилизация биорастворимого полимера с включенной в него диметилглюкаминовой солью хлорина Е6 (комплекс полимер/ФС) на наночастицах гидроксиапатита (ГА) позволяет избежать агрегации ФС в крупные ассоциаты, что увеличивает выход синглетного кислорода при активирующем лазерном облучении и повышает эффективность ФДТ, так как существенно возрастает фотоцитотоксичность средства. Это, в свою очередь, позволяет значительно снизить концентрацию ФС (диметилглюкаминовой соли хлорина Е6) в предлагаемом средстве.
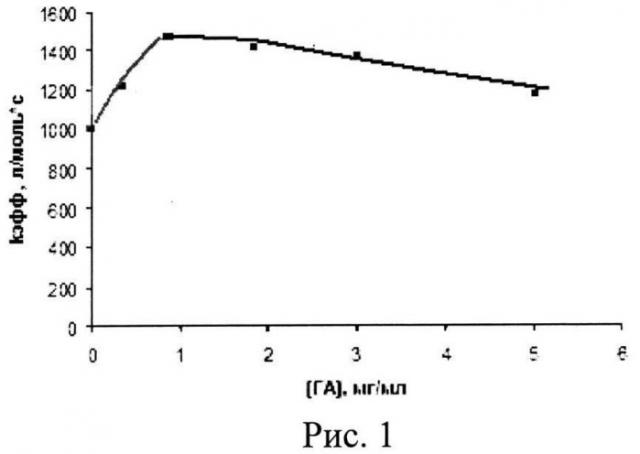
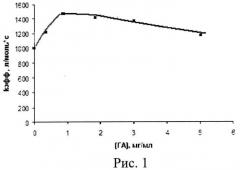
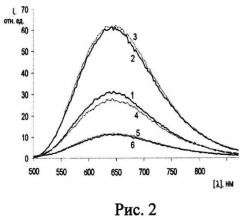
Для подтверждения увеличения скорости выделения синглетного кислорода в результате иммобилизации комплекса полимер/ФС на наночастицах ГА в процессе фотохимической реакции предлагаемого средства при лазерном облучении были проведены модельные опыты по фотоокислению триптофана (ТФ) в водном растворе ([ТФ]=1·10-4 М, [ФС]=5·10-6 М). (Для сравнения использовался аналогичный комплекс полимер/ФС, но не содержащий ГА). Полученные данные представлены в виде зависимости константы скорости (Кэфф) фотоокисления ТФ от содержания в предлагаемом средстве ГА (см. рис.1). Иммобилизация биорастворимого полимера с включенным в него ФС на наночастицах ГА увеличивает константу скорости фотоокисления триптофана более чем на 50%, что связано с уменьшением размеров агрегатов ФС. Активность предлагаемого средства в зависимости от содержания в нем ГА была исследована также методом флуоресцентной спектроскопии: как видно из рис.2, интенсивность флуоресценции предлагаемого средства (в виде водного раствора) растет при увеличении содержания ГА в нем до 2 мг/мл, а при дальнейшем увеличении содержания ГА начинает падать: спектр 1 - полимерный гель ФС не содержит ГА; кривая 2 - содержание ГА в исследуемом растворе составляет 1 мг/мл; кривая 3 - содержание ГА в растворе составляет 2 мг/мл; кривая 4 - содержание ГА в растворе составляет 5 мг/мл; кривая 5 - содержание ГА в растворе составляет 7 мг/мл; кривая 6 - содержание ГА в растворе составляет 8 мг/мл. Полученные данные были использованы при определении оптимального содержания ГА в предлагаемом средстве.
Эффективность поступления диметилглюкаминовой соли хлорина Е6 из гидрогеля в поверхностные ткани раны определяли путем регистрации спектров флюоресценции в патологическом очаге и в интактной области. Полученные данные позволили установить оптимальное время выдерживания предлагаемого средства на ране - 40-50 мин. Низкая концентрация ФС в предлагаемом средстве позволяет не удалять гель с поверхности раны при лазерном облучении, что защищает жизнеспособные ткани от возможного повреждающего действия лазерного воздействия.
Приводим примеры осуществления предлагаемого изобретения.
Пример 1.
В 20 мл воды растворяли 0,5 г плюроника F127 (фирма BASF), к полученному раствору добавляли 0,05 г порошка гидроксиапатита (средний размер частиц 100 нм, фирма Ostim) и тщательно перемешивали при комнатной температуре в течение 40 мин, 0,5 г плюроника F127 растворяли в 27 мл воды и добавляли 3,0 мл раствора «Фотодитазин», содержащего 5 мг/мл диметилглюкаминовой соли хлорина Е6 (фирма «Вета-Гранд», раствор для инъекций). Полученную смесь гидроксиапатита и плюроника F127 в воде приливали к водному раствору плюроника F127 с фотодитазином и тщательно перемешивали при комнатной температуре в течение 35 мин, добавляли 1,0 г натриевой соли карбоксиметилцеллюлозы (КМЦ) Mw=250000 и снова тщательно перемешивали при комнатной температуре до образования геля. Состав полученного геля в мас.% приведен в таблице.
Примеры 2-4.
Предлагаемое средство в виде гидрогеля получали аналогично примеру 1. Составы полученных гелей приведены в таблице.
| Таблица | |||||
| Состав гелей, мас.%. | |||||
| № примера | Диметилглюкаминовая соль хлорина Е6 | Гидроксиапатит | Плюроник F127 | КМЦ | Вода |
| 1 | 0,03 | 0,10 | 2,00 | 2,00 | 95,87 |
| 2 | 0,10 | 0,20 | 2,00 | 2,00 | 95,70 |
| 3 | 0,30 | 0,30 | 2,00 | 2,50 | 94,90 |
| 4 | 0,45 | 0,30 | 2,50 | 2,50 | 94,25 |
Пример 5.
Пациентка А., 19 лет, поступила в отделение хирургической инфекции ГКБ №51 с диагнозом: карбункул шеи, сахарный диабет I типа, декомпенсация. Жалобы при поступлении: на боль и припухлость в области шеи. Из анамнеза известно, что длительное время страдает сахарным диабетом I типа, на инсулинотерапии. За последние 6 лет отмечает эпизод данного заболевания 4 раза. За 6 дней до поступления отметила появление болезненного инфильтрата по задней поверхности шеи. Боль, отек и гиперемия нарастали, появилась субфебрильная лихорадка. Пациентка обратилась к хирургу в поликлинику по месту жительства и получила направление на госпитализацию в стационар. При осмотре: состояние относительно удовлетворительное, температура тела - 37.8°C. Лейкоцитоз - 13,0×109/л. Местно: в области шеи, по задней поверхности, имеется инфильтрат, размером 6,0 см × 5,5 см с перифокальным воспалительным отеком до 3 см от очага. В центре инфильтрата определяется несколько гнойно-некротических стержней и пустул. При пальпации через пустулы выделяется гной, определяются симптомы "сита" и "пчелиных сот". Операция: выполнена первичная хирургическая обработка гнойного очага. Карбункул иссечен в пределах здоровых тканей, образовалась рана размерами 6,5 см × 6 см. Взят посев гнойного отделяемого на микрофлору и чувствительность к антибактериальным препаратам. Высеяны антибиотикорезистентные штаммы S. aureus.
На следующий день произведена перевязка - в дне и на стенках раны имеется фибринозно-гнойные наложения, нежизнеспособные ткани, рана санирована растворами антисептиков. На раневую поверхность нанесено заявляемое средство, полученное по примеру 1, в количестве 0,1 г геля на 1 см2. Рана укрыта стерильной полиэтиленовой повязкой на 50 минут. После чего раневую поверхность засветили низкоинтенсивным лазерным излучением аппарата "Аткус-2" с длиной волны 663±0,03 нм, плотностью мощности 1,0 Вт/см2 и с плотностью энергии 30 Дж/см2. Затем на рану наложили повязку с 1%-ным водным раствором йодопирона. На следующие сутки перифокальные воспалительные явления значительно уменьшились, но в связи с сохранением в области дна раны участков некротических тканей сеанс лазерной ФДТ повторили. После повторного сеанса лазерной ФДТ рана очистилась от гнойно-некротических масс, отмечено активное развитие грануляционной ткани и краевой эпителизации. Пациентка в удовлетворительном состоянии выписана на 10-е сутки после иссечения карбункула, послеоперационная рана в стадии грануляции и краевой эпителизации. Пациентка осмотрена на 22-е сутки. Рана зажила вторичным натяжением мягким эластичным рубцом.
Пример 6.
Пациентка В., 36 лет, поступила в отделение хирургической инфекции ГКБ №51 с диагнозом: синдром диабетической стопы, смешанная форма. Влажная гангрена правой стопы, сахарный диабет II типа, декомпенсация. Жалобы при поступлении: на боль, отек и гиперемию в области правой стопы. Из анамнеза известно, что длительное время страдает сахарным диабетом II типа, на инсулинотерапии. За десять дней до поступления "натерла" ногу обувью, после чего в месте повреждения появился отек, покраснение и боль. Затем данные симпоты распространились на всю стопу и присоединилась лихорадка до 38°C. При осмотре: состояние средней степени тяжести, гипертермия 38,2°C. Лейкоцитоз - 18,0×109/л. Местно: правая стопа увеличена в размерах, отечна, гиперемирована в области головки I плюсневой кости имеется свищевое отверстие, при пальпации из которого поступает сливкообразный гной. Пульсация на тыле стопы сохранена. Рентгенография правой стопы: остеопороз, деструкция головки I и II плюсневых костей. Операция: сделаны клиновидные разрезы на тыльной и подошвенной поверхностях правой стопы в проекции II пальца, верхушки разрезов находятся на уровне средней трети плюсневых костей. Взят посев гнойного отделяемого на микрофлору и чувствительность к антибактериальным препаратам. Произведена резекция головок I и II плюсневых костей Листоновскими щипцами, иссечен подошвенный апоневроз в пределах здоровых тканей, удалены межпальцевые сухожилия, сухожилия сгибателей и разгибателей правой стопы иссечены на протяжении. Рана промыта 3% раствором перекиси водорода. Гемостаз с прошиванием. На рану наложена асептическая повязка.
На следующий день произведена перевязка - в дне и на стенках раны имеется фибринозно-гнойные наложения, нежизнеспособные ткани, рана санирована растворами антисептиков. На раневую поверхность нанесено заявляемое средство, полученное по примеру 2, в количестве 0,1 г геля на 1 см2. Рана укрыта стерильной полиэтиленовой повязкой на 40 минут. После чего раневую поверхность засветили низкоинтенсивным лазерным излучением аппарата "Аткус-2" с длиной волны 663±0,03 нм, плотностью мощности 1,0 Вт/см2 и с плотностью энергии 25 Дж/см2. Затем на рану наложили повязку с 1%-ным водным раствором йодопирона.
Результат посева: S. aureus, Streptococcus spp. Пациентке назначен курс антибактериальной терапии. После повторного сеанса ФДТ пациентка отметила улучшение, в виде снижения боли, отека и отсутствия лихорадки. Местно: гиперемия и отек вокруг раны уменьшились, количество отделяемого из раны сократилось, отмечается краевая эпителизация и появление грануляционной ткани. Пациентка выписана в удовлетворительном состоянии на 15 сутки. Послеоперационная рана в стадии грануляции и краевой эпителизации. Пациентка осмотрена на 30-е сутки. Рана зажила вторичным натяжением мягким эластичным рубцом. Опорная функция конечности сохранена.
Пример 7.
Пациент Д., 55 лет, поступил в отделение хирургической инфекции ГКБ №51 с диагнозом: хроническая лимфовенозная недостаточность. Гнойно-некротические трофические язвы правой голени. Жалобы при поступлении: на боль, отек и наличие язв в области правой голени. Из анамнеза известно, что пациент длительное время страдает хронической лимфовенозной недостаточностью, лечился консервативно. Около года назад отметил изменения цвета кожи, а затем и появление язв. При осмотре: состояние средней степени тяжести, температура тела - 37,5°C. Лейкоцитоз - 15,0×109/л. Местно: правая голень отечна, гиперемирована. В области правой голени по передней поверхности имеются гнойно-некротические трофические язвы от 5 до 10 см, по задней поверхности, начиная с н/з и до подколенной ямки, имеется инфильтрат, отмечается флюктуация. Операция: под в/в наркозом произведена ревизия ран на передней и задней поверхности правой голени. Размеры раны на передней поверхности 25 см × 6 см × 2 см, по задней поверхности в области верхней трети раны вскрыт гнойный затек, выделилось до 20 мл гнойного отделяемого (взят посев гнойного отделяемого на микрофлору и чувствительность к антибактериальным препаратам), дно представлено некрозами подкожно-жировой клетчатки, фасцией голени. Произведена некрэктомия. Вся подкожная жировая клетчатка удалена с помощью острой ложечки. Раны санированы растворами антисептиков. Рыхло тампонирована перекисью водорода. Контроль на гемостаз - сухо. Асептическая повязка.
На следующие сутки на перевязке отмечается гнойно-некротическое расплавление мягких тканей, некроз сухожилий и подкожной клетчатки. Все гнойно-некротические массы удалены в пределах здоровых тканей. На раневую поверхность нанесено заявляемое средство, полученное по примеру 4, в количестве 0,05 г геля на 1 см2. Рана укрыта стерильной полиэтиленовой повязкой на 60 мин. После чего раневую поверхность засветили низкоинтенсивным лазерным излучением аппарата "Аткус-2" с длиной волны 663±0,03 нм, плотностью мощности 1,0 Вт/см2 и с плотностью энергии 30 Дж/см2. На рану наложена повязка с 1% раствором йодопирона.
Результат посева: S. aureus. Пациенту назначен курс антибактериальной терапии.
При следующей смене повязок количество некрозов и гнойно-некротической ткани значительно уменьшилось, поэтому пациенту было проведено еще два сеанса ФДТ для достижения окончательного терапевтического эффекта.
Пациент выписан в удовлетворительном состоянии на 13 сутки после госпитализации. Местно: послеоперационные раны без признаков воспаления, активно гранулируют. При осмотре на 22 сутки, раны полностью зажили вторичным натяжением эластичным рубцом, без применения пластических операций.
Таким образом, разработанное средство отличается низкой концентрацией ФС в геле и высокой эффективностью действия ФС при проведении ФДТ. Способ получения средства и его состав обеспечивают снижение степени агрегации ФС в геле и тем самым повышение эффективности средства. Предлагаемый способ лечения гнойных ран отличается простотой, экономичностью и высокой эффективностью - обеспечивает полное заживление ран в минимальные сроки.
1. Средство для лечения гнойных ран методом фотодинамической терапии в виде гидрогеля, включающее диметилглюкаминовую соль хлорина Е6 и биорастворимый полимер, отличающееся тем, что биорастворимый полимер представляет собой смесь плюроника F127 и натриевой соли карбоксиметилцеллюлозы, и оно дополнительно содержит наночастицы гидроксиапатита при следующем соотношении компонентов, мас.%:
| диметилглюкаминовая соль хлорина Е6 | 0,03-0,45 |
| гидроксиапатит | 0,1-0,3 |
| плюроник F127 | 2,0-2,5 |
| натриевая соль карбоксиметилцеллюлозы | 2,0-2,5 |
| вода | остальное |
2. Средство по п.1, отличающееся тем, что средний размер наночастиц гидроксиапатита составляет 100 нм.
3. Средство по п.1, отличающееся тем, что биорастворимый полимер с включенной в него диметилглюкаминовой солью хлорина Е6 иммобилизован на наночастицах гидроксиапатита.
4. Способ получения средства по любому из пп.1-3 путем иммобилизации биорастворимого полимера с включенной в него диметилглюкаминовой солью хлорина Е6 на наночастицах гидроксиапатита, включающий смешивание в воде плюроника F127 с наночастицами гидроксиапатита и плюроника F127 с диметилглюкаминовой солью хлорина Е6, смешивание полученных смеси и раствора в течение 30-40 мин и добавление натриевой соли карбоксиметилцеллюлозы с образованием указанного средства в виде гидрогеля.
5. Способ по п.4, отличающийся тем, что массовое соотношение гидроксиапатит : плюроник F127 в их водном растворе составляет 1-5 : 10, а массовое соотношение диметилглюкаминовая соль хлорина Е6 : плюроник F127 в их водном растворе составляет 1-3 : 100.
6. Способ по п.4, отличающийся тем, что приготовление смеси в воде плюроника F127 с наночастицами гидроксиапатита осуществляют перемешиванием в течение 30-45 мин.
7. Способ лечения гнойных ран мягких тканей, сочетающий традиционное лечение по общепринятой методике и фотодинамическую терапию, отличающийся тем, что при проведении фотодинамической терапии на поверхность раны наносят средство по любому из пп.1-3 в количестве 0,05-0,1 г средства на 1 см2 раневой поверхности, выдерживают в течение 40-60 мин и, не удаляя его, проводят облучение раневой поверхности низкоинтенсивным лазерным излучением с длиной волны 663±0,03 нм при плотности мощности 1 Вт/см2 и с плотностью энергии 25-30 Дж/см2.
8. Способ по п.7, отличающийся тем, что продолжительность сеанса фотодинамической терапии зависит от площади раневой поверхности.