Способ и устройство для реконструкции нижней стенки орбиты и устранения энофтальма
Иллюстрации
Показать всеГруппа изобретений относится к медицине, а именно к офтальмологии и челюстно-лицевой хирургии, и предназначена для реконструкции нижней стенки орбиты и устранения энофтальма. Проводят разрез по переходной складке верхней челюсти от 2 до 6 зуба или проводят разрез в подглазничной области по нижней складке века. Кожу отпрепаровывают от круговой мышцы до нижнеглазничного края. Скелетируют нижнеглазничную область и дно глазницы. Вводят и фиксируют имплантат или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы по всему периметру с последующим ее удалением и замещением имплантатом; или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы частично по периметру с последующим удалением поврежденных фрагментов и замещением ее имплантатом; или при наличии дефекта нижней стенки глазницы замещают дефект имплантатом. Нижнюю стенку глазницы фиксируют имплантатом из металлорезины и проволочных штанг. Проводят фиксацию штанг имплантата в области нижнеглазничного края и в области бугра верхней челюсти в точках от 3 до 10. Во время операции проводят дислокацию глазного яблока при помощи тяг; или дислокацию глазного яблока при помощи тяг проводят в послеоперационном периоде. Фиксацию тяг производят внутрикостными шурупами или пинами или накостными зажимами к нижнеглазничному краю, стенкам синуса. Металлорезина фиксируется к кости шовным материалом или внутрикостными шурупами или пинами или накостными зажимами. Создают соустье между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране или создают два соустья между верхнечелюстным синусом и полостью рта и верхнечелюстным синусом и нижним носовым ходом путем подшивания полой трубки к ране. Устройство для реконструкции нижней стенки орбиты и устранения энофтальма состоит из проволочного имплантата, в виде от 2 до 5 направляющих проволочных штанг и металлорезины Г-образной формы в сагиттальной проекции и овальной формы в горизонтальной проекции, пронизанной штангами, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы. Группа изобретений позволяет создать естественную анатомическую форму имплантата нижней стенки орбиты, создать возможности интро- и послеоперационной коррекции формы имплантата нижней стенки орбиты и проводить сагитальную дислокацию глазного яблока и его горизонтальную и вертикальную транспозицию. 2 н. и 1 з.п. ф-лы, 7 ил., 6 пр.
Реферат
Изобретение относится к медицине, а именно к офтальмологии и челюстно-лицевой хирургии.
Известен способ протезирования стенок орбиты, состоящий из следующих этапов. Производят разрез по переходной складке преддверия полости рта. Отсепаровывают мягкие ткани лица до нижнего края орбиты и освобождают медиальную, нижнюю и латеральную стенки орбиты. Проводят эндопротез из пористого никелида титана в сформированном тканевом тоннеле и устанавливают в подготовленное ложе [1].
Недостатком данного способа является трудность интрооперационной вертикальной и горизонтальной транспозиции глазного яблока и его сагиттальной дислокации, невозможность послеоперационной коррекции, низкая биологическая совместимость никелида титана.
Известен способ фиксации нижней стенки орбиты после ее репозиции или реконструкции при устранении энофтальма с помощью Ф-образных минипластин из титана. Фиксацию минипластины производят самонарезными шурупами из титана, одним - к нижнеглазничному краю и двумя - к бугру верхней челюсти. У пациентов с энофтальмом производят гиперкорекцию задних отделов пластины и нижней стенки глазницы с их перемещением в полость глазницы до 10-12 мм [2].
Недостатком данного способа является трудность интрооперационной вертикальной и горизонтальной транспозиции глазного яблока и его сагиттальной дислокации, невозможность послеоперационной коррекции, отсутствие демпферных свойств протеза, риск травмирования тканей орбиты и верхнечелюстного синуса плоскостью конструкции.
Известен способ пластики дна глазницы скульптурно-моделированным силиконовым имплантатом. Проводят разрез подглазничной области, скелитируют нижний край глазницы и передний отдел дна глазницы. Смещенную в верхнечелюстную пазуху параофтальную клетчатку и нижнюю прямую мышцу глаза высепаровывают, рубцово-измененную ткань в ретробульбарной области иссекают и тугой тампонадой смещают глазное яблоко вперед и вверх до нормального анатомо-физиологического уровня. В образовавшееся ложе вводят заранее изготовленный скульптурно-моделированный фигурный силиконовый имплантат, который тремя П-образными швами фиксируется к нижнеглазничному краю. Рану послойно ушивают кетгутом, полиамидной нитью, Накладывают тугую асептическую повязку [3].
Недостатком данного способа является трудность интрооперационной вертикальной и горизонтальной транспозиции глазного яблока и его сагиттальной дислокации, невозможность послеоперационной коррекции, отсутствие демпферных свойств протеза, риск травмирования тканей орбиты и верхнечелюстного синуса плоскостью конструкции.
Известен способ реконструкции дна глазницы, устранения энофтальма и диплопии. Производят разрез по переходной складке верхней челюсти от 2 до 6 зуба. Скелетируют и удаляют переднею стенку верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка. Проводят ревизию смещенной в просвет пазухи нижней стенки глазницы и ее остеотомию по всему периметру. Переднюю и среднюю трети нижней стенки глазницы ставят в правильное анатомическое положение. Заднюю треть нижней стенки глазницы поднимают, уменьшая глазничное пространство позади глазного яблока и выдвигая его вперед. В таком положении нижнюю стенку глазницы фиксируют проволочным имплантатом, выгнутым в виде гамака. Толщина проволоки для изготовления имплантата составляет не более 1 мм. При наличии дефекта нижней стенки глазницы его устраняют с помощью аутотранспалантата с передней стенки верхнечелюстной пазухи. Фиксацию проволочного имплантата осуществляют в трех точках: в двух - в области нижнеглазничного края и в одной - в области бугра верхней челюсти. Создают соустье между верхнечелюстным синусом и нижним носовым ходом. Пазуху тампонирую тампоном, пропитанным йодоформом и вазелиновым маслом. Рану ушивают наглухо. Тампон из пазухи удаляют на следующий день после операции [2].
Недостатками данного способа являются трудность интрооперационной вертикальной и горизонтальной транспозиции глазного яблока и его сагиттальной дислокации, невозможность послеоперационной коррекции, отсутствие демпферных свойств протеза, риск травмирования тканей орбиты и верхнечелюстного синуса, нестабильность нижней стенки орбиты с неравномерным контактом аутотранспалантата и проволочного имплантата, травмирование ретробульбарной клетчатки при поднятии задней трети нижней стенки глазницы.
Данный способ взят за прототип.
Целью способа является создание естественной анатомической формы имплантата нижней стенки орбиты, создание возможности интро- и послеоперационной коррекции формы имплантата нижней стенки орбиты с дислокацией глазного яблока, уменьшение травмирования тканей орбиты и верхнечелюстного синуса.
Эта цель достигается тем, что проводят разрез по переходной складке верхней челюсти от 2 до 6 зуба или проводят разрез в подглазничной области по нижней складке века, кожу отпрепаровывают от круговой мышцы до нижнеглазничного края, скелетируют нижнеглазничную область и дно глазницы, вводят и фиксируют имплантат, или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы по всему периметру с последующим ее удалением и замещением имплантатом, или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы частично по периметру с последующим удалением поврежденных фрагментов и замещением ее имплантатом или при наличии дефекта нижней стенки глазницы замещают дефект имплантатом; нижнюю стенку глазницы фиксируют имплантатом из металлорезины и проволочных штанг; проводят фиксацию штанг имплантата в области нижнеглазничного края и в области бугра верхней челюсти в точках от 3 до 10; во время операции проводят дислокацию глазного яблока при помощи тяг или дислокацию глазного яблока при помощи тяг проводят в послеоперационном периоде; фиксацию тяг производят внутрикостными шурупами, или пинами, или накостными зажимами к нижнеглазничному краю, стенкам синуса; металлорезина фиксируется к кости шовным материалом, или внутрикостными шурупами, или пинами, или накостными зажимами; создают соустье между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране или создают два соустья между верхнечелюстным синусом и полостью рта и верхнечелюстным синусом и нижним носовым ходом путем подшивания полой трубки к ране; имплантат из металлорезины моделируется индивидуально при помощи ножниц; имплантат состоит из направляющих проволочных штанг от 2 до 5 и металлорезины Г-образной формы в сагиттальной боковой проекции и овальной формы в горизонтальной проекции, пронизанной штангами, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы; или металлорезина в горизонтальной проекции имеет овальную, или круглую, или треугольную, или трапециевидную, или прямоугольную формы; или имплантат не имеет штанг; или имплантат не имеет штанг и проволочных тяг.
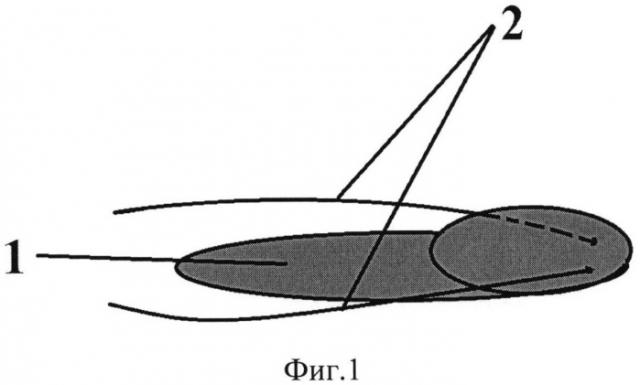
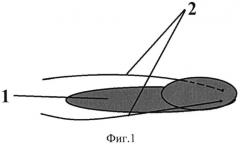
На фигуре 1, вид сверху, изображен имплантат (1) из металлорезины Г-образной формы с проволочными тягами (2).
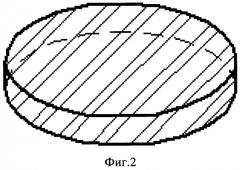
На фигуре 2 изображена металлорезина в горизонтальной проекции, имеющая овальную форму.
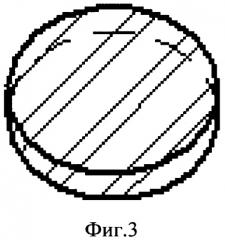
На фигуре 3 изображена металлорезина в горизонтальной проекции, имеющая круглую форму.
На фигуре 4 изображена металлорезина в горизонтальной проекции, имеющая треугольную форму.
На фигуре 5 изображена металлорезина в горизонтальной проекции, имеющая трапециевидную форму.
На фигуре 6 изображена металлорезина в горизонтальной проекции, имеющая прямоугольную форму.
Имплантат, не имеющий штанг, или имплантат, не имеющий штанг и проволочных тяг, обеспечивает дислокацию глазного яблока за счет коррекции имплантата за краевые проволочные элементы металлорезины, которые могут выполнять функцию проволочных тяг. Они образуются при расправлении проволоки металлорезины по периферии имплантата.
На фигуре 7 изображена металлорезина в горизонтальной проекции, имеющая овальную форму, с краевыми проволочными элементами металлорезины.
При отсутствии штанг направление дислокации глазного яблока обеспечивается за счет костных анатомических образований нижней стенки орбиты, а именно подглазничной борозды и медиальной и латеральной стенками орбиты.
Положительный эффект от использования предложенного способа выражается в том, что он позволяет создать естественную анатомическую форму имплантата нижней стенки орбиты, создать возможность интро- и послеоперационной коррекции формы имплантата нижней стенки орбиты, позволяет проводить сагиттальную дислокацию глазного яблока и его горизонтальную и вертикальную транспозицию, уменьшает травмирование тканей орбиты и верхнечелюстного синуса, за счет демпферных свойств металлорезины имитирует параофтальмную клетчатку.
Способ может применяться и широко использоваться в стационарах челюстно-лицевого и офтальмологического профилей.
Достижения результата нового способа подтверждены примерами, произведенными на кафедре челюстно-лицевой хирургии и стоматологии Самарского государственного медицинского университета.
Клинический пример 1. Больной С., 42 года. Диагноз - Посттравматическая деформация скулоорбитального комплекса слева. Больному было выполнено оперативное вмешательство - протезирование нижней стенки орбиты слева. Под внутривенным наркозом произведен разрез по переходной складке верхней челюсти от 2 до 6 зуба, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизия смещенной в просвет пазухи нижней стенки глазницы, ее остеотомия по всему периметру, установка передней и средней трети нижней стенки глазницы в правильное анатомическое положение, поднятие задней трети нижней стенки глазницы с выдвиганием вперед глазного яблока, фиксация нижней стенки глазницы имплантатом, состоящим из двух направляющих проволочных штанг и металлорезины Г-образной формы в сагиттальной боковой проекции и овальной формы в горизонтальной проекции, пронизанной штангами, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы, проведена фиксация штанг имплантата в области нижнеглазничного края и в области бугра верхней челюсти в четырех точках, во время операции проведена дислокация глазного яблока при помощи тяг, фиксация тяг произведена внутрикостными шурупами к нижнеглазничному краю, создано соустье между верхнечелюстным синусом и нижним носовым ходом, проведено тампонирование тампоном, рана ушита.
Клинический пример 2. Больной К., 27 лет. Диагноз - Посттравматическая деформация скулоорбитального комплекса справа. Больному было выполнено оперативное вмешательство - протезирование нижней стенки орбиты справа. Под внутривенным наркозом произведен разрез в подглазничной области по нижней складке века, кожа отпрепарована от круговой мышцы до нижнеглазничного края, скелетирована нижнеглазничная область и дно глазницы, произведена фиксация нижней стенки глазницы имплантатом из металлорезины, не имеющим штанг, в горизонтальной проекции имеющий трапециевидную форму, корригирующие проволочные тяги фиксированы одним концом к дистальному отделу имплантата в задней трети глазницы, проведена фиксация имплантата с помощью шовного материала, фиксация тяг произведена внутрикостными шурупами к нижнеглазничному краю, рана ушита, в послеоперационном периоде вследствие неудовлетворительного результата проведена дислокация глазного яблока при помощи тяг.
Клинический пример 3. Больной Н., 40 лет. Диагноз - Посттравматическая деформация скулоорбитального комплекса справа. Больному было выполнено оперативное вмешательство - протезирование нижней стенки орбиты справа. Под внутривенным наркозом произведен разрез по переходной складке верхней челюсти от 2 до 6 зуба, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизия смещенной в просвет пазухи нижней стенки глазницы, проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы по всему периметру с последующим ее удалением и замещением имплантатом, не имеющим штанг, состоящим из металлорезины треугольной формы в горизонтальной проекции, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы, фиксация тяг произведена внутрикостными шурупами к нижнеглазничному краю, создано соустье между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране, рана ушита, дислокацию глазного яблока при помощи тяг проводили послеоперационном периоде.
Клинический пример 4. Больной Т., 21 год. Диагноз - Посттравматическая деформация скулоорбитального комплекса слева. Больному было выполнено оперативное вмешательство - протезирование нижней стенки орбиты слева. Под внутривенным наркозом произведен разрез по переходной складке верхней челюсти от 2 до 6 зуба, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизия смещенной в просвет пазухи нижней стенки глазницы, проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы частично по периметру с последующим удалением поврежденных фрагментов и замещением ее имплантатом, состоящим из металлорезины, не имеющим штанг, и проволочных тяг прямоугольной формы в горизонтальной проекции, аутотранспалантата с передней стенки верхнечелюстной пазухи, создано два соустья между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране и нижним носовым ходом, рана ушита.
Клинический пример 5. Больная Б., 56 лет. Диагноз - Посттравматическая деформация скулоорбитального комплекса справа. Больной было выполнено оперативное вмешательство - протезирование нижней стенки орбиты справа. Под внутривенным наркозом произведен разрез по переходной складке верхней челюсти от 2 до 6 зуба, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизия смещенной в просвет пазухи нижней стенки глазницы, обнаружен дефект нижней стенки глазницы, аутотрансплантат с передней стенки верхнечелюстной пазухи не использован, дефект замещен имплантатом, состоящим из металлорезины овальной формы в горизонтальной проекции, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы, имплантат из металлорезины смоделирован индивидуально при помощи ножниц, фиксация тяг произведена внутрикостными шурупами к нижнеглазничному краю, во время операции проведена дислокация глазного яблока при помощи тяг, фиксация тяг произведена внутрикостными шурупами к нижнеглазничному краю, создано соустье между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране, рана ушита.
Клинический пример 6. Больная С., 48 лет. Диагноз - Посттравматическая деформация скулоорбитального комплекса слева. Больной было выполнено оперативное вмешательство - протезирование нижней стенки орбиты слева. Под внутривенным наркозом произведен разрез по переходной складке верхней челюсти от 2 до 6 зуба, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизия смещенной в просвет пазухи нижней стенки глазницы, проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы частично по периметру с последующим удалением поврежденных фрагментов и замещением ее имплантатом, состоящим из металлорезины, не имеющим штанг, и проволочных тяг круглой формы в горизонтальной проекции, аутотранспалантата с передней стенки верхнечелюстной пазухи, создано два соустья между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране и нижним носовым ходом, рана ушита.
ИСТОЧНИКИ ИНФОРМАЦИИ
1. Патент РФ №2005130844/14, A61F 9/007. Новиков Валерий Александрович (RU), Гюнтер Виктор Эдуардович (RU), Штин Валентин Игоревич (RU), Ясинчук Юрий Федорович (RU).
2. Бельченко В.А. Черепно-лицевая хирургия: Руководство для врачей. - М.: ООО «Медицинское информационное агенство», 2006 г., - 340 с.
3. Руководство по хирургической стоматологии и челюстно-лицевой хирургии: в 2-х томах. Т.2 / Под ред. В.М. Безрукова, Т.Г. Робустовой. - Изд. 2-е перераб. и доп. - М.: Медицина, 2000 г., - с.282.
1. Способ для реконструкции нижней стенки орбиты и устранения энофтальма включает разрез, скелетирование и удаление передней стенки верхнечелюстной пазухи с сохранением подглазничного сосудисто-нервного пучка, ревизию смещенной в просвет пазухи нижней стенки глазницы, установку передней и средней трети нижней стенки глазницы в правильное анатомическое положение, с выдвиганием вперед глазного яблока, фиксацию нижней стенки глазницы имплантатом, фиксацию имплантата в области нижнеглазничного края и в области бугра верхней челюсти, создание соустья между верхнечелюстным синусом и нижним носовым ходом, тампонирование тампоном, ушивание раны, отличающийся тем, что проводят разрез по переходной складке верхней челюсти от 2 до 6 зуба или проводят разрез в подглазничной области по нижней складке века, кожу отпрепаровывают от круговой мышцы до нижнеглазничного края, скелетируют нижнеглазничную область и дно глазницы, вводят и фиксируют имплантат, или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы по всему периметру с последующим ее удалением и замещением имплантатом или проводят остеотомию смещенной в просвет пазухи нижней стенки глазницы частично по периметру с последующим удалением поврежденных фрагментов и замещением ее имплантатом, или при наличии дефекта нижней стенки глазницы замещают дефект имплантатом; нижнюю стенку глазницы фиксируют имплантатом из металлорезины и проволочных штанг; проводят фиксацию штанг имплантата в области нижнеглазничного края и в области бугра верхней челюсти в точках от 3 до 10; во время операции проводят дислокацию глазного яблока при помощи тяг или дислокацию глазного яблока при помощи тяг проводят в послеоперационном периоде; фиксацию тяг производят внутрикостными шурупами, или пинами, или накостными зажимами к нижнеглазничному краю, стенкам синуса; металлорезина фиксируется к кости шовным материалом, или внутрикостными шурупами, или пинами, или накостными зажимами; создают соустье между верхнечелюстным синусом и полостью рта путем подшивания полой трубки к ране или создают два соустья между верхнечелюстным синусом и полостью рта и верхнечелюстным синусом и нижним носовым ходом путем подшивания полой трубки к ране.
2. Способ по п.1, отличающийся тем, что имплантат из металлорезины моделируется индивидуально при помощи ножниц.
3. Устройство для реконструкции нижней стенки орбиты и устранения энофтальма, состоящее из проволочного имплантата, отличающееся тем, что имплантат состоит из направляющих проволочных штанг от 2 до 5 и металлорезины Г-образной формы в сагиттальной боковой проекции и овальной формы в горизонтальной проекции, пронизанной штангами, корригирующих проволочных тяг, фиксированных одним концом к дистальному отделу имплантата в задней трети глазницы; или металлорезина в горизонтальной проекции имеет овальную, или круглую, или треугольную, или трапециевидную, или прямоугольную формы; или имплантат не имеет штанг; или имплантат не имеет штанг и проволочных тяг.