Способ лечения болевого корешкового синдрома на поясничном уровне
Иллюстрации
Показать всеИзобретение относится к медицине, а именно нейрохирургии, реабилитации, физиотерапии и может быть использовано в лечении больных с болевым корешковым синдромом. Осуществляют временную катетеризацию эпидурального пространства. В эпидуральном пространстве под рентген-контролем непосредственно около поврежденного спинномозгового нервного корешка устанавливают световод аппарата низкоинтенсивного лазерного излучения. Через установленный таким образом световод проводят курс лазеротерапии непосредственно поврежденного спинномозгового нервного корешка. Осуществляют не менее 10 ежедневных процедур низкоинтенсивного лазерного облучения в течение 20-25 мин каждая. Способ позволяет повысить эффективность лечения, купировать болевой корешковый синдром, сократить сроки лечения за счет непосредственного воздействия на поврежденную нервную ткань. 1 з.п. ф-лы, 3 ил., 2 пр.
Реферат
Предлагаемое изобретение относится к области медицины, а именно нейрохирургии, реабилитации, физиотерапии и может быть использовано в комплексном лечении больных с острыми и хроническими болевыми синдромами.
Лечение больных с острыми и хроническими болевыми синдромами является важнейшей проблемой медицины. Жалобы на боли наиболее распространены в экономически развитых странах. По данным разных авторов, более 30% всего населения страдают от болей. Более 70% процентов этих болей связаны с поясничными болями ("радикулитами").
Боль имеет очень важное социально-экономическое значение. По данным ВОЗ каждый пятый трудоспособный член общества в течение жизни переносит боли различной локализации. Ежедневно от болей страдают 3,5 млн человек, причем лишь у 20% больных она субъективно оценивается как легкая, у 50% определяется как умеренная и у 30% - как непереносимая.
Однако вопросы патогенетической терапии болевых синдромов настоятельно требуют изыскания новых и дальнейшего совершенствования известных методов. Важно отметить, что несмотря на достижение значительных успехов в лечении и профилактике боли, количество больных с болевыми синдромами возрастает из года в год. Проблема устранения и предотвращения боли с момента зарождения медицины и до наших дней остается чрезвычайно актуальной.
Патогенетические механизмы возникновения болей в спине, радикулярных болевых синдромов изучаются давно. За последнее время появилось много новых данных, заставивших подвергнуть значительному пересмотру прежние представления.
Сейчас считается, что ключевым моментом в патогенезе вертеброгенных болевых синдромов является развитие асептического воспаления с заинтересованностью твердой мозговой оболочки, корешков спинного мозга, структур связочного аппарата, межпозвонковых суставов. Таким образом, в сложном механизме радикулярного поясничного болевого синдрома наиболее четко выступают реактивно-воспалительные и ирритативные процессы оболочечно-корешковых структур эпидурального пространства.
В практике лечения поясничных вертеброгенных болевых синдромов, связанных с грыжей межпозвонкового диска или возникающих вследствие перенесенных операций на позвоночнике (болевой синдром при т.н. синдроме неудачных оперативных вмешательствах на позвоночнике), используются хирургические и консервативные методы. Одним из методов лечения является эпидуральное введение лекарственных препаратов с целью патогенетического воздействия на боль. Для этого используют как методику временной катетеризации эпидурального пространства, так и методику выполнения эпидуральных блокад при помощи спинальных игл.
Известен способ лечения радикулопатий (патент RU 2234314 C2, 25.04.2002) путем эпидурального введения нестероидных противовоспалительных средств группы оксикамов в дозировках для парентерального применения. При этом для лечения корешковых болей при дискогенных радикулопатиях эпидурально вводят по 20 мг теноксикама или по 8 мг лорноксикама, растворенных в 10-20 мл физиологического раствора, ежедневно в течение 5 дней. При лечении хронических болей при синдроме неудачных оперативных вмешательств на позвоночнике эпидурально вводят по 40 мг теноксикама или по 16 мг лорноксикама, растворенных в 15-30 мл физиологического раствора, ежедневно в течение 5-8 дней.
Известен способ лечения болевых и компрессионных синдромов поясничного остеохондроза, включающий медикаментозное и электростимуляционное воздействие, при котором подведение лекарственных препаратов к корешку и воздействие на него электрическим током осуществляется путем введения в эпидуральное пространство двух электродов с микроирригатором (патент RU 2201266, 22.05.2001). Недостатками являются повышенный травматизм операции, опасность инфицирования и непредсказуемость в прогностическом плане.
Наиболее близким к заявляемому по технической сущности и достигаемому результату, выбранным в качестве прототипа, является способ лечения болевого корешкового синдрома на поясничном уровне (патент RU 2475238 C2, 19.03.2012). Способ включает временную катетеризацию и введение лекарственного препарата в эпидуральное пространство. В качестве лекарственного препарата используют ропивакаин 0,2%-ный, который вводят микроинфузионной помпой через установленный катетер на поясничном уровне непрерывно в течение 5-10 дней до купирования болевого синдрома.
Однако введение анестетиков сопровождается возникновением неприятных субъективных ощущений у пациентов в виде онемения, слабости нижних конечностей; помимо этого введение как анестетиков, так и стероидных гормонов вызывает изменение гемодинамики и, иногда, осложнения, требующие медикаментозной коррекции. Известна высокая сенсибилизирующая способность местных анестетиков, что у ряда пациентов делает невозможным применение указанных способов лечения заболеваний нервной системы.
Изобретение направлено на создание способа лечения болевого корешкового синдрома, обусловленного асептическим воспалением нервного корешка.
Технический результат от использования изобретения заключается в повышении терапевтической эффективности лечения с одновременным купированием болевого корешкового синдрома и сокращением сроков лечения.
Указанный результат достигается тем, что в способе лечения болевого корешкового синдрома на поясничном уровне, включающем временную катетеризацию эпидурального пространства, в эпидуральном пространстве под рентген-контролем непосредственно около поврежденного спинномозгового нервного корешка устанавливают световод аппарата низкоинтенсивного лазерного излучения, затем через установленный таким образом световод проводят курс лазеротерапии непосредственно поврежденного спинномозгового нервного корешка, включающий не менее 10 ежедневных процедур низкоинтенсивного лазерного облучения в течение 20-25 мин. каждая.
Воздействие осуществляют низкоинтенсивным лазерным излучением с длиной волны 0.63 мкм и мощностью 1,0 мВт.
Изобретение иллюстрируется следующими фото:
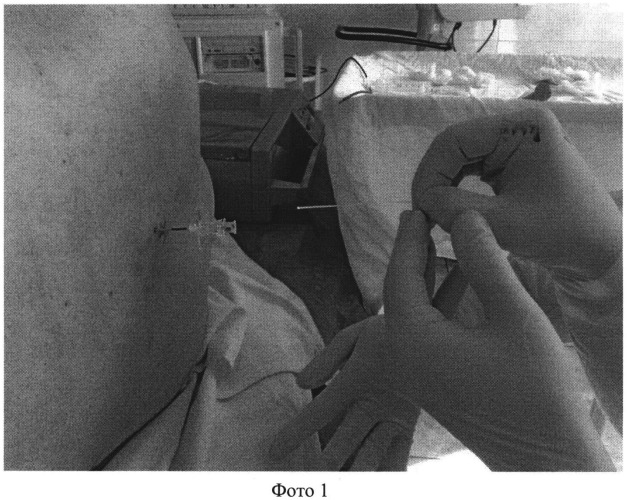
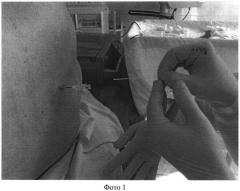
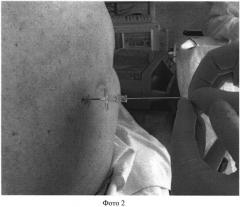
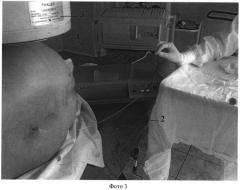
Фото 1 - Введение световода аппарата низкоинтенсивного лазерного излучения в иглу для пункции эпидурального пространства; фото 2 - Проведение в эпидуральное пространство световода аппарата низкоинтенсивного лазерного излучения через иглу для пункции эпидурального пространства; фото 3 - Проведение лазеротерапии через установленный в эпидуральном пространстве световод, где 1 - аппарат низкоинтенсивного лазерного излучения, 2 - установленный в эпидуральном пространстве световод, 3 - рентген-аппарат для контроля расположения световода в эпидуральном пространстве.
Сущность изобретения заключается в следующем: в эпидуральном пространстве под рентген-контролем непосредственно около поврежденного спинномозгового нервного корешка устанавливают световод аппарата низкоинтенсивного лазерного излучения (фото 1, 2). В течение 20-25 мин проводят воздействие низкоинтенсивным лазерным излучением с длиной волны 0,63 мкм и мощностью 1,0 мВт (фото 3). Через установленный таким образом в эпидуральном пространстве световод проводят курс лечения из не менее 10 ежедневных процедур низкоинтенсивного лазерного облучения в течение 20-25 мин каждая.
Способ осуществляется следующим образом.
В операционной в положении больного лежа на правом боку выполняют пункцию эпидурального пространства по средней линии на уровне L3-L4 согласно техники катетеризации эпидурального пространства (Назаров В.М. Эпидуральная фармакотерапия боли / В.М. Назаров, С.Д. Богомолов, В.Д. Трошин, Е.А. Жиляев. - Н. Новгород: Изд-во НГМА, 2001. - с.172-178) - фото 1. Через пункционную иглу в эпидуральное пространство вводят световод аппарата низкоинтенсивного лазерного излучения (фото 2) и под рентген-контролем устанавливают на уровне корешка L5 справа. Пункционную иглу удаляют, оставляя световод аппарата низкоинтенсивного лазерного излучения в эпидуральном пространстве (фото 3). Наружную часть световода фиксируют на коже спины. В течение 10 дней по 20-25 мин проводят воздействие низкоинтенсивным лазерным излучением с длиной волны.
Способ разработан в НУЗ «Дорожная клиническая больница на ст. Горький ОАО «РЖД» (гл. врач Казнин В.М.), г. Нижний Новгород. Предлагаемым способом было пролечено 12 больных с выраженным интенсивным болевым синдромом в поясничной области: 3 пациента с синдромом неудачных оперативных вмешательств на позвоночнике и 9 - с дискогенной радикулопатией. Средний возраст больных составил 42 года. Мужчин - 45%, женщин - 55%. Продолжительность заболевания в среднем составила 132 недели (минимальная - 4 недели, максимальная - 25 лет). Все пациенты субъективно оценивали свои боли в 8-9 баллов по визуально-аналоговой шкале (ВАШ) с максимально возможной оценкой в 10 баллов.
Всем больным производилась магнитно-резонансная томография пояснично-крестцового отдела позвоночника для верификации ноциогенных структур (грыжи межпозвонкового диска, спаечного процесса). Учитывались субъективные ощущения и данные объективного неврологического осмотра.
В результате лазеротерапии болевой синдром у больных уменьшился до 1-2 баллов по ВАШ.
Анализируя полученные данные, нельзя не отметить высокую экономическую эффективность и оправданность применения способа лечения болевых синдромов при вертеброгенных заболеваниях нервной системы, обусловленных повреждением спинномозгового нервного корешка.
Клинические примеры.
Пример 1.
Больная С., 37 лет, поступила в клинику с жалобами на интенсивные боли в пояснице и по заднебоковой поверхности левой голени, усиливающиеся при длительной ходьбе, ограничивающие физическую активность.
Из анамнеза известно, что больная в течение около 10 лет наблюдалась у невролога по поводу остеохондроза позвоночника, вертеброгенной люмбоишиалгии. За последнее время (2 месяца назад) больная отметила усиление болей в пояснице и в левой ноге после длительной работы в саду. В течение 2 месяцев лечилась консервативно амбулаторно. Удовлетворительной положительной динамики достигнуто не было: болевой синдром сохранялся практически в прежнем объеме.
При осмотре кожные покровы и слизистые оболочки обычной окраски; несколько повышенного питания. В легких - везикулярное дыхание. Сердце - тоны ясные, чистые, ритмичные. ЭКГ: горизонтальное положение электрической оси. АД=130/80 mm Hg. Живот мягкий безболезненный при пальпации. Нервная система: сглаженность поясничного лордоза, умеренно выраженный сколиоз, ограничение активных движений в пояснично-крестцовом отделе позвоночника, выраженное напряжение паравертебральной мускулатуры, легкая атрофия мышц левой голени, болезненность по ходу левого седалищного нерва, симптомы натяжения слева положительны. Сухожильные рефлексы с рук: d=s, с ног: коленный - d=s, ахиллов - s-abs; d-N. При рентгенографии пояснично-крестцового отдела выявлены признаки остеохондроза на уровне LIII-LIV-LV-SI; при МРТ позвоночника определяется протрузия межпозвонкового диска LV-SI.
Оценка болевого синдрома по ВАШ составила 8 баллов. В структуре алгического синдрома превалировал компонент острой и покалывающей боли.
Был установлен диагноз: дискогенная радикулопатия SI корешка слева, обусловленная пролапсом межпозвонкового диска LV-SI с умеренно выраженным мышечно-тоническим и болевым синдромом.
Длительность болевого синдрома, неэффективность консервативной терапии (анальгетики, эуфиллин, витамины группы B; ЛФК, массаж, электрофорез с лидазой на поясничный отдел позвоночника, иглорефлексотерапия), наличие на МРТ выраженного пролапса межпозвонкового диска LV-SI заставили говорить о показанности оперативного лечения. Но больная воздержалась от предложенной операции. Тогда было решено провести курс эпидуральной лазеротерапии. Больной под рентген-контролем был установлен световод аппарата низкоинтенсивного лазерного излучения в промежутке LV-SI. Выполнен курс лазеротерапии в течение 10 дней. После первой же процедуры наступило значительное улучшение в виде регресса болевого синдрома. К окончанию курса отмечено стойкое улучшение: кроме регресса болей (оценка по ВАШ - 2 балла), отмечен регресс мышечно-тонического синдрома, расширение динамического режима.
Выписана на 10-е сутки с рекомендациями, направленными на профилактику обострения.
Пример 2.
Больной П., 41 года, поступил в клинику с жалобами на интенсивные боли в обеих нижних конечностях, преимущественно по заднебоковой поверхности бедра, голени и больших пальцев, больше слева, усиливающиеся при физической нагрузке (особенно статической - длительное сидение, стояние).
Из анамнеза известно, что боли в спине беспокоили в течение около 8 лет, лечился самостоятельно и, периодически, - амбулаторно. Около 3 недель назад во время поднятия тяжести на фоне переохлаждения почувствовал резкую стреляющую, интенсивную боль в левой ноге. На следующий день боли в левой ноге усилились, а также присоединились боли в правой ноге.
При осмотре кожные покровы и слизистые оболочки обычной окраски. В легких - везикулярное дыхание. Сердце - тоны ясные, чистые, ритмичные. ЭКГ: горизонтальное положение электрической оси. АД=120/80 mm Hg. Живот мягкий безболезненный при пальпации. Нервная система: сглаженность поясничного лордоза незначительная, умеренно выраженный сколиоз, блок активных движений в пояснично-крестцовом отделе позвоночника из-за болей, выраженное напряжение паравертебралыюй мускулатуры, резкая болезненность в паравертебральных точках на уровнях LIV-LV и LV-SI, больше слева; болезненность в точке грушевидной мышцы слева, симптомы натяжения положительны с обеих сторон (симптом Ласега с угла 30°). Сухожильные рефлексы с рук: d=s, с ног: коленный - d=s, ахиллов - s-abs; d - снижен незначительно. При рентгенографии пояснично-крестцового отдела выявлены признаки распространенного остеохондроза пояснично-крестцового отдела позвоночника, а также признаки артроза фасеточных суставов; при МРТ позвоночника определяются протрузии межпозвонковых дисков LIII-LIV; LIV-LV; LV-SI.
Больному сразу же при поступлении, учитывая выраженность болевого синдрома (оценка по ВАШ - 8 баллов), было решено провести эпидуральную лазеротерапию. Эпидурально под рентген-контролем в промежутке LIV-LV был установлен световод аппарата низкоинтенсивного лазерного излучения. Проведен курс эпидуральной лазеротерапии в течение 7 дней. После первой же процедуры пациент отметил улучшение в виде уменьшения болевого синдрома (5 баллов по ВАШ). К окончанию курса отмечено стойкое улучшение: болевой синдром регрессировал полностью (0-1 балл по ВАШ), значительно расширился объем активных движений в поясничном отделе позвоночника и нижних конечностях.
Выписан на 8-е сутки с рекомендациями, направленными на профилактику обострения.
Как видно из полученных результатов, предлагаемый способ лечения является высокоэффективным, экономически оправданным, безопасным. Его использование приводит к стойкому терапевтическому эффекту в короткие сроки.
Для лазеротерапии использовался аппарат низкоинтенсивного лазерного излучения «АЛОК-1», позволяющий воздействовать непосредственно на ткани без потери энергии излучения. Технические характеристики аппарата низкоинтенсивного лазерного излучения «АЛОК-1» (разрешен к применению Минздравом РФ. Сертифицирован: ЩФ3.050-007 ТУ, НПО "Плазма" (г. Рязань), рег. №88/576-41) - аппарат низкоинтенсивного лазерного излучения, компактный переносной, применяется в процедурных кабинетах и палатах у постели больного в стационарах кардиологического, сосудистого, общехирургического, дерматологического и других профилей: длина волны излучения, мкм 0,63; питание, B, Гц 220,50; потребляемая мощность, B·A, не более 45; мощность лазерного излучения на выходе световода, мВт, не менее 1,0; время облучения до мин 30; диаметр части световода, мм, не более 0,8; габариты, мм, не более 410×265×115; масса аппарата без запасных частей и принадлежностей, кг, не более 6,5; средний срок службы, лет, не менее 5.
Таким образом, предлагаемый способ лечения болевого корешкового синдрома на поясничном уровне позволяет повысить эффективность лечения за счет постоянного воздействия непосредственно на поврежденную нервную ткань.
Результатом лечения в соответствии с предлагаемой схемой стало снижение затрат на лечение больных с вертеброгенными заболеваниями нервной системы, имеющих серьезные боли, улучшение качества жизни таких пациентов за счет отсутствия неприятных субъективных ощущений в процессе применения способа лечения и достижения значительного регресса болевого синдрома со стойкой ремиссией.
1. Способ лечения болевого корешкового синдрома на поясничном уровне, включающий временную катетеризацию эпидурального пространства, отличающийся тем, что в эпидуральном пространстве под рентген-контролем непосредственно около поврежденного спинномозгового нервного корешка устанавливают световод аппарата низкоинтенсивного лазерного излучения, затем через установленный таким образом световод проводят курс лазеротерапии непосредственно поврежденного спинномозгового нервного корешка, включающий не менее 10 ежедневных процедур низкоинтенсивного лазерного облучения в течение 20-25 мин каждая.
2. Способ по п.1, отличающийся тем, что воздействие осуществляют низкоинтенсивным лазерным излучением с длиной волны 0,63 мкм и мощностью 1,0 мВт.