Способ определения степени тяжести заболевания у детей с детским церебральным параличом
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к детской неврологии. Способ включает выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами. Новым в способе определения степени тяжести заболевания у детей с ДЦП является то, что оценку клинических признаков заболевания проводят по шкале моторики Ривермид, а затем с помощью иммуноферментного анализа определяют количественное содержание фактора некроза опухоли (TNF-α) в слюнной жидкости у детей, больных детским церебральным параличом, сопоставляют с клиническими признаками и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α слюнной жидкости до 13,23±5,2 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,87% и выше, и уровне TNF-α слюнной жидкости 25,41±5,42 пг/мл и выше - тяжелую степень заболевания. Изобретение позволяет получить простой, неинвазивный, доступный в использовании экспресс-способ определения степени тяжести заболевания и назначить своевременное лечение. 5 ил., 8 табл.
Реферат
Изобретение относится к медицине, а именно к детской неврологии.
Проблема изучения перинатальной патологии нервной системы у детей раннего возраста обусловлена прогрессирующим ростом частоты церебральных нарушений у новорожденных. В последнее десятилетие в нашей стране наблюдается стремительное внедрение новых медицинских технологий, которые позволили выхаживать маловесных новорожденных. Однако современная технология одновременно способствует спасению и инвалидизации этих детей.
Наиболее тяжелой и частой формой поражения головного мозга, нередко приводящей к инвалидизации у недоношенных детей, является перивентрикулярная лейкомаляция (ПВЛ), развитие которой реализуется через три основных механизма: гипоксически-ишемический, глутаматный за счет нарушения миелинизации предшественников олигодендроцитов и цитокиновый [Ониангет Е.П. Перивентрикулярная лейкомаляция: факторы риска возникновения, выживаемость и мониторинг развития детей автореф. дис… канд. мед. Наук. / Е.П. Ониангет - 2009. - 23 с.]. Детский церебральный паралич (ДЦП) у детей, перенесших ПВЛ, формируется в 89% случаев [Семенова К.А. Восстановительное лечение детей с перинатальным поражением нервной системы и детским церебральным параличом - М.: Закон и порядок, серия «Великая Россия. Наследие». - 2007. - 616 с.]. В связи с этим изучение факторов риска возникновения ПВЛ, а также факторов, влияющих на исход и дальнейшее развитие детей, является весьма актуальным.
Актуальность изучаемой проблемы обусловлена тем, что все дети, перенесшие ПВЛ, в том числе имеющие высокий риск развития ДЦП, лечатся не дифференцированно, получают одинаковую стимулирующую терапию, что в ряде случаев может приводить к ухудшению прогноза психического и двигательного развития ребенка. До настоящего времени не определены критерии тяжести неврологических последствий ПВЛ и клинических признаков ДЦП в исходе ПВЛ.
Известен способ определения нестабильности генома у детей, больных детским церебральным параличом (ДЦП), с перивентрикулярной лейкомаляцией (ПВЛ), включающий выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами (ЭМ), исследование крови на содержание продукта перекисного окисления липидов - малонового диальдегида - и на определение активности супероксиддисмутазы и при значении эритроцитов с микроядрами более 0,22%, повышении уровня малонового диальдегида более 0,7 мкМ/л и супероксиддисмутазы более 0,6 усл.ед. устанавливают нестабильность генома у ребенка, больного ДЦП с перивентрикулярно лейкомаляцией (пат. RU №2413226, МПК G01N 33/48, опубл. 27.02.2011 г.).
Недостаток этого способа - сложность, длительность и недоступность использования в широком круге лечебных учреждений.
Известен способ определения нестабильности генома у детей с ДЦП, включающий выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами и уровня перестроек хромосом в лимфоцитах, и при значении сумм эритроцитов с микроядрами более 0,14% и лимфоцитов с абберациями хромосом более 3,33% у девочек и 3,38% у мальчиков устанавливают нестабильность генома у ребенка (пат. RU №2295130, МПК G01N 33/48, опубл. 10.03.07 г.).
В этом способе, наиболее близком к предлагаемому, определяется только уровень эритроцитов с микроядрами и уровень перестроек хромосом в лимфоцитах периферической крови без учета факторов, приводящих к мутагенезу и процессов поддерживающих его.
Технический результат, на достижение которого направлено изобретение, заключается в создании простого, быстрого и доступного в использовании способа определения степени тяжести ДЦП с учетом факторов, определяющих симптоматику заболевания.
Для достижения этого технического результата в способе определения степени тяжести ДЦП у детей раннего возраста, включающим выявление клинических признаков, которое проводят по шкале моторики Ривермид, определение в периферической крови ребенка уровня эритроцитов с микроядрами, а затем с помощью иммуноферментного анализа определяют количественное содержание фактора некроза опухоли (TNF-α) в слюнной жидкости у детей, больных ДЦП, сопоставляют с клиническими признаками и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α слюны до 13,23±5,2 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,87% и выше, и уровне TNF-α слюны 25,41±5,42 пг/мл и выше - тяжелую степень заболевания.
Признаки, отличающие предложенный способ определения степени тяжести ДЦП у детей раннего возраста от наиболее близкого к нему известного по патенту РФ №2295130 (прототип), характеризуют проведение клинических признаков заболевания по шкале моторики Ривермид, определение с помощью иммуноферментного анализа количественного содержания фактора некроза опухоли (TNF-α) в слюнной жидкости, сопоставление их с клиническими признаками и установление средней степени тяжести ДЦП при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α слюны до 13,23±5,2 пг/мл, а тяжелой степени заболевания - при значениях эритроцитов с микроядрами 1,27±0,87% и выше, и уровня TNF-α слюнной жидкости 25,41±5,42 пг/мл и выше, что позволяет получить простой, доступный в использовании экспресс-способ определения степени тяжести заболевания и возможность незамедлительного лечения заболевания, не травмируя ребенка.
Способ иллюстрируется чертежами.
На фигуре 1 представлены уровни TNF-α слюнной жидкости у обследованных детей в зависимости от наличия патологии перивентрикулярной области.
На фигуре 2 изображено распределение детей со спастической диплегией в зависимости от степени тяжести клинической картины, оцененной шкалой Ривермид.
На фигуре 3 показано распределение детей с гемипаретической формой ДЦП в зависимости от степени тяжести заболевания, оцененной шкалой Ривермид.
На фигуре 4 - кривая зависимости уровня TNF-a слюнной жидкости в зависимости от степени тяжести по шкале Ривермид.
На фигуре 5 - кривая зависимости уровня эритроцитов с микроядрами и уровня TNF-α слюнной жидкости в группах детей с ДЦП.
Способ осуществляли следующим образом.
Пример 1
Больной В. Возраст 3 года 10 месяцев. Диагноз: Детский церебральный паралич, спастическая диплегия, средней степени тяжести. Родился от II беременности, протекавшей на фоне явлений раннего токсикоза, угрозы прерывания на ранних сроках. Роды II на сроке 35-36 недель. Оценка по шкале Апгар - 4/6 баллов. Вес при рождении 2300 г, длина тела 48 см. Психомоторное развитие: голову держит с 4-х мес., сидит самостоятельно с 8-ми мес., ходит - с 1 г. 7 мес. Особенности неврологического статуса на момент осмотра: глазодвижения в полном объеме, лицо симметричное, мышечный тонус повышен в аддукторах бедер с двух сторон, сухожильные рефлексы спастичные, грубее слева, сила мышц снижена до 4,0 баллов, походка - спастикопаретическая.
Оценка двигательного дефицита по шкалам:
- Модифицированная шкала спастичности Ashworth - 2 балла
- Оценка Клуба Моторики - 16 баллов
- Оценка моторики Ривермид - 14 баллов.
Степень неврологического дефицита, оцененная по шкалам, соответствует средней тяжести.
Заключение магнитно-резонансной томографии - перивентрикулярно определяются небольшие зоны повышения гидрофильности вещества головного мозга.
| TNF-α слюнной жидкости в пг/мл | ЭМ в % |
| 18,11 | 0,713 |
Аналогично изучались показатели 65 детей в возрасте от 1 года до 4-х лет: 25 детей со спастической диплегией, сформировавшейся в исходе ПВЛ, 20 детей с гемипарезом, сформировавшимся в исходе неонатального инсульта, а также данные 20 здоровых детей группы контроля аналогичного возраста - таблица 1 и 2.
| Таблица 1 | ||||
| Сводная таблица данных детей группы контроля (здоровые) | ||||
| Код | Пол | Возраст | TNF-α слюнной жидкости в пг/мл | Микроядра в % |
| 1 | 2 | 3 | 4 | 5 |
| К-1 | ж | 3,8 | 1,64 | 0,285 |
| К-2 | м | 1,3 | 1,55 | 0,126 |
| К-3 | ж | 2 | 2,1 | 0,112 |
| К-4 | м | 2,6 | 4,3 | 0,201 |
| К-5 | м | 2,6 | 2,9 | 0,126 |
| К-6 | м | 1,6 | 0,295 | |
| К-7 | ж | 1 | 9,4 | 0,076 |
| К-8 | м | 1,3 | 1,04 | 0,081 |
| К-9 | ж | 1 | 1,45 | 0,102 |
| К-10 | м | 1 | 0,64 | 0,068 |
| К-11 | м | 2,5 | 2,64 | 0,091 |
| К-12 | м | 3,6 | 1,56 | 0,064 |
| К-13 | м | 2,7 | 1,83 | 0,054 |
| К-14 | ж | 3,1 | 2,16 | 0,117 |
| К-15 | м | 4,3 | 2,11 | 0,091 |
| К-16 | м | 2,11 | 2,12 | 0,063 |
| 1 | 2 | 3 | 4 | 5 |
| К-17 | м | 2,5 | 1,98 | 0,119 |
| К-18 | ж | 1,1 | 0,91 | 0,087 |
| К-19 | м | 2,6 | 2,04 | 0,256 |
| К-20 | ж | 3,7 | 1,7 | 0,109 |
| Таблица 2 | ||||||||
| Сводная таблица данных обследованных детей с ДЦП | ||||||||
| Код | Пол | Возраст | Диагноз | Шкала Ashworth | Клуб моторики | Риве-рмид | TNF-α слюны | ЭМ в % |
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 |
| 0-1 | ж | 2,6 | гемипарез | 2 | 34 | 33 | 1,2 | 0,273 |
| 0-2 | ж | 2,1 | диплегия | 2 | 33 | 23 | 0 | 0,48 |
| 0-3 | м | 1,8 | гемипарез | 2 | 37 | 17 | 1,02 | 0,625 |
| 0-4 | ж | 3,1 | диплегия | 2 | 35 | 15 | 0,53 | |
| 0-5 | м | 3,11 | диплегия | 2 | 38 | 20 | 5,7 | 0,71 |
| 0-6 | м | 3 | диплегия | 2 | 28 | 17 | 8,32 | 0,938 |
| 0-7 | м | 3 | гемипарез | 1 | 39 | 29 | 0 | 0,78 |
| 0-8 | м | 3 | гемипарез | 1 | 42 | 31 | 0 | 0,635 |
| 0-9 | ж | 3,11 | гемипарез | 2 | 40 | 29 | 6,15 | 0,495 |
| 0-10 | ж | 1,9 | диплегия | 2 | 18 | 12 | 5,60 | 1,65 |
| 0-11 | ж | 3,5 | диплегия | 2 | 43 | 23 | 10,1 | 0,87 |
| 0-12 | м | 3,5 | гемипарез | 1 | 42 | 31 | 0 | 0,34 |
| 0-13 | ж | 1,8 | диплегия | 3 | 9 | 7 | 12,9 | 0,275 |
| 0-14 | м | 3,1 | диплегия | 2 | 43 | 32 | 0 | 0,705 |
| 0-15 | м | 3 | диплегия | 3 | 17 | 10 | -7,45 | 1,345 |
| 0-16 | м | 3 | диплегия | 3 | 17 | 11 | 11,1 | 1,03 |
| 0-17 | м | 3,5 | диплегия | 2 | 23 | 12 | 6,23 | 2,265 |
| 0-18 | м | 2,1 | диплегия | 2 | 36 | 25 | 5,2 | 0,93 |
| 0-19 | м | 3,7 | диплегия | 2 | 41 | 29 | 1,6 | 0,681 |
| 0-20 | м | 3,3 | диплегия | 2 | 24 | 21 | 8,4 | 0,714 |
| 0-21 | ж | 2,1 | диплегия | 2 | 27 | 20 | 8,49 | 0,439 |
| 0-22 | м | 2,9 | диплегия | 2 | 33 | 23 | 6,9 | 1,021 |
| 0-23 | м | 4,5 | диплегия | 2 | 43 | 30 | 1,8 | 0,873 |
| 0-24 | м | 2,6 | диплегия | 2 | 29 | 21 | 6,4 | 0,624 |
| 0-25 | ж | 3,4 | диплегия | 2 | 30 | 22 | 4,5 | 1,12 |
| 0-26 | ж | 3,5 | диплегия | 2 | 35 | 21 | 7,49 | 0,632 |
| 0-27 | м | 4 | диплегия | 2 | 16 | 14 | 10,79 | 0,713 |
| 0-28 | м | 4,6 | диплегия | 2 | 31 | 19 | 11,9 | 1,026 |
| 0-29 | ж | 2,7 | диплегия | 2 | 31 | 22 | 6,9 | 0,521 |
| 0-30 | м | 3,4 | диплегия | 2 | 22 | 18 | 6,1 | 0,408 |
| 0-31 | ж | 3,8 | гемипарез | 2 | 23 | 28 | 2,13 | 0,544 |
| 0-32 | ж | 2,9 | гемипарез | 1 | 32 | 29 | 3,12 | 0,489 |
| 0-33 | м | 2,6 | гемипарез | 1 | 30 | 30 | 5,71 | 0,652 |
| 0-34 | м | 3 | гемипарез | 1 | 32 | 34 | 4,6 | 0,493 |
| 0-35 | м | 2,7 | гемипарез | 2 | 21 | 27 | 2,5 | 0,517 |
| 0-36 | м | 3,4 | гемипарез | 2 | 18 | 28 | 3,6 | 0,643 |
| 0-37 | ж | 2,7 | гемипарез | 1 | 37 | 34 | 2,57 | 0,386 |
| 0-38 | м | 4,1 | гемипарез | 2 | 22 | 33 | 2 | 0,619 |
| 0-39 | м | 3,7 | гемипарез | 1 | 29 | 30 | 3,87 | 0,591 |
| 0-40 | м | 3 | гемипарез | 1 | 42 | 30 | 2,4 | 0,586 |
| 0-41 | ж | 3,5 | гемипарез | 1 | 45 | 30 | 3,6 | 0,342 |
| 0-42 | м | 2 | гемипарез | 2 | 17 | 15 | 6,7 | 0,621 |
| 0-43 | м | 2 | гемипарез | 1 | 42 | 31 | 3,2 | 0,483 |
| 0-44 | м | 3 | гемипарез | 2 | 21 | 29 | 7,2 | 0,653 |
| 0-45 | м | 4 | гемипарез | 2 | 15 | 20 | 6,28 | 0,718 |
Обязательным условием включения ребенка в исследование являлось получение письменного информированного согласия родителей пациентов. В исследовании участвовали дети, у которых отсутствовали клинические и лабораторные признаки внутриутробного инфицирования в неонатальном периоде и инфекционного процесса за 30 дней до и на момент обследования. Диагноз устанавливался на основании изучения клинической картины заболевания, данных анамнеза, сведений из медицинской документации (история развития ребенка (форма №112/у) и медицинской карты амбулаторного больного (форма №025/у)).
Для оценки психоневрологического статуса больных ДЦП использованы специальные балльные шкалы оценки тяжести неврологического дефицита:
модифицированная шкала спастичности Ashworth (Ashworth, 1964); Оценка Клуба Моторики (по A. Ashbum, 1982; D. Wade, 2000); Оценка моторики Ривермид (по F. Collen и соавт., 1990; D. Wade, 2000), адаптированные к детскому возрасту. Модифицированная шкала спастичности Ashworth оценивает степень повышения мышечного тонуса и возможность выполнения пассивных движений по 5 степеням: нулевая степень - нет повышения тонуса (тонус не изменен), 4 степень - ригидное положение конечности (таблица 3).
| Таблица 3 | |
| Определение клинических признаков по модифицированной шкале спастичности Ashworth (Ashworth, 1964) | |
| Сте-пень | Изменения |
| 0 | Нет повышения мышечного тонуса |
| 1 | Легкое повышение мышечного тонуса, минимальное напряжение в конце амплитуды движения при сгибании или разгибании пораженной конечности |
| 1+ | Легкое повышение мышечного тонуса, которое проявляется при захватывании предметов и сопровождается минимальным сопротивлением (менее половины объема движения) |
| 2 | Более отчетливое повышение мышечного тонуса в большей части объема движения, но пассивные движения не затруднены |
| 3 | Значительное повышение мышечного тонуса - значительное затруднение пассивных движений |
| 4 | Ригидное сгибательное или разгибательное положение конечности |
Оценка Клуба Моторики предусматривает подсчет баллов при выполнении заданных движений верхней и нижней конечностью из различных исходных положений. Каждый показатель оценивается от 0 до 2 баллов (0 - нет движений, 1 - ограниченная амплитуда движений, 2 - полная амплитуда движений (в сравнении с противоположной стороной), координация может быть нарушена). По сумме баллов устанавливается выраженность клинических проявлений заболевания: чем меньше число баллов, тем тяжелее клиническая картина (таблица 4).
| Таблица 4 | |
| Определение клинических признаков по шкале Клуба Моторики - MOTOR CLUB ASSESSMENT(ПО A.ASHBURN, 1982; A.J.TUITON, C.M. FRASER, 1986; D.WADE, 2000) | |
| Движения - верхняя конечность (название движения и его описание) | Поло-жение/балл |
| Пожимание плечамиПоднимание плечевого пояса | А_____Б_____В_____ |
| Выбрасывание руки впередРазгибание руки вперед из согнутого положения | А_____Б_____В_____Г_____ |
| Поднимание руки Поднимание (разгибание) руки кверху из согнутого положения | А_____Б_____В_____Г_____ |
| Супинация предплечья Супинация предплечья из положения пронации (рука согнута в локтевом суставе под прямым углом и находится кпереди от туловища) | В_____ |
| Разгибание в кистевом суставе, предплечье поддерживается Разгибание кисти из среднефизиологического положения | В_____ |
| Разгибание в кистевом суставе, когда рука разогнута в локтевом суставе и поднята Разгибание кисти из среднефизиологического положения. Выпрямленная рука поднята и находится кпереди от туловища | В_____ |
| Щипковый захват, предплечье поддерживается Захватить шарик диаметром 1 см между большим и указательным пальцами (2 балла за выполненное задание, 0 баллов за невыполненное задание) | В_____ |
| Щипковый захват, когда рука разогнута в локтевом суставе и поднята перед туловищем Захватить шарик диаметром 1 см между большим и указательным пальцами (2 балла за выполненное задание, 0 баллов за невыполненное задание) | |
| В_____ | |
| Движения - нижняя конечность (название движения и его описание) | Положение/балл |
| Сгибание в тазобедренном и коленном суставах Согнуть ногу в тазобедренном и коленном суставах из выпрямленного положения ноги (комбинированное движение) | А_____Б_____Г_____ |
| Сгибание в коленном суставе Изолированное сгибание в коленном суставе, бедро иммобилиизировано | А_____Б_____Г_____ |
| Дорсофлексия в голеностопном суставе, нога выпрямлена Дорсофлексия из среднефизиологического положения сустава | Б_____Г_____ |
| Дорсофлексия в голеностопном суставе, нога согнута в тазобедренном и в коленном суставах Дорсофлексия из среднефизиологического положения сустава | В_____ |
| Положение: А - Лежа на здоровой стороне. Б - Лежа. В - Сидя. Г - Стоя. |
Шкала моторики Ривермид, адаптированная для детского возраста, содержит разделы «общие функции» (13 заданий), «нога и туловище» (10 заданий), «рука» (15 заданий). В каждом разделе задания расположены в порядке возрастания сложности их выполнения. Балл «1» присваивается за каждое задание, если больной выполнил его, балл «0» - если не смог выполнить. По сумме баллов оценивается выраженность клинических проявлений заболевания: чем меньше число баллов, тем более тяжелее клиническая картина (таблица 5).
Таблица 5
Определение клинических признаков по шкале моторики Ривермид - Rivermead Motor Assessment (по N.Lincoln, D.Leadbitter. 1979; F.Collen и соарт., 1990; D.Wade. 2000)
| Общие функции | ||
| № | Задания | Балл |
| 1 | Сидение без поддержки (на краю кровати, стопы не опираются о пол) | |
| 2 | Переход из положения лежа в положение сидя на краю кровати (используя любые способы перемещения) | |
| 3 | Переход из положения сидя в положение стоя (можно помогать себе руками -отталкиваться, подтягиваться; необходимо встать за 15 секунд и стоять в течение 15 секунд, пользуясь, если это необходимо, вспомогательными средствами) | |
| 4 | Перемещение из инвалидной каталки на обычный стул через здоровую сторону (можно помогать себе руками) | |
| 5 | Перемещение из инвалидной каталки на обычный стул через пораженную сторону (можно помогать себе руками) | |
| 6 | Ходьба на расстояние 10 метров за пределами палаты с использованием вспомогательных средств (допускается использование любых вспомогательных средств, но не помощь другого лица) - с полотенцем | |
| 7 | Самостоятельный подъем по лестнице (необходимо пройти полный пролет лестницы, можно пользоваться перилами и любыми вспомогательными средствами) | |
| 8 | Ходьба на расстояние 10 метров за пределами палаты без использования вспомогательных средств (не допускается использование трости, костылей и т.д. без помощи другого лица) | |
| 9 | Пройти 10 метров, поднять с пола мячик, повернуться и вернуться обратно (при ходьбе можно использовать вспомогательные средства, если это необходимо, но не помощь другого лица; наклониться можно любым способом, брать мячик можно любой рукой) | |
| 10 | Ходьба за пределами квартиры на расстояние 40 метров (допускается использование любых вспомогательных средств, но не помощь другого лица) | |
| 11 | Подъем и спуск по четырем ступеням лестницы (можно пользоваться любыми вспомогательными средствами, если обычно больной использует их, но не держаться за перила) | |
| 12 | Бег на расстояние 10 метров (по прямой) | |
| 13 | Прыжки на одной (пораженной) ноге на месте, 5 раз (не останавливаться для удержания равновесия, не пользоваться помощью рук) | |
| Суммарный балл по разделу | ||
| Нога и туловище | ||
| № | Задания | Балл |
| 1 | Переворот из положения лежа на спине в положение лежа на больной стороне | |
| 2 | Переворот из положения лежа на спине в положение лежа на здоровой стороне | |
| 3 | Переход из положения сидя в положение стоя (ступни ног находятся на полу, распределять вес тела равномерно на обе ноги, не пользоваться помощью рук) | |
| 4 | Из исходного положения лежа на спине с полусогнутыми в коленях ногами поднять пораженную ногу и переместить ее или на находящуюся рядом с кроватью опору (стул, ящик) или на пол таким образом, чтобы бедро находилось в нейтральном положении, а угол сгибания в коленном суставе был равен 90°, ступня касалась опоры или пола. Вернуть ногу в исходное положение (следить, чтобы в процессе движения нога оставалась согнутой в коленном суставе и не происходила наружная ротация в тазобедренном суставе) | |
| 5 | Из исходного положения стоя с опорой на обе ступни поднять здоровую ногу, поставить ее на ступеньку (невысокую подставку, ящик) и затем вернуть в исходное положение (опираясь при выполнении этого действия на пораженную ногу). Следить, чтобы в больной ноге не происходило переразгибание в коленном суставе, чтобы не было перекоса таза | |
| 6 | В положении стоя постукать пять раз носком здоровой ноги о пол (потопать ножкой). Вес тела при этом падает на больную ногу. Следить, чтобы в больной ноге не происходило переразгибание в коленном суставе, чтобы не было перекоса таза. Этот тест по сути подобен заданию №6, но более сложен | |
| 7 | Больной лежит на спине, пораженная нога согнута в коленном суставе под углом 90°. Выполнить тыльное сгибание стопы в голеностопном суставе (кинезотерапевт может помогать удерживать ногу в положении сгибания в коленном суставе). Задание считается выполненным, если объем движения в голеностопном суставе пораженной ноги составляет не менее половины объема того же движения на здоровой стороне | |
| 8 | Больной лежит на спине, пораженная нога выпрямлена в коленном суставе. Выполнить тыльное сгибание стопы в голеностопном суставе (кинезотерапевт может помогать удерживать ногу в положении сгибания в коленном суставе). Задание считается выполненным, если объем движения в голеностопном суставе пораженной ноги составляет не менее половины объема того же движения на здоровой стороне | |
| 9 | Исходное положение - стоя, бедро пораженной ноги находится в нейтральном положении. Согнуть больную ногу в коленном суставе под углом 45°, не сгибая ее в тазобедренном (поднять ногу), (кинезотерапевт не должен помогать фиксировать бедро). Этот тест больному с гемипарезом выполнить обычно |
| очень трудно, данное задание предназначено выявлять минимальные двигательные дисфункции | ||
| Суммарный балл по разделу | ||
| Рука | ||
| № | Задания | Балл |
| 1 | Исходное положение - лежа на спине. Кинезотерапевт поднимает выпрямленную руку больного вертикально вверх и удерживает ее в этом положении. Больной должен приподнять плечевой пояс, оторвав лопатку от кровати ("потянуться" вслед за рукой) | |
| 2 | Исходное положение - лежа на спине. Кинезотерапевт поднимает выпрямленную руку больного вертикально вверх. Больной должен самостоятельно удержать поднятую вертикально вверх выпрямленную руку по крайней мере в течение 2 секунд (рука несколько ротирована кнаружи, отклонение от позиции полного разгибания в локтевом суставе допускается в пределах 30°, не допускать пронации руки) | |
| 3 | Исходное положение - лежа на спине, рука выпрямлена в локтевом суставе (отклонение от позиции полного разгибания допускается в пределах 20°) и поднята вертикально вверх. Сгибание и разгибание в локтевом суставе (во время движения не допускать ротации предплечья) | |
| 4 | Исходное положение - сидя, локоть руки отведена в сторону и находится "на весу" (не поддерживается), пронация и супинация предплечья (задание считается выполненным, если больной выполняет три четверти нормального объема движения) | |
| 5 | Исходное положение - сидя за столом, перед больным на расстоянии вытянутых рук на столе находится большой мяч. Обхватив мяч ладонями вытянутых рук, приподнять мяч над столом и опустить обратно на стол (пальцы разогнуты, ладони плотно соприкасаются с поверхностью мяча, кистевые суставы в нейтральном положении или положении разгибания, в локтевых суставах руки разогнуты) | |
| 6 | Исходное положение - сидя за столом, перед больным на расстоянии вытянутых рук на столе находится теннисный мячик. Протянуть руку вперед, взять мячик, опустить его на середину бедра пораженной ноги, вновь вернуть на стол, и так повторить пять раз (кистевые суставы в нейтральном положении или положении разгибания, в локтевых суставах руки разогнуты) | |
| 7 | То же задание, что и №6, но вместо мячика больной перемещает карандаш, который должен держать первым и вторым пальцами, применяя щипковый захват | |
| 8 | Исходное положение - сидя за столом. Взять со стола лист бумаги и снова опустить на стол, повторить пять раз. Больной должен взять бумагу всеми пятью пальцами ("горстью"), стараясь не сминать и не подтягивая ее к краю стола. Положение рук - такое же, как в задании 6 | |
| 9 | Стоя на месте и поддерживая вертикальное положение тела, 5 раз подряд постукать о пол большим мячом или по мячу бить ладонью | |
| 10 | Сомкнуть первый палец кисти последовательно со всеми остальными пальцами, не менее 4-5 раз за 10 секунд (движения выполнять в постоянной последовательности, большой палец не должен скользить от одного пальца к другим) | |
| 11 | Супинация-пронация пораженной руки за 10 секунд. Рука отведена от туловища, последовательно касаться ладонью и тылом кисти ладони здоровой руки, каждое касание засчитывается за один раз. Оценивает скорость движений |
На таблице 6 представлено распределение степеней тяжести неврологического дефицита в зависимости от суммы баллов каждой шкалы.
| Таблица 6 | |||
| Сводная таблица степени тяжести двигательных нарушений в баллах по оценочным шкалам Ashworth. Клуба Моторики и Ривеомил | |||
| Степень тяжести | Ashworth (баллы) | Клуб Моторики (баллы) | Ривермид (баллы) |
| легкая | 0-1 | 41-50 | 27-35 |
| средняя | 2 | 16-40 | 13-26 |
| тяжелая | 3-4 | 0-15 | 0-12 |
Патология перивентрикулярной области устанавливалась на основании НСГ - исследования в возрасте до одного года (по имеющимся протоколам в амбулаторной карте) и после установления диагноза ДЦП (в возрасте старше 1 года) по результатам КТ или МРТ исследований. Магнитно-резонансная томография (МРТ) выполнялась на томографе MRI 50A фирмы «Toshiba» с напряженностью магнитного поля 0,5 Тл. Применялись импульсные последовательности SE, IR и VE для получения Т1- и Т2-взвешенных изображений. Применялись сагиттальный, аксиальный и коронарный срезы с толщиной выделяемого слоя 6 мм. Рентгеновская компьютерная томография (РКТ) выполнялась на аппарате Xpeed фирмы «Toshiba» с применением аксиальных срезов толщиной для детей 1-2 лет на базальных уровнях, 2 мм, срезы средних и верхних отделов - 5 мм; для детей старше 2 лет - срезы базального и среднего уровней толщиной 5 мм, верхних отделов - 10 мм. Нейросонография (НСГ) выполнялась на аппарате фирмы «Toshiba» (Xario). Сканирование осуществляли в стандартных плоскостях: коронарной, сагиттальной, парасаггитальной и аксиальной. Анализ эхограммы включал в себя оценку состояния паренхимы головного мозга, желудочковой системы, цистерн и субарахноидалыюго пространства, рисунка извилин и борозд, пульсации мозговых сосудов и наличие очаговых патологических образований (ПВЛ на разных стадиях развития, кровоизлияния в желудочки или паренхиму мозга, кисты различной локализации). Перивентрикулярная лейкомаляция, обнаруженная у обследованных нами детей, сопровождалась зоной повышенной эхогенности, окружающей оба желудочка вокруг тел и затылочных рогов, а также кистозной дегенерацией мозга в области повышенной эхогенности с образованием множественных перивентрикулярных псевдокист размерами от 2 до 5 мм в диаметре. У всех детей с перивентрикулярной лейкомаляцией в дальнейшем формировалась умеренная симметричная вентрикуломегалия и расширение субарахноидального пространства.
Для выявления цитогенетических аномалий в соматических клетках применялся микроядерный тест (учет эритроцитов с микроядрами) (Schmid W., 1975). В этих целях использовались мазки периферической крови для стандартного общего анализа крови, взятые у больных при поступлении в стационар (т.е. до лечения), а у здоровых лиц - во время диспансерного обследования в детской поликлинике. Таким образом, подготовка препаратов для исследования микроядер эритроцитов всегда совмещалась с плановыми лабораторными анализами, и дети не подвергались дополнительным исследовательским манипуляциям. Капля крови наносилась на чистое сухое предметное стекло, покровным стеклом готовили мазок, затем препараты высушивались на воздухе в течение нескольких часов. Свежие высушенные мазки фиксировались 90- 70% этиловым спиртом 3 мин. Сухие препараты окрашивались в растворе азур-эозинового красителя Романовского - Гимза 1:5 на дистилированной воде рH 6,8 20 минут и хорошо промывались. Для исследования на микроядерный тест были просмотрены по 1-2 препарата каждого больного. Поскольку частота встречаемости в периферической крови эритроцитов крови с микроядрами у человека низка, то в каждом случае анализировали 20000 клеток. Число эритроцитов с микроядрами пересчитывали в процентах. Для отличия микроядер от частиц краски обязательно оценивалось отсутствие преломления света. Образцы крови у больных и в контрольной группе забирались в один и тот же период времени. Каких-либо факторов, способных индуцировать цитогенетические нарушения у лиц контрольной группы (иммунные, нейроэндокринные конфликты в организме, а также последствия воздействия на организм факторов инфекционной природы) на момент и в течение месяца до забора крови не выявлено. Всего проведен подсчет эритроцитов с микроядрами у 65 детей (45 в основной, 20 в контрольной группе).
Для определения TNF-α использована слюнная жидкость, сбор которой производился в индивидуальные стерильные контейнеры при помощи электроотсоса. Полученная слюнная жидкость центрифугировалась при 5000 об/мин в течение 10 минут. В исследуемой жидкости количественное определение TNF-α осуществляли методом твердофазного иммуноферментного анализа с использованием набора реактивов «α-ФНО-ИФА-Бест» (ЗАО «Вектор-Бест», Россия) согласно прилагаемой инструкции. В использованном нами наборе реактивов основным агентом являются моноклональные антитела к TNF-α, иммобилизированные на поверхности лунок планшета и взаимодействующие с TNF-α исследуемой биологической жидкостью (сыворотка крови, слюна). Результаты анализа регистрируют с помощью спектрофотометра, измеряя оптическую плотность в двухволновом режиме: основной фильтр - 450 нм, референс-фильтр - в диапазоне 620-650 нм. Допустима регистрация результатов
только с фильтром 450 нм. Время между остановкой реакции и измерением оптической плотности не должно превышать 10 мин. После измерения оптической плотности строится калибровочный график, по которому рассчитывается концентрация TNF-α в пг/мл.
Полученные данные обработаны с использованием пакета программ STATISTICA 6.0 (StatSoft Inc, США). Количественные признаки представлены в виде среднего арифметического значения±стандартное отклонение. Различия показателей между двумя независимыми выборками определяли с помощью соответствующего t-критерия Стьюдента и U-критерия Манна-Уитни. Различия считались статистически значимыми при р<0,05. Связь количественных признаков оценивалась с помощью корреляционного анализа с расчетом коэффициента корреляции (R) по Пирсону.
По результатам исследования при нейровизуализации у 56% (14 чел.) детей со спастической диплегией обнаружены признаки перенесенной ПВЛ. У 60% (12 чел.) больных с гемипарезом контрлатерально определялись перивентрикулярно расположенные кисты различных размеров. У 44% обследованных со спастической диплегией (11 чел.) и у 30% детей с гемипарезом (6 чел.) нейровизуализация не выявила каких-либо находок в головном мозге, и в ПВО в том числе.
Проведен анализ уровня TNF-α слюнной жидкости, результаты которого сведены в таблицу 7.
| Таблица 7 | |
| Содержание TNF-α у обследованных детей | |
| Обследованные | TNF-α слюны (пг/мл) |
| ДЦП (n=45) | 27,54±17,4* |
| контроль (n=20) | 1,99±1,11* |
| Примечание: * р<0,05 |
Как видно из табл.7 у детей с ДЦП уровень TNF-α в слюне достоверно выше уровня исследуемого цитокина у здоровых детей.
Изучено содержание TNF-α слюнной жидкости в зависимости от форм ДЦП. Данные приведены в табл.8.
| Таблица 8 | |
| Показатели TNF-α слюнной жидкости у больных ДЦП | |
| Форма ДЦП | TNF-α слюны (пг/мл) |
| спастическая диплегия(n=25) | 27,4±19,64* |
| гемипаретическая (n=20) | 23,9±10,05* |
| контроль (n=20) | 1,99±1,11* |
| Примечание: * р≤0,01 |
Из табл.8 видно - значения TNF-α слюнной жидкости у детей со спастической диплегией достоверно выше показателей детей с гемипаретической формой, а также детей контрольной группы (р≤0,01).
Анализ содержания TNF-α слюны у детей со спастической диплегией в зависимости от наличия перивентрикулярной лейкомаляции (ПВЛ) приведен на графике (фиг.1). Как видно из графика (фиг.1) уровень TNF-α слюнной жидкости у детей со спастической диплегией в исходе ПВЛ достоверно (p≤0,05) выше показателя детей без признаков ПВЛ.
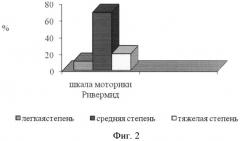
Для оценки степени выраженности неврологического дефицита у всех детей основной группы изучена тяжесть двигательных нарушений по шкалам Ashworth, Клуба Моторики и Ривермид (фиг.2). При оценке всеми шкалами у преобладающего числа детей со спастической диплегией выявлена средняя степень тяжести двигательных нарушений. Тяжелая степень заболевания определена у 11% больных со спастической диплегией по шкале Ashworth, у 10% - по шкале Клуба Моторики и у 20% детей - по шкале Ривермид. Оказалось, что при использовании шкал балльной оценки степени тяжести неврологических нарушений наиболее достоверные результаты показала шкала моторики Ривермид (р≤0,001).
Показатели изучения двигательного дефицита при гемипаретической форме заболевания приведен на диаграмме (фиг.3). Из диаграммы следует, что гемипаретическая форма ДЦП в большинстве случаев представлена легкой и средней степенью тяжести заболевания.
Изучение содержания TNF-α слюнной жидкости в зависимости от степени тяжести ДЦП, оцененной по шкалам Ashworth, Клуба Моторики и Ривермид выявило достоверное превышение изучаемого цитокина у детей со средней и тяжелой степенью заболевания.
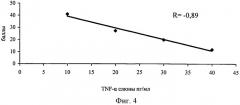
Проведено изучение корреляционной связи уровня TNF-α слюнной жидкости и выраженности клинических симптомов у детей с ДЦП. Данные приведены на кривой (фиг.4). На фиг.4 видно, что у детей с перенесенной ПВЛ выявлена сильная корреляционная зависимость степени тяжести ДЦП (по шкале Ривермид) от содержания TNF-α в слюне (R=- 0,89). Наряду с этим выявлена средняя положительная корреляция между содержанием TNF-a в слюнной жидкости и степенью тяжести ДЦП, оцененной по шкале Ashworth (R=0,418), и средняя отрицательная корреляция между аналогичными показателями при оценке шкалой Клуба Моторики (R=- 0,512).
А