Способ склерозирования ювенильных гемангиом
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к дерматовенерологии, педиатрии, онкологии, и касается склерозирования ювенильных гемангиом. Для этого после антисептической обработки выполняют инфильтрацию основания гемангиомы 2% раствором ропивакаина (до 1-5 мл/см2). Через 10-15 минут, в течение которых развивается вазоконстрикция и анестезия, осуществляют склерозирование гемангиомы пенной формой 1% натрия тетрадецил сульфата под контролем ультразвукового исследования. Кроме того, осуществляют медицинский отвод от прививок на весь срок лечения. Способ обеспечивает эффективное лечение гемангиом при отсутствии осложнений, в том числе аллергических реакций, и хороший косметический результат за счет исключения этапа наложения швов в основании гемангиомы. 1 пр., 3 ил.
Реферат
Изобретение относится к медицине, в частности к дерматовенерологии, педиатрии, онкологии.
Ювенильная гемангиома (гемангиома новорожденных) - распространенная врожденная сосудистая доброкачественная опухоль, выявляемая у 2-10% новорожденных.
Для лечения ювенильных гемангиом применяют различные подходы, включая хирургические методы, склеротерапию, криодеструкцию, когуляционно-абляционные методы, однако деструктивные методы сопровождаются болезненностью в послеоперационном периоде, продолженным ростом опухоли, развитием рубцов на месте удаления, что нередко является более отрицательным фактором, чем сама гемангиома. Консервативные методы лечения гемангиом (введение глюкортикостероидов, склеротерапия химически-агрессивными веществами) сопровождаются рядом серьезных побочных и нежелательных явлений.
Известен способ лечения ювенильных гемангиом с использованием углекислотного (СО2) лазера [1]. CO2-лазер обладает рядом свойств, позволяющих применять его при лечении гемангиом, а именно: абластическим действием, способствует образованию коагуляционного некроза. Световой поток высокой интенсивности при взаимодействии с тканями в первую очередь вызывает термический эффект, который в зависимости от его мощности может сопровождаться рядом изменений в тканях: коагуляцией, ожогом, обугливанием и испарением. Методика лечения CO2-лазером: после местного или общего обезболивания проводится воздействие на область гемангиомы лучом лазера диаметром 2-3 мм и мощностью излучения 10-20 Вт. На месте воздействия образуется струп, который отторгается через 3 недели, после чего на месте отторжения формируется розовый рубец. Метод лечения ювенильных гемангиом с использованием СО2-лазера является оперативным и направлен на удаление новообразования.
К недостаткам метода лечения ювенильных гемангиом с использованием CO2-лазера следует отнести: проведение оперативного вмешательства у детей раннего возраста, которое сопровождается выраженными болевыми ощущениями во время операции и послеоперационном периоде; необходимость общего наркоза в ряде случаев, длительно существующий раневой дефект; высокая вероятность развития рубцов и деформаций в месте удаления; продолженный рост опухоли и стимуляция роста гемангиомы, в ответ на вмешательство, что значительно снижает эффективность лечения, наряду с низким косметическим эффектом.
Также известен способ лечения ювенильных гемангиом пропранололом [2].
Лечение пропранололом проводят из расчета 2 мг/кг веса, в течении 6 месяцев, первые 2-4 недели в условиях стационара начиная с 0,5 мг/кг. Хотя проспективные рандомизированные исследования по объективизации эффекта пропранолола пока отсутствуют, этот препарат в кратчайшие сроки утвердился во всем мире как средство первого выбора при системном лечении сложных (обструктивных или изъязвляющихся) гемангиом.
Пропранолол вызывает апоптоз эндотелиальных клеток и приводит к уменьшению экспрессии факторов роста (VEGF, bFGF). Пропранолол пока не разрешен для терапии гемангиом, лечение проводят «вне инструкции» и под личную ответственность врача. Хотя Пропранолол уже давно назначается детям с различными заболеваниями (мигрень, гипертиреоз, гипертонус и т.д.), опыт его применения, особенно у детей грудного возраста, естественным образом ограничен.
К недостаткам способа лечения ювенильных гемангиом пропранололом следует отнести возможность развития всех наиболее значимых побочных реакций характерных для системного применения β-адреноблокаторов, включая брадикардию, гипогликемию, гипотонию и бронхоспазм (развитие подобных осложнений при лечении ювенильных гемангиом описано авторами методики лечения пропранололом) и необходимость проведения лечения в условиях стационара.
В качестве ближайшего аналога (прототипа) выбран способ склерозирования гемангиом лица, заключающийся в ограничении притока и оттока крови к новообразованию, перед склерозированием накладывают обвивной непрерывный в виде цепи шов вокруг новообразования. Суть способа состоит в том, что с помощью хирургической иглы, иглодержателя, синтетического шовного материала производится полное прошивание мягких тканей, после чего помощник удерживает 2 конца нити. Затем производится повторное подобное прошивание, но игла проходит таким образом, что вторая нить перекрещивает первую. После этого помощник удерживает концы второй нити, а хирург накладывает узловой шов в области первой нити, подкладывая под узел резиновую или полиэтиленовую прокладку из дренажной трубки, перетягивая мягкие ткани. Затем процедура повторяется. Таким образом, накладывается шов по окружности новообразования с блокадой оттока и притока крови. Вторым этапом производится активное склерозирование новообразования до побледнения ткани. Третий этап заключается в контроле состояния ткани в течение двух часов, после чего обвивной непрерывный в виде цепи шов снимается [3].
К недостаткам способа склерозирования гемангиом лица следует отнести: необходимость проведения оперативного вмешательства - наложение и экспозиция обвивных швов, что сопровождается риском развития осложнений, снижает косметический эффект лечения и не исключает повторных сеансов склерозирования. Вместе с тем, при данном методе лечения, за счет стягивания швами, склерозирующий агент будет агрессивно воздействовать и на интактные ткани, которые также повреждаются и наложенными швами.
Задачей изобретения является достижение высокого лечебного и эстетического эффектов, при отсутствии оперативного лечения гемангиом, исключение системных и местных осложнений, а так же сокращение сроков лечения ювенильных гемангиом.
Сущность предложенного способа склерозирования ювенильных гемангиом заключается в следующем, после антисептической обработки выполняется инфильтрация основания гемангиомы 2% раствором ропивакаина (Наропин, ЛС-001984 от 02.09.2011, АстраЗенека ЮК Лимитед, Великобритания) до 1-5 мл/см2. Далее осуществляется экспозиция введенного раствора на 10-15 мин, необходимая для развития вазоконстрикции и наступления анестезии. Склерозирование глубокого компонента комбинированной гемангиомы выполняют 1% пенной формой натрия тетрадецил сульфата (свидетельство о регистрации №014787/01-2003, 02.03.09) под контролем УЗИ (в серошкальном режиме и режиме энергетического доплера), что позволяет прицельно ввести препарат в сосудистую ткань. Натрия тетрадецил сульфат - веносклерозирующее средство. Обладает поверхностно-активными тромбообразующими свойствами. Пенную форму получают традиционным методом - двумя шприцами через трехходовый кран в соотношении раствор-воздух 1:5. Введение препарата осуществляют по мультипунктурной технике, начиная с периферии опухоли, с соблюдением правил асептики и антисептики. При введении раствора гемангиому сдавливают пальцами или плотно прижимают, что позволяет склерозирующему раствору более эффективно взаимодействовать с тканями. Инъекции начинают с периферии гемангиомы и постепенно продвигаются к центру. После процедуры накладывается давящая повязка. Курс лечения составляет 1-3 инъекции. Интервал между инъекциями - от 4 до 6 недель. Показанием к окончанию курса склеротерапии является разрешение глубокого компонента гемангиомы.
Наряду со склерозирующем лечением, выполняется исключение развития острых иммунобиологических реакций в организме ребенка - медицинский отвод от прививок на период лечения, т.к. известно, что при введении вакцин и развитии последующих реакций часто стимулируется рост гемангиомы [4].
Используя предложенный способ, достигается высокий лечебный и эстетический эффект, отсутствует необходимость системного и оперативного лечения гемангиом, что позволяет избежать ряда серьезных системных и местных осложнений, а так же сократить сроки лечения.
Между совокупностью существенных признаков заявляемого объекта и достигаемым техническим результатом существует причинно-следственная связь, а именно при отсутствии перечисленных недостатков других видов лечения ювенильных гемангиом и исключении нежелательных иммунобиологических реакций в организме ребенка (медицинский отвод от прививок), при использовании предложенного способа наряду с безопасностью, сохраняется высокая клиническая эффективность лечения и высокий эстетический результат.
Таким образом, предложенный способ склерозирования ювенильных гемангиом позволяет достичь эффекта меньшим количеством препарата, отличается высокой безопасностью и эффективностью, отсутствием осложнений и быстрым достижением лечебного эффекта, а также высоким эстетическим результатом.
Возможность осуществления заявляемого изобретения показана следующими примерами.
Под наблюдением находилось 23 ребенка с ювенильными гемангиомами. Лечение выполняли путем внутриочагового введения 1% раствора натрия тетрадецилсульфата под контролем УЗИ, после инфильтрации основания гемангиомы раствором ропивакаина. Курс лечения составил 1-3 инъекции. Выполнялся медицинский отвод от прививок на все время лечения. Курс лечения составил 3-5 месяцев.
Результаты: эффект лечения развивался в течение 1-3 месяцев, при этом в первые сутки после склерозирования отмечалась незначительная инфильтрация гемангиомы, умеренная болезненность. Клиническое выздоровление достигнуто - у 19 (82,6%) и значительное улучшение - у 3 (17,4%) больных. Системных и местных осложнений при склерозировании гемангиом пенной формой натрия тетрадецилсульфата выявлено не было. На месте гемангиом в результате лечения определялась нормальная или слегка цианотичная кожа с умеренным уплотнением в толще мягких тканей, в некоторых случаях гемангиомы разрешались, оставляя после себя телеангиэктазии, рубцов и изъязвлений не было. Родители всех пациентов оценили косметический результат лечения как высокий. При сроке наблюдения 12 месяцев после лечения рецидива гемангиом не отмечено.
Таким образом, способ склерозирования ювенильных гемангиом обладает высокой эффективностью, характеризуется отсутствием рецидивов, системных и местных осложнений.
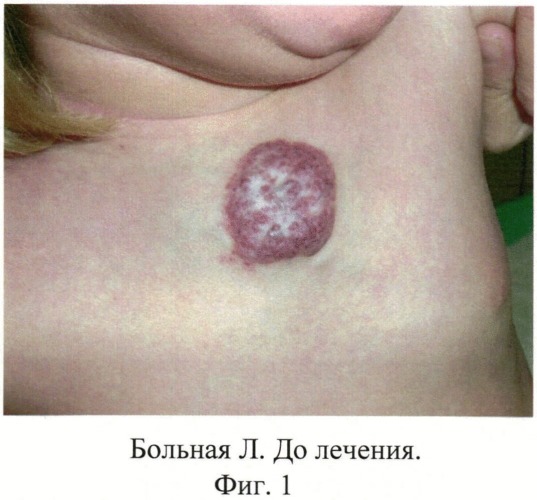
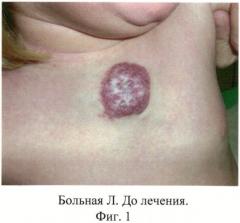
Пример I. Родители больной Л. в возрасте 3 месяцев обратились на прием с жалобами на растущую опухоль на коже в верхней части груди, которая существовала с рождения и постепенно увеличивалась в размерах.
При осмотре на коже верхней части груди, медиально определяется полушаровидное новообразование, залегающее глубоко, мягкой консистенции, размерами 3×25 см. Поверхность синюшно-красного цвета, земляничной структуры.
Ультразвуковое исследование новообразования 10 МГц: на коже верхней части груди определяется новообразование, неоднородной эхоструктуры, размерами 28×22×26 мм (инвазия до подкожной клетчатки). В режиме ЦДК - смешанный тип кровотока.
Диагноз: Ювенильная гемангиома кожи груди, прогрессирующая стадия.
Лечение:
1) Режим: амбулаторный.
2) Медицинский отвод от прививок.
3) Склерозирование гемангиомы 1% раствором натрия тетрадецилсульфата под контролем УЗИ и инфильтрацией основания 2% ропивакаином.
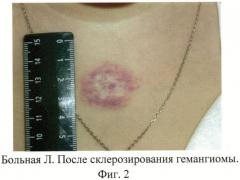
При осмотре через 2 месяца после двух сеансов склерозирования - опухоль значительно уплостилась, глубокий компонент не пальпируется. На поверхности - новообразование правильных очертаний красно-синюшного цвета с земляничной поверхностью и атрофией в центре.
Ультразвуковое исследование новообразования 10 МГц: на коже груди в толще коже и подкожной клетчатки - эхонегативные структуры без четких границ, на поверхности новообразование, однородной эхоструктуры, размерами 27×1,7×24 мм (инвазия до сосочкового слоя дермы). В режиме ЦДК - монофазный тип кровотока.
Диагноз: Ювенильная гемангиома (состояние после склерозирования).
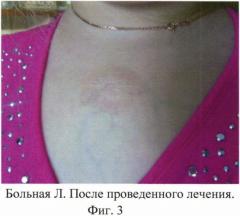
Наблюдение в течение 1,5 лет демонстрировало отсутствие рецидива и практически полное восстановление кожного покрова на месте опухоли.
Для иллюстрации эффективности авторы прилагают фото больной Л. до лечения (фиг.1), после склерозирования (фиг.2) и после окончания лечения (фиг.3).
Список литературы
1. Петруничев В.В. Сосудистые опухоли кожи. В «Курс пластической хирургии: руководство для врачей» / В.В. Петруничев, С.Н. Бессонов // под ред. К.П. Пшениснова. Издательство «Рыбинский дом печати». 2010. - Т.2. - 219-237 С.
2. Патент РФ №2471500, «Применение бета-блокатора для изготовления лекарственного средства для лечения гемангиом» Леоте-Лабрезе Кристина, Дюма Де Ля Рок Эрик, Тэеб Ален, Тамбо Жан-Бенуа.
3. Патент РФ №2471431, «Способ склерозирования гемангиом лица», Федотов Станислав Николаевич, Минин Евгений Андреевич.
4. R. Mattassi, D.A. Loose, M. Vaghi., Hemangiomas and Vascular Malformations, 2009.
Способ склерозирования ювенильных гемангиом, включающий склерозирование гемангиомы пенной формой 1% раствора натрия тетрадецил сульфата, под контролем ультразвукового исследования, предварительной инфильтрации основания гемангиомы раствором ропивакаина и медицинский отвод от прививок на весь срок лечения.