Способ прогнозирования результатов интраоперационной стволовой катетерной склерооблитерации большой подкожной вены бедра у больных с варикозной болезнью нижних конечностей
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к флебологии и ультразвуковой диагностике. Посредством дуплексного ангиосканирования определяют диаметр большой подкожной вены бедра до и после наложения компрессионного бандажа. Затем вычисляют компрессируемость вены (Х) по оригинальной формуле. И при значении Х - 41% и более прогнозируют отличный или хороший результат склерохирургического вмешательства. При значении Х - 21-40% - удовлетворительный. При значении Х - 20% и менее прогнозируют неудовлетворительный эффект от интраоперационной стволовой катетерной склерооблитерации большой подкожной вены бедра. Способ позволяет наглядно продемонстрировать эффект от компрессии и за счет этого спрогнозировать эффективность склерохирургического вмешательства. 8 ил., 2 пр.
Реферат
Изобретение относится к медицине, в частности к флебологии и ультразвуковой диагностике. Способ может быть применен для выбора оптимальной лечебной тактики у больных с варикозной болезнью нижних конечностей (ВБНК).
Патологический стволовой венозный рефлюкс является определяющим патогенетическим механизмом прогрессирования венозной недостаточности у больных с ВБНК. Сегодня арсенал средств, направленных на его коррекцию, весьма разнообразен. По нашему мнению, это обусловлено, с одной стороны, отсутствием единственного, универсального для любой клинической ситуации метода лечения, с другой стороны - стремлением современных специалистов улучшить не только функциональный результат лечения, но и косметичность вмешательства, уменьшить сроки медико-социальной реабилитации, повысить качество жизни пациентов с ВБНК. В то же время многообразие способов лечения данного заболевания диктует необходимость определения четких показаний к каждому из них.
Многие отечественные флебологи для устранения патологического вертикального венозного рефлюкса по стволам магистральных поверхностных вен (большой подкожной вены - БПВ и малой подкожной вены - МПВ) практикуют интраоперационную стволовую катетерную склерооблитерацию (ИСКС). Метод хорошо зарекомендовал себя - ряд авторов сообщают об успешной стволовой склерооблитерации в 75-90% случаев [Материалы 3-й конференции Ассоциации флебологов России. Ростов-на-Дону, 17-19.05. 2001: 290]. Суть флебосклерозирования заключается в следующем: в ответ на введение в просвет венозного сосуда специальных веществ - склерозантов (первый этап) и применении последующей компрессии (второй этап) достигается эффект стойкой облитерации склерозируемой вены. Подавляющее большинство специалистов предваряют ИСКС кроссэктомией сафено-феморального соустья (СФС) при вмешательстве на БПВ или сафено-поплитеального (СПС) в случае коррекции рефлюкса по МПВ.
В отличие от классического хирургического лечения склеротерапия несомненно менее травматична, экономически доступна, сопровождается незначительными косметическими потерями и более коротким периодом медико-социальной реабилитации, может проводиться в амбулаторных условиях [Алекперова Т.В. Возможности и перспективы амбулаторной хирургии варикозной болезни вен нижних конечностей. Ангиология и сосудистая хирургия. 2001;1:29-36]. Развитие отечественной амбулаторной хирургии ВБНК во многом обязано именно этому методу. При грамотном исполнении процедуры нежелательные реакции после ИСКС регистрируются гораздо реже, чем после флебэктомии [Феган Д. Варикозная болезнь. Компрессионная склеротерапия. М., 1997: 93. Константинова Г. Д., Гавриленко А.В., Донская Е.Д., Вахратьян П.Е. Состояние большой подкожной вены после интраоперационной стволовой склерооблитерации при варикозной болезни. Ангиология и сосудистая хирургия. 2007; 13; 3; 101-104].
Неотъемлемым компонентом склерохирургического лечения (вторым этапом) признана компрессия склерозированных вен после вмешательства. Целью постсклерохирургической компрессии является сдавление вены для получения эффекта облитерации за счет вытеснения крови из ее просвета и соединения («склеивания») стенок, что по данным Г.Д. Константиновой (2006), способствует уменьшению протяженности и размеров тромба, стимулируя его скорейшую организацию и формирование рубца [Константинова Г.Д., Воскресенский П.К., Гордина О.В. и др. Практикум по лечению варикозной болезни нижних конечностей. М., ПРОФИЛЬ, 2006:188], а по мнению других авторов, позволяет и вовсе избежать тромбообразования как местного, так и системного при условии соблюдения принципов и технологии компрессии [Беляев М.В. Амбулаторное лечение варикозной болезни. Новокузнецк, 2001:134. Щербаков А.Н. Оптимизация инъекционно-склерозирующей терапии варикозной болезни вен нижних конечностей: дис. … канд. мед. наук. Курск, 2003:157]. Кроме того, эффект от лечебной компрессии обусловлен стимуляцией работы мышечно-венозной «помпы» голени (ускорение кровотока по глубоким венам особенно важно при склеротерапии), благотворным влиянием на микроциркуляцию [Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен. Флебология. 2013; 7; 2: 18-20].
Неадекватное проведение этого этапа крайне негативно отражается на результатах лечения. Во-первых, присутствие крови в просвете склерозированного сосуда способствует тромбообразованию. Тромбофлебит ствола склерозированной вены существенно увеличивает сроки реабилитации. Кроме того, после перенесенного тромбофлебита высока вероятность накопления гемосидерина в коже, что приводит к гиперпигментации, ощутимо снижая косметический результат процедуры. При использовании препаратов тетрадецилсульфата натрия подобное осложнение развивается в 10-14,3% случаев [Богачев В.Ю. Новые технологии диагностики и лечения варикозной болезни нижних конечностей: дис. … д-ра мед. наук. М., 1999: 357]. По данным П.Г. Швальба (2004), гиперпигментация после ИСКС была зафиксирована в каждом третьем случае [Швальб П.Г., Качинский А.Е. Склеротерапия. Надежды и разочарования. V конференция Ассоциации флебологов России. 9-11 декабря. М., 2004: 344-345], согласно Т.В. Алекперовой (2001) - в 38% наблюдений [Алекперова Т.В. Амбулаторная хирургия варикозной болезни вен нижних конечностей: дис. … д-ра мед. наук. М., 2001: 378]. Во-вторых, неадекватная компрессия приводит к разбавлению и эвакуации склерозанта из сегмента венозного русла. В результате этого вена облитерируется неэффективно, сохраняется ее полная или частичная проходимость. Разрушающее воздействие склерозанта на функционирующие венозные клапаны усугубляет патологический рефлюкс крови, приводя к рецидиву заболевания.
Для нивелирования риска возможных осложнений, снижения частоты рецидивов ВБНК и повышения эффективности стволовой склерооблитерации необходимо четко определить показания к данному виду лечения. Между тем анализ специальной литературы демонстрирует противоречивые взгляды флебологов на эту проблему. Так, ряд исследователей практикуют ИСКС в случае неосложненной варикозной болезни при диаметре БПВ не более 7-10 мм и отсутствии варикозной деформации ее крупных притоков [Шкатов В.А. Катетерная стволовая склерооблитерация в лечении варикозной болезни нижних конечностей: дис. … канд. мед. наук. М., 2006: 132. Донская Е.Д. Интраоперационная стволовая склерооблитерация в хирургическом лечении варикозной болезни: дис. … канд. мед. наук. М., 2008:114]. Серажитдинов А.Ш. (2002), Шаталов А.А. (2002) не исключают применение ИСКС на стадии трофических расстройств [Серажитдинов А.Ш.. Выбор оптимального метода склерооблитерации в хирургии осложненного варикоза нижних конечностей: дис. … канд. мед. наук. Новосибирск, 2002: 122. Шаталов А.А. Отдаленные результаты хирургического лечения варикозной болезни вен нижних конечностей: дис. … канд. мед. наук. Волгоград, 2002: 173]. Некоторые авторы считают допустимым диаметр ствола до 15 мм [Савельев B.C., Гологорский В.А., Кириенко А.И. Флебология. Руководство для врачей. М.: Медицина, 2001: 664], другие демонстрируют положительный результат склерооблитерации при БПВ диаметром 20 мм [A. Kanter, P. Thibault Saphenofemoral incompetence treated by ultrasound guided sclerotherapy. Dermatol Surg. 1996; 22: 648-652]. Кроме того, важными критериями отбора пациентов служат окружность и форма бедра [Шкатов В.А. Катетерная стволовая склерооблитерация в лечении варикозной болезни нижних конечностей: дис. … канд. мед. наук. М., 2006: 132]. При выраженной подкожной жировой клетчатке, при усеченной форме бедра вероятность полноценной компрессии в послеоперационном периоде минимальна. В этих случаях следует предпочесть другие способы коррекции стволового рефлюкса (флебэктомию или эндовазальную термооблитерацию).
Однако, как показывает практический опыт, даже тщательный подбор пациентов для ИСКС, соблюдение принципов и технических приемов лечебной компрессии в ряде случаев не приводят к желаемому результату. К сожалению, весьма трудно прогнозировать адекватность компрессии БПВ в послеоперационном периоде и эффективность склерооблитерации в целом. Последнее определило необходимость разработки способа прогнозирования результатов ИСКС.
В качестве прототипа использовалась модификация пробы Вальсальвы. В ее основе лежит следующий принцип: способность вены спазмироваться в ответ на раздражение (например, на введение склерозанта) предполагает сохранение эластичности ее стенки. Пациента просят сделать глубокий вдох, задержать дыхание и натужиться (напрячь мышцы брюшного пресса). При этом искусственно создается венозная гипертензия в нижних конечностях, просвет вен несколько увеличивается. В ситуации, когда при дуплексном ангиосканировании на высоте пробы Вальсальвы вена расширяется меньше чем наполовину от исходного диаметра, можно сделать вывод о выраженных дегенеративных процессах в стенке сосуда, что послужит препятствием надежной склерооблитерации [Феган Д. Варикозная болезнь. Компрессионная склеротерапия. М., 1997: 93]. Таким больным не следует выполнять флебосклерозирование, показана хирургическая коррекция стволового венозного рефлюкса или эндовазальная термическая облитерация (лазерная, радиочастотная).
К недостаткам данной функциональной пробы относится, во-первых, сложность ее правильного выполнения пациентом (особенно лицами пожилого и старческого возраста). Нарушение последовательности действий, неполноценный вдох, неспособность искусственно натужиться неизбежно приводят к искажению результатов исследования. Во-вторых, проба Вальсальвы может оказать отрицательное влияние на здоровье обследуемого. Многократные повторные, длительные пробы с натуживанием вызывают снижение сердечного выброса за счет существенного уменьшения объема крови, поступающего к сердцу, что особенно актуально для лиц с сердечнососудистыми заболеваниями. В-третьих, следует отметить, что с помощью данной функциональной пробы можно получить информацию лишь об эластичности сосудистой стенки и невозможно прогнозировать влияние лечебной компрессии на результат склерооблитерации. Между тем, согласно современным представлениям, собственно склерозирование и последующая компрессия являются равнозначными этапами флебосклерозирующего лечения ВБНК.
Нами впервые предложен способ прогнозирования результатов стволовой склерооблитерации (функциональная проба с компрессионным бандажем). Способ основан на оценке изменения диаметра вены в ответ на компрессию.
Методика выполнения пробы с компрессионным бандажем заключается в следующем. Первым этапом с помощью дуплексного ангиосканирования определяют диаметр БПВ в верхней трети бедра. Затем пациенту предлагают лечь спиной на кушетку и приподнять исследуемую нижнюю конечность на 45-60 градусов для уменьшения венозного давления (используют специальные опорные приспособления). Через 5 минут накладывают компрессионный бандаж, соответствующий таковому, используемому в послеоперационном периоде. Применяют эластичные бинты средней степени растяжимости. Спиралевидное бинтование нижней конечности осуществляют от дистальных отделов к проксимальным. Для усиления компрессии по ходу БПВ дополнительно прокладывают марлевые валики. Затем повторяют ультразвуковое ангиосканирование. Определяют диаметр БПВ после наложения бандажа. Далее вычисляют компрессируемость, т.е. способность вены уменьшаться под действием компрессии. Эта величина показывает, на сколько процентов от исходного уменьшился диаметр БПВ во время проведения пробы, т.е. компрессируемость определяют по формуле:
Х=100%-В/А* 100%, где
А - исходный диаметр БПВ;
В - диаметр БПВ после наложения компрессионного бандажа;
X - компрессируемость БПВ.
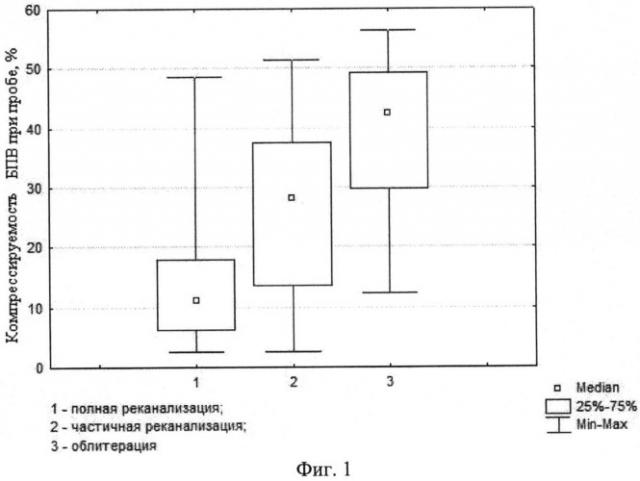
При X≥41% прогнозируют отличный или хороший результат стволовой склерооблитерации (через 1 год после вмешательства БПВ облитерирована); при X=21-40% - удовлетворительный (ствол БПВ частично проходим). В случае X≤20% прогнозируют неудовлетворительный результат ИСКС (БПВ полностью проходима).
В отличие от прототипа, методика проведения пробы, во-первых, не требует активного участия больного, исключая возможное искажение результатов на данном этапе, во-вторых, не оказывает негативного влияния на самочувствие пациента, в-третьих, данная функциональная проба носит прогностический характер, так как позволяет наглядно продемонстрировать эффект от компрессионного бандажа, являющегося неотъемлемым компонентом лечения, в конкретном клиническом случае (особенности формы бедра пациента, выраженность жировой клетчатки, способность подкожных вен к сдавлению и т.д.).
Предлагаемую функциональную пробу применяли у больных ВБНК, которым планировалось (и в последующем было проведено) склерохирургическое вмешательство. Критериями отбора пациентов для ИСКС наряду с клиническими симптомами варикозной болезни и хронической венозной недостаточности (ХВН) в нижних конечностях служили следующие ультразвуковые признаки: несостоятельность остиального клапана СФС, наличие патологического венозного рефлюкса по стволу БПВ и диаметр последней в верхней трети бедра не более 10 мм. В качестве склерозанта применяли 1,5% раствор тетрадецилсульфата натрия из расчета 1 мл раствора на участок вены длиной 10 см. Склерохирургическое вмешательство заканчивали наложением компрессионного бандажа по вышеописанной методике. Непрерывную эластическую компрессию поддерживали в течение 7 дней, после чего производили замену компрессионного валика. Через 7-10 дней после операции больным разрешали снимать бандаж на ночь. Общая продолжительность лечебной эластической компрессии после ИСКС составляла от 1,5 до 2 месяцев. В дальнейшем всем пациентам рекомендовали ношение профилактического компрессионного трикотажа.
При оценке эффективности вмешательства также ориентировались на результаты дуплексного ангиосканирования. Контрольное УЗИ вен нижних конечностей осуществляли на 7-й, 30-й день после операции, и далее с частотой 1 раз в 3 месяца. При ультразвуковом контроле, проводимом на 7-е и на 30-е сутки после склерохирургического вмешательства, у большинства больных регистрировалась сходная картина: внутренний диаметр БПВ сокращен, стенка утолщена, в просвете неоднородные включения, признаков кровотока нет. Однако через 1 год после операции обнаруживались существенные различия, позволяющие сделать вывод об эффективности ИСКС. Отличным считали результат, при котором ствол БПВ облитерирован, признаки кровотока по вене отсутствуют. Удовлетворительным признавали результат, при котором БПВ сохраняла частичную проходимость (из-за наличия внутрипросветных включений, неравномерного утолщения стенок либо вена визуализировалась фрагментарно). При обнаружении признаков полной реканализации БПВ (просвет вены полностью проходим, кровоток по стволу в полном объеме, с патологическим рефлюксом) фиксировали неудовлетворительный результат ИСКС.
В зависимости от полученных результатов функциональной пробы с компрессионным бандажем были сформированы следующие группы пациентов: 1 группа - БПВ уменьшается в диаметре на 41% и более (X≥41%), 2 группа - при пробе вена компрессируется на 21-40% (X=21-40%), 3 группа - на 20% и менее (X≤20%). С целью проведения корректного сравнения были выбраны 150 оперированных нижних конечностей (по 50 в каждой из групп) с исходной ХВН С2-3 клинических классов (Международная классификация СЕАР, 1994) и неосложненным течением послеоперационного периода. Выявили, что среди пациентов 1 группы облитерация БПВ через 1 год после ИСКС отмечена в 40 случаях (80%), частичная реканализация - в 8 (16%), полная реканализация - в 2 (4%). У больных 2 группы отличный результат был зарегистрирован в 23 наблюдениях (46%), удовлетворительный - в 21 (42%), неудовлетворительный - в 6 (12%). При компрессируемости вены на 20% и менее облитерация зафиксирована лишь на 1 конечности (2%), в остальных случаях ультразвуковой контроль выявил реканализацию БПВ: частичную в 10 случаях (20%), полную - в 39 (78%).
Статистический анализ данных проводили в пакете прикладных программ STATISTICA 7.0 (StatSoft, Inc., 2004). Для всех изучаемых признаков оценивали вид распределения. Так как большинство исследуемых показателей имеют несимметричное распределение количественных признаков, отличное от нормального, проводили интерквартильный анализ с вычислением медианы (Me) и квартилей (25%-75%), минимального и максимального значений. При сравнении двух независимых групп по количественному признаку применяли непараметрические методы проверки статистических гипотез - критерий Манна-Уитни (U-test). Для проверки равенства медиан нескольких выборок использовали критерий Краскела-Уоллиса.
Проведенный статистический анализ полученных данных выявил взаимосвязь между результатами предлагаемой функциональной пробы и эффективностью ИСКС через 1 год после вмешательства. Обнаружена высокая статистическая значимость (p<0,001) различия результатов лечения в данных группах больных. На фигуре 1 графически представлена зависимость результатов ИСКС от компрессируемости БПВ в ответ на функциональную пробу. Так, облитерация БПВ регистрируется достоверно чаще у лиц с компрессируемостью вены при пробе на 41% и более. И, наоборот, полная реканализация ствола магистральной подкожной вены через 1 год после склерохирургического вмешательства статистически значимо чаще (p<0,001) возникает у лиц с исходной недостаточной реакцией БПВ на сдавление бандажем (20% и менее). Считаем правомерным утверждать, что чем значительнее уменьшается диаметр БПВ в ответ на пробу с компрессионным бандажем, тем выше вероятность надежной стволовой склерооблитерации у данного больного. Пример 1.
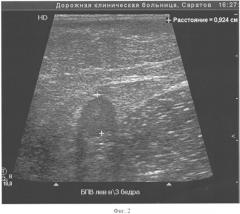
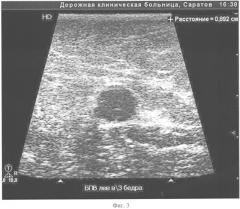
Больная 3., 44 лет, обратилась с жалобами на тяжесть, утомляемость, наличие варикозно-измененных вен на левой нижней конечности. Во время осмотра обнаружено варикозное расширение БПВ и ее притоков на левой нижней конечности, положительный симптом Гаккенбруха на уровне левого сафено-феморального соустья. Диагноз: Варикозная болезнь нижних конечностей. Клапанная недостаточность большой подкожной вены слева. ХВН С2 клинического класса. При ультразвуковом ангиосканировании в вертикальном положении выявлен патологический сафено-феморальный рефлюкс слева, диаметр БПВ в верхней трети бедра 9,2 мм. Пациентке провели пробу с компрессионным бандажем, в результате которой было отмечено уменьшение диаметра ствола вены до 8,9 мм (на 3,3% от исходного). В данной ситуации можно было бы прогнозировать недостаточную компрессию БПВ и в послеоперационном периоде и, как следствие, неудовлетворительный эффект от ИСКС в целом. На фигурах 2 и 3 представлены результаты дуплексного ангиосканирования магистральной подкожной вены в верхней трети бедра в ортостазе (фигура 2 - диаметр БПВ до, фигура 3 - после наложения компрессионного бандажа).
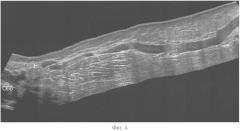
Пациентке выполнили ИСКС. Склерохирургическое вмешательство закончили наложением компрессионного бандажа. Послеоперационный период протекал без особенностей, патронаж осуществлялся по вышеописанной схеме. Через 1 год после операции больная отмечает уменьшение тяжести, утомляемости левой нижней конечности. При осмотре оперированной конечности обнаруживаются единичные варикозно-измененные притоки БПВ на бедре и голени. Во время УЗИ выявлены признаки полной реканализации БПВ (диаметр до 7,7 мм), патологический рефлюкс по стволу. На фигуре 4 представлено панорамное ультразвуковое ангиосканирование. Ствол БПВ полностью реканализован. В данном случае следует признать проведенное склерохирургическое вмешательство малоэффективным и оптимизировать дальнейшую тактику лечения.
Пример 2
Больной В., 42 лет, обратился с жалобами на тяжесть, ночные судороги, наличие варикозно-измененных вен на правой нижней конечности. Во время осмотра обнаружено варикозное расширение БПВ и ее притоков на правой нижней конечности, положительный симптом Гаккенбруха справа. Диагноз: Варикозная болезнь нижних конечностей. Клапанная недостаточность большой подкожной вены справа. ХВН С2 клинического класса. Ультразвуковое ангиосканирование выявило несостоятельность остиального клапана СФС справа, диаметр БПВ в верхней трети бедра 8,6 мм. Пациенту провели пробу с компрессионным бандажем, в результате которой было отмечено уменьшение диаметра ствола вены до 3,6 мм (на 42% от исходного). В данной ситуации можно было бы прогнозировать отличный эффект от склерохирургического вмешательства, учитывая выраженную компрессируемость БПВ в ответ на функциональную пробу. Результаты дуплексного ангиосканирования магистральной подкожной вены в верхней трети бедра представлены на фигурах 5 и 6 (фигура 5 - исходный диаметр БПВ в верхней трети бедра; фигура 6 - диаметр БПВ после наложения бандажа).
Пациенту выполнили склерохирургическое вмешательство. Операцию завершили наложением компрессионного бандажа (изображен на фигуре 7). В послеоперационном периоде строго соблюдали регламент эластической компрессии.
Через год после ИСКС больной жалоб не предъявляет. Физикальный осмотр не выявил признаков рецидива варикозной болезни, в проекции БПВ пальпируется плотный тяж. При дуплексном ангиосканировании ствол магистральной подкожной вены справа облитерирован, признаков кровотока по нему нет, притоки не расширены. На фигуре 8 представлен фрагмент облитерированного ствола БПВ на бедре правой нижней конечности. Содержимое выполнено неоднородными эхогенными массами, признаков кровотока по стволу нет. В данном случае результат склерооблитерации следует считать отличным.
Проблема качественной диагностики и грамотного лечения варикозной болезни нижних конечностей сегодня чрезвычайно актуальна ввиду широкой распространенности и социальной значимости данного заболевания. Залогом успеха в лечении этой сложной категории больных считаем индивидуальный подход к каждому пациенту. Последнее предполагает тщательный выбор оптимальной хирургической тактики в конкретном клиническом случае для достижения лучших результатов лечения. Интраоперационная стволовая катетерная склерооблитерация сегодня является эффективным, доступным методом коррекции варикозного синдрома. Однако прогнозирование хороших результатов склерохирургического вмешательства возможно при определении четких показаний к нему с учетом индивидуальных особенностей больного.
В случае выбора ИСКС в качестве способа коррекции стволового венозного рефлюкса у пациентов с ВБНК рекомендуем применять вышеописанную функциональную пробу с компрессионным бандажем. Сокращение просвета БПВ на 41% и более от исходного диаметра во время проведения пробы позволяет считать компрессию эффективной и прогнозировать хорошие результаты флебосклерооблитерации у данного больного. В случае компрессируемости исследуемой вены на 21-40% от исходного вероятен удовлетворительный эффект от ИСКС. В той ситуации, когда диаметр БПВ во время проведения пробы не изменяется или уменьшается незначительно (менее 20%), не следует ожидать адекватного сдавления склерозируемой вены и в послеоперационном периоде. В последнем случае следует отказаться от склерохирургического вмешательства.
Как видно из описания, предлагаемый способ прогнозирования результатов ИСКС является простым, доступным и объективным, не оказывает отрицательного влияния на здоровье обследуемого лица. Вместе с тем данный способ позволяет сделать достаточно точный прогноз эффективности склерохирургического вмешательства у конкретного пациента.
Прогнозирование результатов операции у больных ВБНК способствует оптимизации выбора лечебной тактики и, как следствие, ведет к снижению частоты осложнений, рецидивов заболевания, улучшению показателей качества жизни пациентов, а также уменьшению затрат на лечение и медико-социальную реабилитацию.
Способ прогнозирования результатов интраоперационной стволовой катетерной склерооблитерации большой подкожной вены бедра у больных с варикозной болезнью нижних конечностей, включающий измерение исходного диаметра большой подкожной вены в верхней трети бедра, отличающийся тем, что затем накладывают компрессионный бандаж, соответствующий послеоперационному бандажу, и определяют диаметр той же вены, вычисляют компрессируемость большой подкожной вены по формуле:Х=100%-В/А* 100%, где А - исходный диаметр БПВ;В - диаметр БПВ после наложения компрессионного бандажа;X - компрессируемость БПВ,и при ее значении 41% и более прогнозируют отличный или хороший результат склерохирургического вмешательства, при ее значении 21-40% - удовлетворительный, а при ее значении 20% и менее прогнозируют неудовлетворительный результат интраоперационной стволовой катетерной склерооблитерации большой подкожной вены бедра.