Способ динамического эндовидеоконтроля состоятельности тонкокишечного анастомоза у больных с острой абдоминальной хирургической патологией
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Формируют тонкокишечный анастомоз. Проксимальнее анастомоза на 5-6 см под кишку проводят мягкую полихлорвиниловую трубку, которую используют как фиксирующую «держалку». Через контрапертуру концы трубки выводят на переднюю брюшную стенку и фиксируют. Через разрез в параумбиликальной области устанавливают гильзу для динамического наблюдения. Первый контроль проводят через 48 часов после операции. Создают ненапряженный карбоксиперитонеум 7-8 мм рт. ст. Вводят лапароскоп. Подтягивают анастомоз за концы трубки-«держалки». Контроль повторяют с интервалом 24 часа не более двух раз. Способ обеспечивает надежный и эффективный динамический эндовидеоконтроль зоны тонкокишечного анастомоза, снижает травматичность и риск осложнений в послеоперационном периоде. 2 пр., 2 ил.
Реферат
Изобретение относится к медицине, а именно к способам динамического эндовидеоконтроля зоны тонкокишечных анастомозов у больных с острой абдоминальной хирургической патологией на предмет их состоятельности в раннем послеоперационном периоде.
Известен способ динамической лапароскопии (эндовидеоконтроля) зоны кишечных анастомозов, наложенных на фоне перитонита у больных с различной острой абдоминальной хирургической патологией (см. Сажин В.П., Федоров А.В., Сажин А.В. Эндоскопическая абдоминальная хирургия. - «ГЭОТАР-Медиа». - Москва. - 2010 - 512 с.), заключающийся в осмотре брюшной полости посредством стандартной релапароскопии с созданием карбоксиперитонеума (давление не менее 12-13 мм рт.ст.). Это наиболее близкий способ к заявленному, где используют стандартную релапароскопию с напряженным карбоксиперитонеумом.
Недостатком этого метода является необходимость общего обезболивания и создание напряженного карбоксиперитонеума (не менее 12-13 мм рт.ст.), что у больных, особенно пожилого и старческого возраста, нередко приводит к значимым нарушениям центральной гемодинамики, сердечной деятельности и функции внешнего дыхания. Также нередко зона тонкокишечного анастомоза закрывается петлями тонкой кишки, прядями большого сальника и рыхло с ними спаивается, что значительно затрудняет его визуализацию и делает его поиск длительным и травматичным.
Предлагаемый способ более просто, надежно и эффективно решает задачу динамического эндовидеоконтроля зоны тонкокишечного анастомоза у больных с острой абдоминальной хирургической патологией. Получаемый при этом технический результат состоит в повышении эффективности лечения за счет снижения травматичности исследования вследствие быстрой визуализации зоны тонкокишечного анастомоза, исключения наркозного риска, снижения риска сердечно-сосудистых и легочных осложнений, связанных с напряженным карбоксиперитонеумом.
Предлагаемый способ эндовидеоконтроля выполняется за 8-12 минут, в то время как стандартная релапароскопия требует не менее 30-40 минут.
Указанный технический результат достигается тем, что во время первой операции после наложения тонкокишечного анастомоза, через брыжейку тонкой кишки в бессосудистой зоне, проксимальней анастомоза на 5-6 см, поперечно кишке сразу под ее стенкой, проводят мягкую полихлорвиниловую трубку диаметром 5 мм, которая играет роль фиксирующей «держалки». Через контрапертуру, сделанную в непосредственной близости от анастомоза, оба конца трубки выводят на переднюю брюшную стенку, при этом длина трубки должна быть достаточной, чтобы избежать пережатия тонкой кишки. Концы трубки на передней брюшной стенке фиксируют кровоостанавливающим зажимом Бильрот. Через отдельный разрез в параумбиликальной области устанавливают гильзу для динамического наблюдения. Брюшную полость ушивают. Первую релапароскопию проводят через 48 часов, при этом для обезболивания достаточно введения промедола 2%-1,0 мл в/в. К гильзе для динамического наблюдения присоединяют насадку для газоподачи и введения лапароскопа, создают ненапряженный карбоксиперитонеум (7-8 мм рт.ст.) и вводят лапароскоп со скошенной оптикой (45°). Визуализация анастомоза осуществляют после подтягивания участка тонкой кишки с анастомозом со стороны передней брюшной стенки за концы трубки, используемой в качестве фиксирующей «держалки». Это позволяет быстро и малотравматично оценить состоятельность межкишечного анастомоза. При состоятельности анастомоза, но сохраняющейся вероятности его несостоятельности исследование повторяют с интервалом 24 часа не более двух раз.
Предлагаемый способ эндовидеоконтроля зоны тонкокишечного анастомоза у больных с острой абдоминальной хирургической патологией (острая кишечная непроходимость, ущемленные грыжи, острая сосудистая болезнь кишечника и т.д.) прост и доступен для использования хирургом-эндоскопистом любой квалификации. Способ зарекомендовал себя высокоэффективным, легким в исполнении, достоверно снижающем осложнения, случающиеся в приведенном прототипе, и с успехом может применяться у больных с целью ранней верификации несостоятельности тонкокишечных анастомозов.
Предлагаемый способ динамического эндовидеоконтроля зоны анастомоза был применен у 15 больных с острой абдоминальной хирургической патологией, у которых на фоне перитонита была выполнена резекция участка тонкой кишки с наложением тонкокишечного анастомоза. Первое исследование проводили через 48 часов от момента операции, при этом у 3(20%) больных была верифицирована несостоятельность анастомоза. У 2(13,3%) пациентов несостоятельность была обнаружена при повторном осмотре через 72 часа после операции и у 1(6,7%) больного лишь после третьего осмотра, через 96 часов после операции. Ни в одном случае не встретилось осложнений, связанных с проведением трубки через брыжейку тонкой кишки, использованием ее в качестве фиксирующей «держалки» и подтягиванием зоны анастомоза для лучшей визуализации, созданием ненапряженного карбоксиперитонеума, введением в брюшную полость лапароскопа. Также ни у одного больного не было отмечено осложнений со стороны сердечно-сосудистой и легочной систем.
Изобретение поясняется чертежами, где
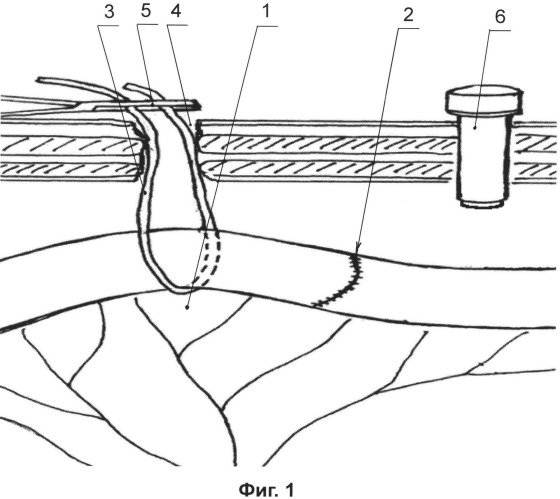
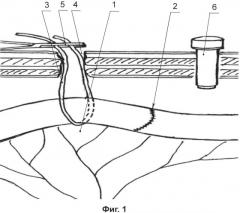
на фигуре 1 - схематично изображено проведение через брыжейку тонкой кишки полихлорвиниловой трубки диаметром 5 мм проксимальнее линии анастомоза на 5-6 см, ее выведение на переднюю брюшную стенку через контрапертуру и фиксация зажимом Бильрота, установка гильзы для динамического наблюдения через переднюю брюшную стенку.
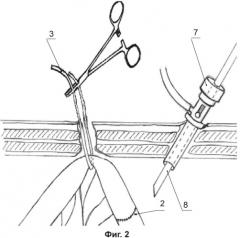
На фигуре 2 - показано подтягивание петли тонкой кишки с анастомозом за трубку, играющую роль фиксирующей «держалки», визуализация зоны анастомоза с помощью лапароскопа, введенного в брюшную полость через гильзу для динамического наблюдения с насадкой для газоподачи и введения лапароскопа.
Способ эндовидеоконтроля состоятельности тонкокишечного анастомоза у больных с острой абдоминальной хирургической патологией осуществляют следующим образом.
Во время первой операции после наложения тонкокишечного анастомоза, через брыжейку тонкой кишки в бессосудистой зоне 1, проксимальней анастомоза 2 на 5-6 см, сразу под кишечной стенкой, проводят мягкую полихлорвиниловую трубку 3 диаметром 5 мм, которая играет роль фиксирующей «держалки». Через контрапертуру 4, сделанную в непосредственной близости от анастомоза, оба конца трубки выводят на переднюю брюшную стенку, где концы трубки фиксируют кровоостанавливающим зажимом Бильрот 5. Через отдельный разрез в параумбиликальной области устанавливают гильзу для динамического наблюдения 6. Первый динамический эндовидеоконтроль выполняют через 48 часов после операции, к гильзе для динамического наблюдения 6 присоединяют насадку для газоподачи и введения лапароскопа 7, создают ненапряженный карбоксиперитонеум (7-8 мм рт.ст.) и вводят лапароскоп 8 со скошенной оптикой (45°). Визуализацию анастомоза 2 осуществляют после подтягивания участка тонкой кишки с анастомозом со стороны передней брюшной стенки за концы трубки 3, используемой в качестве фиксирующей «держалки». При состоятельности анастомоза, но сохраняющейся вероятности его несостоятельности, исследование повторяют с интервалом 24 часа не более двух раз.
Клинический пример 1
В качестве иллюстрации приводим пример. Больная С., 72 г., история болезни №1696, поступила в ГУЗ КБ №5 22.05.12. с диагнозом: Спаечная болезнь брюшной полости? Острая кишечная непроходимость? Сопутствующий: ИБС. Постинфарктный кардиосклероз. Стенокардия напряжения. Функциональный класс 2. ХОБЛ. Дыхательная недостаточность I. В 2010 году была оперирована срединным доступом по поводу прободной язвы желудка.
Заболела остро, за 36 часов до поступления, когда появились схваткообразные боли в животе, перестали отходить газы и стул. За медицинской помощью не обращалась, самостоятельно принимала но-шпу. Боли не проходили, приняли постоянный характер, появилась тошнота, была 3-х кратная рвота. Доставлена СМП в стационар, госпитализирована в хирургическое отделение. Диагноз острой кишечной непроходимости подтвержден рентгенологически (пневматоз, чаши Клойбера). После 2-х часовой предоперационной подготовки в экстренном порядке под эндотрахеальным наркозом выполнена срединная лапаротомия. При ревизии брюшной полости выявлен выраженный спаечный процесс, на расстоянии 80 см от илеоцекального угла петля тонкой кишки завернута на 180° и пережимается вместе с брыжейкой «шнуровидной» спайкой. Приводящая петля тонкой кишки расширена до 5 см, отводящая спавшаяся. Ущемленная петля тонкой кишки протяженностью 30 см, темно-вишневого цвета, стенка утолщена в налете фибрина, в малом тазу 200 мл мутного выпота с неприятным запахом. Выполнен адгезиолизис. Выпот осушен. Ущемленная петля тонкой кишки признана нежизнеспособной, выполнена резекция этого участка тонкой кишки с анастомозом «бок в бок» 2-х рядным капроновым швом. Брюшная полость промыта раствором фурациллина. Интестинальный зонд провести не удалось вследствие выраженного спаечного процесса в верхних этажах брюшной полости. В бессосудистом месте брыжейки тонкой кишки, вблизи ее стенки, на 5 см проксимальнее анастомоза проведена мягкая полихлорвиниловая трубка диаметром 5 мм, играющая роль фиксирующей «держалки». Последняя выведена в правом мезагастрии через контрапертуру и фиксирована кровоостанавливающим зажимом Бильрота. В параумбиликальной области слева установлена гильза для динамического наблюдения. Брюшная полость дренирована улавливающими трубками, срединная рана ушита.
В послеоперационном периоде состояние больной тяжелое, стабильное. Живот не вздут, мягкий, кишечные шумы единичны. По желудочному зонду до 500 мл зеленоватого отделяемого за сутки. Учитывая, что межкишечный анастомоз наложен на фоне перитонита и измененной тонкой кишки, имеется высокий риск его несостоятельности, в связи с чем через 48 часов после операции больной выполнен эндовидеоконтроль зоны межкишечного анастомоза. Пациентке в качестве обезболивания был введен раствор промедола 2%-1,0 в/в, к гильзе для динамического наблюдения присоединена насадка для газоподачи и введения лапароскопа, создан ненапряженный карбоксиперитонеум (7-8 мм рт.ст.) и в брюшную полость введен лапароскоп. Петля тонкой кишки с анастомозом подтянута фиксирующей трубкой «держалкой». Анастомоз осмотрен, признан состоятельным. Десуфляция газа. Повязки. Диагностическая манипуляция заняла 8 минут. Больная переведена в палату. Динамический эндовидеоконтроль повторялся через 72 часа и 96 часов после операции. Анастомоз признан состоятельным. Пассаж по кишечнику полностью восстановился. Фиксирующая трубка «держалка» и гильза для динамического эндовидеоконтроля удалены. Заживление послеоперационной раны per prima. На 9 сутки после операции кожные швы сняты. Через 12 дней после операции больная выписана в удовлетворительном состоянии.
Клинический пример 2
Больной П., 76 л., история болезни №1486, поступил в ГУЗ КБ №5 12.02.13. с диагнозом: Острая сосудистая болезнь кишечника? Перфорация полого органа? Перитонит. Сопутствующий: ИБС. Постинфарктный кардиосклероз. Стенокардия напряжения. Функциональный класс 2. Мерцательная аритмия, тахиформа. Артериальная гипертензия 3, риск 4.
Заболел остро, за 48 часов до поступления, когда без видимых причин появились боли в верхних отделах живота, с течением времени присоединилась тошнота, трижды рвота. За медицинской помощью не обращался еще в течение суток, лишь когда боли приняли интенсивный характер и распространились на весь живот, вызвал скорую помощь, которой был доставлен в стационар, осмотрен хирургом, госпитализирован в хирургическое отделение. Выполнено УЗИ органов брюшной полости, которое показало наличие свободной жидкости в брюшной полости. После 2-х часовой предоперационной подготовки в экстренном порядке под эндотрахеальным наркозом выполнена срединная лапаротомия. При ревизии брюшной полости в отлогих местах около 400 мл мутной жидкости с примесью желчи. Париетальная брюшина и петли тонкой кишки гиперемированны, с налетом единичных нитей фибрина. В тонкой кишке на расстоянии 70 см от связки Трейца определяется перфорация ее стенки диаметром 1,0 см, причиной которой послужил пищевой безоар. Выше препятствия кишка расширена до 3,0 см, ниже спавшаяся.
Диагноз: Острая обтурационная тонкокишечная непроходимость (пищевой безоар). Перфорация тонкой кишки. Распространенный серозно-гнойный перитонит. Выполнена резекция этого участка тонкой кишки с анастомозом «конец в конец» 2-х рядным капроновым швом. Брюшная полость промыта раствором фурациллина. В бессосудистом месте брыжейки тонкой кишки, вблизи ее стенки, на 5 см проксимальнее анастомоза проведена мягкая полихлорвиниловая трубка диаметром 5 мм, играющая роль фиксирующей «держалки». Концы трубки выведены в левом мезагастрии через контрапертуру и на передней брюшной стенке фиксированы кровоостанавливающим зажимом Бильрота. В параумбиликальной области слева установлена гильза для динамического наблюдения. Брюшная полость дренирована улавливающими трубками, срединная рана ушита.
В послеоперационном периоде состояние больного тяжелое, стабильное. Живот не вздут, болезнен по ходу послеоперационной раны, мягкий, кишечные шумы единичны. По желудочному зонду до 600 мл зеленоватого отделяемого за сутки. Учитывая, что межкишечный анастомоз наложен на фоне серозно-гнойного перитонита и измененной тонкой кишки, имеется высокий риск его несостоятельности, в связи с чем, через 48 часов после операции пациенту был выполнен эндовидеоконтроль зоны межкишечного анастомоза. Больному в качестве обезболивания был введен раствор промедола 2%-1,0 в/в, к гильзе для динамического наблюдения присоединена насадка для газоподачи и введения лапароскопа, создан ненапряженный карбоксиперитонеум (7-8 мм рт.ст.) и в брюшную полость введен лапароскоп. Петля тонкой кишки с анастомозом подтянута фиксирующей трубкой «держалкой». Анастомоз осмотрен, признан состоятельным. Десуфляция газа. Повязки. Диагностическая манипуляция заняла 10 минут. Динамический эндовидеоконтроль повторили через 24 часа. Также к гильзе для динамического наблюдения была присоединена насадка для газоподачи и введения лапароскопа, создан ненапряженный карбоксиперитонеум (7-8 мм рт.ст.) и в брюшную полость введен лапароскоп. В брюшной полости небольшое количество мутной жидкости с примесью желчи. Петля тонкой кишки с анастомозом подтянута фиксирующей трубкой «держалкой». Анастомоз осмотрен, обнаружено подтекание кишечного содержимого между швами, диагностирована несостоятельность анастомоза. Под эндотрахеальным наркозом выполнена релапаротомия и ререзекция тонкой кишки. Брюшная полость промыта антисептиками. Отступя от линии анастомоза на 6 см, через брыжейку под стенку кишки вновь заведена фиксирующая трубка «держалка», и ее концы выведены на переднюю брюшную стенку через прежнюю контрапертуру и фиксированы на коже зажимом Бильрота. Срединная рана ушита. Динамический эндовидеоконтроль повторили через 48 и 72 ч после ререзекции, анастомоз состоятелен. Пассаж по кишечнику полностью восстановился. Фиксирующая трубка «держалка» и гильза для динамического наблюдения удалены. Заживление послеоперационной раны per prima, швы сняты. На 14 сутки после повторной операции больной выписан в удовлетворительном состоянии.
Способ динамического эндовидеоконтроля состоятельности тонкокишечного анастомоза у больных с острой абдоминальной хирургической патологией включает в себя выполнение стандартной релапароскопии с созданием напряженного карбоксиперитонеума с давлением не менее 12-13 мм рт.ст., отличающийся тем, что во время первой операции после наложения тонкокишечного анастомоза, через брыжейку тонкой кишки в бессосудистой зоне, проксимальнее анастомоза на 5-6 см, поперечно кишке стразу под ее стенкой, проводят мягкую полихлорвиниловую трубку диаметром 5 мм, которая играет роль фиксирующей «держалки», затем через контраппертуру, сделанную в непосредственной близости от анастомоза, оба конца трубки выводят на переднюю брюшную стенку, где концы трубки фиксируют кровоостанавливающим зажимом Бильрот, затем через отдельный разрез в параумбиликальной области устанавливают гильзу для динамического наблюдения, первый динамический эндовидеоконтроль выполняют через 48 часов после операции, к гильзе для динамического наблюдения присоединяют насадку для газоподачи и введения лапароскопа, создают ненапряженный карбоксиперитонеум 7-8 мм рт.ст. и вводят лапароскоп со скошенной оптикой 45°, визуализацию анастомоза осуществляют после подтягивания участка тонкой кишки с анастомозом со стороны передней брюшной стенки за концы трубки, используемой в качестве фиксирующей «держалки», при состоятельности анастомоза, но сохраняющейся вероятности его несостоятельности исследование повторяют с интервалом 24 часа не более двух раз.