Способ лечения синдрома "сухого глаза"
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к офтальмологии, и может быть использовано для комбинированного фармако-физиотерапевтического лечения синдрома «сухого глаза» на фоне дисфункции мейбомиевых желез. Для этого проводят терапевтическую гигиену краев век. Инстиллируют слезозамещающие капли. Воздействуют на поверхность открытого глаза спекл-полем лазера с длиной волны 650 нм, диаметром пятна 45 мм, плотностью мощности излучения 0,1±0,03 мВт/см2. Причем в 1-й день воздействуют спекл-полем с частотой модуляции 0,38 Гц в течение 3-х мин, во 2-й день -1,12 Гц в течение 4-х мин. В 3-й день воздействуют с частотой модуляции 1,88 Гц в течение 5 мин, в 4-й день -2,62 Гц в течение 6 мин, в 5-й день - 3,38 Гц в течение 7 мин, в 6-й день - 4,2 Гц в течение 8 мин, в 7-й день - 4,2 Гц в течение мин, на 8-й, 9-й и 10-й дни - 4,2 Гц в течение 10 мин. Способ повышает эффективность и сокращает сроки лечения за счет влияния лазерного облучения, в результате которого активизируется репаративная регенерация поврежденных тканей, стимулируется работа мейбомиевых желез и местный иммунитет. 2 пр., 4 табл.
Реферат
Изобретение относится к медицине, а именно к офтальмологии, предназначено для комбинированного фармако-физиотерапевтического лечения синдрома «сухого глаза» на фоне дисфункции мейбомиевых желез.
По данным ряда авторов, дисфункция мейбомиевых желез (ДМЖ) сопровождается развитием синдрома «сухого глаза» (ССГ), который выявляется у 87% больных с блефароконьюнктивитами [Майчук Ю.Ф. Блефариты. Современная лекарственная терапия. Краткое пособие для врачей. М. - 2013. - 24 с.]. На сегодняшний день основным методом лечения синдрома «сухого глаза» являются слезозамещающие препараты, не оказывающие должного влияния на работоспособность мейбомиевых желез. Сочетание хронических блефаритов с синдромом «сухого глаза» связано с дисбалансом между водной и жировой составляющими слезной пленки, что приводит к повышенному ее испарению. Поэтому подход к лечению ССГ должен быть комплексным, направленным не только на восполнение слезопродукции, но и на усиление работы мейбомиевых желез, а также на максимальную стабилизацию слезной пленки от испарения.
Ближайшим аналогом предлагаемого изобретения является способ лечения синдрома «сухого глаза» на фоне дисфункции мейбомиевых желез с применением терапевтической гигиены краев век и слезозамещающих капель [С.В. Янченко, А.И. Еременко, З.Ж. аль Рашид Оптимизация терапии возрастной формы синдрома «сухого глаза» в условиях дисфункции мейбомиевых желез // Кубанский научный медицинский вестник. - 2011. - №1. - С.136-138.]. Недостатком данного способа является его длительность (до 8 недель).
Задача предлагаемого изобретения состоит в разработке способа лечения синдрома «сухого глаза», позволяющего сократить сроки терапии и повысить эффективность лечения, а именно повышение стабильности слезной пленки, уменьшение показателя ксероза роговицы и конъюнктивы и улучшение работы мейбомиевых желез.
Технический результат предлагаемого изобретения состоит в сокращении сроков восстановления функционального состояния мейбомиевых желез, снижения вязкости секрета и возобновления липидного слоя слезной пленки и ее стабилизации.
Поставленная задача решается тем, что дополнительно к инсталляции слезозамещающих капель и терапевтической гигиене краев век на экспонируемую поверхность глазного яблока открытого глаза и края век воздействуют спекл-полем лазера с длиной волны 650 нм (приставка «Рубин» к аппарату «АМО-АТОС», производства ОАО «Трима», Саратов). Известно, что лечебный эффект основан на фотостимулирующем, иммуностимулирующем, противовоспалительном, рассасывающем, бактерицидном, нейротротропном действии лазерного излучения в виде спекл-поля [Каменских Т.Г., Житинев В.М., Райгородский Ю.М. и др. Устройство-приставка офтальмотерапевтическая для воздействия спекл-полем «Рубин». Руководство по эксплуатации [Электронный ресурс]. Систем. требования: Adobe Acrobat Reader. - URL: http://www.trima.ru/medicine/pdf/pas_rubin.pdf (дата обращения 07.03.2014 г.)]. Красный цвет проникает в биологические ткани на глубину порядка 25 мм, поглощаясь преимущественно ферментами (каталаза, церулоплазин), а также хромотоформными группами белковых молекул и частично кислородом эпидермиса и собственно кожи (дермы). Около 25% падающей энергии доходит до подкожной жировой клетчатки. При воздействии на локальные кожные зоны красный цвет изменяет местную температуру в облученных тканях, вызывает расширение сосудов, увеличение скорости кровотока, что проявляется легкой гиперемией. Он повышает тонус поперечнополосатой и гладкой мускулатуры, стимулирует созревание коллагеновых структур. Отмечается выраженная стимуляция иммунитета и эритропоэза. Кроме того, красный цвет активизирует репаративную регенерацию поврежденных тканей, что используется для более быстрого заживления раневых и язвенных дефектов кожи и слизистых оболочек.
Нами впервые разработан способ лечения синдрома «сухого глаза» на фоне дисфункции мейбомиевых желез, включающий инсталляцию слезозамещающих капель, терапевтическую гигиену краев век и физиотерапевтическое воздействие спекл-полем лазера с длиной волны 650 нм (приставка «Рубин» к аппарату «АМО-АТОС»).
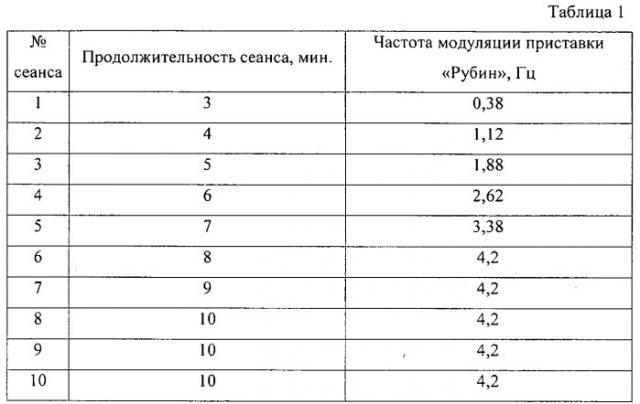
Способ осуществляется следующим образом. Лазерную стимуляцию проводят с постепенным увеличением частоты модуляции и продолжительности процедуры. Курс лечения составляет 7-10 сеансов в зависимости от степени выраженности синдрома «сухого глаза» и дисфункции мейбомиевых желез, продолжительность сеанса - от 3 до 10 минут, частота модуляции находится в интервале 0,38-4,2 Гц, диаметр пятна спекл-поля 45 мм, плотность мощности излучения 0,1±0,03 мВт/см2. Приставку «Рубин» (приставка к аппарату «АМО-АТОС») устанавливают на уровне глаз, скорректировав положение основного тубуса по высоте и углу, ориентируясь на наиболее комфортное восприятие пациентом спекл-поля. Пациент касается лицом резинового уплотнителя края дополнительного тубуса. Во время проведения процедуры пациент находится с открытыми глазами.
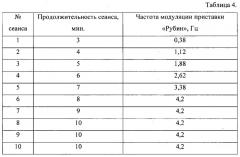
Нами установлено, что максимальный терапевтический эффект достигается при частоте модуляции приставки «Рубин» 4,2 Гц. Однако частоту модуляции и продолжительность сеанса необходимо увеличивать постепенно в целях адаптации пациента к низкоинтенсивному лазерному излучению спекл-поля. В связи с этим продолжительность первого сеанса составляет 3 минуты, при этом частота модуляции спекл-поля равна 0,38 Гц. На каждом последующем сеансе время воздействия увеличивают на 1 минуту, максимально до 10 минут. Частоту модуляции и продолжительность сеанса устанавливают по следующей схеме, представленной в таблице 1.
Сеансы физиотерапевтического лечения на приставке «Рубин» проводят ежедневно после проведения утренней терапевтической гигиены краев век.
Терапевтическая гигиена краев век проводится утром и вечером с целью опорожнения выводных протоков мейбомиевых желез от видоизмененного липидного секрета и улучшения обменных процессов в тканях век. Инсталляции слезозамещающего препарата проводятся по 1-2 капле 3-6 раз в день (частота зависит от времени возобновления дискомфорта).
Все элементы предложенного способа комплексного лечения (инсталляции слезозамещающего препарата, терапевтическая гигиена краев век и физиолечение) начинаются одновременно, с первого дня проведения терапии.
Для изучения эффективности предлагаемого способа была сформирована группа из 30 человек (60 глаз) с синдромом «сухого глаза» на фоне хронического мейбомиевого блефарита. Пациенты методом рандомизации были разделены на две группы, равноценные по клиническим признакам.
Основная группа (20 человек) получала лечение по заявленному способу. Пациенты группы сравнения получали только терапевтическую гигиену краев век и инсталляции слезозамещающего препарата. Гигиена краев век проводилась с применением «Блефарогеля-1» дважды в день (утром и вечером), инсталляции слезозамещающего препарата «Систейн Баланс» осуществляли по 1-2 капли 3-8 раз в зависимости от времени возобновления дискомфорта.
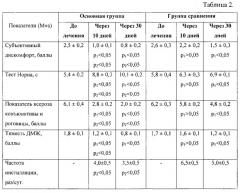
Эффективность комплексного лечения оценивали на основании динамики субъективных и объективных симптомов пациентов по интегральному показателю субъективного дискомфорта (по Бржескому В.В., Сомову Е.Е., 2003) и результатов функциональных проб: определения времени разрыва слезной пленки (по M.S. Norn, 1969), компрессионного теста (по Norn М.С., 1994, в модификации Korb D.R., 2002) и показателя ксероза конъюнктивы и роговицы (по методике Bijsterveld O.P., 1969). Дополнительно анализировалась частота инсталляции слезозамещающих препаратов (табл.2).
Примечание: p1 - достоверность отличия от состояния до лечения; p2 - достоверность отличия основной группы от группы сравнения.
Применение указанной схемы лечения у пациентов основной группы позволило достигнуть более выраженной редукции субъективного дискомфорта, более значимого уменьшения выраженности объективных признаков синдрома «сухого глаза» уже к 10 дню от начала терапии, а также снижения частоты инсталляции слезозамещающего препарата. У пациентов группы сравнения статистически достоверное улучшение состояния роговицы и конъюнктивы было зафиксировано только к 30 дню (p<0,05).
Клинический пример 1.
Больная C., возраст 49 лет.
Жалобы: дискомфорт в глазах, слипание и отек век, краснота, светобоязнь, слезотечение, жжение. Указанные симптомы беспокоят пациентку в течение 5 месяцев. Биомикроскопически определялись незначительная гиперемия век, утолщение их краев, закупоренные мейбомиевые железы, наличие пенистого отделяемого. Со стороны конъюнктивы отмечалась разрыхленность, тенденция к образованию складок.
Диагноз: синдром «сухого глаза», мейбомиевый блефарит OU.
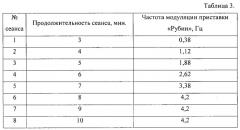
Было назначено лечение по заявленному способу (ежедневные инсталляции слезозамещающего препарата «Систейн Баланс» по 1-2 капли 3-8 раз в зависимости от времени возобновления дискомфорта, терапевтическая гигиена краев век с «Блефарогелем-1» утром и вечером и физиотерапевтическое воздействие спекл-полем приставки «Рубин»). Курс аппаратного лечения составил 8 сеансов (табл.3), в результате был достигнут ожидаемый терапевтический эффект.
После проведенного курса лечения проявления синдрома «сухого глаза» и мейбомиевого блефарита значительно уменьшились. Было отмечено снижение показателей субъективного дискомфорта с 2,3 до 0,9 баллов, ксероза роговицы с 6,0 до 2,8 баллов, а также времени разрыва слезной пленки с 5,6 до 9,8 секунд. Отмечалось значимое улучшение состояния век, протоки мейбомиевых желез свободно опорожнялись. Необходимость применения слезозамещающей терапии снизилась с 6 до 2 раз в сутки. При повторном осмотре через 5 недель негативных изменений в состоянии глаз пациентки отмечено не было. Осложнений после лечения не зарегистрировано.
Клинический пример 2.
Больной В., возраст 60 лет.
Жалобы: в течение трех лет отмечаются жалобы на сухость, чувство инородного тела, жжение, светобоязнь. Неоднократно проводилось лечение антибактериальными, противовоспалительными и слезозамещающими препаратами. Эффект от лечения был непродолжителен. Биомикроскопия показала, что края век гиперемированы, отечны, мейбомиевые железы закупорены. Ресничный край века рубцово изменен, конъюнктива гиперемирована. При окрашивании лиссаминовым зеленым наблюдалось точечное прокрашивание роговицы и конъюнктивы.
Диагноз: синдром «сухого глаза» средней тяжести, мейбомиевый блефарит OU.
Было назначено лечение по заявленному способу (ежедневные инсталляции слезозамещающего препарата «Систейн Баланс» по 1-2 капли 3-8 раз в зависимости от времени возобновления дискомфорта, терапевтическая гигиена краев век с «Блефарогелем-1» утром и вечером и физиотерапевтическое воздействие спекл-полем приставки «Рубин»). Курс аппаратного лечения составил 10 сеансов (табл.4), в результате был достигнут ожидаемый терапевтический эффект.
Проведенное лечение позволило улучшить состояние век, способствовало регенерации роговицы и конъюнктивы. Было зарегистрировано повышение функциональной активности мейбомиевых желез (снижение тяжести ДМЖ по результатам компрессионного теста с 1,9 до 1,1 баллов к 10 дню от начала терапии). При визуальном осмотре об этом свидетельствовало снижение количества «эпителиальных пробок» в устьях протоков мейбомиевых желез, снижение вязкости секрета и облегчение его эвакуации. Время разрыва слезной пленки увеличилось с 5,6 до 9,5 секунд к 10 дню от начала терапии. Нормализация состояния век и слезной пленки позволила достигнуть снижения показателя ксероза роговицы и конъюнктивы на 3,5 балла, что привело к уменьшению показателя интегрального дискомфорта на 2 балла. Указанные положительные изменения позволили уменьшить число инсталляций слезозамещающего препарата с 8 до 3 раз в сутки к 10 дню лечения. Через 30 дней отрицательной динамики зарегистрировано не было, что свидетельствует о длительном периоде компенсации процесса. Осложнений после лечения не отмечено.
Преимуществом предлагаемого способа лечения является сокращение сроков терапии за счет повышения эффективности лечения благодаря воздействию лазерного излучения, в результате которого активизируется репаративная регенерация поврежденных тканей, стимулируется местный иммунитет. Кроме того, прибор безопасен в использовании, отсутствует необходимость изготовления к нему дополнительных приспособлений.
Таким образом, заявленный способ лечения синдрома «сухого глаза» в короткие сроки усиливает репаративные процессы роговицы и конъюнктивы, улучшает функциональное состояние мейбомиевых желез, увеличивает стабильность прероговичной слезной пленки, а также значительно снижает симптомы синдрома «сухого глаза» на фоне дисфункции мейбомиевых желез.
Способ лечения синдрома «сухого глаза», включающий инстилляцию слезозамещающих капель, терапевтическую гигиену краев век, отличающийся тем, что дополнительно воздействуют спекл-полем лазера длиной волны 650 нм, диаметром пятна спекл-поля 45 мм и плотностью мощности излучения 0,1±0,03 мВт/см2 на поверхность глазного яблока открытого глаза, причем в 1-й день воздействуют спекл-полем с частотой модуляции 0,38 Гц в течение 3 минут, во 2-й день - 1,12 Гц в течение 4 минут, в 3-й день - 1,88 Гц в течение 5 минут, в 4-й день - 2,62 Гц в течение 6 минут, в 5-й день - 3,38 Гц в течение 7 минут, в 6-й день - 4,2 Гц в течение 8 минут, в 7-й день - 4,2 Гц в течение 9 минут, в 8-й, 9-й и 10-й дни - 4,2 Гц в течение 10 минут.