Способ лечения глазной поверхности при синдроме "сухого глаза"
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к офтальмологии, и может быть использовано для лечения нарушений функций слезопродуцирующей системы при синдроме «сухого глаза». На фоне слезозаместительной терапии осуществляют воздействие ультрафиолетовым излучением с помощью аппарата для полихроматической светоимпульсной терапии. Экспозиция составляет по 10 световых импульсов на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии ежедневно. На курс - 8-10 процедур, дважды в год с интервалом в 6 месяцев. После окончания курса физиотерапевтических процедур слезозаместительную терапию продолжают, сократив количество инсталляций до 1-2 раз в день. Способ позволяет увеличить слезопродукцию за счет нормализации гемодинамики большой слезной железы и улучшения микроциркуляции конъюнктивы, иммуностимулирующего и противовоспалительного воздействия УФО. 4 табл., 2 пр.
Реферат
Предлагаемое изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для лечения нарушений функций слезопродуцирующей системы при синдроме «сухого глаза».
Высокая социальная значимость изменений глазной поверхности (ИГП) обусловлена устойчивой тенденцией к увеличению распространенности данной патологии во всех странах мира в течение нескольких последних десятилетий. Наиболее распространенным вариантом ИГП является роговично-конъюнктивальный ксероз или так называемый синдром сухого глаза (ССГ). Развитие ИГП по типу ССГ связано с нарушением слезообразования и повреждением тканей поверхности глаза вследствие воздействия множественных факторов риска: техногенной нагрузки, экологической обстановки, глобальных изменений климата, хронических воспалительных и сосудистых поражений органа зрения. ССГ характеризуется стойким дискомфортом, снижением работоспособности, ухудшением качества жизни, а при отсутствии адекватной терапии - стойким снижением зрительных функций.
По данным популяционных исследований, проводившихся на кафедре глазных болезней ГБОУ ВПО КубГМУ Минздрава России в 2006-2010 гг., наиболее часто диагностировались изменения глазной поверхности, обусловленные хроническим воспалением век (воспалительный вариант ИГП или блефароконъюнктивальная форма ССГ) и хроническим глазным ишемическим синдромом, проявляющимся нарушением кровообращения в органе зрения (ишемический вариант ИГП).
Вместе с тем, по свидетельству отечественных и зарубежных авторов, проблема терапии изменений глазной поверхности все еще далека от своего оптимального решения [Янченко С.В. Возрастная форма «сухого глаза»: заболеваемость, факторы риска, роль хронического глазного ишемического синдрома // Фундаментальные исследования. - 2010. - №9. - С.7-13].
Известным способом лечебного воздействия на морфофункциональное состояние слезопродуцирующей системы в условиях ССГ является заместительная терапия препаратами искусственной слезы [Aragona P., Papa V., Micali A. et al. Long term treatment with sodium hyaluronate containing artificial tears reduces ocular surface damage in patients with dry eye // Br. J. of Ophthalmol. - 2002. - №2. - P. 181-184]. Уменьшение выраженности нарушений слезопродуцирующей системы в рамках данного подхода достигается путем проведения пожизненной слезозаместительной терапии, включающей от 4 до 8 и более инсталляций глазных капель в течение суток.
Недостатки указанного лечебного воздействия: симптоматический характер терапии (отсутствие патогенетической направленности); неудобство режима инсталляций глазных капель; эпителиотоксическое воздействие консервантов глазных капель; риск развития медикаментозной аллергии (учитывая длительность воздействия); значительные расходы на проведение терапии.
Следует особо отметить, что заявителями не выявлены способы, направленные на нормализацию морфофункционального состояния слезопродуцирующей системы в условиях ССГ.
За ближайший аналог принят способ терапии препаратом на основе декстрана и гидроксипропилметилцеллюлозы («Натуральная слеза») - инстилляции 4-8 раз в сутки в оба глаза. Кратность инсталляций в процессе лечения определяется самим пациентом исходя из выраженности субъективных проявлений ССГ.
К недостаткам терапии следует отнести ее симптоматический характер при отсутствии патогенетической направленности воздействия; неудобство режима инсталляций глазных капель и эпителиотоксическое воздействие консервантов, входящих в их состав; риск развития медикаментозной аллергии (учитывая длительность воздействия); значительные расходы на проведение терапии.
Задачи:
1. Сократить кратность инстилляции слезозаместительного препарата.
2. Свести к минимуму риск развития медикаментозной аллергии и эпителиотоксического воздействия консерванта, содержащегося в слезозаместительном препарате.
3. Нормализовать функциональное состояние слезопродуцирующей системы путем увеличения объема слезопродукции.
4. Оптимизировать медико-социальную реабилитацию и улучшить качество жизни пациентов с нарушениями функций слезопродуцирующей системы.
5. Повысить эффективность терапии и качество реабилитации пациентов с ИГП.
Сущность изобретения заключается в том, что после предварительной оценки офтальмологического статуса пациенту проводят физиотерапевтическую процедуру неинвазивного воздействия на кровь ультрафиолетовым излучением с помощью, например, аппарата «Экосвет 1». Процедура выполняется по стандартной методике с экспозицией 10 световых импульсов на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии (при условии, что участок кожи в зоне воздействия не поврежден), ежедневно, на курс - 8-10 процедур, дважды в год с интервалом в 6 месяцев, причем после окончания курса физиотерапевтических процедур слезозаместительную терапию продолжают, сократив количество инсталляций до 1-2 раз в день.
Техническим результатом изобретения является применение немедикаментозного и атравматичного способа реабилитации пациентов ИГП по типу ССГ.
Лечебный эффект развивается вследствие нормализации гемодинамики большой слезной железы и улучшения микроциркуляции конъюнктивы, что влечет за собой увеличение слезопродукции. Это достигается за счет влияния полихроматической светоимпульсной терапии (ПСИТ) при использовании, в частности, аппарата «Экосвет 1» на иммунные и метаболические процессы, а также иммуностимулирующим и противовоспалительным воздействием ультрафиолетового облучения.
Указанное воздействие позволяет нормализовать функциональное состояние слезопродуцирующей системы (увеличить объем слезопродукции). Необходимо отметить, что разработанный способ позволяет оказывать лечебное воздействие на большую слезную железу.
Также предлагаемый способ позволяет оптимизировать медико-социальную реабилитацию данной категории пациентов путем устранения недостатков ближайшего аналога, а именно нормализовать режим инсталляционной терапии (сократить необходимое число закапываний искусственной слезы до 2-3 раз в сутки), минимизировать риск эпителиотоксического воздействия консерванта и развития медикаментозной аллергии, сократить расходы пациентов на заместительную терапию.
Способ осуществляют следующим образом. После предварительной оценки офтальмологического статуса, оценки субъективных симптомов ИГЛ (по Бржескому В.В., 2003; баллы 4-балльной шкалы), их функциональных проявлений (тест Ширмера-1; тест Норна; оценка активности мейбомиевых желез путем выражения их дисфункции в баллах) и объективных признаков (показатель ксероза, индекс слезного мениска, конъюнктивальный индекс) пациенту проводят физиотерапевтическую процедуру неинвазивного воздействия на кровь ультрафиолетовым излучением с помощью аппарата «Экосвет 1». Процедуру выполняют по стандартной методике с экспозицией по 10 световых импульсов (аппарат обеспечивает заданное количество импульсов автоматически) на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии (при условии, что участок кожи в зоне воздействия не поврежден), ежедневно, на курс - 8-10 процедур, дважды в год с интервалом в 6 месяцев, причем после окончания курса физиотерапевтических процедур слезозаместительную терапию продолжают по симптоматическим показаниям.
Способ апробирован в условиях клиники. В апробацию способа были включены 30 человек (60 глаз) - 12 мужчин, 18 женщин пожилого возраста (согласно классификации возрастных периодов ВОЗ) с ИГЛ по типу ССГ.
Для оценки эффективности терапии пациенты были разделены на две группы: 1 группа - пациенты получали только традиционную терапию (слезозамещение офтальмологическим раствором на основе декстрана и гидроксипропилметилцеллюлозы («Натуральная слеза»), по 1-2 капле в оба глаза, 4-8 инстилляций в сутки) - 15 человек (30 глаз); 2 группа - пациенты получали традиционную терапию (слезозамещение) и неинвазивное воздействие на кровь ультрафиолетовым излучением - 15 человек (30 глаз).
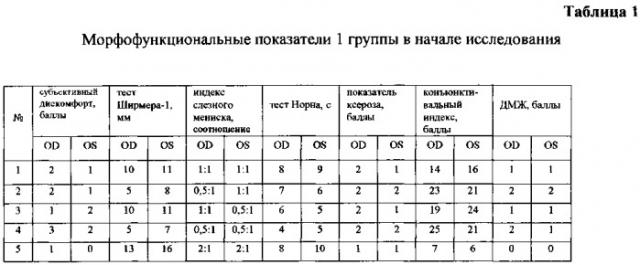
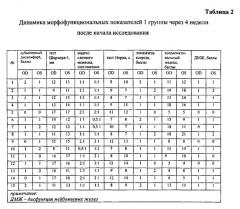
Сравнительная оценка изменений морфофункциональных показателей состояния органов слезопродукции при ССГ на фоне проводимого лечения в 1 группе приведена в таблицах №1 и №2.
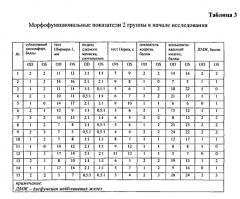
Сравнительная оценка изменений морфофункциональных показателей состояния органов слезопродукции при ССГ на фоне проводимого лечения во 2 группе приведена в таблицах №3 и №4.
Как представлено в таблице 4, в группе 2 отмечалось быстрое, по сравнению с пациентами группы 1, купирование субъективных проявлений ИГП. По всей видимости, выраженное купирование симптомов ИГП у пациентов группы 2 было связано со стабилизацией слезной пленки и достоверным увеличением суммарной слезопродукции.
Хочется подчеркнуть, что указанные изменения коррелировали с более значительным, чем в группе 1, уменьшением конъюнктивального индекса у больных группы 2. С нашей точки зрения увеличение суммарной слезопродукции у пациентов рассматриваемой группы было связано с достоверным улучшением гемодинамики слезопродуцирующих органов, что было обусловлено применением разработанного способа лечения.
Мы пришли к заключению, что стабилизация слезной пленки и увеличение суммарной слезопродукции у пациентов группы 2 по сравнению с пациентами группы 1 было связано с восстановлением липидопродукции, о чем свидетельствует достоверное уменьшение тяжести дисфункции мейбомиевых желез.
Таким образом, применение полихроматической светоимпульсной терапии при использовании аппарата «Экосвет 1» оказалось более эффективным, чем традиционная слезозаместительная терапия, по влиянию на субъективные, функциональные и объективные признаки ИГП по типу ССГ.
Примеры:
1. Пациент К., 67 лет. Жалобы при обращении на чувство «песка», «дискомфорт» в обоих глазах, сниженное зрение на оба глаза, периодическое «затуманивание» зрения и периодическое возникновение плавающих «мушек в глазах». Сопутствующие общесоматические заболевания: гипертоническая болезнь I ст., 1 ст., остеохондроз шейного отдела позвоночника. Отмечается снижение зрительных функций: острота зрения правого глаза=0,6 с коррекцией сфера+1,5 Д=0,8; острота зрения левого глаза=0,6 с коррекцией сфера+1,75 Д=0,7. Изменения поля зрения отсутствуют. В офтальмологическом статусе: индекс слезного мениска снижен, слезный мениск замещен выраженной складкой отечной бульбарной конъюнктивы нижнего века, в пределах экспонируемой глазной щели - участки ксеротических изменений конъюнктивы. В остальном передний отрезок без особенностей. На глазном дне диск зрительного нерва монотонный, артерии не изменены, вены умеренно расширены. Субъективный дискомфорт пациент оценил справа в 1 балл, слева в 2 балла. Функциональные тесты слезопродукции: тест Ширмера-1 справа 7,0 мм, слева 8,0 мм (в норме не менее 15 мм); тест Норна справа 8 секунд, слева 7 секунд (в норме не менее 10 секунд); дисфункция мейбомиевых желез справа 1 балл, слева 1 балл (в норме 0 баллов).
Объективные признаки: показатель ксероза составил справа 1 балл, слева 1 балл (в норме не более 3 баллов); индекс слезного мениска справа 1:1, слева 1:1 (в норме 1:2); конъюнктивальный индекс составил справа 12 баллов, слева 17 баллов (в норме не более 5 баллов).
Учитывая вышеизложенное, выставлен предварительный клинический диагноз: синдром «сухого глаза», глазной ишемический синдром с обеих сторон.
Пациенту назначена слезозаместительная терапия офтальмологическим раствором на основе декстрана и гидроксипропилметилцеллюлозы («Натуральная слеза»), по 1-2 капле в оба глаза, 4-8 инсталляций в сутки. Кратность инстилляций пациент определял самостоятельно, ориентируясь на наличие субъективных ощущений и продолжительность их купирования.
Через 4 недели терапии субъективный дискомфорт пациент оценил справа в 0 баллов, слева в 1 балла. Функциональные тесты слезопродукции: тест Ширмера-1 справа 17,0 мм, слева 16,0 мм (в норме не менее 15 мм); тест Норна справа 14 секунд, слева 10 секунд (в норме не менее 10 секунд); дисфункция мейбомиевых желез справа 1 балл, слева 1 балл (в норме 0 баллов). Объективные признаки: показатель ксероза составил справа 0 баллов, слева 1 балл (в норме не более 3 баллов); индекс слезного мениска справа 1:2, слева 1:1 (в норме 1:2); конъюнктивальный индекс составил справа 9 баллов, слева 14 баллов (в норме не более 5 баллов).
С целью улучшения качества жизни и уменьшения объективных и субъективных проявлений ССГ на фоне слезозаместительной терапии пациенту предложено осуществить воздействие ультрафиолетовым излучением с помощью аппарата для полихроматической светоимпульсной терапии с экспозицией по 10 световых импульсов на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии, ежедневно, на курс - 8-10 процедур, дважды в год с интервалом в 6 месяцев, причем после окончания курса физиотерапевтических процедур слезозаместительную терапию продолжают, сократив количество инстилляций до 1-2 раз в день.
2. Пациент P., 61 год. Жалобы при обращении на чувство наличия инородного тела, «жжение» в обоих глазах, сниженное зрение на оба глаза, периодическое «затуманивание» зрения и периодическое расплывчатое изображение при продолжительной работе вблизи. Сопутствующие общесоматические заболевания: атеросклеротический кардиосклероз, гипертоническая болезнь, ИБС. Отмечается снижение зрительных функций: острота зрения правого глаза = 0,5 с коррекцией сфера + 2,0 Д = 0,8; острота зрения левого глаза = 0,6 с коррекцией сфера + 2,0 Д = 0,8. Отмечается концентрическое (звездчатое) сужение периферических границ полей зрения обоих глаз на 10-15 градусов. В офтальмологическом статусе: определяется резкое уменьшение индекса слезного мениска, замещение его выраженной складкой отечной бульбарной конъюнктивы нижнего века, в пределах экспонируемой глазной щели - участки ксеротических изменений конъюнктивы. В остальном передний отрезок без особенностей. На глазном дне определяется легкая деколорация диска зрительного нерва и его монотонность, артерии сужены, вены расширены. Артериовенозные перекресты Салюса-Гуна 1 степени. Субъективный дискомфорт пациент оценил справа в 1 балл, слева в 1 балл. Функциональные тесты слезопродукции: тест Ширмера-1 справа 17,0 мм, слева 14,0 мм (в норме не менее 15 мм); тест Норна справа 5 секунд, слева 7 секунд (в норме не менее 10 секунд); дисфункция мейбомиевых желез справа 0 баллов, слева 1 балл (в норме 0 баллов). Объективные признаки: показатель ксероза составил справа 1 балла, слева 2 балла (в норме не более 3 баллов); индекс слезного мениска справа 1:2, слева 1:1 (в норме 1:2); конъюнктивальный индекс составил справа 9 баллов, слева 14 баллов (в норме не более 5 баллов).
Пациенту назначена слезозаместительная терапия офтальмологическим раствором на основе декстрана и гидроксипропилметилцеллюлозы («Натуральная слеза»), по 1-2 капле в оба глаза, 4-8 инстилляций в сутки и осуществлено воздействие ультрафиолетовым излучением с помощью аппарата для полихроматической светоимпульсной терапии с экспозицией по 10 световых импульсов на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии, ежедневно, курс из 10 процедур. По окончании физиотерапевтических процедур слезозаместительная терапия продолжалась по симптоматическим показаниям. Кратность инстилляций пациент определял самостоятельно, ориентируясь на наличие субъективных ощущений и продолжительность их купирования.
Через 4 недели терапии субъективный дискомфорт пациент оценил справа в 0 баллов, слева в 0 баллов. Функциональные тесты слезопродукции: тест Ширмера-1 справа 17,0 мм, слева 16,0 мм (в норме не менее 15 мм); тест Норна справа 11 секунд, слева 10 секунд (в норме не менее 10 секунд); дисфункция мейбомиевых желез справа 0 баллов, слева 1 балл (в норме 0 баллов). Объективные признаки: показатель ксероза составил справа 1 балл, слева 1 балл (в норме не более 3 баллов); индекс слезного мениска справа 1:2, слева 1:2 (в норме 1:2); конъюнктивальный индекс составил 8 баллов справа, 11 баллов слева (в норме не более 5 баллов).
Пациенту предложено проводить подобные курсы лечения дважды в год с интервалом 6 месяцев на фоне слезозаместительной терапии.
Таким образом, разработанный способ терапии ИГП является более эффективным, чем традиционное лечение, обладает хорошим «профилем безопасности» и позволяет: сократить сроки медико-социальной реабилитации; улучшить функциональное состояние слезопродуцирующей системы; нормализовать режим инстилляции; минимизировать риск осложнений и побочных эффектов лечения; сократить расходы на поддерживающую терапию; улучшить работоспособность и повысить качество жизни пациентов.
Способ лечения глазной поверхности при синдроме «сухого глаза», включающий слезозаместительную терапию, отличающийся тем, что на фоне слезозаместительной терапии осуществляют воздействие ультрафиолетовым излучением с помощью аппарата для полихроматической светоимпульсной терапии с экспозицией по 10 световых импульсов на кожу в области внутренней поверхности обоих плеч в проекции плечевой артерии, ежедневно, на курс - 8-10 процедур, дважды в год с интервалом в 6 месяцев, причем после окончания курса физиотерапевтических процедур слезозаместительную терапию продолжают, сократив количество инсталляций до 1-2 раз в день.