Способ лечения нейропатических трофических язв при синдроме диабетической стопы
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к эндокринологии, и касается лечения нейропатических трофических язв при синдроме диабетической стопы. Для этого осуществляют комплексное лечение, включающее введение Октолипена и Сулодексида внутривенно, затем перорально, а также введение Конвалиса при парастезиях и болях в икроножных мышцах и стопах. Одновременно проводят аппликации на область язвенного дефекта препарата Ацербин до очищения язвенно-раневого дефекта. Затем проводят имплантацию коллагена в дно и стенки дефекта с закрытием поверхности раны антисептиком. Такой комплекс лечебных мероприятий обеспечивает закрытие язвенных дефектов без аутодермопластики и сокращение сроков лечения в 2-3 раза за счет синергетического действия компонентов комплексного лечения. 8 з.п. ф-лы, 4 пр., 13 ил.
Реферат
Изобретение относится к области медицины, а именно к способам лечения нейропатических язв, и может быть использовано при лечении язв при синдроме диабетической стопы (далее СДС). Изобретение может также использоваться для лечения язв при поражениях спинного мозга и периферических нервов после нивелирования источника альтерации.
Известен способ лечения трофических язв, при котором вводят препарат на основе субтилизинов Тромбовазим, нейрометаболический протектор Цитофлавин и препарат Трифамокс с одновременным очищением язвы от гнойно-некротического налета 3% раствором перекиси водорода и наложением на язвенную поверхность повязки на основе Hydrofiber и ионов серебра AQUACEL®Ag. После появления грануляций наносят препарат на основе биопластического коллагенового материала Коллост до полного заживления язвенного дефекта (Патент РФ 2423118 «Способ лечения трофических язв», опубликован 10.07.2011, бюллетень №19, МПК A61K 31/194).
Тромбовазим обладает антикоагулянтным и тромболитическим действием, связанным с нарушением нитей фибрина, образующих основной каркас тромба, противовоспалительным действием, влияющим на окислительные реакции нейрофилов в крови, и кардиопротективным действием, улучшая кровоснабжение миокарда. Тромбовазим осуществляет энзиматическую очистку, расщепляет белки.
Цитофлавин активизирует аэробный метаболизм клеток центральной нервной системы, улучшает коронарный и мозговой кровотоки.
Трифамокс является антибактериальным препаратом.
Данный способ направлен на лечение язв в основном сосудистого генеза. В нем нет ни одного препарата, действующего на нервные волокна, с доказательной базой категории A. Кроме того, в состав Цитофлавина входит никотинамид (синоним: витамин PP), который по национальным стандартам лечения больных СД (2011-2012 гг.) не рекомендован для больных сахарным диабетом (далее СД), так как вызывает повышение уровня глюкозы в крови, а это вызывает прямое повреждение нервных волокон. Также данный препарат не показан при ретинопатии, которая является одним из грозных осложнений СД. Все это имеет следствием недостаточную эффективность при лечении диабетических нейропатических язв, неполный учет причин заболевания. Известный способ лечения не годится для использования при нейропатических язвенных поражениях. Нейропатию при СД разделяют на: 1. Автономную (она-то и приводит к аутосимпатэктомии, нарушению кровотока и клинически проявляется как «стопа Шарко», 2. Сенсорную (приводит к потере чувствительности и язвообразованию), 3. Моторную (вызывает деформацию стопы). Последние две при присоединении инфекционного агента и являются причиной гнойно-некротических поражений, гангрены и, как следствие, ампутации конечности. Лечить нейропатию при СД гораздо тяжелее, чем сосудистый компонент. Операции на сосудах не помогают. После ампутации части конечности на фоне нейропатии больной получает большие страдания (фантомная и нейропатическая боль, язвы культи), только уже «без ноги». Средняя продолжительность жизни после надколенных ампутаций при СД составляет 3 года. Ампутация - это не лечение, это отсроченная активная эвтаназия больного.
Из литературных данных известно, что гнойно-некротические процессы в области стоп поражают от 6 до 15% больных СД; данные процессы в 30-79% случаев приводят к высоким ампутациям у больных СДС; летальность от гнойно-некротических процессов стоп у больных СД колеблется от 6 до 22%, а при гангренозных процессах при СД она колеблется от 4,7 до 50%. 82% больных с гнойно-некротическими поражениями стоп ограничены в передвижении; из-за этого до 49% из них социально изолированы, что также является фактором риска неблагоприятного исхода. Язвенные деформации нижних конечностей возникают у 10-30% больных с СДС; язвы также являются фактором риска ампутаций и летального исхода. Ампутации у больных СД производят в 15-45 раз чаще, чем у лиц, им не страдающим. Летальность за 12 месяцев после ампутации на уровне выше бедра составляет 11-39%; в течение 3 лет после высокой ампутации выживает 50% пациентов, а 55% из них в течение 5 лет после первой ампутации переносят повторные ампутации; 5-летняя выживаемость после высоких ампутаций достигает всего 25-40% больных. После первой высокой ампутации теряют способность к самостоятельному передвижению до 50% больных.
Такова общая картина состояния лечения больных СД, которая свидетельствует об актуальности обозначенной проблемы.
Задачей изобретения является повышение эффективности лечения нейропатических язв при синдроме диабетической стопы путем одновременного воздействия на все факторы, приводящие к появлению язвенного дефекта кожи и мягких тканей. Задача изобретения - спасти больного, не доводить его до ампутации.
Технический результат - устранение всех факторов, приводящих к появлению язвенного дефекта кожи и мягких тканей при сахарном диабете.
Первым фактором развития трофических язв является нейропатия - необратимое повреждение или уничтожение нервных клеток или их миелиновой оболочки. Известно, что у больных сахарным диабетом при тщательном обследовании нейропатию выявляют практически в 100% случаев. В основе развития диабетической нейропатии лежат метаболические и сосудистые нарушения, что приводит к нарушению регуляции микроциркуляторной вазодилятации, распределения кровотока и его ауторегуляции.
Вторым фактором развития трофических язв является диабетическая ангиопатия - генерализованное поражение кровеносных сосудов и, как следствие, их иннервация. У пациентов с СДС наблюдается постепенная окклюзия магистральных артерий нижних конечностей, идущая от периферии к центру. Микроангиопатия проявляется изменениями стенок микрососудов: утолщением стенок артериол, расширением венул и утолщением стенок капилляров.
Исходя из сказанного, предложен следующий способ лечения диабетических нейротрофических язв: одновременное
- использование препаратов, оказывающих действие на диабетическую нейропатию;
- использование препаратов, купирующих микроангиопатию;
- использование препаратов, очищающих язвенно-некротический дефект;
- закрытие дефекта на фоне применения препаратов для нейропатии и микроангиопатии.
Сущность изобретения заключается в способе лечения нейропатических трофических язв при синдроме диабетической стопы с проведением нормализации уровня глюкозы крови, при котором в организм больного вводят Октолипен внутривенно в течение 14 дней по 600 мг, затем перорально по 300 мг Октолипена 2 раза в сутки в течение до двух месяцев; вводят Конвалис по 300 мг на ночь в течение 10 дней при парестезиях и болях в икроножных мышцах и стопах; вводят Сулодексид внутривенно в течение 10 дней в дозе 600 ЛЕ, затем per os 2 раза в день по 250 ЛЕ до двух месяцев; параллельно с этим с первых дней лечения проводят аппликации на область язвенного дефекта препарата кератолитического, антисептического, ранозаживляющего действия Ацербин в течение 3-5 дней до очищения язвенно-раневого дефекта, затем проводят имплантацию биопластического материала - нативного коллагена первого типа Коллост в виде 15% геля, имплантирование проводят в дно и стенки дефекта, поверхность раны закрывают перевязочным материалом с антисептиком на 5-7 дней, меняя верхние слои перевязочного материала ежедневно, с поддержанием влажной среды в ране.
Октолипен - препарат тиоктовой кислоты, уровень доказательности A при диабетической нейропатии, по данным экспертной комиссии по изучению диабетической нейропатии при Европейской ассоциации по изучению сахарного диабета (NEURODIAB) и 8-го Международного симпозиума по диабетической нейропатии (13-18 октября 2009 г., Торонто, Канада). Он обладает антиоксидантным эндогенным действием, связывая свободные радикалы, регулирует углеводный и липидный обмен. Является нейропротектором, способствует преодолению инсулинорезистентности. Является метаболическим средством, стимулирует обмен холестерина, улучшает трофику нейронов и аксональную проводимость, уменьшает проявление диабетической полиневропатии. Можно применять другой препарат - производное тиоктовой кислоты (тиоктацид, берлитион, тиогамма). Эффект тот же, но все эти препараты дороже в 3-4 раза.
Конвалис - препарат группы габапентинов, уровень доказательности A при диабетической нейропатии, по данным экспертной комиссии по изучению диабетической нейропатии при Европейской ассоциации по изучению сахарного диабета (NEURODIAB) и 8-го Международного симпозиума по диабетической нейропатии (13-18 октября 2009 г., Торонто, Канада). Конвалис обладает противоэпилептическим и анальгезирующим действием; это противосудорожный препарат, который купирует болевой синдром. Кроме того, препарат улучшает питание и восстанавливает пораженное нервное волокно, улучшает проводимость импульсов по нервным волокнам. Можно применять и другие габапентины (Габапентин, Тебантин, Габагамма), но они дороже.
Сулодексид - гепариноид - является антикоагулянтом, антимикробным, фибринолитическим, антиадгезивным, ангиопротективным, гиполепидемическим средством. Ангиопротективное действие его основано на способности восстановления структурной целостности и функции эндотелиальных клеток. Сулодексид используется для купирования микроангиопатии периферических сосудов (не усугубляет ретинопатию), с высоким риском тромбообразования. В предлагаемой схеме лечения можно использовать др. препараты антикоагулянтного, фибринолитического, антиадгезивного, ангиопротективного, гиполепидемического действия. Но Сулолексид хорош тем, что имеет как в\в, так и таблетированную форму. Кроме того, на сегодняшний день это единственный препарат, который не ухудшает зрение. Остальные известные препараты ухудшают зрение у больных СД. Этим препаратом не только воздействуют на ангиопатию, но и улучшают питание нервных волокон, пораженных при СД.
Ацербин - антисептическое, анальгетическое и ранозаживляющее средство. Его используют без применения местных анестетиков и при отсутствии необходимости в операционной. Его плюсы - простота, доступность, хороший клинический эффект, возможность применения как в амбулаторной, так и в стационарной практике, хорошее соотношение «цена-качество».
Коллост в виде 15% геля получают без нарушения коллагеновой матрицы тканей кожи крупного рогатого скота с удалением эпидермы, жировой клетчатки и дермальных клеток. Его применение при лечении позволяет избежать отторжения ткани организмом больного, простимулировать образование собственного коллагена, ускорить репаративно-пролиферативные процессы. Применение Коллоста для больных с нейропатическими язвами при СДС позволяет закрыть дефект мягких тканей, не нанося больному еще одну рану, как это происходит при аутодермопластике (донорский и реципиентный дефекты).
Все эти препараты известны. Суть изобретения - в использовании их в комплексе в единой схеме лечения. Предлагается систематизированная комплексная терапия с воздействием как на общую, так и на местную компоненты нейропатических язв при СДС. Препараты необходимо применять одновременно и продолжительно. За счет наличия как в/в их формы, так и таблетированной, лечение не прерывается вне стационара, а продолжается амбулаторно. Дополнительно, кроме спасения жизни и здоровья больного, есть экономия на стоимости лечения, поскольку один койко-день в отделении гнойно-септической хирургии ГАУЗ «ГКБ №5» г. Казани стоит 1120,08 рублей, согласно утвержденным стандартам Управления здравоохранения МЗ РТ по г. Казани (данные на июль 2013 г.), а перевод больного на амбулаторное лечение без снижения его качества уменьшает расходы на лечение. Кроме того, все препараты, кроме Ацербина, отечественного производства и значительно дешевле зарубежных аналогов.
Раздельное применение предложенных препаратов не приведет к тому эффекту, как при их комбинированном применении. Они вообще ни к чему не приведут, кроме потери денег и времени. Именно в общей схеме лечения проявляется положительный результат имплантации Коллоста. Очень многие пытаются и пытались имплантировать Коллост - нет эффекта. Одно разочарование и неверие больных в успех. А в результате использования комплексного метода есть хорошие результаты не только по жизненным показаниям, но и экономические. Препараты известны и рекомендованы. Но именно в таком сочетании не применялись. И именно при данной патологии. При диабете есть микроангиопатия (нейропатия - одно из его проявлений), а есть макроангиопатия. Так вот, Сулодексид применяют при макроангиопатии. Его не использовали при лечении нейропатии. Комплексное применение Октолипена, Конвалиса и Сулодексида дают общий фон купирования нейропатии. Однако без зарастания язвы эффекта не будет, и больной может дойти до инфицирования раны и ампутации конечности. На фоне общего лечения и одновременно с ним проводят очищение дефекта и тут же имплантируют коллаген как «материал для восстановления целостности кожных покровов». При язве организм теряет через дефект воду, соли и белки. А нейропатия, не купируемая препаратами, усугубляет нарушение питания тканей, и тенденция к заживлению раны не появляется. Предлагается воздействие на организм больного по всем направлениям данной патологии: купирование поражения нервного волокна, улучшение питания его и тканей, очищение язвенного дефекта и стимулирование его скорейшего заживления. Тем самым перекрываются все патогенетические направления. Естественно, все это происходит на фоне нормализации уровня глюкозы крови (таблетированные препараты или инсулин в необходимых дозах). Еще один эффект: чем быстрее закроется дефект, тем быстрее произойдет купирование воспаления и нормализация уровня сахара крови; исчезнет поражающий фактор для нервной системы. Результат: больной поправился.
Предложенный способ реализует следующую схему лечения:
В организм больного вводят Октолипен по 600 мг внутривенно в течение 14 дней, затем перорально по 300 мг Октолипена 2 раза в сутки в течение до двух месяцев;
Вводят Конвалис для купирования боли 300 мг на ночь в течение 10 дней, затем по 300 мг на ночь при парастезиях и болях в икроножных мышцах и стопах;
Вводят Сулодексид 600 ЛЕ внутривенно в течение 10 дней, затем по 250 ЛЕ per os 2 раза в день до двух месяцев;
Одновременно для очищения язвенного дефекта используют препараты кератолитического, антисептического, ранозаживляющего действия Ацербин в течение 3-5 дней.
Затем проводят имплантацию биопластического материала - нативного коллагена 1 типа Коллост в виде 15% геля. У больных с СДС и так нарушена трофика, организму неоткуда брать материал (ткань) для заживления дефекта. Применение аутодермопластики в этом случае недопустимо, т.к. приведет к появлению двух дефектов кожи: донорского участка и реципиентного. Имплантирование проводят в дно и стенки дефекта, поверхность раны закрывают перевязочным материалом с раствором антисептика на 5-7 дней, меняя верхние слои перевязочного материала ежедневно, с поддержанием влажной среды в ране путем увлажнения перевязочного материала. Антисептик на этой стадии можно применять любой: мирамистин, диоксидин, водный раствор хлоргексидина и т.д.
На фотографиях 1-6 показаны снимки трофических язв пациентов до лечения и после начала лечения комплексным способом в соответствии с изобретением, на разных его этапах. На фотографиях 7-13 показаны состояния трофических язв на разных этапах фрагментарного лечения известными препаратами.
Ниже приведены примеры реализации предложенного способа лечения.
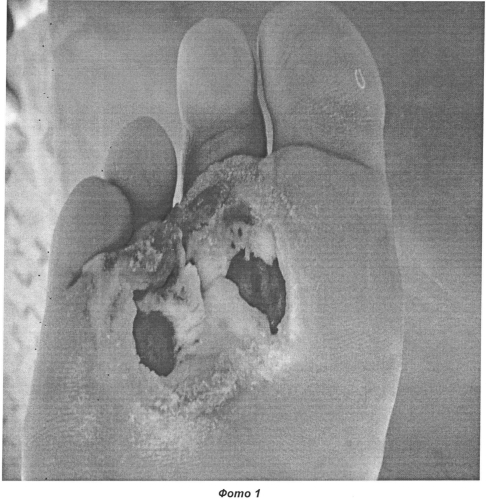
Пример 1. Пациент М. 1969 года рождения поступил в Центр «Диабетическая стопа» г. Казани с диагнозом синдром диабетической стопы (W2) справа, диабетическая нейропатия, диабетическая ангиопатия ХАН 2 ст., состояние после ампутации 3-го пальца правой стопы, сахарный диабет 2-го типа, тяжелое течение, субкомпенсированный (фото 1). На момент поступления жалобы на наличие дефекта кожных покровов в области подошвенной поверхности правой стопы, болевой синдром; отечность тканей правой стопы, температура тела до 37,5°C. До поступления лечился в стационаре и амбулаторно без успеха в течение 5 месяцев.
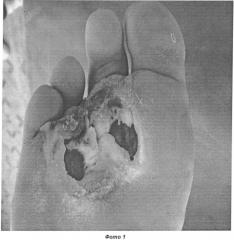
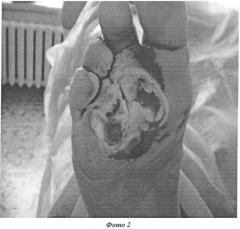
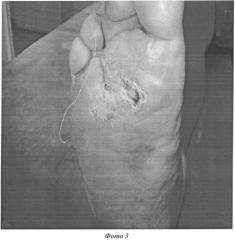
Назначено: Октолипен 600 мг внутривенно на 200,0 физиологического раствора; Конвалис 300 мг на ночь; Сулодексид (коммерческое название Вессел Дуэ Ф) 600 ЛЕ в/в на 200,0 физиологического раствора. Местно: дефект обрабатывался препаратом Ацербин 1 раз/сутки (только на стадии очищения раны) с наложением влажно высыхающих повязок с этим препаратом. Данная терапия проводилась на фоне инсулинотерапии. На пятые сутки получено полное очищение дефекта и произведена имплантация Коллоста - биопластического материала коллагена 1-го типа в виде 15% геля. Указанная консервативная терапия была продолжена. Рана закрывалась влажно высыхающими салфетками с раствором других стандартных антисептиков. Визуально краевая эпителизация отмечалась на 14 сутки (фото 2). Больной выведен на таблетированные формы препаратов: Октолипен по 300 мг 2 раза в день; Конвалис 300 мг на ночь; Сулодексид (Вессел Дуэ Ф) по 250 ЛЕ 2 раза в день. Выписан под амбулаторное наблюдение и перевязки. Заживление дефекта отмечалось на 23 сутки (фото 3). Ремиссия отмечалась в течение 12 месяцев.
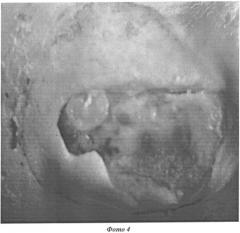
Пример 2. Пациент Н. 1946 года рождения поступил в Центр «Диабетическая стопа» г. Казани с диагнозом синдром диабетической стопы (W2) справа, диабетическая нейропатия, диабетическая ангиопатия ХАН 3 ст., сахарный диабет 2-го типа, состояние тяжелое, субкомпенсированный. На момент поступления жалобы на наличие дефекта кожных покровов в области задней поверхности голеностопного сустава справа, болевой синдром; резкое ограничение движений в голеностопном суставе справа; отечность тканей, температура тела до 37,2°C. В ране визуализируются элементы ахиллова сухожилия. До поступления лечился стационарно и амбулаторно без успеха в течение 8 месяцев. Были попытки пластики местными тканями и аутодермопластики. Дефект тканей имел тенденцию к увеличению, нарастал болевой синдром, движения ограничены, передвижение на костылях и при помощи ходунков (фото 4).
Назначено: Октолипен 600 мг внутривенно на 200,0 физиологического раствора; Конвалис 300 мг на ночь; Сулодексид (Вессел Дуэ Ф) 600 ЛЕ в/в на 200,0 физиологического раствора. Местно: дефект обрабатывался препаратом Ацербин 2 раза в сутки с наложением влажно высыхающих повязок с этим препаратом. Данная терапия проводилась на фоне инсулинотерапии. На третьи сутки получено полное очищение дефекта и произведена имплантация Коллоста - биопластического материала коллагена 1-го типа в виде 15% геля. Указанная консервативная терапия была продолжена. Рана закрывалась влажно высыхающими салфетками с раствором стандартных антисептиков. Вид раны на 18 сутки от начала лечения предложенным способом показан на фото 5, где отмечается начало регенеративных процессов, полиферация тканей в ране, не отмечаются воспалительно-некротические процессы. Больной выведен на таблетированные формы препаратов: Октолипен по 300 мг 2 раза в день; Конвалис 300 мг на ночь; Сулодексид (Вессел Дуэ Ф) по 250 ЛЕ 2 раза в день. Выписан под амбулаторное наблюдение и перевязки. Заживление дефекта отмечалось на 34 сутки (фото 6). Ремиссия отмечалась в течение 15 месяцев. Больной передвигается самостоятельно, водит автомобиль. Полная реабилитация.
Пример 3 (как пример отрицательного результата одностороннего воздействия на организм больного при лечении).
Больная Г., 63 года, поступила в Центр «Диабетическая стопа» г. Казани с диагнозом Синдром диабетической стопы (W2) справа. Диабетическая нейропатия. Диабетическая ангиопатия. ХАН3. Трофическая язва внутренней поверхности области правого голеностопного сустава, правой стопы и нижней трети правой голени. Сахарный диабет 2 типа, тяжелое течение, субкомпенсированный (фото 7). При поступлении жалобы на наличие дефекта кожных покровов в области голеностопного сустава справа, резкое ограничение движений в голеностопном суставе справа; боль возникает только при перевязках и манипуляциях в области дефекта. Передвижение на костылях.
Назначено: Нейролипон 600 мг внутривенно на 200,0 физиологического раствора; Пентоксифиллин 200 мг в/в на 200,0 физиологического раствора. Местно: дефект обрабатывался раствором хлоргексидина биглюконата водного 0,05%, перевязки с раствором NaCl 10%, аппликации с мазью «левомиколь». Данная терапия проводилась на фоне инсулинотерапии.
На фото 8 состояние язвы больной Г., 5-ый день лечения.
Как видно, положительной динамики со стороны язвенно-раневого дефекта нет. В ране налет фибрина, участки некротизированных тканей. Была произведена некрэктомия под местной анестезией.
Больная Г., 50 день лечения (фото 9). Наблюдается слабоположительный эффект (медленная краевая эпителизация, очаговая грануляционная пролиферация в ране) был достигнут только при длительном лечении больной. Закрытия язвенного дефекта так и не достигнуто. Отмечается раневая кахексия.
Пример 4 (как пример отрицательного результата одностороннего воздействия на организм больного при лечении).
Больная Я., 52 года, поступила в Центр «Диабетическая стопа» г. Казани с диагнозом Синдром диабетической стопы (W2) справа. Диабетическая нейропатия. Диабетическая ангиопатия. ХАН1-2А, Трофическая язва внутренней поверхности левой стопы. Сахарный диабет 2 типа, тяжелое течение, субкомпенсированный. Диабетическая ретинопатия (фото 10).
При поступлении жалобы на наличие дефекта кожных покровов в области 1 плюснефалангового сочленения правой стопы, умеренное ограничение движений; боль возникает только при манипуляциях в области дефекта. Передвижение самостоятельное.
Назначено: Актовегин 1200 мг в/в на 200,0 физиологического раствора. Местно: дефект обрабатывался раствором мирамистина с наложением влажно высыхающих повязок с этим препаратом. Данная терапия проводилась на фоне инсулинотерапии. Больная Я., 11 сутки лечения (фото 11). Лечение дополнено этапными щадящими некрэктомиями.
Больная Я., 23 сутки лечения (фото 12). Больная переведена на таблетированные формы Актовегина по 200 мг 3 раза/сутки. Местное лечение дополнено аппликациями мази «Офломелид».
Больная Я., 34 сутки лечения (фото 13). Отмечена островковая пролиферация грануляционных тканей в ране, выравнивание краев раны и вялая краевая эпителизация.
Как видно из примеров 3 и 4, фрагментарное лечение отдельными препаратами не приводит к излечению, результаты лечения примеров 3 и 4 резко отличаются от результатов примеров 1 и 2.
Схема лечения в соответствии с изобретением была применена по отношению к 38 больным с нейропатическими язвами при СДС. Удалось добиться очищения дефектов на 3-5 сутки, закрыть язвенные дефекты, не прибегая к аутодермопластике (при аутодермопластике возникают две раны: донорская и реципиентная, что зачастую усугубляет течение местного процесса на фоне диабетической нейропатии) на 23-36 сутки при сроке лечения известными способами до 58 дней с сомнительными результатами. После проведения указанного курса лечения было значительно облегчено течение заболевания и получена стойкая ремиссия. У всех больных, пролеченных предложенным способом, срок лечения уменьшился практически в 2-3 раза, что доказывает эффективность предложенного способа лечения.
1. Способ лечения нейропатических трофических язв при синдроме диабетической стопы с проведением нормализации уровня глюкозы крови, при котором при одновременном использовании препаратов в организм больного вводят Октолипен внутривенно, затем перорально; вводят Конвалис; вводят Сулодексид внутривенно, затем перорально; одновременно проводят аппликации на область язвенного дефекта препарата кератолитического, антисептического, ранозаживляющего действия Ацербин до очищения язвенно-раневого дефекта, затем проводят имплантацию коллагена Коллост в виде 15% геля, имплантирование проводят в дно и стенки дефекта, поверхность раны закрывают перевязочным материалом с антисептиком.
2. Способ по п.1, отличающийся тем, что внутривенно Октолипен вводят в течение 14 дней по 600 мг.
3. Способ по п.1, отличающийся тем, что перорально Октолипен вводят по 300 мг 2 раза в сутки длительно.
4. Способ по п.1, 3, отличающийся тем, что перорально Октолипен вводят в течение до двух месяцев.
5. Способ по п.1, отличающийся тем, что Конвалис вводят по 300 мг на ночь в течение 10 дней.
6. Способ по п.1, отличающийся тем, что внутривенно Сулодексид вводят в течение 10 дней в дозе 600 ЛЕ.
7. Способ по п.1, отличающийся тем, что перорально Сулодексид вводят 2 раза в день по 250 ЛЕ до двух месяцев.
8. Способ по п.1, отличающийся тем, что Ацербин используют в течение 3-5 дней.
9. Способ по п.1, отличающийся тем, что после имплантации коллагена поверхность раны закрывают перевязочным материалом с антисептиком на 5-7 дней.