Способ остеосинтеза поврежденного зубовидного отростка второго шейного позвонка
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии и может быть применимо для остеосинтеза поврежденного зубовидного отростка второго шейного позвонка II-III типа. Проводят гидропрепаровку мягких тканей и превертебральной фасции 0,5% раствором новокаина в объеме до обеспечения дислокации трахеи и пищевода. Проводят доступ к передним поверхностям тел второго и третьего позвонков. Вводят направляющую спицу через каудальный отдел второго шейного позвонка, через тело и основание зубовидного отростка и его отломка. Формируют паз по срединной линии передней поверхности тел позвонков от верхнего края тела третьего позвонка, через межпозвоночный диск до каудального отдела второго позвонка на его глубину 2-5 мм. Формируют по спице сверлом канал. Вводят в канал винт, фиксирующий поврежденный зубовидный отросток. Способ позволяет уменьшить травматичность, ускорить консолидацию. 1 пр., 7 ил.
Реферат
Изобретение относится к медицине, а именно к травматологии-ортопедии и нейрохирургии, и может быть использовано для остеосинтеза неконсолидированного перелома зубовидного отростка второго шейного позвонка II-III типов.
Перелом зубовидного отростка второго шейного позвонка относится к крайне нестабильным повреждениям краниовертебральной области и составляет 15-20% от всех переломов шейного отдела позвоночника. Наиболее частые причины возникновения: дорожный травматизм, спортивные травмы, падение с высоты. В России ежегодно травму позвоночника в ДТП получает 1 человек на 1000 в год (по данным Dvorak, 2009 год), из которых 6594 в год - перелом зубовидного отростка. Перелом зубовидного отростка трудно поддается лечению из-за сложности анатомического строения атланто-аксиального комплекса. До сих пор проблема выбора оптимального метода оперативного вмешательства при переломах зубовидного отростка С2 позвонка является нерешенной. Главная задача хирурга - выполнить надежную фиксацию пораженного отдела позвоночника и обеспечить его стабильность максимально безопасным доступом, не расширяя объема вмешательства, что позволит сократить сроки ограничения физической активности и иммобилизации.
В настоящее время для коррекции и фиксации травматических переломов тела второго С2 позвонка существуют способы, которые подразделяются на: консервативные, условно-консервативные, основанные на скелетном вытяжении (за теменные бугры, скуловые дуги, с помощью галосистем), и хирургические, включающие открытую коррекцию и фиксацию позвонков.
Известен способ остеосинтеза зубовидного отростка второго шейного позвонка (Патент РФ №2197910, A61B 17/56, опубл. 2003 г.), включающий выполнение канала в отломках с помощью шила под углом к оси позвонка с нижней поверхности С2. Вводят в канал костный трансплантат. Недостатками способа являются высокая травматичность, длительность операции, недостаточная прочность фиксации костным трансплантатом. Период реабилитации после операции составляет до 3-6 месяцев, при этом период внешней фиксации (шейным полужестким воротником) - до 6 месяцев.
Известен способ лечения перелома зубовидного отростка второго шейного позвонка (Патент РФ №2393798, A61B 17/56, опубл. 2010 г.), включающий расчет траектории фиксации перелома, хирургический доступ к передней поверхности второго и третьего позвонков, винтовую фиксацию отломков зубовидного отростка, отличающийся тем, что осуществляют разрез длиной 1,5±0,5 см в кожной складке на передней поверхности шеи. По рассчитанной траектории осуществляют доступ к передней поверхности тел второго и третьего шейных позвонков, устанавливают трубчатый ретрактор со срезом 45°, плотно прилегающим к передней поверхности тел второго и третьего шейных позвонков, затем производят репозицию и винтовую фиксацию отломков зубовидного отростка С2.
Недостатки способа:
- использование канюлированного винта d 3,5 мм, что недостаточно для консолидации отломков;
- высокая степень повреждения пищевода, каудальных групп черепно-мозговых нервов;
- увеличение диастаза при введении винта с усилием, что приводит к замедлению консолидации;
- высокая степень опасности повреждения спинного мозга при введении винта в отломок зубовидного отростка полузакрытым способом;
- отсутствие визуализации этапов хирургического вмешательства;
- фиксация шеи мягким фиксатором типа «воротник Шанца» на срок до 2-3 мес.
Наиболее близким является способ остеосинтеза поврежденного зубовидного отростка второго шейного позвонка с использованием заявленного винта (Патент РФ №2352285, A61B 17/68, опубл. 2009 г.), включающий доступ под рентгенологическим контролем к передним поверхностям тел второго и третьего позвонков, введение направляющей спицы через каудальный отдел второго шейного позвонка, через тело и основание зубовидного отростка и его отломка, формирование по спице сверлом канала, введение в канал винта, фиксирующего поврежденный зубовидный отросток.
Недостатком этого способа является его высокая травматичность, поскольку доступ выполняется через широкий разрез 8-10 см, длительность операции, опасность повреждения жизненно важных органов шеи (трахеи, пищевода, верхних сегментов внутренних сонных артерий и их ветвей), длительный послеоперационный период.
Задачей настоящего изобретения является устранение указанных недостатков, повышение лечебного эффекта за счет уменьшения травматизации, обеспечение более адекватной фиксации позвоночника, исключение необходимости манипуляций на спинном мозге.
Поставленная задача достигается тем, что при остеосинтезе поврежденного зубовидного отростка второго шейного позвонка II-III типа, включающем доступ под рентгенологическим контролем к передним поверхностям тел второго и третьего позвонков, введение направляющей спицы через каудальный отдел второго шейного позвонка, через тело и основание зубовидного отростка и его отломка, формирование по спице сверлом канала, введение в канал винта, фиксирующего поврежденный зубовидный отросток, предложено дополнительно перед осуществлением доступа к передним поверхностям тел второго и третьего позвонков проводить гидропрепаровку мягких тканей и превертебральной фасции 0,5% раствором новокаина в объеме до обеспечения дислокации трахеи и пищевода. При этом перед формированием канала в теле, основании и отломке зубовидного отростка формируют паз по срединной линии передней поверхности тел позвонков от верхнего края тела третьего позвонка, через межпозвоночный диск до каудального отдела второго позвонка на его глубину 2-5 мм, а после формирования канала в нем нарезают резьбу под винт.
За счет применение способа достигается стабильность атланто-аксиального сочленения, снижается риск повреждения трахей, пищевода, окружающих мягких тканей, сосудов, нервных структур, укорачивается время операции и послеоперационного периода. Осуществляемый доступ к передней поверхности С2-С3 позвонков и остеосинтез зубовидного отростка второго шейного позвонка обеспечивает минимальную инвазивность.
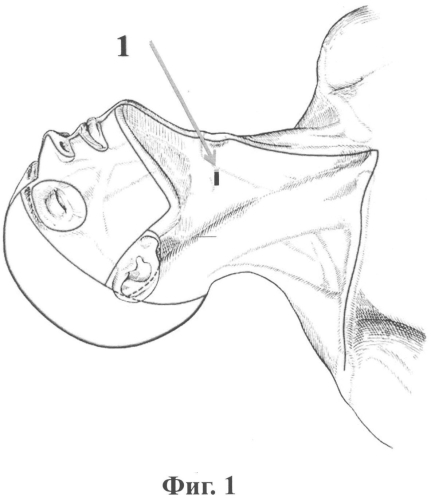
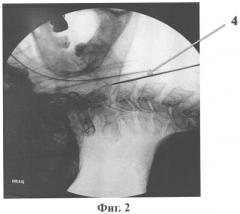
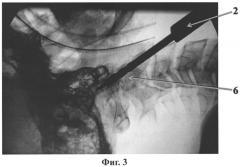
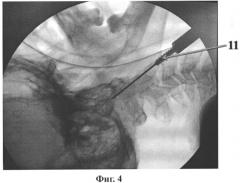
Сущность способа поясняется чертежами. На фиг.1 - расположение разреза в проекции тела С3 позвонка, на фиг.2 показано направление проведения спицы при доступе к передним поверхностям тел С2-С3 позвонков; на фиг.3 - формирование канала в теле С2 и зубовидном отростке с помощью сверла; на фиг.4 - введение метчика для нарезки резьбы; на фиг.5 - введение винта в тело С2 и зубовидный отросток, рентгеновский снимок; на фиг.6 - то же, КТ шейного отдела с 3D реконструкцией; на фиг.7 - сформированные паз и канал во втором шейном позвонке.
Способ осуществляется следующим образом.
Необходимо наличие микрохирургического инструментария, увеличительной техники (операционный микроскоп или головная лупа), ригидного эндоскопа, рентгенологического аппарата. Оперативное вмешательство выполняется под эндотрахеальным наркозом. Положение пациента лежа на спине. Голова максимально запрокинута кзади.
Хирург находится справа от пациента. После гидропрепаровки мягких тканей и превертебральной фасции 0,5% раствором новокаина в объеме 50-70 мл для обеспечения дислокации трахеи и пищевода проводится поперечный разрез кожи 1 длиной 1,0-1,5 см в проекции верхнего края тела С3 позвонка справа. Послойно рассекается подкожная клетчатка, платизма и фасции, осуществляют доступ к передним поверхностям тел С2-С3 позвонков тубусным расширителем 2. В каудальном отделе второго позвонка 3 под рентгенологическим контролем вводится спица 4. Спица проводится через тело С2 позвонка в направлении зубовидного отростка 5 по средней линии под углом примерно 20 градусов от оси позвоночника.
Далее по спице 4 проводится канюлированное сверло 6, формируется паз 7 по срединной линии передней поверхности тел позвонков от верхнего края тела третьего позвонка 8, через межпозвонковый диск 9 до каудального отдела второго позвонка 3. При этом ширину паза выполняют размером 5-8 мм, а его глубина по мере продвижения к каудальной части С2 плавно изменяется от 1,0-1,5 мм до 5-8 мм. Ширина паза и его наибольшая глубина определяются диаметром используемого винта.
Затем выполняют канюлированным сверлом канал 10, при этом сверло размещают в выполненном пазе 7 и направляют по спице 4 в тело второго шейного позвонка 3 и сломанный зубовидный отросток 5 под рентгенологическим контролем. Затем канюлированное сверло извлекается, и с помощью метчика 11 нарезается резьба, и по спице проводится канюлированный винт 12 диаметром преимущественно 6-7 мм под рентген-контролем. Канюлированный винт завинчивается в тело С2 и зубовидный отросток, скрепляя зубовидный отросток с телом С2 позвонка.
В завершении проводится гемостаз. Рана послойно ушивается. На послеоперационные швы накладывается асептическая повязка.
Активизация больного в кровати через 1 час после операции, вертикализация с наружной иммобилизацией шейного отдела позвоночника в полужестком головодержателе на следующие сутки. Ношение шейного ортеза в послеоперационном периоде от 1 до 1,5 месяцев.
Пример.
Больной Т., 1980 года рождения, поступил в клинику 23 апреля 2013 г., с диагнозом: Неконсолидированный перелом зубовидного отростка С2 позвонка II типа. При поступлении жалобы на боли в шейном отделе позвоночника, ограничение подвижности в шейном отделе позвоночника.
Болен с 03 апреля 2013 г., когда после автоаварии появились вышеперечисленные жалобы. По месту жительства выполнена рентгенография шейного отдела позвоночника: патологии не выявлено. Однако в последующем жалобы усилились, выполнено МРТ шейного отдела позвоночника: перелом зубовидного отростка С2 позвонка. Госпитализирован в стационар для дообследования и оперативного лечения.
Данные обследования при поступлении: общее состояние относительно удовлетворительное. Кожные покровы обычной окраски, чистые. Пульс 72 в 1 мин, ритмичный. Дыхание везикулярное, ЧДД 16 в минуту, хрипов нет. В костно-мышечной системе: перелом зубовидного отростка С2 позвонка. Пальпация в паравертебральных зонах болезненная в области краниовертебрального перехода. Живот мягкий, безболезненный. Мочеиспускание самостоятельное.
В неврологическом статусе: в ясном сознании, контактен, адекватен, ориентирован в месте и во времени. Общемозговая симптоматика в виде головной боли. ЧМН - N. Глотание и фонация не нарушены. Сухожильные рефлексы на руках S=D, оживлены, сухожильные рефлексы на ногах S=D, сила D=S-5 баллов. Менингеальных знаков нет. Патологических стопных знаков нет.
КТ шейного отдела позвоночника от 16.05.2013 г.: Перелом основания зубовидного отростка С2 позвонка.
Произведена операция 17.05.2013 г.: Остеосинтез отломка зубовидного отростка второго шейного позвонка титановым канюлированным винт-кейджем по вышеописанной методике.
В завершение проводится гемостаз. Рана послойно ушивается наглухо. На послеоперационные швы накладывается асептическая повязка.
Послеоперационное течение гладкое. Проводилась антибактериальная, сосудистая, обезболивающая и витаминотерапия, ЛФК. Болевой синдром регрессировал полностью. Больной активизирован на 2-е сутки, самостоятельно встает и ходит в шейном ортезе. Послеоперационная рана зажила первичным натяжением, швы сняты на 8 сутки.
Послеоперационный МСКТ и рентген-контроль - удовлетворительное стояние винт-кейджа. Состояние при выписке удовлетворительное.
Для продолжения лечения выписывается под наблюдение невропатолога и терапевта по м/ж. Ношение шейного ортеза до 1 мес.
При контрольной рентгенограмме шейного отдела позвоночника спустя 1 мес после операции - состояние после остеосинтеза отломка зубовидного отростка второго шейного позвонка титановым канюлированным винт-кейджем, признаки формирования консолидации на уровне перелома.
При осмотре через 3, 6 месяцев - состояние больного удовлетворительное.
По предложенному способу проведено успешное лечение 20 пациентов.
Применение данного способа хирургического лечения перелома зубовидного отростка С2 позвонка позволяет повысить лечебный эффект операции за счет минимальной травматизации. Значительно сокращается время операции и послеоперационного периода. Предлагаемый способ позволяет ускорить активизацию пострадавших, предотвратить вторичное смещение отломков, сократить сроки пребывания больных в стационаре, снижает инвалидизацию пациентов.
Способ остеосинтеза поврежденного зубовидного отростка второго шейного позвонка II-III типа, включающий доступ под рентгенологическим контролем к передним поверхностям тел второго и третьего позвонков, введение направляющей спицы через каудальный отдел второго шейного позвонка, через тело и основание зубовидного отростка и его отломка, формирование по спице сверлом канала, введение в канал винта, фиксирующего поврежденный зубовидный отросток, отличающийся тем, что дополнительно перед осуществлением доступа к передним поверхностям тел второго и третьего позвонков проводят гидропрепаровку мягких тканей и превертебральной фасции 0,5% раствором новокаина в объеме до обеспечения дислокации трахеи и пищевода, а перед формированием канала в теле, основании и отломке зубовидного отростка формируют паз по срединной линии передней поверхности тел позвонков от верхнего края тела третьего позвонка, через межпозвоночный диск до каудального отдела второго позвонка на его глубину 2-5 мм, а после формирования канала в нем нарезают резьбу под винт.