Способ оценки состояния мукозального иммунитета слизистых открытых полостей различной локализации при прогнозировании течения инфекционно-воспалительных процессов и способ коррекции инфекционно-воспалительных процессов
Иллюстрации
Показать всеИзобретение относится к иммунологии и представляет собой способ оценки состояния мукозального иммунитета слизистых открытых полостей при прогнозировании течения инфекционно-воспалительных процессов, отличающееся тем, что при установленном патогенетическом факторе проводят регистрацию степеней нарушения микробиоценоза конкретного биотопа с использованием комплекса методов оценки уровней факторов колонизационной резистентности, а именно нормальной микрофлоры, условно-патогенной микрофлоры, иммуноглобулинов - G, М, А, секреторного иммуноглобулина А и sc компонента; и в зависимости от степени нарушения микробиоценоза оценивают состояние мукозального иммунитета и прогнозируют благоприятный исход с эрадикацией возбудителя или хронизацию с персистированием возбудителя. Также изобретение относится к способу коррекции инфекционно-воспалительных процессов с подключением иммуномодулятора - Кипферон®. Изобретение обеспечивает повышение точности прогнозирования течения заболевания, а также расширение арсенала способов коррекции инфекционно-воспалительных процессов. 2 н.п. ф-лы, 3 пр., 6 табл., 1 ил.
Реферат
Изобретение относится к микроэкологии и иммунологии и может использоваться для оптимизации диагностики, прогнозирования и лечения инфекционно-воспалительных процессов.
Микрофлора человека является основой его микроэкологии и оказывает непосредственное влияние на жизнедеятельность и состояние макроорганизма. Микробиоценоз открытых полостей макроорганизма - динамическая микроэкологическая система, компонентами которой является макроорганизм, его микрофлора (совокупность типичных для определенного биологического вида и конкретного биотопа ассоциаций микроорганизмов) и окружающая среда, характеризующаяся способностью к саморегуляции, которая является интегральной частью организма («дополнительным органом») хозяина и местного иммунитета, в частности, и выполняет или регулирует многочисленные функции макроорганизма. Показатели состояния микробиоценозов отражают состояние реактивности макроорганизма - способность организма отвечать на воздействия внешней среды изменением своей жизнедеятельности, что обеспечивает его адаптацию к различным условиям обитания. Слизистые открытых полостей макроорганизма представляют собой единую систему. Состояние микробиоценоза и барьерной функции слизистых можно оценивать по выраженности колонизационной резистентности (КР) открытых полостей организма - физиологический феномен - способности микрофлоры и макроорганизма в кооперации защищать экосистему слизистых от патогенных микроорганизмов. КР включает комплекс местных факторов, к которым принадлежат ингибиторы микробной адгезии, биоцидные и биостатические продукты секретов, нормальную микрофлору, механические факторы (мерцательный эпителий, целостность кожи и слизистых), местные факторы врожденного и адаптивного иммунитета. К механизмам феномена КР относятся кожа и слизистые оболочки (формируют физический и экологический барьер для проникновения патологических агентов внутрь организма), движение мукоцилиарного эпителия, перистальтику кишечника, десквамацию мукозных клеток, антимикробный эффект секретов слюны, желчи, желудочного и кишечного содержимого, состав и количество муцина, напряженность кислорода по толщине биопленки, рН среды, скорость обновления мукозного эпителия [1, 2, 3, 4, 5].
В настоящее время накоплено достаточно большое количество информации о роли качественных и количественных изменений микрофлоры открытых полостей организма человека в развитии инфекционно-воспалительных процессов.
Так, начало большинства бронхолегочных заболеваний связано с развитием патологических процессов в слизистой оболочке верхних дыхательных путей и ротоглотке, которая в норме задерживает и элиминирует около 70% поступающего извне инертного и агрессивного антигенного материала. Инициация любого инфекционно-воспалительного процесса зависит от соотношения уровней индигенных и условно-патогенных микроорганизмов, формирующих данный биотоп. (6, 7). Количественные и качественные нарушения в составе микробных симбионтов десневой жидкости, нарушения их взаимодействия с макроорганизмом обуславливают развитие пародонтита (8).
Возбудители урогенитального хламидиоза и уреаплазмоза - облигатные внутриклеточные паразиты, не являющиеся патогенами, но на фоне растущей урбанизации, ухудшения социально-демографической и экологической ситуации, способны вызывать различные осложнения, оказывающие неблагоприятное воздействие как на общее состояние здоровья, так и на репродуктивную функцию. Их патогенный потенциал зависит от концентрации в организме, наличия или отсутствия определенных генов патогенности, состояния микробиоценоза биотопа, ассоциации с другими патогенными бактериями и вирусами, изменения физиологического и иммунного статуса. (9, 10).
К сожалению, до настоящего времени большинство микроэкологических исследований проводились без учета факторов местной и организменной резистентности. Вместе с тем, формирование КР слизистых, течение инфекционно-воспалительных реакций репираторного, урогенитального и желудочно-кишечного трактов определяется как индигенной микрофлорой, так и факторами местной иммунной защиты.
Известен способ оценки биоценоза полового тракта у пациенток, заключающийся в определении лизоцимной активности влагалища, pH влагалища, флоры с подсчетом общего микробного числа (методом посева на кровяной агар) (патент RU №2179849, 2002.02.27, A61K 31/19, 35/74).
Недостатками способа являются:
- невозможность проведения комплексной оценки состояния микробиоценоза влагалища с учетом количественных показателей содержания факультативно-анаэробной и облигатно-анаэробной микрофлоры в отделяемом и в соскобе из влагалища в сочетании с определением компонентов гуморальной резистентности и барьерной функции слизистой оболочки влагалища;
- недостаточная информативность лабораторного обследования для прогнозирования, оценки эффективности и стабильности коррекции состояния микробиоценоза влагалища.
Известен способ оценки микроэкологии влагалища при диагностике вагинальных инфекций, заключающийся в исключении инфекций, передаваемых половым путем, микроскопии вагинального мазка, окрашенного по Граму, и посеве вагинального отделяемого на факультативно анаэробную группу микроорганизмов и микроаэрофилы. На основании микробиологических критериев оценки состояния микроэкологии влагалища диагностируют нормоценоз, бактериальный вагиноз, вагинальный кандидоз, неспецифический вагинит, цитолитический вагиноз, атрофический кольпит или промежуточный вариант микроценоза (11).
Недостатками способа являются:
- невозможность проведения комплексной оценки состояния микробиоценоза влагалища при одновременном исследовании количественных показателей содержания факультативно-анаэробной и облигатно-анаэробной микрофлоры в отделяемом и в соскобе из влагалища в сочетании с определением компонентов гуморальной резистентности и барьерной функции слизистой оболочки влагалища;
- недостаточная информативность лабораторного обследования для прогнозирования, оценки эффективности и стабильности коррекции состояния микробиоценоза влагалища.
Известен способ оценки микробиоценоза полости матки у женщин с полипами эндометрия в постменопаузальном периоде путем определения количественного и качественного состава микрофлоры и количественной оценки показателей локального гуморального иммунитета, включающий взятие соскобного материала из полости матки, проведение посева соскобного материала для выявления видов микроорганизмов условно-патогенной факультативно-анаэробной и облигатно-анаэробной микрофлоры и их чувствительности к антибиотикам, введение в полость матки раствора реополиглюкина, определение в аспирате концентрации иммуноглобулинов IgG, IgM, IgA, свободного, секреторного компонента (sc) и секреторного иммуноглобулина А (sIgA) методом радиальной иммунодиффузии по Манчини и оценку микробиоценоза: нормоценоз полости матки на фоне атрофии эндометрия при отсутствии условно-патогенной факультативно-анаэробной и условно-патогенной облигатно-анаэробной микрофлоры и определенной концентрации иммуноглобулинов; нарушение микробиоценоза при определенном содержании условно-патогенной факультативно-анаэробной и условно-патогенной облигатно-анаэробной микрофлоры и при определенной концентрации иммуноглобулинов. Вышеописанный способ позволяет повысить эффективность диагностики (патент РФ №2430365).
Известен способ диагностики хронического урогенитального хламидиоза (патент РФ №2327995), при котором определяют в соскобном материале из уретры с использованием полимеразной цепной реакции в реальном времени уровни экспрессии толл-подобных рецепторов: TL-рецептора-2 и TL-рецептора-4 и диагностируют хронический урогенитальный хламидиоз при уровнях экспрессии в соскобном материале из уретры TL-рецептора-2 не более 5 единиц и TL-рецептора-4 не более 5 единиц. Уровни экспрессии TL-рецептора-2 и TL-рецептора-4 определяли с использованием рекомендаций по проведению полимеразной цепной реакции в реальном времени (Абрамов Д.Д., Трофимов Д.Ю., Ребриков Д.В. Точность методов полимеразной цепной реакции «в реальном времени» при определении содержания генетически модифицированных источников в пищевых продуктах // Прикладная биохимия и микробиология. - 2006. - Т. 42, №4. - С. 485-488; RU патент 2294532 C1, G01N 21/64).
Данный способ оценивает один из факторов мукозального иммунитета - врожденный иммунитет.
Задачей изобретения является разработка способа оценки состояния мукозального иммунитета слизистых открытых полостей различной локализации при прогнозировании течения инфекционно-воспалительных процессов.
Задача решается таким образом, что при установленном патогенетическом факторе проводят регистрацию степеней нарушения микробиоценоза конкретного биотопа слизистых открытых полостей различной локализации с использованием комплекса методов оценки уровней факторов колонизационной резистентности как интегрирующей составляющей мукозального иммунитета в мазках и соскобном материале со слизистых (нормальной микрофлоры, условно-патогенной микрофлоры, нейтрофилов, цитокинов, иммуноглобулинов IgG, IgM, IgA, sIgA и sc компонента и TLR-рецепторов) и в зависимости от степени нарушения микробиоценоза оценивают:
- хорошее состояние мукозального иммунитета при второй и третьей степенях нарушения микробиоценозов и прогнозируют благоприятный исход заболевания с эрадикацией возбудителя;
- нарушение мукозального иммунитета при нормоценозе и первой степени нарушения микробиоценозов и прогнозируют хроническое течение инфекционно-воспалительного процесса с персистированием возбудителя.
Под местным (мукозальным) иммунитетом подразумевается комплекс клеточных и секреторных неспецифических и специфических реакций, включающий барьерные функции клеток кожи и слизистых оболочек, фагоцитарную активность нейтрофилов и макрофагов, Т-клеточный иммунитет, антитела, антимикробные белки внешних секретов, ингибиторы ферментов, цитокины. Местный иммунитет не отождествляется с секреторным иммунитетом, но в качестве его центрального звена рассматривается В-клеточный ответ лимфоидной ткани слизистых оболочек с участием железистого эпителия, поставляющего секреторный компонент. Понятие местного иммунитета в настоящее время включает совокупность реагирования всех клеток лимфоидного ряда, заселяющих слизистые оболочки, в кооперации с макрофагами, нейтрофильными и эозинофильными гранулоцитами, тучными клетками и другими клетками соединительной ткани и эпителия [3, 12, 13, 14, 15, 16, 17]. Следовательно, микробиоценозы слизистых открытых полостей и мукозальный иммунитет можно рассматривать как интегральную структурно-функциональную систему организма.
В связи с вышесказанным и на основании проведенных комплексных исследований представляется актуальным выявление взаимосвязи характеристик микробиоценозов и факторов мукозального иммунитета слизистых открытых полостей различной локализации в норме и при инфекционной патологии.
Любой инфекционный процесс в слизистой оболочке, независимо от этиологии, развивается по одному и тому же сценарию. Первый этап - это адгезия микробов в пристеночном муцине или на эпителиальных клетках, которая обеспечивается специальными структурами возбудителя. Закрепившись, микроорганизмы начинают размножаться, что приводит к патологической колонизации слизистой - это второй этап инфекционного процесса (дисбактериоз). Следующий, третий этап инфекционного процесса - это инвазия микроорганизмов, когда они преодолевают защитный барьер слизистой оболочки и проникают в эпителиальные клетки или подлежащую ткань, вызывая при этом местную иммунную реакцию (колит, вагинит, фарингит и др.). При преодолении местного защитного барьера возможна генерализация инфекции. Патогенность отдельных видов бактерий зависит от наличия или отсутствия представителей других видов. Поэтому при оценке микробиоценозов слизистых необходимо учитывать количество и видовой состав как микроорганизмов, свободно располагающихся в просвете, так и адгезированных к эпителиальным поверхностям (пристеночная область).
Известно, что система антиинфекционной резистентности организма определяется качественным и количественным составом биопленки, формируемой индигенной микрофлорой, а также патогенными микроорганизмами на эпителиальных поверхностях, местной и организменной антиинфекционной резистеностью хозяина. Ключевым звеном в распознании макроорганизмом патогенов являются TL-рецепторы (TLR), составляющие основу мембранных комплексов и экспрессирующихся на всех клеточных элементах, участвующих в формировании резистентности (включая КР макроорганизма), в том числе и на поверхности слизистых.
TLR способны распознавать консервативные молекулярные структуры, распространенные среди определенного класса микроорганизмов и отсутствующие у человека. Антиинфекционная защита на местном уровне развивается путем формирования типичной воспалительной реакции после взаимодействия патогенов с TLR, что сопровождается активацией генов цитокинового каскада, ответственного за активацию фагоцитов и других иммунокомпетентных клеток, Ig, что, в свою очередь, определяет уровень мукозальной КР и, в дальнейшем, блокирование жизнедеятельности, дезинтеграцию и удаление инфекционного агента из организма.
Так, при изучении нами урогенитальных хламидиоза и уреаплазмоза, острых инфекционных заболеваний верхних дыхательных путей, в том числе острых и хронических бронхитов, была установлена взаимосвязь толл-подобных рецепторов - TLR (контролируют запуск цитокинового каскада местной антиинфекционной резистентности, через который запускаются иммуноглобулиновое звено и воспалительная реакция) с микрофлорой биотопа, определяющей колонизационную резистентность слизистых, характеризующей течение инфекционного процесса, выраженность клинических и лабораторных проявлений и исход заболевания (излечение, хронизация). Колонизационная резистетность выступает как неотъемлемая часть мукозального иммунитета.
Функцию TLR оценивали оригинальным запатентованным методом определения уровня экспрессии генов (TLR) полимеразной цепной реакцией (ПЦР) в реальном времени с обратной транскрипцией, с использованием специфических праймеров (RU патент 2294532). Установлено, что патогены и условно-патогенные микроорганизмы (УПМ), попадая на слизистые открытых полостей, взаимодействуют с TLR эпителиальных клеток и запускают через активизацию цитокиновой системы воспалительную реакцию. TLR-2 и TLR-4 реагируют на бактериальные патогены, a TLR-3 и TLR-8 - на вирусные. При взаимодействии возбудителя с чувствительными для него клеточными элементами слизистых TLR клеток отвечают экспрессией генов на патоген и УПМ, а при взаимодействии возбудителя с нечувствительными для него клетками эпителия слизистых - только на УПМ. При остром и хроническом инфекционных процессах ведущими этиологическими факторами инфекционного процесса являются ассоциации из бактериальных и вирусных патогенов, а также УПМ. Различные уровни активации экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 зависят от качественного состава микробных сообществ (в частности от превалирования грамположительных или грамотрицательных возбудителей или вирусных патогенов), присутствующих на слизистых оболочках открытых полостей организма. Активация экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 происходит более выражение в ответ на патогены и УПМ и менее выражение - на нормофлору. Показатели уровней обсемененности УПМ прямо коррелируют с показателями уровней экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8. Уровни экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 служат критериями оценки выраженности воспалительного процессса. Повышение экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 коррелирует с тяжестью клинических проявлений, а при выздоровлении их снижение свидетельствует об эрадикации возбудителя. Естественная или приобретенная супрессия генов TLR-2, TLR-4, TLR-3, TLR-8 обусловливает хроническое течение инфекции. При остром инфекционном процессе выявление низких уровней TLR-2, TLR-4, TLR-3, TLR-8 указывает на начало хронизации инфекционного процесса. Предложенный метод оценки TLR можно рассматривать как дополнительный лабораторный тест, уточняющий клинические формы и прогнозирующий исход заболевания.
При инфекционных поражениях открытых полостей организма родовой и видовой состав микроорганизмов патогенов и УПМ, выделенных от больных, может служить дополнительным объективным критерием тяжести течения инфекционного процесса, а также позволяет дифференцирование судить об эффективности проводимой антибактериальной терапии и вносить в нее необходимые коррективы. Острое течение инфекционного процесса сопровождается достоверным снижением уровней индигенной микрофлоры в пристеночном и просветном биотопах слизистых, повышенной колонизацией их УПМ, многократным повышением уровней экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8, цитокинов IL-1β, IL-8, INF-γ, TNF-α, иммуноглобулинов IgG, IgA, sIgA, IgM и SC и выраженностью местной воспалительной реакции (выявлена достоверная корреляционная зависимость между изменениями уровней перечисленных факторов), что свидетельствует о хорошей местной антиинфекционной резистентности. Хроническое течение инфекционного процесса, по сравнению с острым течением, сопровождается при обострении менее выраженным достоверным снижением уровней индигенной микрофлоры в пристеночном и просветном биотопах слизистых, повышением УПМ, повышением уровней экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8, цитокинов IL-1β, IL-8, INF-γ, TNF-α, иммуноглобулинов IgG, IgA, sIgA, IgM и SC и слабо выраженной местной воспалительной реакцией, что свидетельствует о нарушении и снижении мукозальной антиинфекционной резистентности.
С учетом приведенных выше сведений и положений для оценки колонизационной резистетности слизистых открытых полостей организма была предложена оригинальная методология оценки нарушений их микробиоценозов.
Оценка выраженности нарушений микробиоценоза влагалища (табл.1):
- нормоценоз влагалища (Вл) определяется при наличии на поверхности эпителиоцитов менее 25 бактериальных клеток, представленных грамположительными палочками, при количестве лейкоцитов менее 10 в поле зрения, при отсутствии ключевых клеток (I степень чистоты мазка), при содержании в отделяемом 6-8 lg КОЕ/г лактобацилл, при содержании в соскобном материале 7-10 lg КОЕ/г лактобацилл, при отсутствии в отделяемом и в соскобном материале условно-патогенной факультативно-анаэробной и облигатно-анаэробной микрофлоры и при концентрации в смыве IgA 0 мкг/мл, sIgA ≤10 мкг/мл, IgM 0 мкг/мл, SC ≤10 мкг/мл;
- промежуточный тип микробиоценоза Вл при наличии на поверхности эпителиоцитов 25-50 бактериальных клеток, представленных грамположительными палочками, единичными грамположительными кокками и грамотрицательными палочками, при количестве лейкоцитов 10-20 в поле зрения, при отсутствии ключевых клеток (II степень чистоты мазка), при содержании в отделяемом 4-5 lg КОЕ/г лактобацилл, 3-4 lg КОЕ/г условно-патогенной факультативно-анаэробной или облигатно-анаэробной микрофлоры и/или при содержании в соскобном материале 5-6 lg КОЕ/г лактобацилл, 1-2 lg КОЕ/г условно-патогенной факультативно-анаэробной или облигатно-анаэробной микрофлоры и при концентрации в смыве IgA≤10 мкг/мл, sIgA 11-15 мкг/мл, IgM≤10 мкг/мл, SC 10-25 мкг/мл;
- дисбиоз Вл при наличии на поверхности эпителиоцитов 50-100 бактериальных клеток, представленных грамположительными палочками, грамположительными кокками и грамотрицательными палочками, при количестве лейкоцитов 20-40 в поле зрения, при наличии ключевых клеток менее 5 в поле зрения (III степень чистоты мазка), при содержании в отделяемом 1-3 lg КОЕ/г лактобацилл, 5-7 lg КОЕ/г условно-патогенной факультативно-анаэробной микрофлоры и 3-4 lg КОЕ/г условно-патогенной облигатно-анаэробной микрофлоры и/или при содержании в соскобном материале 3-4 lg КОЕ/г лактобацилл, 3-4 lg КОЕ/г условно-патогенной факультативно-анаэробной микрофлоры и 5-7 lg КОЕ/г условно-патогенной облигатно-анаэробной микрофлоры и при концентрации в смыве IgA 11-15 мкг/мл, sIgA 16-30 мкг/мл, IgM 11-20 мкг/мл, SC 26-50 мкг/мл;
- бактериальный вагинит при наличии на поверхности эпителиоцитов не менее 100 бактериальных клеток, представленных единичными грамположительными палочками и обильной грамотрицательной и грамположительной палочковой и кокковой флорой, при количестве лейкоцитов не менее 40 в поле зрения, при количестве ключевых клеток не менее 5 в поле зрения (IV степень чистоты мазка), при отсутствии в отделяемом лактобацилл, при содержании в отделяемом 5-6 lg КОЕ/г монокультуры условно-патогенной факультативно-анаэробной или облигатно-анаэробной микрофлоры и/или при содержании в соскобном материале 1-3 lg КОЕ/г лактобацилл, 6-8 lg КОЕ/г монокультуры условно-патогенной факультативно-анаэробной или облигатно-анаэробной микрофлоры и при концентрации в смыве IgA>15 мкг/мл, sIgA>30 мкг/мл, IgM>20 мкг/мл, SC>50 мкг/мл.
Оценка выраженности нарушений микробиоценоза цервикального канала (табл. 2):
- нормоценоз микробиоценоза цервикального канала (Цк) определяется при количестве лейкоцитов<4 в поле зрения, при содержании в соскобном материале 1-2 lg КОЕ/г УПМ и при концентрации в смыве IgG≤8 мкг/г белка, sIgA≤7 мкг/г белка, SC≤8 мкг/г белка;
- промежуточный тип микробиоценоза Цк определяется при количестве лейкоцитов 8-10 в поле зрения, при содержании в соскобном материале 2-3 lg КОЕ/г УПМ и при концентрации в смыве IgG 10-13 мкг/г белка, sIgA 11-14 мкг/г белка, SC 13-19 мкг/г белка;
- дисбиоз микробиоценоза Цк определяется при количестве лейкоцитов 14-40 в поле зрения, при содержании в соскобном материале 3-4 lg КОЕ/г УПМ и при концентрации в смыве IgG 30-40 мкг/г белка, sIgA 20-30 мкг/г белка, SC 30-40 мкг/г белка;
- бактериальный вагинит микробиоценоза Цк определяется при количестве лейкоцитов >40 в поле зрения, при содержании в соскобном материале >4 lg КОЕ/г УПМ и при концентрации в смыве IgG>40 мкг/г белка, sIgA>30 мкг/г белка, SC>40 мкг/г белка.
Оценка выраженности нарушений микробиоценоза ротоглотки (табл. 3):
- нормоценоз, характеризующийся отсутствием микроэкологических нарушений, присутствием индигенной микрофлоры: Streptococcus spp. в количестве 5-6 lg КОЕ/г, Neisseria spp.- 4-6 lg КОЕ/г при концентрации в слюне IgA<20 мкг/мл, sIgA<20 мкг/мл, IgM 0 мкг/мл, IgG<50 мкг/мл, SC<50 мкг/мл;
- промежуточный тип (I степень дисбиотических нарушений), характеризующийся нарастанием нормофлоры {Streptococcus spp.- до 6-7 lg КОЕ/г, Neisseria spp.- 6-7 lg КОЕ/г) и появлением УПМ в количестве до 3-4 lg КОЕ/г при концентрации в слюне IgA 20-50 мкг/мл, sIgA 20-50 мкг/мл, IgM<10 мкг/мл, IgG 50-100 мкг/мл, SC 50-100 мкг/мл;
- дисбиоз (II степень дисбиотических нарушений) ротоглотки, при котором наблюдается повышение количества нормофлоры {Streptococcus spp.- 6-7 lg КОЕ/г, Neisseria spp.- 6-7 lg КОЕ/г), повышение уровня факультативно-анаэробной УПМ до 4-5 lg КОЕ/мл, появление вирулентных вариантов УПМ, характеризующихся выраженными факторами патогенности, при концентрации в слюне IgA 50-100 мкг/мл, sIgA 50-100 мкг/мл, IgM 10-30 мкг/мл, IgG 100-200 мкг/мл, SC 100-200 мкг/мл;
- выраженный воспалительный процесс (III степень дисбиотических нарушений), характеризующийся значительным повышением содержания Streptococcus spp.- 7-8 lg КОЕ/г, Neisseria spp.- 7-8 lg КОЕ/г, УПМ и количества вирулентных микроорганизмов до 6-8 lg КОЕ/мл при концентрации в слюне IgA>100 мкг/мл, sIgA>100 мкг/мл, IgM>30 мкг/мл, IgG>200 мкг/мл, SC>200 мкг/мл.
Оценка выраженности нарушений микробиоценоза кишечника (табл.4):
- нормоценоз: содержание кишечной палочки ≥8 lg КОЕ/г, лактобацилл ≥7 lg КОЕ/г, бифидобактерий ≥9 lg КОЕ/г, отсутствие УПМ при содержании в копрофильтратах IgA <10 мкг/мл, sIgA <10 мкг/мл, IgM 0 мкг/мл, IgG <10 мкг/мл, SC <10 мкг/мл;
- I степень дисбактериоза кишечника характеризуется повышенным или пониженным содержанием кишечной палочки (≥ или ≤8 lg КОЕ/г), снижением содержания лактобацилл (≤6 lg КОЕ/г) и бифидобактерий (≤9 lg КОЕ/г) при содержании в копрофильтратах IgA ≤10 мкг/мл, sIgA ≤10 мкг/мл, IgM ≤5 мкг/мл, IgG 10-20 мкг/мл, SC≤10 мкг/мл;
- II степень дисбактериоза кишечника характеризуется сниженным содержанием кишечной палочки (≤8 lg КОЕ/г), лактобацилл (≤6 lg КОЕ/г) и бифидобактерий (≤8 lg КОЕ/г), появлением УПМ в количестве ≥4 lg КОЕ/г, при содержании в копрофильтратах IgA 10-20 мкг/мл, sIgA 10-20 мкг/мл, IgM 5-10 мкг/мл, IgG 20-40 мкг/мл, SC 10-20 мкг/мл;
- Ill степень дисбактериоза кишечника характеризуется значительным снижением содержания кишечной палочки с неизмененными ферментативными свойствами (≤6 lg КОЕ/г), появлением слабоферментирующей и/или гемолизирующей кишечной палочки (≥4 lg КОЕ/г), значительным содержанием лактозонегативных энтеробактерий, грамотрицательных, глюкозу неферментирующих бактерий, кокковой флоры (≥6 lg КОЕ/г), резким снижением содержания лактобацилл и бифидобактерий ≤5 lg КОЕ/г и ≤7 lg КОЕ/г, соответственно, при содержании в копрофильтратах IgA >20 мкг/мл, sIgA >20 мкг/мл, IgM >10 мкг/мл, IgG >40 мкг/мл, SC >20 мкг/мл.
Следующие примеры подтверждают использование заявляемого способа оценки состояния музального иммунитета слизистых открытых полостей различной локализации при прогнозировании течения инфекционно-воспалительных процессов.
Пример 1.
Обследовано 30 клинически здоровых детей и 77 детей с острыми и рецидивирующими заболеваниями респираторного тракта в возрасте 3-14 лет. Дети были поделены на 3 группы: 1 группа - контрольная (30 клинически здоровых детей), 2 группа - больные с острым бронхитом (51 ребенок), 3 группа - больные с хроническим бронхитом (15 человек). Частота инфицирования аденовирусами была достоверно выше при остром бронхите по сравнению с хроническим бронхитом и клинически здоровыми пациентами. Различия в обсемененности слизистой задней стенки глотки индигенными микроорганизмами в контрольной группе и больных бронхитами детей не достоверны как по количественному содержанию, так и по частоте встречаемости, однако, у больных детей они превышали показатели нормоценоза (табл.5). Это свидетельствует о компенсированной форме дисбиотических нарушений в верхних дыхательных путях. Выявлены достоверные различия по частоте инфицирования S. aureus и грибами рода Candida при остром бронхите по сравнению с хроническим бронхитом и клинически здоровыми пациентами. Интенсивность колонизации задней стенки глотки условно-патогенными микроорганизмами (УПМ) достоверно выше при остром бронхите, а при хроническом бронхите изменения не достоверны по сравнению с клинически здоровыми пациентами. Выявление в слюне повышенных уровней общего IgE при остром и хроническом бронхитах указывает на активизацию и количественное повышение инфекционного компонента. У клинически здоровых детей нормоценоз регистрировался у 48,1% пациентов, промежуточный тип - у 44,4%, дисбиоз - у 7,4% пациентов, что достоверно отличалось от показателей при остром бронхите: нормоценоз - у 21,6% пациентов при p<0,05, промежуточный тип - у 11,8% пациентов при p<0,01, дисбиоз - у 35,3% пациентов при p<0,05, выраженный воспалительный процесс - у 31,4% пациентов при p<0,01; при хроническом бронхите нормоценоз - у 20,0% пациентов при p<0,05, промежуточный тип - у 20,0% пациентов при p<0,01, диебиоз - у 33,3% пациентов при p<0,05, выраженный воспалительный процесс - у 26,7% пациентов при p<0,01; достоверных различий между острым и хроническим бронхитом не выявлено. Следовательно, при остром бронхите нарушения микробиоценоза слизистых сдвигаются в сторону дисбиоза и выраженного воспалительного процесса. Однако высокие уровни нормофлоры в сочетании с высокими уровнями Ig обеспечивают выраженную КР, что подтверждается и высокими показателями индекса естественной колонизации назофаригеального эпителия (ИЕКНЭ). Высеваемость УПМ в титре 6 Ig КОЕ/г и выше может свидетельствовать о приобретении ею фенотипических маркеров вирулентности.
Примечания: ИЕКНЕ - индекс естественной колонизации назофарингеального эпителия.
При остром бронхите в ответ на выраженное бактериально-вирусное воздействие исследованные TLR отреагировали достоверным пятикратным повышением экспрессии генов по сравнению с хроническим бронхитом и контрольной группой. Причем, проявилась специализация TLR: TLR-2 и TLR-4 реагировали, в основном на бактериальные патогенны, а TLR-3 и TLR-8 - на вирусные патогенны. Наиболее высокие значения экспрессии генов имели место при микст инфекции, что объясняется, в определенной степени, перекрестным действием лигандов. При хроническом бронхите уровни экспрессии генов TLR в основном не отличались от контрольной группы.
При остром бронхите в ответ на достоверно высокую инфекционную нагрузку (в виде микстинфекции вирусными патогенами и УПМ) повышаются уровни экспрессии генов TLR-2, TLR-4, TLR-3 и TLR-8, запускающие в верхних дыхательных путях продукцию провоспалительных цитокинов IL-8, TNF-α и IL-1β, приводящих, в свою очередь, к увеличению содержания иммуноглобулинов, что можно расценивать как выраженную местную воспалительную иммунологическую реакцию макроорганизма, отражающую остроту инфекционного процесса и способствующую локализации инфекционного процесса, а также к стимуляции продукции дополнительных цитокинов соседними неинфицированными клетками. В ротоглотке нарастание уровней иммуноглобулинов, sIgA и sc обусловлено их синтезом in situ. Уровни экспрессии TLR прямо коррелируют с показателями уровней sIgA и лизоцима, что свидетельствует об их взаимосвязи как компонентов колонизационной резистентности, отражающих состояние врожденного иммунитета, и не коррелируют с повышенными показателями индекса ИЕКНЕ что свидетельствует о низкой адгезивной способности эпителия ротоглотки в отношениии УПМ. Все вместе указывает на высокий уровень колонизационной резистентности как показателя мукозального иммунитета. Отсутствует связь между TLR и IgE. При хроническом бронхите в ответ на слабую инфекционную нагрузку (в виде микстинфекции вирусными патогенами и УПМ) уровни экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 не повышаются; не выявляется прямая корреляционная связь со сниженными, по сравнению с таковыми при остром бронхите, показателями уровней цитокинов, IgM, sIgA; регистрируется хронический, вялотекущий воспалительный процесс. Уровни экспрессии TLR практически прямо не коррелируют с показателями уровней sIgA и лизоцима; коррелируют с повышенными показателями индекса ИЕКНЕ, что может способствовать повышению адгезии УПМ на клетках эпителия. Все вместе обусловливает нарушение колонизационной резистентности как показателя мукозального иммунитета, способствует прогрессирующему характеру течения инфекционного процесса и дисбалансу в процессах деструкции и репарации, сопутствующих воспалению. Отсутствует связь между TLR и IgE.
При остром и хроническом бронхитах взаимосвязь рецепторов врожденного иммунитета TLR-2, TLR-4, TLR-3, TLR-8 (контролируют запуск цитокинового каскада местной антиинфекционной резистентности, через который запускаются иммуноглобулиновое звено и воспалительная реакция) с микрофлорой биотопа определяет КР слизистых, характеризует течение инфекционного процесса, выраженность клинических и лабораторных проявлений и исход заболевания (излечение, хронизация). Установлена достоверная взаимосвязь TLR с другими факторами врожденного иммунитета лизоцимом, ИЕКНЕ, sIgA и sc. Уровни IgE независимы от TLR. Пятикратное повышение уровней экспрессии генов TLR-2, TLR-4, TLR-3, TLR-8 и цитокинов IL-1β, IL-8, INF-γ, TNF-α свидетельствует о хорошей местной антиинфекционной резистентности, а отсутствие повышения указывает на ее нарушение и хроническое течение заболевания (носит диагностический и прогностический характер).
Достоверное повышение медианы экспрессии гена TLR-2 регистрировалось только при остром бронхите и при микст-инфекции по сравнению с хроническим бронхитом и контрольной группой при p<0,0001. Медиана экспрессии гена TLR-4 при остром бронхите достоверно ниже при инфицировании УПМ при сопоставлении с хроническим бронхитом (p<0,0001), достоверно выше при микст инфекции при сопоставлении с хроническим бронхитом и контрольной группой (p<0,0001), а без инфицирования достоверно выше в контрольной группе по сравнению с хроническим бронхитом (p=0,007).
Медиана экспрессии гена TLR-3 при остром бронхите достоверно выше при сопоставлении с хроническим бронхитом (p<0,006) при инфицировании вирусными патогенами и при микст инфекции (p<0,0001). Медиана экспрессии гена TLR-8 при остром бронхите достоверно выше при сопоставлении с хроническим бронхитом (p<0,006) при микст инфекции (p<0,0001); при хроническом бронхите она выше таковой при остром бронхите при инфицировании вирусными патогенами (p<0,0001), а без инфицирования достоверно выше по сравнению с контрольной группой (p=0,001). Следовательно, при остром бронхите в ответ на выраженное бактериально-вирусное воздействие исследованные TLR отреагировали достоверным повышением экспрессии генов по сравнению с хроническим бронхитом и контрольной группой. Причем, проявилась специализация TLR:
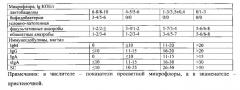
TLR-2 и TLR-4 реагировали, в основном на бактериальные патогенны, а TLR-3 и TLR-8- на вирусные патогенны. Наиболее высокие значения экспрессии генов имели место при микст-инфекции, что объясняется, в определенной степени, перекрестным действием лигандов. При хроническом бронхите уровни экспрессии генов TLR в основном не отличались от контрольной группы (Табл.6.)
Таким образом, при верифицированном патогенитеческом агенте третья степень нарушения микробиоценоза ротоглотки - выраженный воспалительный процесс отражает выраженную воспалительную реакцию при бронхитах и свидетельствует о полноценности мукозального иммунитета; вторая степень нарушения микробиоценоза ротоглотки - биоценоз является промежуточной между первой и третьей степенями и указывает на нормально протекающую реакцию мукозального иммунитета; первая степень нарушения микробиоценоза ротоглотки - промежуточный тип свидетельствует о нарушении мукозального иммунитета.
Пример 2.
Клинико-анамнестические и лабораторные данные 228 больных с урогенитальным хламидиозом (УГХ) позволили отобрать 100 пациенток, которые были разбиты на 3 группы. Группу I составила 41 пациентка - первично инфицированные больные в острой стадии инфекционного процесса. Группу II составляли 29 пациенток с хроническим течением хламидийной инфекции. В III (группа сравнения) вошли 30 пациенток - ранее переболевшие (с давно перенесенной хламидийной инфекцией). Контролем служили 32 клинически здоровые женщины (группа IV, контрольная, группа сравнения).
УПМ во влагалище (Вл) при остром урогенитальном хламидиозе (УГХ) определялись в количестве 8,1±0,4 lg КОЕ/мл, при обострении хронического УГХ - 4,6±1,0 lg КОЕ/мл, у переболевших - 2,5±1,2 lg КОЕ/мл, у клинически здоровых пациентов - 2,74±0,94 lg КОЕ/мл. Уровни выявления УПМ при остром УГХ отличались (при p<0,05) от таковых других сравниваемых групп пациентов. По частоте выявляемое™ УПМ во Вл достоверные различия выявлены между I и II (p<0,01), I и III (p<0,001), I и IV (p<0,001), II и III (p<0,01), II и IV (p<0,001), III и IV группами (p<0,01), а между группами I и II различия не достоверны. Чем выраженное патологический процесс, тем шире набор микроорганизмов и в более высоких титрах они высеваются. Косвенным свидетельством приобретения патогенных свойств УПМ может быть выделение из Вл штаммов облигатных анаэробов при остром УГХ в титре 7 lg КОЕ/г, а при обострении хронического УГХ в титре 5 lg КОЕ/г. В I группе у 43,9% пациенток выявлен бактериальный вагинит и у 56,1% - дисбиоз, во II группе у 27,5% пациенток - бактериальный вагинит и у 72,4% - дисбиоз, в III и IV группе у всех пациенток -нормоценоз. УПМ в цервикальном канале (Цк) в группе I определялись в количестве 3,70±1,56 lg КОЕ/мл, в группе II - 3,80±0,27 lg КОЕ/мл, в группе III - 1,36±0,37 lg КОЕ/мл, в группе IV - 1,94±0,73 lg КОЕ/мл. По частоте выявляемости УПМ в Цк различия выявлены между I и III (p<0,01), I и IV (p<0.001), II и IV (p<0,001), III и IV (p<0,01) группами, а между I и II, II и III группами различия не достоверны. В I группе у 19,51% пациенток регистрировался бактериальный цервицит