Способ снижения перинатальной заболеваемости при поздних преждевременных родах
Иллюстрации
Показать всеИзобретение относится к перинатологии и предназначено для снижения перинатальной заболеваемости при поздних преждевременных родах. Сущность способа: в сроках 34-36 недель беременности при угрозе преждевременных родов проводят ультразвуковую фетометрию. При предполагаемой массе плода ниже десятого или выше девяностого перцентиля для данного срока проводят профилактику синдрома дыхательных расстройств. Способ позволяет снизить заболеваемость новорожденных в сроках 34-36 недель. 3 пр., 2 ил.
Реферат
Предлагаемое изобретение относится к акушерству и в частности касается профилактики респираторного дистресс-синдрома плода.
Преждевременные роды в значительной мере определяют перинатальную заболеваемость и смертность. На долю недоношенных детей приходится 60-70% ранней неонатальной смертности (Кулаков В.И., Мурашко Л.Е. Преждевременные роды, М: «Медицина» 2002, стр.5).
В настоящее время частота преждевременных родов в развитых странах мира составляет от 3,9 до 12,7% и не имеет устойчивой тенденции к снижению (Сидельникова В.М., Антонов А.Г. Преждевременные роды. Недоношенный ребенок. // Москва, Гэотар-медиа, 2006; Российский Статистический Ежегодник, 2012 // http://www.gks.ru/wps/wcm/connect/rosstat_main/rosstat/ru/statistics/publications/catalog/doc_1135087342078).
Термином синдром дыхательных расстройств (СДР) обозначают дыхательную недостаточность у детей первых 2-х суток жизни, но он может появиться и на 5-7 день жизни, в связи с патологией ЦНС или инфекцией.
Частота развития СДР зависит от степени недонашивания беременности и составляет при сроке гестации 29 недель и менее - 65%, при сроке 31-32 недели - 35%, при сроке 33-34 недели - 20%, при сроке 35-36 недель - 5%, при сроке 37 недель и более - менее 1%.
Причиной развития СДР является дефицит образования и выброса сурфактанта, его качественный дефект или разрушение на фоне незрелости структуры легочной ткани. Предрасполагающими факторами являются недоношенность, внутриутробные инфекции, охлаждение ребенка, перинатальная гипоксия и внутрижелудочковые кровоизлияния.
Достоверно снизить частоту СДР, а соответственно и неонатальную смертность позволяет профилактическое внутримышечное введение до родов 24 мг дексаметазона или бетаметазона пациенткам с угрозой преждевременных родов или нуждающимся в досрочном родоразрешении. Согласно доказательным данным профилактику СДР плода следует проводить всем пациенткам с угрозой преждевременных родов в сроках 24-34 недели (Roberts D, Dalziel SR. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database of Systematic Reviews 2006, Issue 3. Art. No.: CD004454. DOI: 10.1002/14651858.CD004454.pub2). Данный способ принимается за ближайший аналог.
После 34 недель профилактика СДР плода кортикостероидами существенно не влияет на частоту СДР плода и смертность в общей популяции и потому рутинно не проводится, однако частота дыхательных расстройств в сроках 34-36 недель все же остается значительной. В связи с этим мы пришли к выводу, что отбор пациенток группы высокого риска по развитию СДР и проведение профилактики СДР плода только в этой группе позволят улучшить перинатальные исходы при поздних преждевременных родах.
Задача изобретения - снижение частоты респираторного дистресс- синдрома плода у детей, рожденных в сроках 34-36 недель.
Техническим результатом предлагаемого способа является отбор пациенток в сроках 34-36 недель, угрожаемых по развитию синдрома дыхательных расстройств у новорожденного, для проведения у них профилактического курса кортикостероидов.
Технический результат достигается за счет проведения ультразвуковой фетометрии с центильной оценкой предполагаемой массы плода.
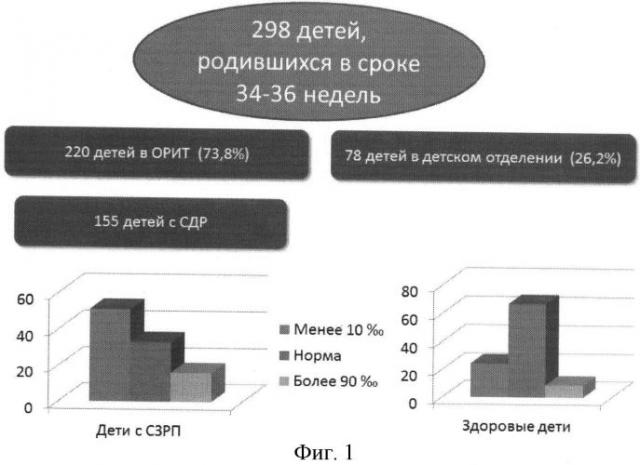
Было обследовано 298 новорожденных, появившихся на свет в сроках 34-36 недель. Из них 220 (73,8%) после родов были госпитализированы в отделение реанимации и интенсивной терапии, у 155 из них (55% от общего числа детей) основным заболеванием был синдром дыхательных расстройств (СДР). 78 детей (26,2%) родились здоровыми и не требовали специальной интенсивной терапии.
При сопоставлении массы новорожденных с нормативными показателями было показано, что среди детей с СДР (n=155) у 79 (50,9%) масса тела была ниже 10‰ для данного гестационного срока (такая ситуация называется синдром задержки роста плода, по МКБ-10 - 036.5), а у 25 (16,1%) - масса тела была выше 90‰. Среди детей, родившихся здоровыми (n=78), частота рождения с массой менее 10%о составила 24,4% (n=19), а выше 90‰-8,9% (n=7) (Фигура 1. Частота развития синдрома дыхательных расстройств у детей, рожденных в сроках 34-36 недель, в зависимости от массы тела при рождении). При анализе частоты развития СДР по подгруппам в зависимости от массы плода было показано, что у детей, родившихся в сроках 34-36 недель с массой ниже 10‰, вероятность развития СДР составила 81%, выше 90‰-79%, а с нормальной массой тела - 31%.
Таким образом, был сделан вывод о том, что масса плода ниже десятого и выше девяностого перцентиля является достоверным фактором риска синдрома дыхательных расстройств у новорожденных при сроке беременности 34-36 недель.
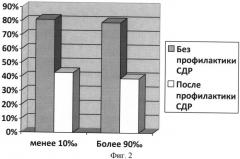
Следующим этапом нами была проведено исследование эффективности профилактики СДР в целевой группе пациенток с предполагаемой низкой или высокой массой плода. Для терапии были отобраны 76 пациенток с начавшимися преждевременными родами в сроках 34-36 недель, у которых при ультразвуковом исследовании предполагаемая масса плода была ниже 10‰ для данного срока, и 52 пациенток, у которых предполагаемая масса плода была выше 90‰. Всем пациенткам проводилась токолитическая терапия гинипралом в течение 3 суток до завершения профилактики СДР плода. Профилактика СДР проводилась дексаметазоном в суммарной дозе 24 мг (по 6 мг внутримышечно 4 раза через 8 часов). Впоследствии у этих пациенток произошли преждевременные роды. Из 76 детей, родившихся с массой менее 10‰, в отделение реанимации и интенсивной терапии были переведены лишь 40 (52,6%), а синдром дыхательных расстройств зафиксирован у 32 (43%). Из 52 детей, родившихся с массой выше 90‰, в ОРИТ были госпитализированы 28 (53,8%), а диагноз СДР был выставлен 20 (39%). (Фигура 2. Частота СДР у детей, родившихся в сроках 34-36 недель, в зависимости от массы тела при рождении и проведения профилактики СДР).
Таким образом, предлагаемый способ осуществляют следующим образом: пациенткам, поступающим в стационар с угрозой преждевременных родов, проводят ультразвуковую фетометрию. В том случае, если предполагаемая масса плода ниже 10‰ или выше 90‰ для данного гестационного срока, проводят профилактику СДР. Такой подход позволяет снизить вероятность дыхательных расстройств у новорожденных в этой группе вдвое.
Заявленный способ поясняется на следующих конкретных примерах. Пример 1 (Преждевременные роды без профилактики СДР)
Беременная Д., 27 года с диагнозом: II преждевременные роды в 34-35 недель. ЭДА. Осмотр родовых путей.
На учете в ЖК состояла с 14 недель беременности, условия жизни средние. Соматические заболевания: детские инфекции. Менструальная функция с 13 лет, регулярная через 28 дней по 5 дней. Данная беременность 3-я, наступила самопроизвольно, в анамнезе 1 срочные роды без особенностей и 1 самопроизвольный выкидыш в роке 6-7 недель. Беременность осложнилась токсикозом 1 половины, анемией. Поступила в стационар в сроке 34-35 недель беременности в родах. По данным ультразвукового исследования, при поступлении предполагаемая масса плода составила 2420 г. Данный показатель укладывается в нормативные для данного срока, в связи с чем профилактика СДР не проводилась. Продолжительность родов 7 часов 20 минут, безводный промежуток 5 часов. Родилась живая недоношенная девочка 2510 г, 48 см, с оценкой по шкале Апгар на 1 минуте 7 баллов, на 5 минуте 8 баллов. Ребенок переведен в детское отделение, выписан вместе с матерью на 6 сутки.
У данной пациентки показатель масса плода при рождении была нормальной, следовательно, риск дыхательных расстройств был низким, проводить профилактику СДР не требовалось. Ребенок родился здоровым.
Пример 2 (Преждевременные роды с СЗРП без профилактики СДР)
Беременная М., 34 года с диагнозом: II преждевременные роды в сроке 35 недель. Дефект плаценты. Эпидуральная анестезия. Ручное обследование стенок полости матки. Осмотр родовых путей.
На учете в ЖК состояла с 9 недель беременности. Соматические заболевания: хр. тонзиллит (ремиссия). Менструальная функция с 14 лет, регулярная через 28 дней по 5 дней. Данная беременность 4-я, наступила самопроизвольно, в анамнезе 1 срочные роды без особенностей и 2 мед. аборта без осложнений. Беременность осложнилась ОРВИ с повышением температуры до 38°C в первом триместре, угрозой выкидыша. Поступила в стационар в сроке 34-35 недель беременности с диагнозом «угроза преждевременных родов». При поступлении проведено ультразвуковое исследование. Предполагаемая масса плода 1800 г (ниже 10%о для данного срока). Профилактика СДР, согласно традиционной практике, не проводилась. Несмотря на проведение сохраняющей терапии в сроке 34-35 недель развилась родовая деятельность. Роды проведены под эпидуральной анестезией. Продолжительность родов 5 часов 20 минут, безводный промежуток 3 часа. Родилась живая недоношенная девочка 1780 г, 43 см, с оценкой по шкале Апгар на 1 минуте 7 баллов, на 5 минуте 7 баллов. Ребенок переведен в отделение реанимации и интенсивной терапии с диагнозом «СДР, гипоксически-ишемическое поражение ЦНС. Церебральная гипоксия 1 степени. СЗРП». На 7 сутки ребенок переведен на второй этап выхаживания.
У данной пациентки изначально риск развития СДР был повышенным (предполагаемая масса плода ниже 10‰ для данного срока). У ребенка после рождения развился синдром дыхательных расстройств. Проведение профилактики РДС могло предотвратить это серьезное осложнение.
Пример 3 (Преждевременные роды с СЗРП с профилактикой СДР)
Беременная П., 31 года с диагнозом: II преждевременные роды в 34-35 недель.. ЭКО. Осмотр родовых путей.
На учете в ЖК состояла с 10 недель беременности, условия жизни средние. Соматические заболевания: хр. холецистит (ремиссия). Менструальная функция с 13 лет, регулярная через 30 дней по 5 дней. Данная беременность 4-ая, наступила путем ЭКО (непроходимость маточных труб), в анамнезе 1 срочные роды без особенностей и 2 мед. аборта без осложнений. Беременность протекала без осложнений. Поступила в стационар с диагнозом угроза преждевременных родов в сроке 34 недели. Произведено ультразвуковое исследование. Предполагаемая масса плода: 1670 г (ниже 10‰). С учетом предлагаемой нами методики решено провести профилактику СДР плода. Начата токолитическая терапия с целью пролонгирования беременности (гексопреналин 12,0 в/в 0,5 мл/час на 3 суток). Профилактика СДР состояла во внутримышечном введении дексаметазона 6 мг через 8 часов 4 раза. После окончания профилактики сохраняющая терапия была прекращена. В течение 1 суток произошли роды. Продолжительность родов 6 часов, безводный промежуток 2 часа. Родился живой доношенный мальчик 1620 г, 39 см, с оценкой по шкале Апгар на 1 минуте 7 баллов, на 5 минуте 8 баллов. Ребенок переведен в детское отделение, выписан вместе с матерью на 9 сутки после родов.
Таким образом, предлагаемый способ позволяет существенно снизить вероятность синдрома дыхательных расстройств у новорожденных, а также необходимости в оказании им реанимационной помощи.
Способ снижения перинатальной заболеваемости при поздних преждевременных родах, отличающийся тем, что в сроках 34-36 недель при значении предполагаемой массы плода по данным ультразвуковой фетометрии ниже десятого или выше девяностого перцентиля для данного срока проводят профилактику синдрома дыхательных расстройств.