Способ забора остеохондрального аутотрансплантата
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к травматологии и ортопедии. Выполняют цифровое рентгенологическое обследование, хирургический доступ, забор остеохондрального аутотрансплантата. При этом хирургический доступ выполняют по наружной поверхности пяточной области, отступив от края ахиллова сухожилия, вскрывают преахиллярную сумку. Выделяют от надкостницы наружную область пяточной кости, а забор остеохондрального аутотрансплантата осуществляют в форме усеченной пирамиды, одна из граней которой покрыта хрящом. Способ позволяет предотвратить травматизацию интактного коленного сустава, сократить время операции и послеоперационного восстановления пациента. 1 пр., 19 ил.
Реферат
Изобретение относится к медицине, а именно к травматологии и ортопедии.
Известен способ забора остеохондрального аутотрансплантата из коленного сустава (http://www.med-practic.com/rus/163/1808/%D0%9D%D0%B0%D1%88%20%D0%BE%D0%BF%D1%8B%D1%82%20%D0%BF%D1%80%D0%B8%D0%BC%D0%B5%D0%BD%D0%B5%D0%BD%D0%B8%D1%8F%20%D0%BC%D0%B5%D1%82%D0%BE%D0%B4%D0%B0%20%D0%BC%D0%BE%D0%B7%D0%B0%D0%B8%D1%87%D0%BD%D0%BE%D0%B9%20%DO%B0%D1%83%D1%82%D0%BE%D1%85%D0%BE%D0%BD%D0%B4%D1%80%D0%BE%D0%BF%D0%BB%D0%B0%D1%81%D1%82%D0%B8%D0%BA%D0%B8/article.more.html), принятый за прототип. Способ состоит из забора остеохондральных аутотрансплантатов с наименее нагружаемых участков и пересадки их в зоны повреждения. Предварительно должна быть произведена точная диагностика повреждения, локализации, а также патологии, приведшей к возникновению дефекта хряща. Производится артроскопия коленного сустава. На первом этапе лечения должна быть устранена первичная патология, будь то повреждение связочно-капсульного аппарата, рассекающий остеохондрит, травматические повреждения и т.д. Далее производится миниартротомия, забор костно-хрящевого аутотрансплантата (рекомендуемая высота 15-25 мм) и оформление участка пересадки специальными инструментами, пересадка аутотрансплантата. Инструменты разработаны так, что трансплантат диаметром больше участка реципиента на 1 мм. Тем самым обеспечивается плотная фиксация пересаженного материала. Рана дренируется, ушивается послойно, наглухо. Фиксация сроком 2-3 недели.
Недостатки данного способа заключаются в том, что возникает синдром «болезненного места взятия аутотрансплантата», происходит травматизация интактного коленного сустава, наблюдается высокая травматичность за счет разрезов мягких тканей длиной, равной длине трансплантата. Высока трудоемкость забора остеохондрального аутотрансплантата. Фиксируется большой срок восстановления пациентов.
Техническим результатом предлагаемого изобретения является создание способа, свободного от вышеуказанных недостатков.
Указанный технический результат достигается тем, что в способе забора остеохондрального аутотрансплантата, включающем цифровое рентгенологическое обследование, хирургический доступ, забор остеохондрального аутотрансплантата, хирургический доступ выполняют по наружной поверхности пяточной области, отступив от края ахиллова сухожилия, вскрывают преахиллярную сумку, выделяют от надкостницы наружную область пяточной кости, а забор остеохондрального аутотрансплантата осуществляют в форме усеченной пирамиды, одна из граней которой покрыта хрящом.
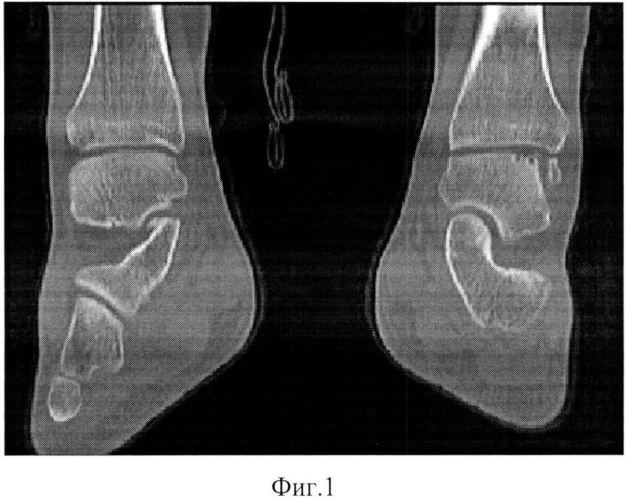
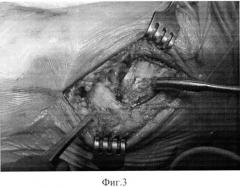
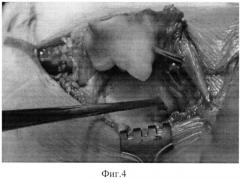
Изобретение поясняется следующими графическими материалами, где на фиг.1 - рентгенограмма голеностопного сустава, вид сзади, до осуществления способа, фиг.2 - изображение маркировки доступа, фиг.3 - изображение рассечения мягких тканей, фиг.4 - изображение асептического некроза в отделах таранной кости, фиг.5 и фиг.6 - изображение санации некротического очага, фиг.7 и фиг.8 - изображение субкортикальной остеоперфорации, фиг.9 и фиг.10 - изображение преахиллярного доступа, фиг.11 - изображение вскрытия преахиллярной сумки, фиг.12 - изображение резекции остеохондрального аутотрансплантата, фиг.13 - изображение остеохондрального аутотрансплантата, фиг.14 - изображение заполнения полости остеохондральным аутотрансплантатом, фиг.15, фиг.16, фиг.17 - изображение установки фрагмента лодыжки на место, фиг.18 - рентгенограмма голеностопного сустава, вид сзади, после осуществления способа, фиг.19 - рентгенограмма голеностопного сустава, вид сбоку, после осуществления способа.
Вариант осуществления изобретения.
На предоперационном этапе выполняют цифровое рентгенологическое обследование, например RG, МСКТ. Пациента укладывают на операционном столе в положение на здоровом полубоку, маркируют доступ. Рассекают мягкие ткани до кости по наружной поверхности пяточной области длиной 4-6 см, отступив 1-2 см от края ахиллова сухожилия. Вскрывают преахиллярную сумку хирургическим инструментом, например распатором, долотом, остеотомом, выделяют от надкостницы наружную область пяточной кости на площади 1,5×4 см. Маятниковой пилой остеотомируют задний отдел пяточной кости таким образом, чтобы получить остеохондральный аутотрансплантат, по форме близкий к усеченной пирамиде, с одной гранью, покрытой хрящом. Полученный аутотрансплантат в дальнейшем адаптируют к форме дефекта и имплантируют, как пример, в таранную кость.
Пример.
Пациент Г., 1995 года рождения, поступил в ФГБУ "ННИИТО им. Я.Л. Цивьяна" Минздрава России в 2014 г. с жалобами на боли и ограничения движения в области голеностопного сустава. Из анамнеза заболевания: Пациент получил первую травму в области левого голеностопного сустава около 7 лет назад, повторная травма произошла в 2011 г. Лечение проводилось консервативное, в поликлинике по месту жительства. Постепенно появилась боль в области левого голеностопного сустава, усиливающаяся при нагрузке. За период 2013-2014 гг. отмечается прогрессирование болевого синдрома и увеличение в размерах области голеностопного сустава при нагрузках.
Произведено цифровое рентгенологическое обследование (RG, МСКТ), где по их данным (фиг. 1) четко видны некротические изменения в таранной кости на левой ноге пациента. Поставлен диагноз: Асептический некроз таранной кости слева на стадии импрессионного перелома (болезнь Moushet). Деформирующий остеоартроз голеностопного сустава 2 степени слева. Проведено лечение по предложенному способу. Пациента укладывают на операционном столе в положение на здоровом полубоку, маркируют доступ (фиг. 2). Рассекают мягкие ткани над внутренней лодыжкой (фиг. 3). Тем самым вскрывая синовиальную оболочку, визуализируется голеностопный сустав. Локализуют очаг асептического некроза в отделах таранной кости (фиг. 4). Осуществляют хирургическую санацию некротического очага (фиг. 5, фиг. 6). Производят фенестрацию хряща ниже зоны некроза. В полость таранной кости вводят высокоскоростной бур и с помощью него удаляют некротические ткани до кровоточащей спонгиозной ткани. Производят многонаправленную субкортикальную остеоперфорацию (фиг. 7, фиг. 8). Учитывая размеры образовавшегося дефекта, рассекают мягкие ткани до кости по наружной поверхности пяточной области длиной 4-6 см, отступив 1-2 см от края ахиллова сухожилия (фиг. 9, фиг. 10). Вскрывают преахиллярную сумку (фиг. 11), распатором выделяют от надкостницы наружную область пяточной кости на площади 1,5×4 см. Маятниковой пилой остеотомируют задний отдел пяточной кости (фиг. 12), чтобы получить остеохондральный аутотрансплантат. Полученный остеохондральный аутотрансплантат адаптируют к форме дефекта, чтобы соответствовал по размеру и форме таким образом, чтобы суставная поверхность таранной кости являлась продолжением суставного хряща таранной кости (фиг. 13). Полость таранной кости заполняют остеохондральным аутотрансплантатом (фиг. 14). Фрагмент лодыжки устанавливают на место, фиксируют 2-мя биодеградируемыми пинами (фиг. 15, фиг. 16, фиг. 17). Осуществляют рентген-контроль (фиг. 18, фиг. 19). Послойно ушивают рану. Накладывают асептическую повязку. Проводят послеоперационную консервативную терапию. Осуществляют гипсовую иммобилизацию сроком на семь недель. В последующем назначают курс восстановительного лечения.
Преимущество предложенного способа по сравнению с существующими заключается в том, что при данном способе забора остеохондрального аутотрансплантата отсутствует синдром «болезненного места взятия аутотрансплантата», что в дальнейшем способствует полноценной жизни пациентов. Отсутствует травматизация интактного коленного сустава, что приводит к сокращению времени как самой операции, так и послеоперационного восстановления пациента и снижению травматичности. Прослеживается минимальный риск инфекционных осложнений.
Способ забора остеохондрального аутотрансплантата реализуется на современном оборудовании, с использованием современных технологий и материалов.
Способ забора остеохондрального аутотрансплантата, включающий цифровое рентгенологическое обследование, хирургический доступ, забор остеохондрального аутотрансплантата, отличающийся тем, что хирургический доступ выполняют по наружной поверхности пяточной области, отступив от края ахиллова сухожилия, вскрывают преахиллярную сумку, выделяют от надкостницы наружную область пяточной кости, а забор остеохондрального аутотрансплантата осуществляют в форме усеченной пирамиды, одна из граней которой покрыта хрящом.