Способ оценки вероятности летального исхода у пациентов с тромбоэмболией легочной артерии, находящихся в стационаре
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к кардиологии. Проводят сбор анамнеза, клиническое и эхо-кардиографическое обследование пациентов 18 лет и старше, находящихся в стационаре. При этом учитывают: режим; факт наличия/отсутствия заболеваний легких; факт наличия/отсутствия хронической венозной недостаточности (ХВН); систолическое давление в правом желудочке (СДПЖ) >36 мм рт.ст. по данным Эхо-КГ; факт наличия/отсутствия симптомокомплекса легочного сердца; факт наличия/отсутствия дилятации правого предсердия (ПП); факт наличия/отсутствия ожирения; факт наличия/отсутствия жидкости в перикарде, не связанной с инфекционным процессом; факт наличия/отсутствия дилятации правого желудочка (ПЖ); постинфарктный кардиосклероз (ПИКС) левого желудочка. На основании полученных данных оценивают вероятность летального исхода у пациентов при развитии ТЭЛА посредством оригинального регрессионного уравнения. При этом при получении показателя >0,55 говорят о высокой вероятности летального исхода у пациента. Способ позволяет определить группу больных, которые нуждаются в максимально широком объеме комплексных профилактических мероприятий в отношении тромбоэмболии легочной артерии с целью предотвращения летального исхода при ее развитии. 3 табл., 2 пр.
Реферат
Изобретение относится к области медицины, а именно к кардиологии.
Артериальные и венозные тромбозы сохраняют лидирующие позиции среди причин заболеваемости и смертности населения [1]. В этом ряду особое место занимает тромбоэмболия легочной артерии (ТЭЛА), характеризующаяся молниеносным развитием, тяжестью течения, трудностями своевременной диагностики, непоправимостью последствий, а также высокой летальностью и неблагоприятным прогнозом [2, 3]. По данным Российской ассоциации флебологов ежегодно в нашей стране происходит не менее 240000 случаев тромбоза глубоких вен нижних конечностей. Из которых 100000 случаев осложняются развитием ТЭЛА [4]. ТЭЛА занимает третье место среди причин смерти от сердечнососудистых заболеваний [5]. Однако диагностика легочной эмболии по-прежнему является трудной задачей для практикующих врачей, поскольку ее клиническая картина не имеет строго патогномоничных симптомов и часто связывается с обострением основного заболевания (ишемической болезни сердца, онкопатологии, бронхиальной астмы и др.).
Определению лечебной тактики и эффективности медикаментозных мероприятий у пациентов с ТЭЛА посвящено большое количество исследований, имеющих целью как определение стратегических направлений в лечении тромбоэмболии, так и детализацию отдельных звеньев в уже использующихся подходах. Вышедшие в конце 2009 г. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений большое внимание уделяют первичной профилактике ТЭЛА в группах риска [6]. В этом документе оптимальной признается тактика, согласно которой профилактические мероприятия венозных тромбоэмболических осложнений проводятся абсолютно всем пациентам, а объем и характер этих мероприятий определяется группой риска развития венозного тромбоза и ТЭЛА. Рекомендуется использовать три направления профилактики: раннее прекращение постельного режима, механические (эластическая компрессия нижних конечностей, переменная пневматическая компрессия) и фармакологические (применение антикоагулянтов) способы профилактики. Кроме того, в качестве инвазивного способа профилактики можно рассматривать временно устанавливаемые съемные кава-фильтры. Однако единой общепринятой концепции в отношении необходимого объема профилактических мер для конкретного пациента и длительности ее применения в настоящее время нет. Наиболее изучена длительность введения антикоагулянтов у нехирургических больных в течение 6-14 суток. Однако накопленный в настоящее время клинический опыт показывает несовершенство этих сроков в отношении предотвращения ТЭЛА у многих больных. Общепринятым правилом ведения пациентов, перенесших ТЭЛА, является перевод их в дальнейшем на таблетированные формы непрямых антикоагулянтов с поддержанием целевых значений международного нормализованного отношения в диапазоне 2,0-3,0 [7]. Классическим препаратом, используемым в клинической практике для этих целей, стал варфарин, который при отсутствии противопоказаний назначается большинству пациентов, перенесших легочную эмболию. Эффективность стандартной схемы антикоагулянтной терапии с целью вторичной профилактики ТЭЛА не вызывает сомнений, однако в отношении длительности приема антикоагулянтов ситуация крайне дискутабельна и неоднозначна [8], что объясняется прежде всего возможными осложнениями применения препаратов. Ведется активное изучение оптимальной продолжительности их применения для разных категорий больных. [9]. Таким образом, известные данные об использовании немедикаментозной и медикаментозной профилактики ТЭЛА нуждаются в дальнейшем уточнении и изучении с целью обеспечения наибольшей безопасности и обоснованности необходимых профилактических подходов у пациентов с различным набором факторов риска ВТЭО, их максимальной индивидуализации. Предложены параметры для выявления лиц с высоким риском фатальной легочной эмболии, то есть лиц, у которых ТЭЛА становилась непосредственной причиной смерти. Однако данные параметры не позволяют определить прогноз у пациентов с развившейся ТЭЛА в отношении летального исхода в общепринятом представлении, то есть прогноз летального исхода независимо от его причины.
Задача изобретения - разработка способа оценки вероятности летального исхода у пациентов с ТЭЛА. Поставленная задача решается путем учета следующих параметров, характеризующих состояние пациента: факт наличия/постельного режима; факт наличия/отсутствия заболеваний легких; факт наличия/отсутствия хронической венозной недостаточности (ХВН); систолическое давление в правом желудочке (СДПЖ)≥36 мм рт.ст. по данным Эхо-КГ; факт наличия/отсутствия симптомокомплекса легочного сердца; факт наличия/отсутствия дилятации правого предсердия (ПП); факт наличия/отсутствия ожирения; факт наличия/отсутствия жидкости в перикарде, не связанной с инфекционным процессом; факт наличия/отсутствия дилятации правого желудочка (ПЖ); постинфарктный кардиосклероз (ПИКС) левого желудочка.
При определении степени ожирения применяли классификацию ВОЗ 2004 г. [10]. Такие показатели как жидкость в перикарде (есть/нет), дилятация ПП (есть/нет), дилятация ПЖ (есть/нет), рубец верхушки левого желудочка (есть/нет), можно определять по данным Эхо-КГ даже при визуализации, далекой от оптимальной [11, 12].
Оценку вероятности летального исхода у пациентов с ТЭЛА определяют следующим образом.
где
Р - вероятность летального исхода у пациентов при развитии ТЭЛА;
Z - расчетная регрессионная функция;
е - основание натурального логарифма (е=2,7183).
Расчетную регрессионную функцию получают в результате суммирования отдельных коэффициентов, каждый из которых соответствует определенному параметру, достоверность влияния которого на развитие летального исхода у пациентов с ТЭЛА подтверждено методом пошаговой логистической регрессии [13, 14]:
Z=a+β1Х1+β2Х2+β3Х3+β4Х4+β5Х5+β6Х6+β7Х7+β8Х8+β9Х9+β10Х10,
где
a - свободный член уравнения, константа; a =14,592;
X1 - наличие/отсутствие постельного режима: 1 - есть; 2 - нет;
Х2 - наличие/отсутствие заболеваний легких: 1 - есть; 2 - нет;
Х3 - наличие/отсутствие ХВН: 1 - есть; 2 - нет;
Х4 - наличие/отсутствие СДПЖ ≥36 мм рт.ст. и более: 1 - есть; 2 - нет;
Х5 - наличие/отсутствие симптомокомплекса легочного сердца;
Х6 - наличие/отсутствие дилятации ПП: 1 - есть; 2 - нет;
Х7 - наличие/отсутствие ожирения: 1 - есть; 2 - нет;
X8 - наличие/отсутствие жидкости в перикарде, не связанной с инфекционным процессом: 1 - есть; 2 - нет;
Х9 - наличие/отсутствие дилятации ПЖ: 1 - есть; 2 - нет;
Х10 - ПИКС левого желудочка: 1 - есть; 2 - нет.
β1, β2, β3, β4, β5, β6, β7, β8, β9, β10 представляют собой коэффициенты переменных X1, Х2, Х3, Х4, Х5, Х6, Х7, Х8, Х9, Х10 и имеют значения:
β1=(-5,067);
β2=(-2,815);
β3=5,439;
β4=5,742;
β5=(-2,893);
β6=4,962;
β7=(-2,370);
β8=(-3,694);
β9=(-2,746);
β10=(-4,995).
Значения Р>0,55 свидетельствовали о высокой вероятности летального исхода у пациента. Рассчитанные коэффициенты уравнения логистической регрессии представлены в таблице 1.
Новым в предлагаемом изобретении является выделение основных параметров, характеризующих вероятность летального исхода у пациентов с ТЭЛА независимо от причины, а также формулы для оценки вероятности летального исхода у пациентов с ТЭЛА и конкретное значение Р>0,55, позволяющее отнести пациента к группе с высокой вероятностью летального исхода при развитии ТЭЛА, что дает основания для назначения ему максимального объема известных профилактических мероприятий.
Была поставлена задача выявления факторов, значимо влияющих на летальный исход при развитии ТЭЛА в стационаре и разработки формулы для оценки вероятности летального исхода у пациентов с ТЭЛА. На основании базы данных городского госпитального Регистра ТЭЛА, зарегистрированного авторами в объединенном фонде электронных ресурсов «Наука и образование» 28.11.2011 года (свидетельство о регистрации №17631), были проанализированы данные протоколов вскрытия и историй болезни пациентов в возрасте от 26 до 85 лет (751 случай), у которых была выявлена ТЭЛА (использовались данные всех прозекторских отделений города Томска за 10-летний период). Затем был проведен отбор показателей, которые можно определить при жизни пациента в общетерапевтическом, общехирургическом стационарах. При создании формулы учитывались общие данные о пациенте (возраст, масса тела, рост), условия госпитализации (продолжительность постельного режима и госпитализации в целом), использовались клинические данные о нозологических формах заболеваний, по поводу которых пациенты поступили в стационары, данные о наличии и выраженности ХСН, зарегистрированных у пациента НРС, объеме поражения русла легочной артерии, рецидивирующем течении тромбоэмболии, данные об изменении митрального, трикуспидального, аортального клапанов и клапана легочной артерии, толщине стенок левого и правого желудочков, дилятации полостей, наличии рубцовых изменений и острого ишемического повреждения стенок левого и правого желудочков, межжелудочковой перегородки и их локализации, наличии аневризмы и ее локализации, наличии и локализации тромбов в сердце по данным аутопсии. На основании перечисленных данных с помощью логистического регрессионного анализа путем пошагового включения предикторов была построена формула для оценки вероятности летального исхода у пациентов с ТЭЛА. В формулу вошли 10 показателей, которые можно определить при госпитальном обследовании:
1) факт наличия/отсутствия постельного режима;
2) факт наличия/отсутствия заболеваний легких;
3) факт наличия/отсутствия ХВН;
4) СДПЖ≥36 мм рт.ст. по данным Эхо-КГ;
5) факт наличия/отсутствия симптомокомплекса легочного сердца;
6) факт наличия/отсутствия дилятации ПП;
7) факт наличия/отсутствия ожирения;
8) факт наличия/отсутствия жидкости в перикарде, не связанной с инфекционным процессом;
9) факт наличия/отсутствия дилятации ПЖ;
10) ПИКС левого желудочка.
Проверка формулы проводилась на независимой группе пациентов (n=159). Для оценки ее качества использовался ROC-анализ. Значение показателя площади под кривой AUC (Area Under Curve) составило 0,993. Для определения оптимального порога отсечения был выбран критерий «максимальной суммарной чувствительности и специфичности». В результате чувствительность (Se) составила 0,95, специфичность (Sp) - 0,96 при пороге отсечения Р=0,55. Таким образом, значения Р>0,55 свидетельствовали о высокой вероятности летального исхода у пациента. Следует подчеркнуть, что все вошедшие в формулу показатели не требуют высокоспециализированного обследования, их можно определить в общетерапевтических, общехирургических стационарах.
Для практического применения полученной формулы приведем клинические примеры.
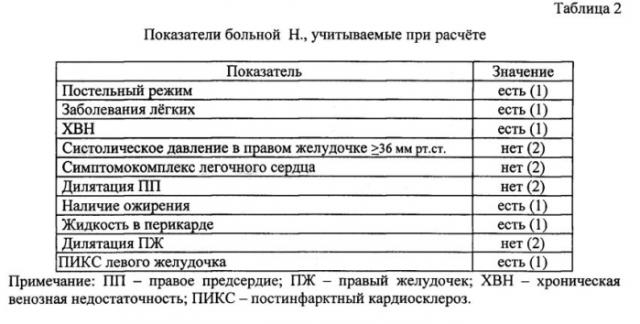
Пример 1. Больная Н., 55 лет, госпитализирована в отделение терапии в экстренном порядке с жалобами на одышку в покое, усиливающуюся при ходьбе на расстояние около 100 метров, общую слабость, сухой кашель в течение 1-2 дней.
На основании обследования диагностировано комбинированное основное заболевание:
Клинический диагноз:
Основной: 1) Внебольничная пневмония нижней доли правого легкого средней степени тяжести. 2) ИБС. Стенокардия напряжения 3 ф.к. Атеросклероз коронарных артерий. ПИКС. ХСН 2Б стадии, ф.к. 3 по NYHA. Сопутствующие: Варикозная болезнь вен нижних конечностей. ХВН 2 степени. Ожирение 3 степени. На фоне указанной патологии у пациентки развилась ТЭЛА. Показатели, учитываемые при расчете, вероятности летального исхода представлены в таблице 2.
Для больной Н. проведем расчеты с использованием созданной модели. Определяем значение функции Z: Z=a+β1Х1+β2Х2+β3Х3+β4Х4+β5Х5+β6Х6+β7Х7+β8Х8+β9Х9+β10Х10,
Затем, подставляя значения в формулу, получаем:
Z=14,592+(-5,067)*l+(-2,815)*1+5,439*1+5,742*2+(-2,893)*2+4,962*2+(-2,370)*1+(-3,694)*1+(-2,746)*2+(-4,995)*1=11,22.
Теперь подставляем значение функции Z=11,22 в формулу:
По результатам модели значение Р=0,9999>0,55, следовательно, у больной Н. высокая вероятность летального исхода ТЭЛА. В процессе госпитализации описанный клинический случай имел констатированный реаниматологом летальный исход.
Пример 2. Больной С., 45 лет, госпитализирован в отделение неотложной кардиологии в порядке скорой помощи с жалобами на боли в грудной клетке давящего характера, чувство нехватки воздуха, слабость, потливость, выраженное головокружение, немотивированное снижение артериального давления. На основании обследования диагностировано комбинированное основное заболевание:
1. ИБС: прогрессирующая стенокардия. Стенозирующий атеросклероз коронарных артерий. ПИКС. Фон: Гипертоническая болезнь 3 стадии, риск 4. Ожирение 1 ст.
2. ХОБЛ средней степени тяжести, стадия обострения. Хроническое легочное сердце.
Осложнения: ХСН 2 Б стадии, ф.к. 3 по NYHA. Сопутствующие. Варикозная болезнь вен нижних конечностей. ХВН 1 степени. Ожирение 1 степени. Показатели, учитываемые при расчете, представлены в таблице 3.
Проведем расчеты для больного С. с использованием созданной модели. Определяем значение функции Z:
Ζ=α+β1*X1+β2*X2+β3*X3+β4*X4+β5*X5+β6*X6+β7*X7+β8*X8+β9*X9+β10*X10
Затем, подставляя значения в формулу, получаем:
Ζ=14,592+(-5,067)*2+(-2,815)*1+5,439*1+5,742*1+(-2,893)*1+4,962*1+(-2,370)*1+(-3,694)*2+(-2,746)*2+(-4,995)*1=-5,352.
Теперь подставляем значение функции Z=- 5,352 в формулу:
По результатам модели значение Ρ=0,0047<0,55. Следовательно, больной С. имеет низкую вероятность летального исхода ТЭЛА.
Мы предлагаем использовать выведенную нами формулу в клинической практике для оценки вероятности летального исхода ТЭЛА у госпитализированных пациентов с факторами риска развития легочной эмболии для определения объема профилактических мероприятий. Наличие высокого риска летального исхода, согласно проведенным расчетам с применением выведенной нами формулы, дает основания для назначения пациенту максимального объема известных профилактических мероприятий.
Источники информации
1. Моисеев, С.В. Антикоагулянты в лечении ВТЭО / С.В. Моисеев // Флебология. - 2012. - №1. - С. 32-36.
2. Терновой, С.К. Алгоритмы обследования пациентов с подозрением на тромбоэмболию легочной артерии / С.К. Терновой, И.М. Королева // Медицинская визуализация. - 2003. - №4. - С. 6-9.
3. Kearon, С.Epidemiology, pathogenesis, and natural history of venous thrombosis / C. Kearon, E.W. Salzman, J. Hirsh // Hemostasis and Thrombosis. Basic Principles and Clinical Practice / ed. J.N. George. - 4th ed. - Philadelphia, PA: Lippincott Williams & Wilkins, 2001. - P. 1153-1177.
4. Российский Консенсус «Профилактика послеоперационных венозных тромбоэмболических осложнений». - М., 2000. - 20 с.
5. Dual-Energy CT for Assessment of the Severity of Acute Pulmonary Embolism: Pulmonary Perfusion Defect Score Compared With CT Angiographic Obstruction Score and Right Ventricular/Left Ventricular Diameter Ratio / Eun Jin Chae, Joon Beom Seo, Yu Mi Jang et al. // Am. J. Roentgenol. - 2010. - Vol. 194. - P. 604-610.
6. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений // Флебология. - 2010. - №1. - С. 2-37.
7. Бокарев, И.Н. Применение варфарина в профилактике и лечении артериальных и венозных тромбозов / И.Н. Бокарев, Т.В. Козлова. - М.: ГЭОТАР-Медиа, 2011. - 116 с.
8. Guideline son the diagnosis and management of acute pulmonary embolism. The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC) / A. Torbicki, A. Perrier, S. Konstantinides et al. // Eur. Heart J. - 2008. - Vol. 29. - P. 2276-2315.
9. Фармакоэкономический анализ тромбопрофилактики после тотального эндопротезирования коленного и тазобедренного суставов / В.В. Омельяновский, И.С. Крысанов, М.А. Малыгина и др. // Клиническая фармакология и терапия. - 2010. - Т. 19, №2. - С. 85-90.
10. Самородская, И.В. Индекс массы тела и парадокс ожирения / И.В. Самородская // Русский медицинский журнал. - 2014. - №2. - С. 170-176.
11. Шиллер Н., Осипов М.А. Клиническая эхокардиография. Москва, Практика, 2005 г., 344 с.
12. Рыбакова, М.К. Эхокардиография: практическое руководство по ультразвуковой диагностике / М.К. Рыбакова, М.Н. Алехин, В.В. Митьков. - 2-е изд., испр. и доп.- М.: Видар-М, 2008. - 544 с.
13. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. Москва, Медиа Сфера, 2006. - 305 с.
14. Петри А. Наглядная медицинская статистика. / Петри А., Сэбин К. Пер. с англ. - 2-е изд., испр. и доп. - М.: ГОЭТАР-Медиа, 2010 - 168 с.
Способ оценки вероятности летального исхода у пациентов с тромбоэмболией легочной артерии (ТЭЛА) в стационарах, характеризующийся тем, что учитываются факт наличия/отсутствия постельного режима; факт наличия/отсутствия заболеваний легких; факт наличия/отсутствия хронической венозной недостаточности (ХВН); систолическое давление в правом желудочке (СДПЖ) ≥36 мм рт.ст. по данным Эхо-КГ; факт наличия/отсутствия симптомокомплекса легочного сердца; факт наличия/отсутствия дилятации правого предсердия (ПП); факт наличия/отсутствия ожирения; факт наличия/отсутствия жидкости в перикарде, не связанной с инфекционным процессом; факт наличия/отсутствия дилятации правого желудочка (ПЖ); факт наличия/отсутствия постинфарктного кардиосклероза (ПИКС) левого желудочка; вероятность летального исхода у пациентов с ТЭЛА определяют следующим образом: гдеР - вероятность летального исхода у пациентов при развитии ТЭЛА;Z - расчетная регрессионная функция;е - основание натурального логарифма (е=2,7183);расчетную регрессионную функцию Z определяют по формуле:Z=a+β1Х1+β2Х2+β3Х3+β4Х4+β5Х5+β6Х6+β7Х7+β8Х8+β9Х9+β10Х10, где a - свободный член уравнения, константа; a=14,592;X1 - наличие/отсутствие постельного режима: 1 - есть; 2 - нет;Х2 - наличие/отсутствие заболеваний легких: 1 - есть; 2 - нет;Х3 - наличие/отсутствие ХВН: 1 - есть; 2 - нет;Х4 - наличие/отсутствие СДПЖ≥ 36 мм рт.ст. и более: 1 - есть; 2 - нет;Х5 - наличие/отсутствие симптомокомплекса легочного сердца;Х6 - наличие/отсутствие дилятации ПП: 1 - есть; 2 - нет;Х7 - наличие/отсутствие ожирения: 1 - есть; 2 - нет;X8 - наличие/отсутствие жидкости в перикарде, не связанной с инфекционным процессом: 1 - есть; 2 - нет;Х9 - наличие/отсутствие дилятации ПЖ: 1 - есть; 2 - нет;Х10 - ПИКС левого желудочка: 1 - есть; 2 - нет;β1, β2, β3, β4, β5, β6, β7, β8, β9, β10 - коэффициенты переменных X1, Х2, Х3, Х4, Х5, Х6, Х7, Х8, Х9, Х10, имеющие значения:β1=(-5,067);β2=(-2,815);β3=5,439;β4=5,742;β5=(-2,893);β6=4,962;β7=(-2,370);β8=(-3,694);β9=(-2,746);β10=(-4,995);при значении Р>0,55 оценивают вероятность летального исхода у пациента как высокую.