Способ восстановления стенок орбиты
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к реконструктивно-пластической хирургии, и предназначено для восстановления стенок орбиты после резекции или травматического повреждения. По предполагаемым размерам дефекта костных структур средней зоны лица, на основании предоперационного планирования объема резекции моделируют рамку из поверхностно-пористой проволоки из никелида титана диаметром 0,3-0,6 мм. На изготовленную индивидуальную проволочную рамку фиксируют плетеную ячеистую ткань из никелида титана при помощи никелид-титановой нити диаметром 40-60 мкм. Имплантат устанавливают на сохраненные костные структуры и укрепляют титановыми шурупами. Способ позволяет сохранить естественное положение и функцию глазного яблока, способствует сохранению физиологического положения мягких тканей средней зоны лица и уменьшить продолжительность оперативного вмешательства. 4 ил., 1 пр.
Реферат
Изобретение относится к медицине, конкретно к способам остеосинтеза в реконструктивно-пластической хирургии, и предназначено для восстановления стенок орбиты после резекции или травматического повреждения.
Сложность анатомического строения, функциональные особенности лицевого черепа и слабые остеогенные свойства эндоста и периоста (низкая регенерационная способность) являются перманентным стимулом к поиску новых реконструктивных методик и материалов для всей челюстно-лицевой хирургии в целом [Актуальные вопросы челюстно-лицевой и эстетической хирургии / Ред. В. А. Виссарионов. - Рязань: Ассоциация хирургов Рязанской области, 2002. - 39 с.] При выполнении хирургического этапа лечения у больных злокачественными новообразованиями полости носа и околоносовых пазух часто приходится полностью удалять верхнюю челюсть, лишая при этом опоры глазное яблоко. Смещение содержимого орбиты приводит не только к косметическим дефектам, но и к нарушению бинокулярного зрения, что является одним из моментов социальной дезадаптации больных [Jtin Shah "HEAD & NECK, SURGERY & ONCOLOGY", THIRD EDITION, Mosby, 2003. 3. J. Shah, Narayan S., Joseph G. "Craniofacial Resections for Tumors Involving the Base of the Skull"]. Подобные нарушения возникают и при травматических повреждениях стенок орбиты. Оперативное лечение с восстановлением естественного положения глазного яблока, даже при отсутствии ущемления мышцы в зоне перелома, является необходимым мероприятием, так как в результате смещения глазного яблока происходит изменение линии напряжения глазодвигательных мышц, что приводит к ограничению подвижности глазного яблока в сочетании с энофтальмом [Развитие хирургической реабилитации как обязательного этапа лечения онкологических больных. Чойнзонов Е.Л., Новиков В.А., Коломиец Л.А. Мусабаева Л.И., Слонимская Е.М., Тузиков С.А., Анисеня А.А. // Бюллетень СО РАМН. - 2004. - С. 56-61]. Основной целью оперативного вмешательства при этом является восстановление целостности полости глазницы, утраченной в результате перенесенной операции или травмы, и нормализация функции опорно-мышечных структур. К сожалению, решить поставленную задачу невозможно простой репозицией стенок орбиты, в связи с чем продолжается изучение возможности использования для этих целей различного рода имплантатов.
Среди металлических имплантатов наибольшее применение в медицине получил титан и его сплавы с алюминием, железом или ниобием. Оксидный слой титана, делающий имплантат биологически инертным, позволяет использовать титановые имплантаты для восстановления костных структур во всех отделах скелета. Но в процессе длительных наблюдений было установлено, что при определенной деформации имплантата происходит микроразрушение защитного оксидного слоя с развитием коррозионных процессов и постепенным разрушением имплантата. С целью повышения качества титановых имплантатов были предложены различные покрытия из биоактивных материалов (гидрогель, биоситалы), изолирующих титан от прилегающих тканей организма [Решетов И.В., Давыдов Д.В., Сытов Г.А. и др. Результаты использования гидрогелевых имплантатов в реконструктивно-пластической хирургии // Анналы пластической, реконструктивной и эстетической хирургии. №2, 2004 г.]. Но, к сожалению, эти покрытия применительно к челюстно-лицевой реконструкции оказались малоэффективными в условиях значительных нагрузок на имплантат при постоянном контакте с агрессивными факторами полости носа и придаточных пазух.
Наиболее приемлемым методом восстановления стенок орбиты в настоящее время является использование имплантатов из никелида титана. Этот сплав обладает биологической инертностью, высокой антикоррозионной устойчивостью, износостойкостью, сверхэластичностью, что позволяет считать его одним из наиболее подходящих материалов для протезирования всевозможных костных дефектов, в том числе дефектов челюстно-лицевой области у онкологических больных. При температуре тела никелид титана проявляет эластические свойства, характерные для живых тканей, т.е. при деформации тканей он так же деформируется в соответствии с закономерностями их эластичного поведения, обеспечивая гармоничное функционирование имплантата [Гюнтер В.Э., Чойнзонов Е.Ц., Новиков В.А. и др. Медицинские материалы и имплантаты с памятью формы. Томск: издательство МИЦ, 2013. - 336 с.].
Известен способ протезирования стенок орбиты с использованием имплантатов из пористого никелида титана [RU №2297817 от 27.04.07 г. «Способ протезирования стенок орбиты»]. Сущность способа заключается в следующем: дефект орбитальной стенки замещают проницаемым имплантатом из пористого никелида титана, моделируемым в соответствии с конфигурацией костного дефекта на основании данных компьютерной томографии пациента. Согласно известному способу имплантат для моделирования используют пластину из пористого никелида титана. Имплантат устанавливают на края костного дефекта при возможности поднадкостнично, восполняя утраченный фрагмент стенки орбиты. Применение пористых имплантатов позволяет решить проблему восстановления целостности орбиты и сохранения естественного положения и функции глаза как органа зрения в 90% случаев. Однако опыт использования имплантатов из пористого никелида титана для протезирования костных структур субкраниальной области выявил также и недостатки, связанные с особенностями интеграции имплантата с тканями организма пациента. Имплантаты изготавливают из пластины пористого проницаемого никелида титана толщиной около 500 мкм. Такая толщина обусловлена, с одной стороны, необходимостью сохранения прочности, а с другой стороны - обеспечения достаточной гибкости, позволяющей воспроизводить геометрически сложные дефекты опоронесущих костных структур. Компромиссный выбор толщины имплантата, которую нельзя уменьшить по соображениям прочности, усложняет обеспечение его конгруэнтности с протезируемым участком вследствие относительно высокой жесткости. Необходимость тщательно подгонять имплантат к размерам и форме костного ложа повышает продолжительность и сложность оперативного вмешательства. Кроме того, относительно большая толщина имплантата является фактором, увеличивающим продолжительность полной интеграции с тканями организма, повышает вероятность развития осложнений.
На основании анализа недостатков известного способа восстановления стенки орбиты, основанного на использовании проницаемого имплантата из никелида титана, задача изобретения может быть сформулирована как уменьшение толщины указанного имплантата при сохранении его несущей способности.
Новый технический результат предлагаемого изобретения заключается в сокращении продолжительности оперативного вмешательства, предотвращении развития воспалительных осложнений и сокращении сроков заживления раневой поверхности в зоне имплантации.
Для достижения нового технического результата в способе восстановления стенки орбиты, включающем установку проницаемого имплантата из никелида титана, моделируемого в соответствии с конфигурацией костного дефекта, указанный имплантат формируют в виде повторяющей периметр костного дефекта рамки из поверхностно-пористой проволоки диаметром 0,3-0,6 мм, на которую при помощи никелид-титановой нити фиксируют выполненную путем плетения из аналогичной проволоки диаметром 40-60 мкм ткань, при этом имплантат устанавливают на сохраненные костные структуры и укрепляют титановыми шурупами.
Связь отличительных признаков с достигаемым техническим результатом подтверждается следующим.
Формирование основы имплантата в виде проволочной рамки существенно упрощает и ускоряет его моделирование, поскольку проволока, в отличие от пластины, сравнительно легко деформируется в любых направлениях. Указанный метод позволяет изготавливать имплантат максимально соответствующий протезируемой зоне, что сокращает и упрощает время установки имплантата, и, тем самым, сокращает время и повышает качество всего оперативного вмешательства. Помимо этого повышается качество жизни пациентов за счет полного восстановления функции и формы реципиентной зоны. Формирование поверхности имплантата из ткани, фиксируемой к рамке, обеспечивает, в силу мягкости ткани, ее адаптацию к требуемой форме поверхности, определяемой анатомией глазницы. Толщина и структура ткани приводит к тому, что уже интраоперационно имплантат погружается в ткани глазницы и окутывается ими, что предотвращает возможность инфицирования и воспаления в зоне имплантации и предотвращает отторжение имплантата.
Выполнение рамки из поверхностно-пористой проволоки обеспечивает высокую биосовместимость и приживляемость рамки. Способ изготовления поверхностно-пористой проволоки из сплава на основе никелида титана описан в патенте RU 2280094. По этой технологии изготавливают проволоку диаметром 0,3-0,6 мм. Для большей жесткости она может быть скручена вдвое. Ткань выполняют плетением из аналогичной проволоки диаметром 40-60 мкм. Поверхностно-пористая проволока, в сравнении с обычной, обладает значительно более высокой удельной поверхностностью, благодаря чему многократно активизируются процессы биоинтеграции имплантата, снижается вероятность воспалений и сокращаются сроки заживления.
Фиксация ткани к рамке никелид-титановой нитью обеспечивает физико-химическую однородность имплантата и отсутствие гальванических эффектов. По аналогичным соображениям для крепления имплантата к костным структурам используют титановые шурупы.
По характеристике проницаемости ткань превосходит любую пористую пластину, что способствует более высоким темпам интеграции имплантата в организме.
Изобретение поясняется иллюстрациями фиг. 1-4.
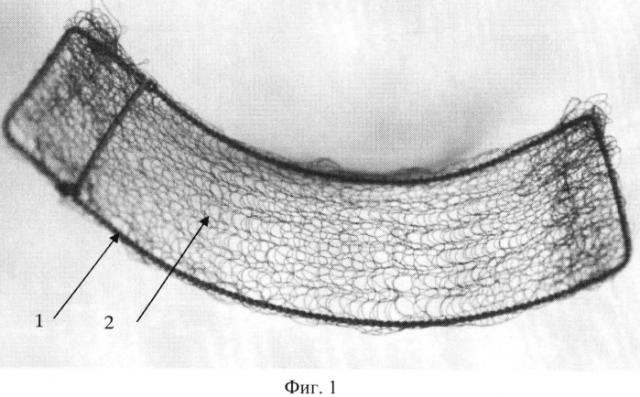
На фиг. 1 показан имплантат для восстановления стенок орбиты. Цифрами обозначены: 1 - рамка, 2 - ткань.
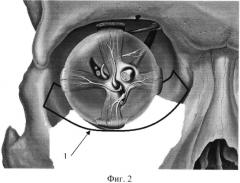
На фиг. 2 схематически показано расположение имплантата при восстановлении нижней стенки орбиты.
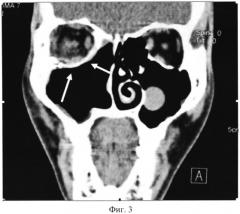
На фиг. 3 приведена компьютерная томография пациента после операции. Стрелками указан имплантат. Положение имплантата соответствует здоровым костным структурам.
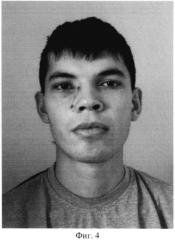
На фиг. 4 приведено фото пациента после операции с восстановлением стенок орбиты имплантатом из никелида титана. Сохранено естественное положение и функция глазного яблока.
Способ восстановления стенки орбиты включает формирование имплантата в виде повторяющей периметр костного дефекта рамки из поверхностно-пористой проволоки. На рамку при помощи никелид-титановой нити фиксируют выполненную из никелида титана ткань. Имплантат устанавливают на сохраненные костные структуры и укрепляют титановыми шурупами.
Сущность предлагаемого способа заключается в следующем. По предполагаемым размерам дефекта костных структур средней зоны лица, на основании предоперационного планирования объема резекции по данным спиральной компьютерной томографии (СКТ) в режиме 3-D моделирования моделируют рамку 1 из поверхностно-пористой проволоки из никелида титана. Рамка повторяет контуры протезируемого участка, имея заданные углы изгиба, эквивалентные изгибам костных структур. На изготовленную индивидуальную проволочную рамку фиксируют плетеную ячеистую ткань 2 из никелида титана при помощи никелид-титановой нити (фиг. 1). Данный способ выполнения имплантата придает ему малый вес, выраженную каркасную функцию, обеспечиваемую жесткостью рамки из никелида титана, а также способность лучшей биоинтеграции с тканями за счет ячеистости ткани, поверхностной пористости проволочной рамки и ткани. В ходе операции имплантат устанавливают на сохраненные костные структуры, при возможности поднадкостнично (фиг. 2), и укрепляют титановыми шурупами. Предпочтительно использовать три точки опоры, что делает установленную конструкцию достаточно устойчивой и позволяет добиться физиологического положения поддерживаемых тканей. Использование нового подхода к эндопротезированию стенки орбиты позволило сохранить естественное положение и функцию глазного яблока у всех пациентов, а также способствовало сохранению физиологического положения мягких тканей средней зоны лица. Особенности конструкции имплантата на основе поверхностно-пористой проволоки и ткани из никелида титана позволили сократить время эндопротезирования до 5-10 минут, что привело к уменьшению длительности всего оперативного вмешательства. Используемая структура имплантата обладает большим интеграционным потенциалом и поддается изменению формы без перелома на этапах моделирования. При наблюдении за течением процессов заживления в области раневой поверхности отмечено сокращение последних до 30-40 суток, что вдвое меньше, чем при использовании известных пористых имплантатов.
Достижимость технического результата подтверждена клиническими примерами применения методики при лечении опухолей гортани в клинике опухолей головы и шеи Томского НИИ онкологии.
Клинический пример.
Пациент Б., 24 года. Находился в ООГШ НИИ онкологии с 28.11.11 по 28.12.11. Диагноз: рак правой в/челюстной пазухи, состояние после химиолучевого лечения. Продолженный рост.
Гистологическое заключение: 29924-29/11 от 22.12.11 умеренно-дифференцированный плоскоклеточный рак.
Анамнез: считает себя больным с февраля 2010 года, когда установлен диагноз рака в/челюстной пазухи. Лечение в г. Новосибирске. Л/терапия СОД 62 Гр + 6 курсов полихимиотерапии (5 фторурацил, лейковарин, цисплатин). В ноябре 2011 года установлен продолженный рост опухоли. Рекомендовано лечение в НИИ онкологии.
При поступлении на шее справа определяется л/узел до 2 см, смещаемый, безболезненный. Цитологическое заключение №8041 от 9.12.11 - выраженная гиперплазия лимфоидных элементов, голые ядра, распад части ядер.
СКТ от 30.11.11. Передняя и медиальная стенки правой верхнечелюстной пазухи частично разрушены, за счет опухоли расположенной преимущественно в полости пазухи, неоднородного характера с наличием мягкотканого компонента и с воздушной полостью в передних отделах. Частичный дефект боковой стенки пазухи на протяжении 3 мм. Опухоль распространяется в полость носа справа, инфильтрирует переднюю половину всех носовых раковин справа, разрушая их. Опухоль прилежит к носовой перегородке. Опухолевая инфильтрация распространяется на клетки решетчатого лабиринта справа в передних отделах. Опухоль распространяется в нижнемедиальные отделы правой орбиты через разрушенную нижнюю и медиальную стенку орбиты, опухоль частично прилежит к нижней группе мышц, глазное яблоко интактно, инфильтрирован медиальный угол орбиты, опухоль вероятно инфильтрирует нижнее веко, подглазничную область. Мягкие ткани правой щеки уплотнены в области костного дефекта передней стенки верхней челюсти. Просвет носоглотки не изменен. В нижних отделах левой верхнечелюстной пазухи кистозное утолщение слизистой, размером 28×24 мм. Пневматизация клиновидной и лобной пазухи сохранена.
Лечение от 14.12.11, операция №345. Операция: Комбинированная электрорезекция верхней челюсти справа. Разрез мягких тканей по Муру справа. Мягкие ткани щечной области отсепарованы. Выявлено, что опухоль располагается в области медиальной и нижней стенки орбиты справа, распространяется на верхние отделы в/челюстной пазухи с разрушением прилежащих отделов скуловой кости, передней и латеральной стенок послеоперационной полости. Выраженные рубцовые изменения. Опухоль отделена от тканей орбиты, проварена электрокоагулятором, удалена с резекцией прилежащих отделов костных структур верхнечелюстной кости, скуловой кости, клеток решетчатого лабиринта. Гемостаз и поверхностная коагуляция стенок послеоперационной полости. Проведено эндопротезирование стенок орбиты справа согласно предлагаемому способу - на сохраненные костные структуры установлен рамочный комбинированный эндопротез из никелида титана. Эндопротез включает рамку, изготовленную из поверхностно-пористой проволоки диаметром 0,3-0,6 мм, на которую при помощи никелид-титановой нити зафиксирована выполненная путем плетения из аналогичной проволоки диаметром 40-60 мкм ткань, после установки эндопротез укрепили титановыми шурупами. Установка имплантата длилась около 7 минут. Тугое тампонирование полости турундой. Послойное ушивание раны.
Тампон из послеоперационной полости удален на 9 сутки. Эндоскопический осмотр послеоперационной полости ригидным эндоскопом 45°. Раневая поверхность полностью очистилась от некротических масс. Определяется активный рост грануляционной ткани. Сетчатая часть эндопротеза полностью покрыта грануляциями и тканями послеоперационной полости. Выступающие в рану участки никелид-титановой рамки частично не покрыты грануляциями на участках до 1,5-2 см.
В ходе наблюдения в сроки до 1 недели определялось дальнейшее гранулирование раны. Заживление без признаков воспаления. На момент выписки из стационара (14 сутки после операции) не покрытыми грануляционной тканью остались участки рамки у верхнего края дуги эндопротеза (до 1 см). Признаков воспаления нет.
СКТ от 27.12.11. Оперативно удалены передняя и медиальная стенки правой верхнечелюстной пазухи, лобный отросток верхней челюсти справа, носовые раковины справа, клетки решетчатого лабиринта справа, нижняя и медиальная стенки правой орбиты с замещением рамочным комбинированным эндопротезом из никелида титана. Эндопротез расположен в проекции медиальной, нижней и частично латеральной стенок правой орбиты, расположение соответствует удаленным анатомическим структурам. В правых отделах лобной пазухи, основной пазухи и в нижних отделах правой верхнечелюстной пазухи гиперплазированная слизистая. Определяется сквозной дефект мягких тканей в медиальном углу глаза справа. В нижних отделах левой верхнечелюстной пазухи кистозное утолщение слизистой, размером 25×22 мм. Просвет носоглотки не изменен.
Таким образом, предлагаемый способ, заключающийся в индивидуальном эндопротезировании костных структур средней зоны лица современными имплантатами из никелида титана, способствует сокращению длительности хирургического вмешательства и оказывает положительное влияние на качество жизни пациентов, позволяет большинству из них вернуться в общество и к обычному образу жизни.
Источники информации
1. Актуальные вопросы челюстно-лицевой и эстетической хирургии / Ред. В.А. Виссарионов. - Рязань: Ассоциация хирургов Рязанской области, 2002. - 39 с.
2. Гюнтер В.Э., Чойнзонов Е.Ц., Новиков В.А. и др. Медицинские материалы и имплантаты с памятью формы. Томск: издательство МИЦ, 2013. - 336 с.
3. Развитие хирургической реабилитации как обязательного этапа лечения онкологических больных. Чойнзонов Е.Л., Новиков В.А., Коломиец Л.А., Мусабаева Л.И., Слонимская Е.М., Тузиков С.А., Анисеня А.А. // Бюллетень СО РАМН. - 2004. - С. 56-61.
4. Решетов И.В., Давыдов Д.В., Сытов Г.А. и др. Результаты использования гидрогелевых имплантатов в реконструктивно-пластической хирургии // Анналы пластической, реконструктивной и эстетической хирургии. №2, 2004 г.
5. Jatin Shah "HEAD & NECK, SURGERY & ONCOLOGY", THIRD EDITION, Mosby, 2003. 3. J. Shah, Narayan S., Joseph G. "Craniofacial Resections for Tumors Involving the Base of the Skull".
Способ восстановления стенки орбиты, включающий установку проницаемого имплантата из никелида титана, моделируемого в соответствии с конфигурацией костного дефекта, отличающийся тем, что указанный имплантат формируют в виде повторяющей периметр костного дефекта рамки из поверхностно-пористой проволоки диаметром 0,3-0,6 мм, на которую при помощи никелид-титановой нити фиксируют выполненную путем плетения из аналогичной проволоки диаметром 40-60 мкм ткань, при этом имплантат устанавливают на сохраненные костные структуры и укрепляют титановыми шурупами.