Способ лечения интрапаренхиматозных осложненных эхинококковых кист печени
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Перевязывают пузырный проток. Выполняют пункцию и проводят антипаразитарную обработку эхинококковой кисты печени. Вскрывают фиброзную полость интрапаренхиматозной эхинококковой кисты. Формируют соустье между эхинококковой кистой, локализованной в V-VI сегментах печени, и желчным пузырем. Затем формируют холецистоеюноанастомоз с выключенной по Ру петлей тощей кишки. Способ обеспечивает ускорение сроков редукции остаточной полости при хирургическом лечении эхинококкоза печени, уменьшение желчеистечения из фиброзной полости наружу, предупреждает развитие гипокалиемии за счет формирования цистовезикодигестивного соустья путем цистохолецистоеюностомии. 5 ил., 1 табл., 1 пр.
Реферат
Изобретение относится к медицине, а именно к области хирургической гепатологии и может быть использовано для лечения интрапаренхиматозных осложненных эхинококковых кист печени (3-я фаза жизнедеятельности паразита). 3-я фаза жизнедеятельности эхинококкоза печени характеризуется последними изменениями паразита, развитием цистобилиарных свищей, обызвествлением фиброзной оболочки и нередко развитием вторичного абсцесса.
Аналоги
В литературе имеются ссылки на возможность внутреннего дренирования остаточных полостей (фиброзных полостей) после эхинококкэктомии печени (А.О.Османов, Р.Г.Алиев. Хирургия абдоминального эхинококкоза, 2006 год). Однако конкретной методики проведения данной операции в доступной медицинской литературе нет. Есть методики цистодигестивного соустья при кистозных образованиях поджелудочной железы (Литтманн И. Оперативная хирургия. Будапешт, 1982. - С.648-651). Билио-билиарные и билиодигестивные анастомозы, выполняемые при опухолевом поражении головки поджелудочной железы (Шалимов А.А. и соавторы. Хирургия печени и желчных протоков. Киев, 1975. - С.206- 211; Б.И.Альперович. Альвеококкоз и его лечение. М, 1972. - С.191-195; Э.И.Гальперин и соавторы. Рубцовые стриктуры желчных протоков. Монография, 1982. - С.194-196; В.В.Виноградов и соавторы. Непроходимость желчных путей. М., 1977 - С.264-265).
Прототип
Из них наиболее приближенной к предлагаемой методике способа формирования билиодигестивного соустья является операция - Вшивание подкапсулярных желчных протоков в желчный пузырь (Шалимов А.А., Доманский Б.Д., Клименко Г.А., Шалимов С.А. Хирургия печени и желчных протоков. Киев, 1975. - С.206-211). В качестве прототипа взят способ, описанный в книге Шалимова А.А. и соавторов. Хирургия печени и желчных протоков. Киев, 1975. - С.206-211 - Вшивание подкапсульных желчных протоков в желчный пузырь.
По прототипу билио-билиарное соустье с гепатикохолецистостомией формируется путем рассечения паренхимы, далее внутрипеченочного расширенного желчного протока, установлением стента в формированную рану и затем наложением гепатикохолецистоанастомоза. Данное оперативное вмешательство проводится с целью декомпрессии билиарного тракта при его проксимальной опухолевой обструкции.
Критика прототипа
Операция гепатикохолецистостомия (Шалимов А.А. и соавторы, 1975 год) предложена для отведения желчи в желудочно-кишечный тракт при высоких опухолевых обструкциях билиарного тракта и никак не могут быть использованы все этапы вмешательства для внутреннего дренирования фиброзной полости после эхинококкэктомии из ткани печени, расположенной за желчным пузырем, в случаях обызествления фиброзной капсулы и наличия множественных цистобилиарных свищей. Таким образом, к выявленным недостаткам прототипа можно отнести следующее:
1. Невозможность выполнения первого этапа (цистохолецистоанастомоза) с использованием технических приемов, указанных в операции гепатикохолецистостомия.
2. Ненадежность и высокий риск развития стеноза анастомоза.
В этой связи предоставляется актуальным поиск более эффективного, надежного и возможного осуществления способа внутреннего дренирования кисты, расположенной позади желчного пузыря (V, VI сегменты печени).
Цель изобретения
Целью изобретения является обеспечение уменьшения желчеистечения из фиброзной полости наружу, профилактика гипокалиемии, ускорение сроков редукции остаточной полости после эхинококкэктомии по поводу эхинококкоза печени в 3-й фазе жизнедеятельности паразита, расположенной в V-VI сегментах печени позади желчного пузыря.
Сущность изобретения
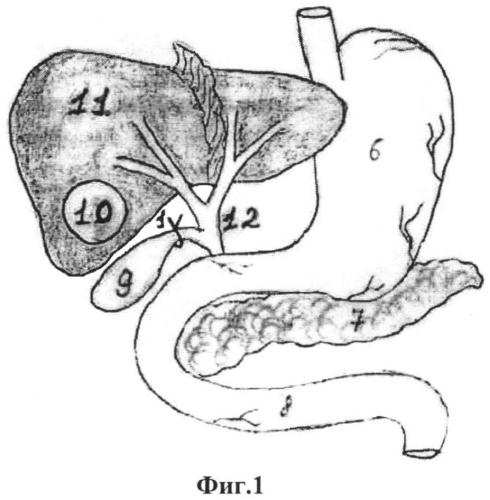
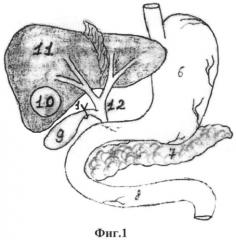
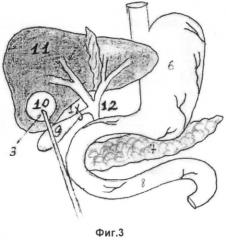
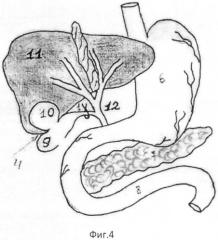
Предлагаемый в качестве изобретения способ иллюстрирован на фиг.1-5, где поз.1 - лигатура на пузырном протоке; поз.2 - холецистотомическая рана; поз.3 - конец пункционной иглы в фиброзной полости; поз.4 - цистохолецистоанастомоз; поз.5 - холецистоеюноанастомоз; поз.6 - желудок; поз.7 - поджелудочная железа; поз.8 - тощая кишка; поз.9 - желчный пузырь; поз.10 - фиброзная полость; поз.11 - печень; поз.12 - внепеченочные желчные протоки.
По предлагаемому способу при эхинококковой кисте в 3-й фазе жизнедеятельности паразита, расположенной в V-VI сегментах печени позади желчного пузыря, операция эхинококкэктомия осуществляется следующим образом. Выделяется пузырный проток и перевязывают его отступя от холедоха на 0.5 см (фиг.1, поз.1). Затем рассекается передняя стенка желчного пузыря на протяжении 3 см в продольном направлении и эвакуируется содержимое пузыря (фиг.2, поз.2). Выполняют пункцию эхинококковой кисты через заднюю стенку пузыря (фиг.3, поз.3), эвакуируют жидкое содержимое кисты, проводят антипаразитарную обработку гипертоническим раствором хлорида натрия с экспозицией 10 минут, удостоверяются в наличии желчных свищей по поступлению желчи из фиброзной полости и путем выполнения каваграфии (осмотра фиброзной полости эндоскопом). Далее формируют соустье между фиброзной капсулой и задней стенкой желчного пузыря путем ушивания фиброзной капсулы и стенки пузыря между собой по всему периметру викрилом (фиг.4, поз.4). Затем формируют холецистоеюноанастомоз с выключенной по Ру петлей тощей кишки (фиг.5, поз.5). Законченный вид цистохолецистоеюностомии представлен на фиг.5.
Таким образом, предлагается операция при эхинококкозе печени, которая осуществляется поочередным выполнением следующих основных этапов:
1. Перевязка пузырного протока отступя на 0,5 см от холедоха - существенный признак.
2. Рассечение передней стенки желчного пузыря на протяжении 3 см в продольном направлении - существенный признак
3. Пункция эхинококковой кисты и эвакуация жидкого содержимого кисты через заднюю стенку пузыря - существенный признак
4. Антипаразитарная обработка гипертоническим раствором хлорида натрия.
5. Вскрытие фиброзной полости эхинококковой кисты путем рассечения стенки желчного пузыря и фиброзной капсулы на протяжении 3 см в продольном направлении (относительно желчного пузыря).
6. Удаление зародышевых элементов эхинококковой кисты.
7. Диагностика цистобилиарных свищей.
8. Формирование цистохолецистоанастомоза.
9. Формирование холецистоеюноанастомоза с выключенной по Ру петлей тощей кишки.
Пример конкретного выполнения
Больной М., 46 лет, № и/б 11/413, поступил в клинику общей хирургии ГБОУ ВПО «Даггосмедакадемия МЗ CP РФ» 12.03.2011 года с диагнозом « Эхинококкоз первой доли печени, V, VI сегменты, 3 фаза жизнедеятельности паразита».
Общее состояние больного сравнительно удовлетворительное. Кожные покровы и видимые слизистые обычной окраски. В легких везикулярное дыхание, cor- тоны ритмичные, Ps - 84 ударов в одну минуту, АД - 130/80 мм рт.ст. Живот мягкий, б/болезненный, печень выступает из-под края реберной дуги на 1,5 п/пальца. Селезенка не пальпируется. Стул стабильный, мочеиспускание свободное, б/болезненное.
Общий анализ крови: Нb - 136 г/л; эритроциты - 4,2·1012/л; лейкоциты - 5,8·109/л; СОЭ - 26 мм/ч.
Общий анализ мочи: уд.вес - 1016; лейкоциты - 2-3 в п/зр., белок - нет.
Биохимия крови: общий билирубин - 17 мкмоль/л; креатинин - 96 мкмоль/л; мочевина - 5,3 ммоль/л; общий белок - 68 г/л; АЛТ - 0,33 Е/л; ACT - 0,28 Е/л. При УЗИ печени и желчных путей в проекции V, VI сегментов позади желчного пузыря определяется объемное образование размерами 11,6×10,4 см с эхоплотной капсулой с жидкостными включениями вплоть до полного замещения ими эхогенного содержимого (многокамерное «сотовое» образование). Желчный пузырь размерами 8,3×2,7 см, стенка толщиной 0,3 см, в просвете мелкодисперсная взвесь. Холедох диаметром 7 мм. Со стороны других органов патологии нет. ЭКГ без патологии, рентгеноскопия органов грудной клетки - патологии не определяется. После специальной предоперационной патологии больному проведена лапаротомия правосторонним трансректальным разрезом по Лахею-Спасокукоцкому. Печень увеличена за счет правой доли. В V, VI сегментах, позади желчного пузыря определяется плотное образование. Последнее расположено в толще паренхимы печени и не выступает на диафрагмальной и висцеральной поверхности печени. Выделен пузырный проток и перевязан шелкокой лигатурой отступя от холедоха на 0,5 см. Затем на протяжении 3 см в продольном направлении рассечена передняя стенка желчного пузыря и эвакуировано содержимое пузыря. Выполнена пункция кисты через заднюю стенку желчного пузыря и эвакуирована жидкая часть паразитарной кисты, проведена антипаразитарная обработка эхинококковой кисты гипертоническим раствором хлорида натрия с экспозицией 10 минут. Далее выполнено вскрытие кисты через заднюю стенку желчного пузыря, удалены зародышевые элементы, повторная антипаразитарная обработка гипертоническим раствором хлорида натрия. Фиброзная полость осмотрена эндоскопом. При этом выявлены 3 цистобилиарных свищей, через которые в фиброзную полость интенсивно поступает желчь. Имеющееся окно размерами 3,0×2,5 см между фиброзной полостью и просветом желчного пузыря ушито непрерывным швом нитью викрила по периметру. Далее формирован холецистоеюноанастомоз с выключенной по Ру петлей тощей кишки. Течение послеоперационного периода без осложнений, заживление раны первичным натяжением. Выписан из стационара в удовлетворительном состоянии на 11-е сутки после операции. Осмотрен через 1,5 месяцев, состояние пациента вполне удовлетворительное, По данным УЗИ, КТ и МРТ остаточная полость в печени не определяется, нет признаков рефлюкс-холангита.
| Сравнительная характеристика существенных признаков прототипа и изобретения | |||
| ПРОТОТИП | ИЗОБРЕТЕНИЕ | ||
| 1. | Отведение желчи осуществляется путем формирования соустья между внутрипеченочным желчным протоком и желчным пузырем на «каркасном дренаже» | 1. | Отведение желчи осуществляется путем формирования соустья между фиброзной полостью эхинококковой кисты и желчным пузырем. Это совершенно новый технический |
| прием, используемый для лечения другого хирургического заболевания. | |||
| 2. | Операция выполняется при опухолевой обструкции билиарного тракта | 2. | Операция выполняется при эхинококкозе печени в 3 фазе жизнедеятельности паразита |
| 3. | Операция выполняется для декомпрессии билиарного тракта | 3. | Операция выполняется с целью внутреннего отведения желчи при цистобилиарных свищах и ликвидации остаточной полости печени после эхинококкэктомии |
| 4. | Во время операции не перевязывается пузырный проток | 4. | При данной операции перевязывается пузырный проток с целью профилактики послеоперационного холангита |
| 5. | Холецистодуоденостомия | 5. | Холецистоеюностомия |
Как видно из таблицы, существенными отличительными признаками предлагаемого способа от прототипа (подчеркнуты) являются:
1. Перевязка пузырного протока с целью профилактики послеоперационного холангита.
2. Формирование соустья между фиброзной полостью эхинококковой кисты и желчным пузырем.
3. Операция выполняется при эхинококковой кисте, локализованной в V-VI сегментах печени позади желчного пузыря.
4. Операция выполняется при цистобилиарных свищах.
5. Формируется холецистоеюноанастом.
Положительный эффект
Разработанный способ лечения интрапаренхиматозных осложненных эхинококковых кист печени применен в клинике при лечении 18 больных с эхинококкозом печени в 3 фазе жизнедеятельности паразита, с локализацией паразитарной кисты. Проявления холангита были отмечены в 2-х наблюдениях, и они были купированы консервативными мероприятиями. Медиана редукции остаточной полости составила 24,6± 3,8 дня. Сроки стационарного лечения 11,6± 2,9 дня. Долгосрочные результаты спустя от 6 до 12 месяцев после выполнения цистохолецистоеюностомии вполне удовлетворительные. При УЗИ печени остаточная полость в ее паренхиме не выявлена.
Характеристика медико- экономической эффективности
• Предполагается снижение количества осложнений, имевшие место при наружном дренировании остаточной полости после эхинококкэктомии из печени.
• Предполагается уменьшение сроков лечения больных и тем самым экономия расходных материалов и лекарственных средств.
Источники информации
1. Альперович Б.Н. Альвеококкоз и его лечение. М., 1972 г.
2. Виноградов В.В. Зима П.И., Кочиашвили В.И. Непроходимость желчных путей. М, 1977 г.
3. Гальперин Э.И., Кузовлев К.Ф., Карагюлян С.Р. Рубцовые стриктуры желчных протоков. М., 1982 г.
4. Литтманн И. Оперативная хирургия. Будапешт, 1982 г.
5. Османов А.О., Алиев Р.Г. Хирургия абдоминального эхинококкоза. Махачкала, 2006 г.
6. Шалимов А.А. и соавторы. Хирургия печени и желчных протоков. Киев, 1975. - С.206-211 - Вшивание подкапсульных желчных протоков в желчный пузырь - прототип.
Способ лечения интрапаренхиматозных осложненных эхинококковых кист печени, заключающийся в лапаротомии, холецистотомии, в формировании билио-билиарного и билиодигестивного анастомозов, отличающийся тем, что проводят перевязку пузырного протока, формирование соустья между фиброзной полостью эхинококковой кисты, локализованной в V-VI сегментах печени позади желчного пузыря, и желчным пузырем, затем формируют холецистоеюноанастомоз с выключенной по Ру петлей тощей кишки.