Способ трансрадиальной катетерной абляции при неишемических желудочковых нарушениях ритма с локализацией в левом желудочке сердца
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к кардиохирургии, эндоваскулярной хирургии и интервенционной аритмологии. Выполняют пункцию по Сельдингеру, обзорную рентгенографию сердца, коронарографию, проведение диагностических и абляционных электродов под рентгенконтролем. Проводят эндокардиальное электрофизиологическое исследование, РЧ-воздействие, контрольную коронарографию и тестирующее эндокардиальное электрофизиологическое исследование. При этом для доступа в полость эндокарда проводят пункцию правой и левой кубитальных вен. В правую вену устанавливают интрадьюсер 5Fr, в левую вену устанавливают интрадьюсер 7Fr, после чего через правый интрадьюсер заводят диагностический электрод с межэлектродным расстоянием 2-5-2 или 2-2-2 мм в полость правого желудочка, через левый интрадьюсер заводят 20-полюсный диагностический электрод в выводной тракт правого желудочка. Выполняют пункцию по Сельдингеру левой лучевой артерии, после чего в левую лучевую артерию устанавливают интрадьюсер 6Fr длиной 23 см и вводят раствор миотропных спазмолитиков. Затем осуществляют артериографию лучевой артерии, после чего интрадьюсер 6Fr - 23 см - на проводнике заменяют на интрадьюсер 7Fr длиной 45 см. Затем проводят абляционный электрод в полость левого желудочка. Способ позволяет обеспечить раннюю активацию пациента, предотвратить осложнения, связанные с трансфеморальным артериальным и венозным доступами, такие как забрюшинная гематома, ложная аневризма, артерио-венозная фистула, а также тромбофлебит и тромбоз магистральных вен, связанных с использованием интрадьюсеров большого диаметра. 2 ил., 2 пр.
Реферат
Изобретение относится к медицине, а именно к кардиохирургии, эндоваскулярной хирургии и интервенционной аритмологии, и может быть использовано при лечении желудочковых нарушений ритма сердца, локализующихся в левом желудочке.
На сегодняшний день проблема желудочковых нарушений ритма сердца, возникших в результате органического поражения сердца (инфаркт - индуцированные, миокардиты, пороки сердца, дегенеративные поражения проводящей системы сердца, гипертоническая болезнь, кардиомиопатии и т.п.), или идиопатические остаются актуальными как среди кардиологов, так и среди интервенционных аритмологов и кардиохирургов.
Согласно современным данным желудочковые нарушения ритма сердца (ЖНР) являются опасными предикторами возникновения желудочковых тахиаритмий (ЖТ) и фибрилляции желудочков (ФЖ), приводящих к внезапной смерти. ЖНР составляют около 15% всех тахиаритмий и являются наиболее опасными расстройствами сердечного ритма. Абсолютное большинство (до 90%) желудочковых аритмий (ЖА) возникает у пациентов с атеросклеротическим поражением коронарных артерий, более половины из которых перенесли инфаркт. Неишемические (некоронарогенные) желудочковые аритмии составляют от 10 до 30% всех ЖНР сердца и представляют собой весьма неоднородную группу. Особенностью этих аритмий являются разнообразие этиопатогенетической основы, в рамках которой они возникают: кардиомиопатии (10-13%), миокардиты (3-11%), ревматические и врожденные пороки сердца (4-6%), пролапс митрального клапана (2,5%), аритмогенная дисплазия/кардиомиопатия правого желудочка (АДПЖ) (2-5%).
J.T. Bigger предложил в 1984 году «прогностическую» классификацию желудочковых нарушений ритма сердца и подразделил их на безопасные, потенциально опасные и опасные для жизни аритмии.
- К безопасным относятся любые желудочковые экстрасистолы и желудочковые тахикардии у больных без признаков органического поражения сердца, не вызывающие нарушения гемодинамики.
- Потенциально опасные занимают промежуточное положение между безопасными и опасными для жизни нарушениями ритма. Эти аритмии также протекают на фоне органического поражения сердца (имеются признаки дисфункции левого желудочка), не вызывают выраженных нарушений гемодинамики, но увеличивают риск развития внезапной смерти.
- Опасные для жизни аритмии - эпизоды желудочковых аритмий с нарушением гемодинамики или фибрилляций желудочков. Принципиальным отличием опасных для жизни ЖНР от предыдущей категории служит наличие органического заболевания сердца [В.Н. Ардашев, А.В. Ардашев, В.И. Стеклов; Лечение нарушений сердечного ритма. МЕДПРАКТИКА - М, Москва. - 2005 г., глава 6.2, стр.: 180-182].
В основе возникновения ЖНР лежат все три известных механизма аритмогенеза: повторная циркуляция волны возбуждения (re-entry), аномальный автоматизм и триггерная активность. Аритмии из области выходного тракта правого желудочка (ВТПЖ) являются наиболее распространенными в рубрике идиопатических. Они составляют около 70% всех правожелудочковых тахикардии. Эктопические комплексы из области выходного тракта левого желудочка (синусы Вальсальва) имеют морфологию блокады левой ножки пучка Гиса с отклонением электрической оси сердца вправо, сходную с морфологией эктопических комплексов из области ВТПЖ. Характерными для этих эктопических комплексов электрокардиографическими признаками являются широкие комплексы QRS за счет наличия «псевдодельта-волны» и типичные изменения реполяризации в V2-V6 в виде косонисходящего смещения сегмента ST.
Дополнительными ЭКГ-критериями, позволяющими дифференцировать экстрасистолические комплексы этой локализации, являются высокие зубцы R в V1-V2, соотношение R/S в V1-V2≤1, смещение переходной зоны в V1-V2(V3). Данные нарушения ритма наиболее часто встречаются после перенесенного миокардита, иногда наблюдаются при АДГГЖ. Нарушения ритма этой локализации встречаются в 7,5% случаев от всех некоронарогенных ЖНР сердца. Наиболее частой формой идиопатической левожелудочковой тахикардии является тахикардия, возникающая в области разветвлений ножки пучка Гиса. Тахикардия имеет морфологию блокады правой ножки пучка Гиса с отклонением электрической оси сердца вверх и вправо (так называемая «северо-западная» ось сердца). Она часто встречается в молодом возрасте, нередко носит хронический или постоянно рецидивирующий характер, имеет доброкачественное течение [А.В. Ардашев; Клиническая аритмология. МЕДПРАКТИКА - М, Москва. - 2009 г., глава 20, стр.: 454-457].
Основной целью лечения частых желудочковых экстрасистолий является проведение эндоэлектрофизиологического исследования сердца, которое включает в себя определение анатомической локализации, аритмогенного очага, индуцируемость тахикардии и установление способа ее купирования с последующим воздействием радиочастотной энергии на очаг эктопической активности, так называемая радиочастотная аблация (РЧА) [А.В. Ардашев; Клиническая аритмология. МЕДПРАКТИКА - М, Москва - 2009 г., глава 20, стр.: 463].
На сегодняшний день предложено множество способов лечения желудочковых нарушений ритма из левых отделов сердца как медикаментозными, так и хирургическими методами.
Медикаментозные методы:
- Медикаментозная терапия пациентов с ЖНР направлена на лечение основного заболевания, коррекцию аритмических нарушений. Действенность антиаритмической терапии напрямую зависит от локализации аритмического очага. Так, учитывая гиперактивность симпатического отдела вегетативной нервной системы в выводном тракте правого желудочка (ВТПЖ), максимальный антиаритмический эффект достигается при использовании β-блокаторов и блокаторов кальциевых каналов. Идиопатическая фасцикулярная левожелудочковая тахикардия наиболее чувствительна к блокаторам кальциевых каналов. Препараты Ib класса (лидокаин) также обладают антиаритмическим действием в отношении этой аритмии. Эффективность медикаментозной терапии неишемических ЖНР не превышает 50-60% [T. Wichter и соавт., 1992]. Известно, что даже когда антиаритмик подобран правильно и высокоэффективен, то замена препарата через год требуется у 50-70% пациентов; у 10-30% больных реализуются побочные реакции лекарства, в связи с чем дальнейший прием препарата может быть прекращен; в 15% случаев проявляется аритмогенное действие. Кроме того, около 30% больных являются абсолютно рефрактерными к любой антиаритмической терапии. Согласно проведенным исследованиям пациенты с неишемическими ЖНР в среднем принимали 3±1 лекарственный препарат с минимальной эффективностью. Перечисленные факторы, а также отказ пациентов трудоспособного возраста от длительного приема медикаментов, высокая эффективность (85-100%) оперативного способа лечения и минимум побочных эффектов определяют выбор пациентами оперативного способа лечения радиочастотной катетерной аблации [А.В. Ардашев; Клиническая аритмология. МЕДПРАКТИКА - Μ, Москва. - 2009 г., глава 20, стр.: 462-463].
Основным методом хирургического лечения является катетерная радиочастотная аблация:
- С 1994 года в мире выполняются катетерные РЧА - миниинвазивные технологии, направленные на выявление и устранение самого анатомического субстрата тахиаритмий. Во время операции выполняется разрушение аритмогенного очага за счет воздействия радиочастотной энергии (высокочастотного тока), подаваемой на кончик специального катетера. Многочисленные метаанализы показали безопасность и чрезвычайно высокую эффективность этих технологий, которая при ряде нозологии достигает 90-100%. В настоящее время в странах Западной Европы и США выполняется от 150 до 500 катетерных аблаций на миллион населения [A.M. Караськов, Е.А. Покушалов, А.Н. Туров; КАТЕТЕРНАЯ АБЛАЦИЯ; Медицинская технология; Новосибирск 2008; стр.: 4].
Процедура катетерной аблаций включает четыре последовательных этапа: подготовительный, внутрисердечное электрофизиологическое исследование (ЭФИ) и картирование, радиочастотное воздействие, контрольное ЭФИ. Подготовительный этап подразумевает создание хирургического венозного доступа к сердцу, проведение и позиционирование диагностических электродов. Целью внутрисердечного ЭФИ является верификация окончательного диагноза. Картирование позволяет установить локализацию аритмогенного субстрата. Радиочастотное воздействие наносится на субстрат аритмии до достижения критериев его устранения. Контрольное ЭФИ призвано подтвердить эффект операции, отсутствие других аритмий и оценить электрофизиологическое состояние миокарда [A.M. Караськов, Е.А. Покушалов, А.Н. Туров; КАТЕТЕРНАЯ АБЛАЦИЯ; Медицинская технология; Новосибирск 2008; стр.: 13].
Прототипом изобретения является способ эндокардиального электрофизиологического исследования и радиочастотной абляции в области левого желудочка и в области синусов Вальсальва, заключающийся в следующем:
1. Под местной анастезией пунктируются правая и левая бедренные вены, левая подключичная вена, правая бедренная артерия, где устанавливаются интрадьюсеры: в правой бедренной вене - 8 Fr, в левой - трипорт, в левой подключичной - 8 Fr, в правой бедренной артерии - 8 Fr. В интрадьюссер в правой бедренной артерии вводится 5000 ЕД гепарина, а в последующем - по 1000 ЕД каждый час.
2. Под рентгенконтролем через интрадьюсеры, установленные в сосудах, диагностические электроды с межэлектродным расстоянием 2-5-2 или 2-2-2 мм вводятся в полость сердца и устанавливаются в верхнелатеральных отделах правого предсердия, в области пучка Гиса, в верхушке правого желудочка, в коронарном синусе, (устанавливается 10-полюсный электрод).
3. Осуществляется проверка возможности проведения электрокардиостимуляции с диагностических электродов с помощью наружного электрокардиостимулятора и определения порога электрокардиостимуляции с каждого электрода.
Эндокардиальное эелектрофизиологическое исследование:
1. На фоне синусового ритма оцениваются и регистрируются следующие показатели: величина интервалов RR, PQ, А-Р, А-Н, H-V, длительность комплекса QRS, а также морфология желудочковых комплексов на фоне тахикардии и/или экстрасистолии (длительность комплекса QRS, переходная зона, электрическая ось сердца).
2. Желудочковый протокол: методом программированной стимуляции определяется наличие или отсутствие вентрикуло-атриального (ВА) - диссоциации, декрементного ретроградного проведения на предсердия, величина ретроградного эффективного рефрактерного периода АВ-соединения, ЭРП миокарда желудочков. Радиочастотная абляция в области левого желудочка: Под рентгенконтролем абляционный электрод по типу DAIG или Celsius ретроградно вводится в левый желудочек. На основании данных активационного и/или стимуляционного картирования абляционный электрод позиционируется в области интереса, где наносятся РЧ-воздействия.
Радиочастотная абляция в области синусов Вальсальва.
При определении точек оптимального картирования в области синусов Вальсальва дополнительно под местной анастезией пунктируются левая бедренная артерия, устанавливается интрадьюсер 8 Fr. Вызывается сердечно-сосудистый хирург, который ретроградно в области корня аорты под рентгенконтролем проводит диагностический катетер для контрастирования правой или левой коронарных артерий. На основании данных активационного и/или стимуляционного картирования аблационный электрод позиционируется в области интереса, под рентгенконролем определяется удаленность дистального кончика абляционного электрода от устья коронарной артерии и принимается решение о проведении РЧ-воздействия.
Контрольное эндокардиальное электрофизиологическое исследование
После проведения РЧ-воздействия методом наблюдения оценивается его эффективность. При необходимости проводятся провоцирующие маневры (фармокологические пробы, эндокардиальная электрокардиостимуляция в режимах индукции, установленных ранее). В том случае если желудочковые нарушения ритма индуцированы, под рентгенконтролем оптимизируют положение абляционного электрода в зоне интереса и наносят повторные РЧ-воздействия. При отсутствии индукции клинических желудочковых нарушений ритма мониторное наблюдение 12 отведений ЭКГ поверхностной ЭКГ на операционном столе проводят как минимум в течение 30 мин [А.В. Ардашев; Клиническая аритмология. МЕДПРАКТИКА - М, Москва. - 2009 г., глава 45, стр.: 1139-1140].
Недостатками данного метода являются: возможные гематомы в области пункции бедренных артерий и вен, подключичной вены, связанные с введением антикоагулянтов в больших дозах и интрадьюсеров большего диаметра, тромбофлебит и тромбоз вен; невозможность ранней активации пациента в связи с трансфеморальным артериальным и венозными доступами.
Задачей изобретения является разработка способа трансрадиальной катетерной абляции при неишемических желудочковых нарушениях ритма с локализацией в левом желудочке сердца.
Технический результат при использовании изобретения - ранняя активация пациента, отсутствие риска возникновения осложнений, связанных с трансфеморальным артериальным и венозным доступами, таких как забрюшинная гематома, ложная аневризма, артерио-венозная фистула, предотвращение тромбофлебита и тромбоза магистральных вен, связанных с использованием интрадьюсеров большого диаметра.
Предлагаемый способ трансрадиальной катетерной абляции при неишемических желудочковых нарушениях ритма с локализацией в левом желудочке сердца осуществляется следующим образом: первым этапом выполняют пункцию правой и левой кубитальных вен. В правую вену устанавливают интрадьюсер 5Fr, в левую вену устанавливают интрадьюсер 7Fr, через правый интрадьюсер заводят диагностический электрод с межэлектродным расстоянием 2-5-2 или 2-2-2 мм в полость правого желудочка, через левый интрадьюсер заводят 20-полюсный диагностический электрод в выводной тракт правого желудочка. На втором этапе проводят пункцию левой лучевой артерии по Сельдингеру. В левую лучевую артерию устанавливают интрадьюсер 6Fr, длиной 23 см, через боковой канал интрадьюсера вводят 1 мл раствора Изокета, разведенного в 10 мл 0,9% раствора NaCl с 5000 ед. гепарина и 1 мл верапамила с целью профилактики спазма артерий, затем осуществляют артериографию лучевой артерии с целью определения диаметра и прямолинейности хода артерии. Затем интрадьюсер 6Fr - 23 см, на проводнике, заменяется на интрадьюсер 7Fr длиной 45 см. Проводят абляционный электрод в полость левого желудочка, проводится ЭФИ по стандартному желудочковому протоколу, при наличии индукции ЖНР, на основании данных активационного и/или стимуляционного картирования абляционный электрод позиционируется в области интереса, где наносятся РЧ-воздействия.
Доступ через кубитальные вены или внутренние яремные вены (под УЗИ контролем), лучевые артерии правой и левой верхней конечности избавляют пациента от нежелательных осложнений, связанных с трансфемральным артериальным и венозным доступами (забрюшинная гематома, ложная аневризма, артерио-венозная фистула), и, как следствие, ранняя активация пациента, тромбофлебита и тромбоза магистральных вен, связанных с использованием интрадьюсеров большого диаметра.
Сущность изобретения поясняется следующим клиническим примером.
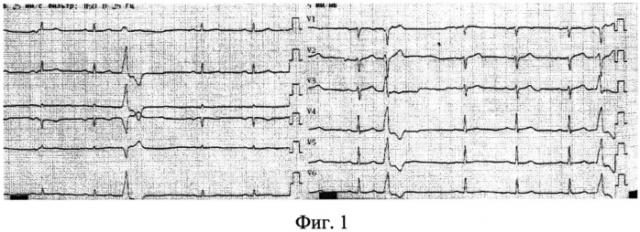
Пациент К., 31 год, поступил в ГБУЗ Республиканский кардиологический центр с жалобами на перебои в работе сердца, сопровождающиеся одышкой при интенсивной физической нагрузке. Связи возникновения экстрасистолии с какими бы то ни было перенесенными заболеваниями, воздействиями, приемом препаратов нет. Пациент обследован: по данным лабораторных анализов OAK, ОАМ, Б/Х крови отклонений не выявлено. Проведенное ранее эхокардиографическое исследование структурной патологии не выявило. По результатам проведенного суточного мониторирования ЭКГ, выявлена мономорфная, монтопная эктопическая желудочковая активность. Всего 28400 экстрасистол за 24 часа наблюдения. На фигуре представлена 12-канальная ЭКГ данного пациента, морфология экстрасистолического комплекса соответствует локализации очага в левых отделах сердца.
Таким образом, пациенту был выставлен клинический диагноз: Идиопатическая левожелудочковая экстрасистолия. ХСН0. Учитывая молодой возраст и нежелание принимать антиаритмические препараты, совместно с пациентом было принято решение о проведении ЭФИ РЧА желудочковой экстрасистолии. Под местной анестезией 0,25% раствора новокаина - 3 мл, в асептических условиях выполнена пункция и катетеризация правой и левой кубитальных вен. В правую вену установлены интрадьюсеры 5Fr и левую вену установлен интрадьюсер 7Fr, через левый интрадьюсер завели 20-полюсный диагностический электрод в выходной тракт правого желудочка, через правый интрадьюсер завели четырехполюсной картирующий электрод с межэлектродным расстоянием 2-5-2 мм в полость правого желудочка. Провели ЭФИ сердца, опережения в правых отделах сердца не превышает 15 мс. Следующим этапом выполнена пункция левой лучевой артерии по Сельдингеру. В левую лучевую артерию установлен интрадьюсер 6Fr длиной 23 см, через боковой канал интрадьюсера введено 1 мл раствора Изокета, разведенного в 10 мл 0,9% раствора NaCl с 5000 ед. гепарина и 1 мл верапамила, с целью профилактики спазма артерий, выполнена артериография лучевой артерии, ход артерии прямолинейный, диаметр сосуда 7 мм. Произведена замена на интрадьюсер 7Fr длиной 45 см. Управляемый абляционный электрод установлен в синусах Вальсальва, картированы поочередно правый, левый, некоронарный синусы. Максимальное опережение не получено. Аблационный - картирующий - электрод заведен в полость левого желудочка. Поочередно исследованы подклапанное пространство аортального клапана, зона митрально-аортального контакта, межжелудочковая перегородка. Максимальное опережение получено на уровне средней трети межжелудочковой перегородки и составило 45 мс. Выполнено стимуляционное картирование, также отмечается совпадение морфологии. Далее выполнено 5 РЧА аппликации ирригационным катетером с максимальными параметрами 45С, 45W, скорость орошения 18 мл/мин. Общее время РЧА составило 160 секунд. После проведения РЧА элиминация эктопической активности. Через 30 минут ожидания выполнена провокационная проба со следами мезатона 1% - 1 мл, эктопии также не выявлено. На этом процедура завершена. Далее при динамическом наблюдении за пациентом и проведении контрольного суточного мониторирования ЭКГ через 3, 6, 12 месяцев желудочковая эктопическая активность не выявлялась.
Способ катетерной абляции при неишемических желудочковых нарушениях ритма с локализацией в левом желудочке сердца, включающий пункцию по Сельдингеру, обзорную рентгенографию сердца, коронарографию, проведение диагностических и абляционных электродов под рентгенконтролем, проведение эндокардиального электрофизиологического исследования, РЧ-воздействия, контрольную коронарографию и тестирующее эндокардиальное электрофизиологическое исследование, отличающийся тем, что для доступа в полость эндокарда проводят пункцию правой и левой кубитальных вен, для чего в правую вену устанавливают интрадьюсер 5Fr, в левую вену устанавливают интрадьюсер 7Fr, через правый интрадьюсер заводят диагностический электрод с межэлектродным расстоянием 2-5-2 или 2-2-2 мм в полость правого желудочка, через левый интрадьюсер заводят 20-полюсный диагностический электрод в выводной тракт правого желудочка, проводят пункцию по Сельдингеру левой лучевой артерии, после чего в левую лучевую артерию устанавливают интрадьюсер 6Fr, длиной 23 см, вводят раствор миотропных спазмолитиков, затем осуществляют артериографию лучевой артерии; затем интрадьюсер 6Fr - 23 см - на проводнике заменяют на интрадьюсер 7Fr длиной 45 см, после этого проводят абляционный электрод в полость левого желудочка.