Способ профилактики травматических повреждений длинных трубчатых костей
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ортопедии и травматологии. Моделируют из сетчатой титановой пластины специальный контейнер в соответствии с формой и размерами костного дефекта. На дно контейнера укладывают нетканый рассасывающийся гемостатический материал - «Суржицел». Затем заполняют гранулами гидроксиапатита. Раневой дефект послойно ушивают и после наступления полной регенерации костной ткани конструкцию удаляют. Способ прост в использовании, не требует специальной аппаратуры, позволяет быстрей восстановить опорные функции трубчатых костей и может быть применен в общеклиническом стационаре. 1 пр., 5 ил.
Реферат
Изобретение относится к ортопедии и травматологии, в частности для костно-реконструктивной хирургии длинных трубчатых костей.
В настоящее время известен ряд композиционных материалов на основе кальций-фосфатной керамики, используемых в качестве матриксов для клеточных технологий восстановления поврежденных костных тканей. Согласно ранее проведенным исследованиям по биокерамическим материалам на основе кальций-фосфатных соединений материалы являются биосовместимыми и обладают остеоиндуктивными свойствами (RU 2333010 С1). Применение кальций-фосфатной биокерамики является методом выбора при реконструкции ограниченных дефектов опорных структур. Использование кальций-фосфатной керамики способствует повышению эффективности функциональной и трудовой реабилитации при использовании в реконструктивно-пластической хирургии.
Известен способ костно-реконструктивного лечения нижней челюсти у детей, включающий костно-реконструктивное лечение с использованием импланта, выполненного из пористой керамики, причем фрагменты челюсти вместе с керамическим имплантатом дополнительно фиксируют титановой сеткой (RU 2201159 С2).
Однако известный способ обладает рядом недостатков, а именно: в качестве имплантата используют пористый керамический материал, выполненный в виде монолитного блока, его применение является невозможным при необходимости моделирования костного дефекта сложной конфигурации; данный имплантат не способен восстановить каркасную функцию костной ткани.
Известен способ восстановления нижней стенки глазницы и нижнеглазничного края после травмы. Сущность способа состоит в том, что исходя из поперечного размера дефекта, моделируют опору из пластины пористого никелида титана шириной 0,8-1,0 см с опорой на медиальный и латеральный края костного дефекта. Затем моделируют имплантат из сверхэластичного сетчатого никелида титана в соответствии с параметрами костного дефекта (RU 2486872 С1).
Однако известный способ обладает рядом недостатков: данный способ не способен восстанавливать каркасную функцию трубчатых костей, а также материалы, используемые при пластике, не обладают дополнительными остеоиндуктивными свойствами.
Способом, принятым в качестве прототипа, является способ замещения костного дефекта с помощью гидроксиапатита (RU 2375007 С1). В костном дефекте размещают биологический контейнер, сформированный из свободного апоневротического лоскута, выкроенного из широчайшей фасции бедра и заполненный гранулированным пористым гидроксиапатитом.
Недостатками данного способа являются:
- невозможность применения данного способа в условиях замещения большого по протяженности дефекта трубчатых костей;
- способ замещения путем формирования биологического контейнера из апоневротического лоскута широчайшей фасции бедра не удовлетворяет требованию восстановления каркасных функций трубчатых костей;
- существует необходимость в дополнительном оперативном вмешательстве по выкраиванию лоскута, что может привести к негативным последствиям от операционной травмы;
- не предполагается замещение костных дефектов трубчатой кости.
Задачей заявляемого технического решения является разработка способа, который будет направлен на разработку эффективного метода устранения костного дефекта трубчатой кости в донорской ране после забора кожно-костных лоскутов, позволяющий предотвратить перелом трубчатой кости и в более ранние сроки восстановить ее опорную функцию.
Указанная задача решается тем, что в способе профилактики травматических повреждений длинных трубчатых костей, включающем использование специального контейнера, который моделируют в соответствии с формой и размерам костного дефекта, заполняют гранулами гидроксиапатита, далее раневой дефект послойно ушивают и после наступления полной регенерации костной ткани конструкцию удаляют, причем контейнер выполнен из сетчатой титановой пластины и перед заполнениями гранулами гидроксиапатита на дно контейнера укладывают нетканый рассасывающийся гемостатический материал - «Суржицел».
Изобретение поясняется подробным описанием, клиническими примерами и иллюстрациями, на которых изображено:
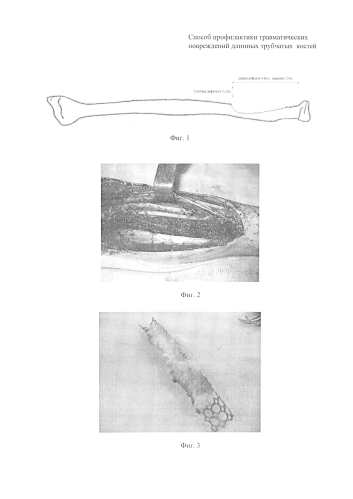
Фиг. 1 - Схема формирования плоскостного дефекта донорской костной ткани.
Фиг. 2 - Интраоперационный дефект лучевой кости.
Фиг. 3 - Сформированный контейнер из титановой пластины и гранул гидроксиапатита.
Фиг. 4 - Вид раны больной Л. после замещения дефекта.
Фиг. 5 - Рентген-контроль импланта на шестые сутки в двух проекциях.
Способ выполняется следующим образом.
Оперативное вмешательство производится в положении пациента лежа на спине под интубационным наркозом. После выкраивания по стандартной методике необходимого косно-кожного лоскута второй бригадой хирургов выполняют реконструкцию полученного костного дефекта. Вследствие выкраивания лоскута формируют плоскостной дефект донорской костной ткани (фиг. 1). Характеристики дефекта в значительной степени зависят от необходимого объема тканей для реконструкции первичного дефекта и могут быть от 3 до 8 см в длину и от 1 до 3 см в ширину, глубина дефекта 0,5-2 см до нижнего кортикального слоя кости.
Для восстановления каркасной функции костной ткани используют сетчатую титановую пластину (сплав ВТ1-0 TiC0.5 производства ООО «Конмет», на поверхность которой методом холодного плазменного осаждения наносился гидроксиапатит (Са10(PO4)6(ОН)2 с толщиной покрытия 4-20 нм), смоделированную по полуокружности костного дефекта, которую заполняют биорезорбируемыми кальций-фосфатными соединениями (гранулы гидроксиапатита). Титановая пластина служит не только для восстановления каркасной функции, но и служит в качестве естественного контейнера для предотвращения миграции гранул гидроксиапатита.
Интраоперационно формируют стерильную титановую пластину по размерам полученного дефекта, затем заполняют ранее подготовленными стерильными гранулами гидроксиапатита в объеме, необходимом для замещения костного дефекта. Для предотвращения миграции гранул через отверстия титановой пластины на дно пластины укладывают биорезорбируемую губчатую ткань - «Суржицель». Далее данную пластину фиксируют шурупами с медиальной и латеральной стороны кости. Раневой дефект послойно ушивают с оставлением силиконового выпускника. В сроки 1, 3, 6, 9, 12 недель проводят контрольное рентгенологическое исследование замещенной костной ткани. После полной регенерации костной ткани пластину удаляют операционным путем (в срок от 4 до 6 месяцев).
Клинический пример
Больная Л., 27 лет, диагноз: Ангиолейомиосаркома G1 верхней челюсти. Состояние после хирургического лечения. Без рецидива и метастазов.
Морфология: Послеоперационное гистологическое исследование с ИГХ № Р 77187-215, cito 161:
1) Ангиолейомиосаркома, G1, мягких тканей щеки, с прорастанием в кожу, изъязвлением.
2) В одном из кусочков отмечается инфильтративный рост опухоли в костные пластинки и фрагмент слизистой оболочки гайморовой пазухи, местами до покровного многорядного призматического эпителия. В других кусочках слизистая оболочка и костные фрагменты без опухолевого роста.
3) Свертки крови с комплексами вышеописанной опухоли. После декальцинации: в костной ткани верхней челюсти - массивный инфильтративный рост ангиолейомиосаркомы. В фрагменте 3 - в костном фрагменте: единичные опухолевые комплексы, аналогичные вышеописанным.
При поступлении: Состояние удовлетворительное. Жалобы на онемение правой половины лица, поступление жидкости и пищи при питании в полость носа. Лицо незначительно асимметрично за счет ранее перенесенной операции. Через полость рта в проекции левого верхнего щечно-десневого кармана определяется дефект до 3 см линейным размером, который уходит в гайморову пазуху. При осмотре через правую ½ носа определяется дефект, уходящий в правую гайморову пазуху, до 1 см. На фоне послеоперационных изменений опухолевой и инфильтративной патологии не визуализируется. Л/у шеи не увеличены.
Больной выполнена операция: Отсроченная микрохирургическая пластика верхней челюсти и мягких тканей лица справа лучевым кожно-мышечно-костным аутотрансплантатом.
Протокол оперативного вмешательства: Эндоскопическая интубация через левую ½ носа Portex №7. Под ЭТН производили разрез кожи нижней трети левого предплечья согласно разметке. Кожная площадка при этом составила 7×3 см. Произвели формирование аутотрансплантата с включением костного фрагмента лучевой кости 8×1,5 см в нижней трети по передней поверхности на ½ диаметра лучевой кости (Фиг. 2). Произведен разрез подчелюстной области справа длиной 4 см, выделены лицевые сосуды на шее справа и подготовлены к анастомозированию. Мобилизованы края дефекта верхней челюсти. Через щечно-десневой карман был сформирован туннель на шею в область лицевых сосудов. Местными тканями устранен дефект передне-нижней стенки гайморовой пазухи, перемещенной клетчаткой Биша создана дупликатура для укрытия швов. Аутотрансплантат отсечен от питающей ножки и перенесен в реципиентую область. При помощи микрохирургической техники произведено формирование двух микрохирургических анастомозов по типу «конец-конец» между лучевой артерией с лицевой веной и лучевой веной с лицевой веной. Костный фрагмент аутотрансплантата установлен в позицию альвеолярного отростка верхней челюсти справа. Устранен дефект щечно-десневого кармана и твердого неба справа.
Для замещения дефекта костной ткани лучевой кости использовали сетчатую титановую пластину, которую смоделировали по размерам дефекта. На дно сформированной конструкции - контейнера разместили биорезорбируемую губчатую ткань. Контейнер заполнили гранулами гидроскиапатита. Полученную конструкцию зафиксировали с медиальной и латеральной стороны от дистального до проксимального конца кости по 4 шурупа с каждой стороны (Фиг. 3, 4). После чего рана руки была послойно ушита с оставлением двух резиновых выпускников в ложе удаленных тканей. В области туннеля сосудистой ножки был установлен резиновый выпускник. Операцию завершили наложением гипсовой лангеты на предплечье.
Послеоперационный период протекал без осложнений, микрохирургический аутотрансплантат адаптирован, операционная рана зажила первичным натяжением. На шестые сутки произведена активизация пациента. Была проведена контрольная рентгенография донорской области. Сформированная конструкция стабильна (фиг. 5). Больная выписана из стационара на 12 сутки.
Таким образом, изложенное свидетельствует о том, что заявленный способ отвечает всем поставленным требованиям, а именно наряду с более быстрой регенерацией собственной костной ткани улучшается опорная функция резецированной кости.
Использование предложенного способа в МНИОИ им. П.А. Герцена позволил достичь ряд следующих преимуществ: является эффективным при реконструкции костного дефекта трубчатой кости после забора кожно-костного лоскута; опорная функция трубчатой кости восстанавливается в более ранние сроки (срок лечения сокращен на 2 недели); повышается костная регенерация и происходит более ранняя социальная реабилитация больных; прост в использовании, не требует специальной аппаратуры и может быть применен в общеклиническом стационаре; используемые материалы являются биоинертными и не вызывают реакций отторжения; возможность моделирования в соответствии с костным дефектом.
Способ профилактики травматических повреждений длинных трубчатых костей, включающий использование специального контейнера, который моделируют в соответствии с формой и размерам костного дефекта, заполняют гранулами гидроксиапатита, далее раневой дефект послойно ушивают и после наступления полной регенерации костной ткани конструкцию удаляют, отличающийся тем, что контейнер выполнен из сетчатой титановой пластины и перед заполнением гранулами гидроксиапатита на дно контейнера укладывают нетканый рассасывающийся гемостатический материал - «Суржицел».