Способ хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Выполняют дуоденотомию. Ушивают язвенный дефект двенадцатиперстной кишки с пенетрацией в поджелудочную железу. Накладывают шов на кровоточащий сосуд. Рассекают слизистую задней стенки ДПК вокруг дефекта, отступая от края на 2-3 мм по здоровым тканям. На зону дефекта наносят клей медицинский «Сульфакрилат» до линии рассечения слизистой. Накладывают однорядный узловой шов. Погружают зону язвенного дефекта, выводя из просвета ДПК. Накладывают однорядный узловой шов, восстанавливая непрерывность слизистой задней стенки ДПК. Ушивают переднюю стенку ДПК. Способ позволяет снизить риск деформации луковицы двенадцатиперстной кишки, перфорации и кровотечения из язвенного дефекта, риск острого панкреатита, связанного с травмой поджелудочной железы при выделении язвы, за счет надежного выведения язвы из просвета ДПК без иссечения. 3 ил., 2 пр.
Реферат
Предлагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано при хирургическом лечении больных с язвенной болезнью двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу.
В настоящее время язвенная болезнь является одним из наиболее часто встречающихся заболеваний внутренних органов. По данным мировой статистики ее распространенность среди взрослого населения достигает 6-10% (Г.А. Бондарев, 2003; Н.А. Жанталинова, 2005; А.В. Бородач, 2013; Г.М. Чернявская и соавт., 2014; A. Uccheddu et al., 2003). В настоящее время в хирургическом лечении осложненной язвенной болезни двенадцатиперстной кишки превалирует органосохраняющее направление, однако при осложненных формах язвенной болезни двенадцатиперстной кишки большинство авторов сообщают об использовании резекционных и пилороразрушающих методов (Ф.С. Курбанов и соавт., 2001; Ю.М. Панцырев и соавт., 2003; В.М. Лобанков, 2005; С.А. Афендулов и соавт., 2008; В.И. Мидленко и соавт., 2013). Вместе с тем, существующие данные не позволяют в должной мере судить о характере структурных и функциональных изменений пищеварительного канала при осложненных формах язвенной болезни двенадцатиперстной кишки. Недостаток теоретических представлений о топографических изменениях, нарушениях секреторной и моторно-эвакуаторной функции осложненной язвенной болезни двенадцатиперстной кишки определяет отсутствие в широкой практике методов эффективной коррекции этой патологии. Резекция желудка в любом ее варианте не соответствует принципам органосохраняющей хирургии, влечет серьезные повреждения механизмов пищеварения и сопровождается относительно высокими цифрами летальности (2-5%), значительным числом ранних послеоперационных осложнений (12-15%), развитием различных постгастрорезекционных синдромов (20-30%) в отдаленном периоде (M.Н. Окоемов, 2002; В.М. Лобанков, 2005; А.С. Ермолов и соавт., 2014).
Аналог: Резекция желудка по Бильрот II (T. Billroth, Die allgemeine Chirurgie 1863, P. 241). Эта операция была предложена в качестве замены резекции желудка по Бильрот I, когда имеются проявления осложнений язвенной болезни - кровоточащая язва двенадцатиперстной кишки с пенетрацией в поджелудочную железу, которую невозможно выделить. Данная операция называется «Резекция желудка на выключение двенадцатиперстной кишки с целью создания покоя язвенного дефекта».
Способ включает:
1. Лапаротомию, мобилизацию желудка и двенадцатиперстной кишки;
2. Пересечение двенадцатиперстной кишки;
3. Формирование культи двенадцатиперстной кишки;
4. Подготовку петли тонкой кишки к наложению анастомоза с желудком;
5. Наложение гастро-энтероанастомоза по типу конец-в-бок;
6. Ушивание окна в брыжейке поперечноободочной кишки, ушивание послеоперационной раны.
Недостатки способа:
1. Развитие демпинг-синдрома;
2. Развитие синдрома приводящей петли;
3. Образование внутренней грыжи, что может привести к острой кишечной непроходимости;
4. Анастомозит;
5. Несостоятельность культи двенадцатиперстной кишки, что приводит к перитониту;
6. Несостоятельность гастро-энтероанастомоза.
За ближайший аналог принят способ под названием «Мостовидная дуоденопластика» (Оноприев В.И. Этюды функциональной хирургии язвенной болезни. Краснодар, 1995. 296 с.), который используют при язвах двенадцатиперстной кишки, осложненных кровотечением и пенетрацией в поджелудочную железу. Данный способ предназначен для восстановления нормальной анатомической формы луковицы двенадцатиперстной кишки путем наложения нескольких швов-держалок на края дефекта кишки через все слои и последующего моделирования предполагаемой линии шва путем потягивания за держалки и сближением краев. Способ включает:
1. Лапаротомию, мобилизацию двенадцатиперстной кишки;
2. Дуоденотомию и выделение язвенного дефекта;
3. Иссечение язвенного дефекта или выведение его за пределы двенадцатиперстной кишки;
4. Восстановление стенки двенадцатиперстной кишки двух- или однорядным швом;
5. Ушивание операционной раны.
Недостатки способа:
1. Травматизация стенки кишки наложением не менее 4-6 швов держалок на здоровую стенку кишки с последующим длительным их натяжением;
2. Деформация луковицы двенадцатиперстной кишки с созданием искусственных псевдодивертикулов в местах наложения швов-держалок с развитием анастомозита, дивертикулита;
3. Неравномерность распределения натяжения отдельных швов с риском несостоятельности шва;
4. Невозможность использования более герметичного и менее травматичного непрерывного шва, что приводит к рубцовой деформации луковицы двенадцатиперстной кишки;
5. Развитие анастомозита.
6. Развитие острого посттравматического панкреатита при выделении пенетрирующей язвы.
Задачи:
- улучшить результаты лечения больных с осложнениями язвенной болезни двенадцатиперстной кишки,
- снизить степень деформации луковицы двенадцатиперстной кишки;
- снизить риск анастомозита, несостоятельности шва двенадцатиперстной кишки;
- снизить риск кровотечения из язвы;
- снизить риск развития посттравматического острого панкреатита.
Технический результат.
Преимущество данного способа хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу, заключается в том, что язвенный дефект выводят за пределы химически агрессивной зоны двенадцатиперстной кишки и изолируют путем закрытия язвенного дефекта слизистой оболочкой двенадцатиперстной кишки. Данные технические приемы позволяют снизить риск деформации луковицы двенадцатиперстной кишки, снизить риск перфорации и кровотечения из язвенного дефекта, сохраняют анатомически правильное ориентирование двенадцатиперстной кишки, снижают риск острого панкреатита, связанного с травмой поджелудочной железы при выделении язвы.
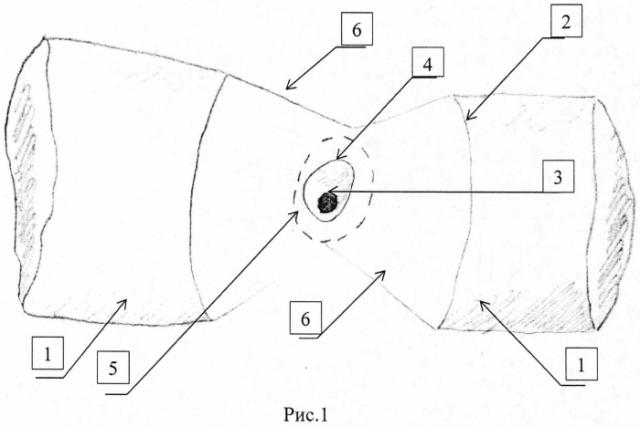
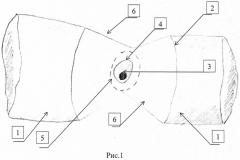
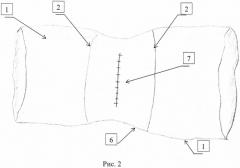
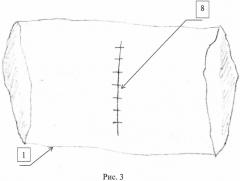
Сущность изобретения заключается в том, что ушивают кровоточащий сосуд и обрабатывают клеем медицинским «Сульфакрилат», производят рассечение слизистой задней стенки двенадцатиперстной кишки вокруг патологического дефекта, отступая от края на 2-3 мм по здоровым тканям, затем обрабатывают зону патологического участка до линии рассечения клеем медицинским «Сульфакрилат», накладывают однорядные узловые швы и погружают зону язвенного дефекта, выводя из просвета двенадцатиперстной кишки, после чего восстанавливают слизистую задней стенки двенадцатиперстной кишки однорядным узловым швом и целостность передней стенки двенадцатиперстной кишки. Способ дополнительно продемонстрирован на рисунках 1-3, где на рис. 1 представлена мобилизированная двенадцатиперстная кишка (ДПК) с рассеченной передней стенкой, на рис. 2 - ДПК с восстановленной слизистой задней стенки (концы шовного материала выведены за стенку ДПК), на рис. 3 - восстановленная ДПК, где 1 - двенадцатиперстная кишка двенадцатиперстной кишки, 2 - передний край рассеченной слизистой ДПК, 3 - кровоточащий сосуд, 4 - язва ДПК, 5 - линия рассечения слизистой ДПК вокруг язвенного дефекта, 6 - край задней стенки ДПК, 7 - шов на задней стенки ДПК, 8 - шов на передней стенке ДПК.
Способ хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу осуществляют следующим образом:
1. Выполняют лапаротомию;
2. Выделяют и мобилизируют двенадцатиперстную кишку (1) в области язвенного дефекта;
3. Выполняют дуоденотомию по полуокружности кишки по переднему краю (2), рассекают в поперечном направлении над язвенным дефектом (4);
4. Рассекают слизистую вокруг дефекта (5), отступая от границы язвы на 2-3 мм к неизмененным, здоровым тканям;
5. Прошивают кровоточащий сосуд (3) в дне язвы;
6. Наносят клей медицинский «Сульфакрилат» на язву (4) и край задней стенки внутреннего лоскута (6). Клей медицинский создан на основе этилового эфира а-цианакриловой кислоты, которая при контакте с жидкими средами полимеризуется и переходит из мономера в полимер. При нанесении клея на влажные биологические ткани надежно склеивает их с образованием прочной эластичной пленки. Время полимеризации 10-12 секунд. В организме клей подвергается постепенной фрагментации и рассасыванию;
7. Восстанавливают слизистую задней стенки (7) двенадцатиперстной кишки над язвенным дефектом, путем наложения однорядного узлового шва, выводя язву за пределы слизистой оболочки двенадцатиперстной кишки;
8. Восстанавливают целостность передней стенки (8) двенадцатиперстной кишки двух- или однорядным узловым швом;
9. Ушивают послойно послеоперационную рану.
Способ апробирован на клинической базе кафедры госпитальной хирургии в МБУЗ БСМП г. Краснодар в 64 случаях в период 2002-2014 гг. Клинический пример. Больной, 62 лет поступил в клинику 25.11.2010 г. При поступлении на основании клинико-анамнестических данных был установлен диагноз: язва задней стенки двенадцатиперстной кишки. Со слов больного страдает язвенной болезнью около 8 лет.
Результаты обследований.
Общий анализ крови от 25.11.10: эр. - 4,5 т/л; Hb - 138 г/л; L - 9,0 г/л.
от 27.11.10: эр. - 4,2 т/л; Hb - 136 г/л; L - 12,4 г/л.
Общий анализ мочи от 25.11.10: у.в. - 1012; белок - 0,03 г/л; L - 2-5 в п/з.
Биохимический анализ крови от 25.11.10: группа крови - А (II), Rh (-); глюкоза крови - 4.6 ммоль/л; общий билирубин - 18,0 мкмоль/л; мочевина 7,0 ммоль/л; креатинин - 94 мкмоль/л; ACT - 32 Е/л; АЛТ - 34 Е/л; амилаза 47 Е/л.
Фиброгастродуоденоскопия от 25.11.10 Закл: язва задней стенки ДПК 2×1,5×08 см, Forrest II с. Эрозивный гастрит, признаки недостаточности кардии.
ЭКГ от 25.11.10 г. Ритм синусовый 85 в минуту. Гипертрофия обоих желудочков.
Ультразвуковое исследование от 27.11.10 г.: признаки диффузных изменений поджелудочной железы, увеличения головки поджелудочной железы (картина может соответствовать обострению хронического панкреатита), признаки диффузных изменений паренхимы печени.
27.11.10 г. состояние пациента ухудшилось, появились выраженные боли в эпигастральной области, перитонеальных знаков нет. Данное состояние, на основании ультразвуковых данных, лабораторных изменений, расценено как пенетрация язвы в паренхиму поджелудочной железы, пациент был прооперирован по способу хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу.
Выполнили лапаротомию; мобилизацию двенадцатиперстной кишки; рассечение передней стенки кишки в поперечном направлении на полуокружность, в области нисходящей части двенадцатиперстной кишки; рассечение слизистой вокруг дефекта на расстоянии 2 мм по здоровым тканям; установлен факт подтекания «свежей» крови в области дна язвы, визуализирован и прошит сосуд; нанесен клей медицинский «Сульфакрилат»; слизистая над язвенным дефектом восстановлена однорядным узловым швом; восстановлена передняя стенка двенадцатиперстной кишки двухрядным узловым швом.
Гладкое течение послеоперационного периода, сняты швы на 10 сут, выписан на 15 сут.
Фиброгастродуоденоскопия 30.12.11 - рубец до 1 см длины в области задней стенки двенадцатиперстной кишки, признаков воспаления нет, признаков деформации луковицы двенадцатиперстной кишки на момент осмотра нет.
Ультразвуковая диагностика от 30.12.11 - диффузные (возрастные) изменения паренхимы поджелудочной железы, железа обычных размеров.
Клинический пример №2. Больной, 58 лет поступил в клинику 10.09.2009 г. При поступлении на основании клинико-анамнестических данных был установлен диагноз: Желудочно-кишечное кровотечение из язвы двенадцатиперстной кишки. Со слов больного страдает язвенной болезнью около 10 лет.
Результаты обследований.
Общий анализ крови от 10.09.09: эр. - 2,95 т/л; Hb - 86 г/л; L - 9,0 г/л.
от 15.09.09: эр. - 3,6 т/л; Hb - 105 г/л; L - 8,0 г/л.
Общий анализ мочи от 10.09.09: у.в. - 1012; белок - 0,033 г/л; L - 1-2-2 в п/з.
Биохимический анализ крови от 10.09.09: группа крови - A (I), Rh (+); глюкоза крови - 4.5 ммоль/л; общий билирубин - 16,0 мкмоль/л; мочевина 8,0 ммоль/л; креатинин - 87 мкмоль/л; ACT - 27 Е/л; АЛТ - 30 Е/л; амилаза 68 Е/л. Фиброгастродуоденоскопия от 10.09.09 Закл: язва задней стенки ДПК, Forrest II b., признаки недостаточности кардии.
ЭКГ от 10.09.09 г. Ритм синусовый 85 в минуту.
Ультразвуковое исследование от 27.11.09 г.: признаки диффузных изменений паренхимы поджелудочной железы и паренхимы печени, признаки дискинезии желчевыводящих путей.
Выполнена коррекция анемических нарушений, системы гемостаза, после чего, пациент был прооперирован по способу хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу.
Выполнили лапаротомию; мобилизацию двенадцатиперстной кишки; рассечение передней стенки кишки в поперечном направлении на полуокружность, в области нисходящей части двенадцатиперстной кишки; рассечение слизистой вокруг дефекта на расстоянии 2 мм по здоровым тканям; установлен факт подтекания алой крови в области дна язвы, визуализирован и прошит сосуд; нанесен клей медицинский «Сульфакрилат»; слизистая над язвенным дефектом восстановлена однорядным узловым швом; восстановлена передняя стенка двенадцатиперстной кишки двухрядным узловым швом.
Гладкое течение послеоперационного периода, сняты швы на 10 сут, выписан на 18 сут.
Фиброгастродуоденоскопия 17.11.10 - рубец светлой окраски по задней стенке двенадцатиперстной кишки до 0,8 см длины, признаков воспаления нет, признаков деформации луковицы двенадцатиперстной кишки на момент осмотра нет.
Ультразвуковая диагностика от 17.11.10 - диффузные (возрастные) изменения паренхимы поджелудочной железы, железа обычных размеров, диффузные изменения паренхимы печени.
Способ хирургического лечения язвенной болезни двенадцатиперстной кишки (ДПК), осложненной кровотечением и пенетрацией в поджелудочную железу, включающий лапаротомический доступ в брюшную полость, мобилизацию ДПК, дуоденотомию передней стенки ДПК в проекции патологического очага, отличающийся тем, что ушивают кровоточащий сосуд и обрабатывают клеем медицинским «Сульфакрилат», производят рассечение слизистой задней стенки ДПК вокруг патологического дефекта, отступая от края на 2-3 мм по здоровым тканям, затем обрабатывают зону патологического участка до линии рассечения клеем медицинским «Сульфакрилат», накладывают однорядные узловые швы и погружают зону язвенного дефекта, выводя из просвета ДПК, после чего восстанавливают слизистую задней стенки ДПК однорядным узловым швом и целостность передней стенки ДПК.