Способ хирургической санации изолированной аттиковой холестеатомы у больных с хроническим гнойным средним отитом
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Последовательно под контролем операционного микроскопа выполняют трансканальную аттикотимпанотомию, удаляют наковальню и головку молоточка. Удаляют поперечный гребень и медиальную ножку поперечного гребня. Резецируют складку мышцы, напрягающей барабанную перепонку, санируют переднее молоточковое пространство. Рассекают сухожилие мышцы, напрягающей барабанную перепонку. Резецируют соединительнотканную мембрану кзади от задней складки наковальни. Производят ревизию надтубарного кармана. Способ хирургической санации изолированной аттиковой холестеатомы у больных с хроническим гнойным средним отитом позволяет достичь хороших анатомо-функциональных результатов за счет полной хирургической санации, под визуальным контролем, эпитимпанального пространства, труднодоступных мест медиального аттика, переднего эпитимпанального и надтубарного карманов, предотвращает формирование резидуальной и/или рекуррентной холестеатомы в послеоперационном периоде за счет вентиляции аттика и сосцевидной полости. 1 з.п. ф-лы, 7 ил.
Реферат
Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при выполнении санирующих операций у больных с приобретенной холестеатомой среднего уха.
Неблагоприятный исход операции, связанный с формированием резидуальной и/или рекуррентной холестеатомы, наблюдается в 7%-42% и даже в 70% случаев.
Неполное удаление матрикса холестеатомы приводит к ее рецидиву. С другой стороны, сохранение условий для втяжения тимпанальной мембраны, что особенно важно при выполнении закрытых санирующих вмешательств, способствует формированию ретракционных карманов и, как следствие, рекуррентной холестеатомы в послеоперационном периоде.
Современные знания о патогенезе холестеатомы демонстрируют, что в 70% случаев старт патологического процесса начинается в эпитимпанальном отделе среднего уха. Этому способствуют анатомические особенности его строения, а также условия аэрации и дренажа.
Поэтому классическим этапом всех санирующих операций является ревизия и санация аттика. Одной из главных причин рецидива аттиковой холестеатомы является неполная санация переднего эпитимпанального пространства и надтубарного кармана, а также недостаточное внимание части хирургов к функциональным элементам тимпанальной диафрагмы.
Хирургическая техника при санирующих вмешательствах на среднем ухе предполагает как один из этапов широкое удаление латеральной стенки аттика, резекцию головки молоточка и удаление наковальни либо ее остатков. При этом становится обозрима большая часть аттика. В то же время переднее эпитимпанальное пространство без удаления поперечного гребня и складки мышцы, напрягающей барабанную перепонку, остается недоступно визуальному контролю. А при хорошо развитом надтубарном кармане такой метод не позволяет проводить его тщательную санацию.
Известен способ аттикотимпанотомии с удалением латеральной стенки аттика, резекцией головки молоточка и наковальни либо ее остатков с последующей реконструкцией латеральной стенки аттика хондроперихондральным лоскутом (см. Classification and Surgical Management of Localized Attic Cholesteatoma: Single-Institution Experience and Follow-Up / Z. Zhang, S. Chen, W. Yi, Q. Zheng // ORLE. - 2010. - №72. - Vol. 78. - P.96-100).
Недостатком данного способа является отсутствие визуального контроля переднего молоточкового пространства и надтубарного кармана, а также угроза развития повторного втяжения тимпанальной мембраны из-за недостаточной вентиляции эпитимпанума.
Также известен способ трансканальной аттикотомии, предложенный Palva, включающий удаление трансканально латеральной стенки аттика с расширением к надтубарному карману, рассечение шейки молоточка над коротким отростком (см. Color atlas of the anatomy and pathology of the epitympanum / T. Palva, H. Ramsay, C. Northrop // Bazel. Sw. - 2001. - 104 P. - ISBN 3-8055-7227-1).
При осуществлении данного способа головка молоточка смещается кверху, благодаря натяжению его верхней связки, а латеральное смещение рукоятки молоточка позволяет визуализировать сухожилие и складку мышцы, напрягающей барабанную перепонку. Серповидным скальпелем складка разрушается, открывается доступ в переднее эпитимпанальное пространство. После ревизии пространства головка и шейка молоточка скрепляются фибриновым клеем или иономерным цементом, а меатотимпанальный лоскут укладывается на место.
Недостатком такого способа является отсутствие возможности оценить состояние медиального аттика вследствие сохранения головки молоточка и наковальни, что может привести к рецидиву холестеатомы в послеоперационном периоде. Поэтому способ применим лишь при стойком ретракционном кармане расслабленной части барабанной перепонки с интактной оссикулярной цепью и отсутствием распространения холестеатомы в медиальный аттик.
Известен способ Morimitsu "передней тимпанотомии" для санации эпитимпанального пространства (см. Т. Morimitsu Cholesteatoma and Anterior Tympanotomy / Springer-Verlag Tokyo. - 1997. - 174 P. - ISBN-13: 978-4-431-68441-1).
При осуществлении данного способа заушный разрез мягких тканей продолжается кпереди над ушной раковиной до основания скулового отростка. Операция начинается с ретроканального вскрытия антрума сосцевидного отростка, далее удаление кости латеральной стенки аттика продолжается от сосцевидной крыши до основания скулового отростка, при этом голова пациента располагается так, чтобы фронтальная рабочая ось становилась параллельно оси наружного слухового прохода. После удаления кости становится возможным работать бором кпереди от головки молоточка. После удаления "передней аттиковой площадки" (поперечного гребня) и складки мышцы, напрягающей барабанную перепонку, переднее эпитимпанальное пространство доступно визуальному контролю.
Недостатками данного способа является большая трудоемкость и длительность выполнения операции, необходимость удаления большого костного массива височной кости. Помимо того, сохранение головки молоточка и тела наковальни не позволяет полностью удалить матрикс холестеатомы в случае ее медиального распространения. Также существует угроза вывиха элементов оссикулярной цепи либо развитие травмы внутреннего уха в результате ее смещения.
Наиболее близким по технической сущности к заявляемому решению является способ операции по удалению аттиковой холестеатомы с использованием микроскопической и эндоскопической техники (см. Endoscopic approach to tensor fold in patients with attic cholesteatoma / D. Marchioni [et al.] // Acta Oto-Laryngologica. - 2009. - Vol. 129. - №4. - P. 946-954).
При осуществлении способа выполняют классический заушный разрез. Кожно-надкостничный лоскут поднимают кпереди до идентификации spina Henle. Под контролем операционного формируют задний тимпаномеатальный лоскут сверху от 1 часа книзу до 6 часов. Тимпаномеатальный лоскут отсепаровывают и смещают книзу. Далее выполняют трансканальную аттикотомию. Под эндоскопическим контролем с использованием 3 мм 30° и 45° эндоскопов определяют границы холестеатомного мешка. При распространении холестеатомы на медиальную стенку заднего эпитимпанального пространства тело наковальни и головка молоточка удаляют. При распространении холестеатомы кзади к входу в антрум выполняют широкую заднюю аттикотомию. Под контролем 3 мм 45° эндоскопа, введенного в протимпанум, осматривают нижнюю поверхность складки мышцы, напрягающей перепонку, устье слуховой трубы. Складку мышцы, напрягающей барабанную перепонку, резецируют. В переднее эпитимпанальное пространство вводят 45° эндоскоп, при этом для визуализации его нижних отделов эндоскоп поворачивают книзу. После удаления холестеатомы дефект тимпанальной мембраны и стенки аттика закрывают комбинированным хондроперихондральным лоскутом. Реконструкцию оссикулярной цепи выполняют аутонаковальней.
Недостатками данного способа являются возможность манипуляции только одной рукой, потеря глубины восприятия и на ряде этапов бинокулярного видения. Использование достаточно больших по диаметру (3 мм) эндоскопов затрудняет работу в ограниченном пространстве, а использованию техники меньшего диаметра мешает ее быстрое запотевание.
При наличии даже незначительного кровотечения использование эндоскопов становится затруднительным, а порою практически невозможным. При этом возникает необходимость к переходу на традиционную отомикроскопическую технику, что может вызывать фрустрацию у хирурга.
Технический результат заявляемого решения заключается в полной хирургической санации эпитимпанального пространства, в том числе "труднодоступных мест" - медиального аттика, переднего эпитимпанального и надтубарного карманов, под визуальным контролем, а также создании дополнительных путей вентиляции аттика и сосцевидной полости, что предотвращает формирование резидуальной и/или рекуррентной холестеатомы в послеоперационном периоде.
Для достижения указанного технического результата в способе хирургической санации изолированной аттиковой холестеатомы у больных с хроническим гнойным средним отитом, включающем выполнение трансканальной аттикотимпанотомии с широким удалением латеральной стенки аттика, дезартикуляцией наковально-молоточкового и/или наковально-стременного сочленений с последующим удалением наковальни, резекции головки молоточка, согласно изобретению для санации переднего молоточкового пространства удаляют поперечный гребень и медиальную ножку поперечного гребня, резецируют складку мышцы, напрягающей барабанную перепонку; для ревизии надтубарного кармана рассекают сухожилие мышцы, напрягающей барабанную перепонку; удаляют соединительнотканную мембрану кзади от задней складки наковальни, отграничивающую эпитимпанум от полости сосцевидного отростка, при этом операционный микроскоп используют на всех этапах операции.
Переднее эпитимпанальное пространство, располагающееся кпереди от головки молоточка, вариабельно по своим размерам и конфигурации. В результате исследования диссекционного материала 25 кадаверальных костей, выявлено, что верхне-нижний размер составлял в среднем - 2,25 мм (min -1,46 мм, max - 5,54 мм), латерально-медиальный - 3,2 мм (min - 2,43 мм, max - 5,46 мм). Наибольшей изменчивостью характеризовался передне-задний размер - от 2,21 мм до 7,48 мм (в среднем 6,21 мм).
Демаркационной линией между задним и передним эпитимпанумом является поперечный гребень, отходящий от тимпанальной крыши на 1-2 мм кпереди от головки молоточка. Медиальная ножка поперечного гребня, или "ког", может продолжаться вниз до кохлеаформного отростка.
В результате измерений определена высота поперечного гребня, которая составила в среднем 0,45 мм. В двух экземплярах "ког" (медиальная ножка поперечного гребня) достигал кохлеаформного отростка и его высота равнялась 1,0 мм.
Складка мышцы, напрягающей барабанную перепонку, являющаяся составной частью эпитимпанальной диафрагмы, отделяет переднее эпитимпанальное пространство от надтубарного кармана, завершающего нижнюю границу переднего аттика. Прикрепляясь сухожилию мышцы, напрягающей барабанную перепонку, и кохлеаформному отростку, складка направляется в большинстве случаев под углом в 45° к аттикотубарной крыше либо имеет более вертикальное направление, прикрепляясь к поперечному гребню. В этих случаях складка разделяет переднее эпитимпанальное пространство на две полости: переднее молоточковое пространство, лежащее над складкой, и надтубарный карман, располагающийся под складкой. При более горизонтальном направлении (17%-20% височных костей) складка прикрепляется к крыше слуховой трубы, и тогда переднее эпитимпанальное пространство представлено единой полостью, при этом надтубарный карман отсутствует.
В проведенное исследование показало, что переднее эпитимпанальное пространство с хорошо выраженным передним молоточковым пространством и надтубарным карманом выявлено в 80% случаев.
Складка мышцы, напрягающей барабанную перепонку, особенно при ее вертикальном направлении прикрывает вход в переднее эпитимпанальное пространство, что может «маскировать» его устье. Помимо этого, являясь частью тимпанальной диафрагмы, складка препятствует аэрации аттика непосредственно из слуховой трубы, и, следовательно, ее резекция позволяет создавать дополнительный путь вентиляции эпитимпанального пространства и предотвращать втяжение тимпанальной мембраны в послеоперационном периоде.
Кроме того, у значительной части больных с аттиковой холестеатомой в результате хронического воспаления формируется соединительнотканная мембрана в области задней связки наковальни, отграничивающая эпитимпанальное пространство от мезотимпанума и собственно мастоидальной полости, что способствует ухудшению вентиляции аттика и воздухоносных клеток сосцевидного отростка, потенцирует формирование грануляционной ткани. Этот факт необходимо учитывать при выполнении закрытых санирующих вмешательств при ограниченной эпитимпанальной холестеатоме.
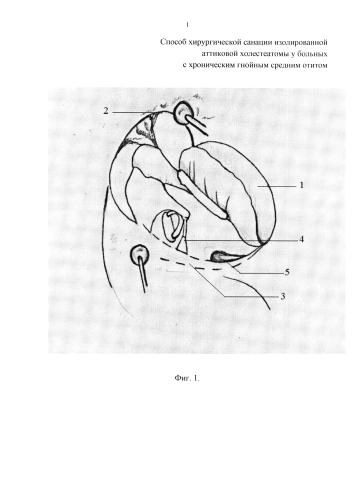
Способ иллюстрируется чертежами, где на фиг. 1 изображен процесс удаления латеральной стенки аттика и частично задней стенки наружного слухового прохода; на фиг. 2 представлена дезартикуляция наковально-стременного и наковально-молоточкового сочленений; на фиг. 3 показано удаление наковальни (или ее остатков); на фиг. 4 представлено отсечение и удаление головки молоточка; на фиг. 5 представлено удаление поперечного гребня и ког; на фиг. 6 изображена резекция складки и сухожилия мышцы, напрягающей барабанную перепонку; на фиг. 7 изображена резекция соединительнотканной мембраны позади задней связки наковальни.
На чертежах использованы следующие позиции: 1 - тимпаномеатальный лоскут; 2 - латеральная стенка аттика; 3 - задняя стенка наружного слухового прохода; 4 - пирамидальное возвышение; 5 - ниша круглого окна; 6 - наковально-стременное сочленение; 7 - наковально-молоточковое сочленение; 8 - наковальня; 9 - головка молоточка; 10 - шейка молоточка; 11 - короткий отросток молоточка; 12 - медиальный аттик; 13 - поперечный гребень с ког; 14 - переднее эпитимпанальное пространство (передний аттик, переднее молоточковое пространство); 15 - складка мышцы, напрягающей барабанную перепонку; 16 - надтубарный карман; 17 - сухожилие мышцы, напрягающей барабанную перепонку; 18 - соединительнотканная мембрана позади задней связки наковальни.
Способ осуществляют следующим образом.
Под многокомпонентной эндотрахеальной анестезией производят типичный заушный разрез мягких тканей. Мягкие ткани отсепаровывают с площадки сосцевидного отростка, подготавливают фасциальный трансплантат для реконструкции барабанной перепонки.
Под контролем операционного микроскопа формируют задний тимпаномеатальный лоскут 1 сверху от 1 часа снизу до 6 часов для правого уха и с 11 часов до 6 часов для левого. Тимпаномеатальный лоскут 1 отсепаровывают и смещают кпереди-книзу. Режущими борами широко удаляют латеральную стенку аттика 2 до визуализации границ холестеатомы и частично заднюю стенку наружного слухового прохода 3 до визуализации пирамидального возвышения 4 и ниши круглого окна 5.
Микроиглой и круглым ножом выполняют дезартикуляцию наковально-стременного 6 и/или наковально-молоточкового 7 сочленений, после чего наковальню 8 (или ее остатки) удаляют. Для резекции головки молоточка 9 производят рассечение его шейки 10 гильотиной над коротким отростком 11. После этих манипуляций открывается хороший обзор медиального аттика 12 и поперечного гребня с ког 13. Для проникновения в переднее эпитимпанальное пространство 14 режущими и алмазными борами малого диаметра (2-3 мм) и микроложками осуществляют удаление поперечного гребня и ког 13.
При вертикальной ориентации складки мышцы, напрягающей барабанную перепонку 15, прикрывающей вход в передний аттик 14, последнюю иссекают серповидным скальпелем и микроиглами, после чего переднее эпитимпанальное пространство 14 становится доступно визуальному контролю. При необходимости алмазными борами малого диаметра (2 мм) и микроложками резецируют верхне-латеральную стенку переднего аттика 14. При горизонтальной ориентации складки 15 ее также иссекают микроиглами и серповидным скальпелем для обеспечения дополнительного пути аэрации эпитимпанума.
В случае распространения холестеатомы в хорошо сформированный надтубарный карман 16 для его ревизии и санации микроножницами пересекают сухожилие мышцы, напрягающей барабанную перепонку 17, что позволяет произвести латеральное смещение рукоятки молоточка вместе с меатотимпанальным лоскутом 1.
Под полным зрительным контролем удаляют холестеатому и патологически измененную слизистую оболочку. Соединительнотканную мембрану позади задней связки наковальни 18, отграничивающую верхние этажи барабанной полости от полости сосцевидного отростка, иссекают микроиглами.
По завершении санирующего этапа производят тимпанопластику с мирингопластикой аутофасцией, пластикой латеральной стенки хондроперихондральным лоскутом и оссикулопластикой полным или частичным имплантом. Наружный слуховой проход тампонируют нерассасывающимися асептическими материалами с добавлением антисептика. Заушную рану послойно ушивают. Накладывают асептическую повязку.
Способ поясняется следующими примерами.
Пример 1. Больная Ф., 1978 г.р., поступила в клинику ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи Минздравсоцразвития РФ» с диагнозом: правосторонний хронический гнойный средний отит в стадии ремиссии, правосторонняя хроническая кондуктивная тугоухость 1 степени.
При поступлении пациентка предъявляла жалобы на снижение слуха на правое ухо, периодические выделения из слухового прохода справа. Из анамнеза известно, что хроническим отитом с обострениями до 1-2 раза в год болеет с раннего детства. В детстве - аденотонзиллотомия.
При осмотре: слизистая оболочка носа розовая, влажная. Перегородка носа - незначительно искривлена. Носовые ходы и свод носоглотки свободны. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, влажная. Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их - в полном объеме. Голосовая щель широкая.
AS: наружный слуховой проход свободный. Барабанная перепонка серая, контуры четкие. Шепотная речь 6 м, разговорная речь больше 6 м. Пробы Левиса-Федеричи и Желле - положительные.
AD: наружный слуховой проход свободный. Барабанная перепонка с перфорацией в расслабленной части, через которую визуализируются холестеатомные массы. Шепотная речь 2,5 м, разговорная речь 5,0 м. Симптом Левиса-Федеричи - отрицательный, латерализация в пробе Вебера - в правую сторону.
Результаты тональной пороговой аудиометрии: правосторонняя хроническая кондуктивная тугоухость с порогами воздушного звукопроведения в зоне речевых частот 29-34 дБ при наличии костно-воздушного интервала 25-29 дБ.
На компьютерной томограмме височных костей слева наружный слуховой проход свободен, клетки сосцевидного отростка пневматизированы, барабанная полость свободна, слуховые косточки частично визуализируются, без патологии, просвет улитки свободен. Справа наружный слуховой проход имеет равномерную ширину просвета, стенки не деформированы, сосцевидный отросток склерозирован, верхние отделы барабанной полости тотально выполнены мягкотканым образованием без деструкции костных элементов. Слуховые косточки частично визуализируются, без патологии, просвет улитки свободен.
Пациентке выполнена операция на правом ухе.
В условиях многокомпонентной эндотрахеальной анестезии выполнен дугообразный разрез мягких тканей правой заушной области. Мягкие ткани отсепарованы от кости до визуализации площадки сосцевидного отростка и задне-верхней стенки костного отдела наружного слухового прохода. Подготовлен фасциальный лоскут для трансплантата барабанной перепонки. Кожа костной части наружного слухового прохода рассечена в поперечном направлении от 1 часа до 6 часов с формированием большого заднего меатотимпанального лоскута. Меатотимпанальный лоскут отсепарован и смещен кпереди-книзу. Режущими борами широко удалена латеральная стенка аттика и частично задняя стенка наружного слухового прохода до визуализации пирамидального отростка и ниши круглого окна. Произведена ревизия барабанной полости. В эпитимпанальном отделе полости определяется холестеатома, распространяющаяся на медиальную поверхность тела наковальни и головки молоточка и до входа в антрум. Мезогипотимпанум свободен. Микроиглой и круглым ножом рассечены наковально-стременное и наковально-молоточковое сочленения. Наковальня удалена. Гильотиной отсечена головка молоточка над коротким отростком с последующим удалением головки. После выполненных манипуляций выявлено, что холестеатомный мешок проникает в передний аттик. Поперечный гребень хорошо выражен, ког распространяется книзу по направлению к кохлеаформному отростку. Ког и поперечный гребень удалены режущими и алмазными борами малого диаметра (2 мм). Остатки поперечного гребня резецированы микроложками. В результате удаления костных структур переднее молоточковое пространство, в котором визуализируется холестеатома, доступно обзору. Складка мышцы, напрягающей барабанную перепонку, имеет косое направление и прикреплена к аттикотубарной крыше. Серповидным скальпелем складка иссечена. Алмазными борами малого диаметра и микроложками резецирована верхне-латеральная стенка переднего молоточкового пространства, после чего из него полностью извлечена холестеатома. Отмечается наличие хорошо сформированного надтубарного кармана, пораженного холестеатомным матриксом. Микроножницами рассечено сухожилие мышцы, напрягающей барабанную перепонку. Меатотимпанальный лоскут смещен латерально. Холестеатомный матрикс удален из надтубарного кармана. Тимпанальное устье слуховой трубы широкое, проходимо. После полного удаления аттикальной холестетаомы микроиглами рассечена соединительнотканная мембрана, отграничивающая эпитимпанум от сосцевидной полости.
На завершающем этапе операции выполнена мирингопластика путем укладки трансплантата барабанной перепонки под метотимпанальный лоскут. Восстановление цепи слуховых косточек произведено частичным оссикулярным имплантом. Латеральная стенка аттика реконструирована хондроперихондральным лоскутом. Трансплантат барабанной перепонки фиксирован нерассасывающимися асептическими материалами. Заушная рана послойно ушита. Наложена асептическая повязка.
Тампон из наружного слухового прохода извлечен на 7-е сутки. Снятие швов с заушной раны выполнено при выписке пациентки на 10-е сутки.
При выписке: в наружном слуховом проходе слева небольшое количество раневого отделяемого. Неотимпанальная мембрана розовая, на естественном уровне, без дефектов. Шепотная речь - 4,0 м, разговорная речь - более 6 м. Симптом Левиса-Федеричи - положительный. Результаты тональной пороговой аудиометрии: AS - пороги звукопроведения в зоне речевых частот от 15 дБ до 20 дБ при наличии костно-воздушного интервала от 10 дБ до 15 дБ.
Контрольный осмотр через 1 мес. AS: - наружный слуховой проход широкий свободный, выделений нет. Неотимпанальная мембрана бледно-розовая, на естественном уровне, дефектов нет. Результаты контрольной тональной пороговой аудиометрии: AS - пороги звукопроведения в зоне речевых частот от 10 дБ до 15 дБ при наличии костно-воздушного интервала до 10 дБ.
Контрольный осмотр через 6 месяцев. AS: наружный слуховой проход широкий свободный, барабанная перепонка серая, сформирована на естественном уровне, без дефектов. Результаты контрольной тональной пороговой аудиометрии: AS - пороги звукопроведения в зоне речевых частот от 10 дБ до 15 дБ при наличии костно-воздушного интервала до 10 дБ.
Таким образом, применение предложенного способа санации локализованной аттикальной холестеатомы препятствует формированию резидуальной и/или рекуррентной холестеатомы и позволяет достичь хороших анатомо-функциональных результатов.
1. Способ хирургической санации изолированной аттиковой холестеатомы у больных с хроническим гнойным средним отитом, включающий выполнение трансканальной аттикотимпанотомии с широким удалением латеральной стенки аттика, дезартикуляцией наковально-молоточкового и/или наковально-стременного сочленений с последующим удалением наковальни, резекции головки молоточка, отличающийся тем, что для санации переднего молоточкового пространства удаляют поперечный гребень и медиальную ножку поперечного гребня, резецируют складку мышцы, напрягающей барабанную перепонку; для ревизии надтубарного кармана рассекают сухожилие мышцы, напрягающей барабанную перепонку; удаляют соединительнотканную мембрану кзади от задней складки наковальни, отграничивающую эпитимпанум от полости сосцевидного отростка.
2. Способ хирургической санации изолированной аттиковой холестеатомы у больных с хроническим гнойным средним отитом по п. 1, отличающийся тем, что используют операционный микроскоп на всех этапах операции.