Способ хирургического лечения болезни меньера
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Определяют точное нахождение эндолимфатического мешка. Из кортикального слоя кости сосцевидного отростка вырезают два цилиндрических костных фрагмента. Позади заднего полукружного канала формируют два углубления размером, аналогичным костным фрагментам. Производят вскрытие эндолимфатического мешка. Латеральный листок дупликатуры твердой мозговой оболочки откидывают на углубления, фиксируют с помощью костных фрагментов. Производят хордоплексусотомию через заднюю тимпаностому. Способ обеспечивает профилактику вестибулярных расстройств за счет дренирования эндолимфатического мешка у пациентов с болезнью Меньера. 1 пр., 6 ил.
Реферат
Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при выполнении дренирования эндолимфатического мешка у пациентов с болезнью Меньера.
По данным мировой литературы, болезнью Меньера страдает 0,1% всего населения Европы. У пациентов с тяжелой формой болезни Меньера, не поддающейся медикаментозной терапии, необходимо рассматривать возможность применения какого-либо варианта оперативного вмешательства. Все варианты хирургического лечения болезни Меньера можно разделить на две группы: слухосохраняющие и слухоразрушающие. К последним относятся хирургическая и химическая лабиринтэктомия, а также введение гентамицинина в барабанную полость. Итогом хирургической лабиринтэктомии становится полная глухота на оперированном ухе, в то время как в случае проведения химической лабиринтэктомии у пациента регистрируют остаточный слух. При лабиринтэктомии через трансмастоидальный доступ производится разрушение вестибулярного лабиринта. Наступающий после этой слухоразрушающей операции эффект обусловлен способностью вестибулярного анализатора противоположной стороны постепенно (в среднем за 4 недели) компенсировать одностороннюю дисфункцию.
Слухосохраняющими вмешательствами являются пересечение вестибулярной порции статоакустического нерва, саккулотомия, кохлеосаккулотомия, хордаплексусотомия и операции на эндолимфатическом мешке, такие как его декомпрессия и стентирование.
Саккулотомия заключается в создании искусственной фистулы между эндолимфатическим пространством в сферическом мешочке и окружающей его перилимфой.
Преимуществом кохлеосаккулотомии является возможность ее выполнения в условиях местной анестезии. Целью этой операции является создание эндолимфо-перилимфатической фистулы путем прокола костной спиральной пластинки улитки и эндолимфатического протока.
При хордаплексустомии, выполняющейся из трансмеатального подхода, пересекается барабанная струна и барабанное сплетение. Малоинвазивность, возможность выполнения хордаплексусотомии в условиях местной анестезии, а также сравнительно низкое отрицательное влияние на слуховую функцию нивелируются недостаточной эффективностью этой операции в уменьшении частоты и интенсивности приступов вестибулярных расстройств.
Операции на эндолимфатическом протоке и эндолимфатическом мешке направлены на снижение давления в эндолимфатическом пространстве при сохранении слуха и вестибулярной функции. С тех пор как профессор Джордж Портман в 1927 опубликовал работу, посвященную дренированию эндолимфатического мешка, предлагались разные варианты техники этого хирургического вмешательства. Дж. Портман пытался достичь декомпрессии эндолимфатического мешка путем удаления его латеральной костной стенки и выполнения небольшого разреза, способствующего свободному дренированию избыточного количества эндолимфы.
С появлением микроскопов с высокой разрешающей способностью и современных боров оригинальная хирургическая техника Портмана претерпела изменения. Так, хирурги стали вскрывать медиальную стенку эндолимфатического мешка, обеспечивая, таким образом, отток эндолимфы в субарахноидальное пространство. Кроме того, широкое применение получила процедура установки шунтов и клапанов, позволяющих дренировать расширенное эндолимфатическое пространство в клеточную структуру сосцевидного отростка или субарахноидальное пространство. Пулек сообщил о высокой эффективности субарахноидального шунтирования. Этот вариант оперативного вмешательства снижает вероятность развития тугоухости, особенно, в случае выполнения операции на ранней стадии болезни Меньера.
Начиная с 1975 года, под влиянием шведского хирурга Stahle и отиатра Arenberg из США распространение стала получать установка односторонних клапанов, вводимых в просвет эндолимфатического мешка и открывающихся в трепанационную мастоидальную полость.
Проанализировав большой объем проведенных операций Morrison предложил использовать микрокапиллярные шунты. Согласно этой методике силиконовая трубка своим проксимальным концом устанавливается в латеральных отделах эндолимфатического протока, а дистальным укрепляется в силиконовой губке.
Недостатками данной методики являются высокий риск развития спаечного процесса в области вскрытого эндолимфатического мешка из-за установленного инородного силиконового тела и большая вероятность закупорки шунта, что в конечном итоге приводит к несостоятельности просвета вскрытого эндолимфатического мешка.
Известен также способ дренирования эндолимфатического мешка, предложенный House. Его техника заключается во вскрытии медиального листка эндолимфатического мешка и установке в его просвет тефлоновой трубки, дренирующей эндолимфатический мешок в субарахноидальное пространство задней черепной ямки. Однако открытие подпаутинного пространства чревато инфицированием оболочек головного мозга с развитием энцефалита и возникновением ликвореи. Так же возможна закупорка просвета тефлоновой трубки.
Наиболее близким по технической сущности к заявляемому решению является способ, который описал и внедрил в практику Kitahara. Данный автор предлагал после произведения расширенной антроаттикомастоидотомии выполнять дренирование эндолимфатического мешка с откидыванием латеральной стенки последнего и установкой гемостатической губки в его просвет.
При выполнении дренирования эндолимфатического мешка по данной методике не всегда удается обнаружить эндолимфатический мешок, а после резорбции гемостатической губки просвет мешка часто облитерируется соединительной тканью.
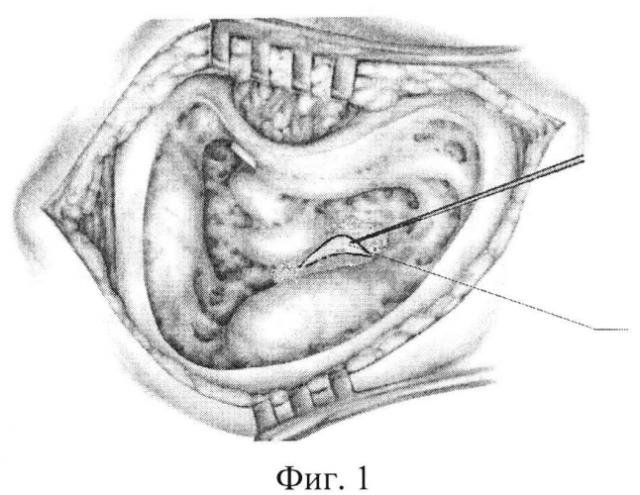
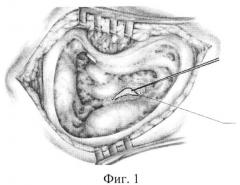
Для устранения указанных недостатков мы предлагаем определение нахождения эндолимфатического мешка на пересечении двух воображаемых прямых линий (первая проходит через обе ножки горизонтального полукружного канала, продолжаясь до передней поверхности сигмовидного синуса, а вторая является перпендикуляром, опущенным на переднюю поверхность синуса из середины наружного слухового прохода), обнажение его до визуализации эндолимфатического протока, широкое вскрытие и откидывание париетального листка твердой мозговой оболочки кпереди с последующей фиксацией париетального листка твердой мозговой оболочки с помощью двух костных фрагментов в двух предварительно подготовленных углублениях в кости кпереди от области залегания эндолимфатического мешка. Затем производится задняя тимпанотомия, и через заднюю тимпаностому рассекается chorda tympani и plexus tympanicus.
Использование данного изобретения позволяет предотвратить заращение просвета эндолимфатического мешка в послеоперационном периоде и достичь стойкой регрессии вестибулярных расстройств без ухудшения слуховой функции.
Технический результат заявляемого решения, заключается в четкой идентификации границ эндолимфатического мешка и создании условий, препятствующих зарастанию его просвета после вскрытия, что служит необходимым условием для профилактики вестибулярных расстройств в отдаленном послеоперационном периоде. Одномоментное проведение вскрытия эндолимфатического мешка по предложенной методике и хордоплексусотомия позволяют достичь хороших и стойких результатов вестибулярной реабилитации.
Способ осуществляется следующим образом:
Под общим наркозом выполняется широкий C-образный разрез в заушной области, отслойка мягких тканей и надкостницы, производится расширенная антроаттикомастоидотомия, обнажается короткий отросток наковальни и выступ горизонтального полукружного канала. Сигмовидный синус скелетотопируется, в случаях его выраженного предлежания сигмовидный синус полностью лишается костной стенки и низводится для обеспечения возможности доступа к области залегания эндолимфатического мешка. Определяют нахождение эндолимфатического мешка на пересечении двух воображаемых прямых линий: первая проходит через обе ножки горизонтального полукружного канала, продолжаясь до передней поверхности сигмовидного синуса, а вторая является перпендикуляром, опущенным на переднюю поверхность синуса из середины наружного слухового прохода. Визуализируется выступ заднего полукружного канала. Твердая мозговая оболочка задней черепной ямки лишается костной стенки на значительном протяжении в пределах треугольника Траутмана: от передней поверхности сигмовидного синуса до заднего полукружного канала. В ходе обнажения твердой мозговой оболочки определяется область ее утолщения (дупликатуры) - эндолимфатический мешок - и отходящий от нее тяж - эндолимфатический проток. Просвет эндолимфатического мешка вскрывается микроиглой. В эндолимфатический проток вводится 0,1 мл дексаметазона.
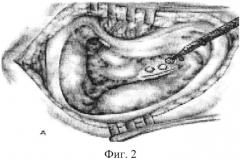
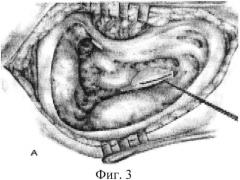
Производится максимально широкое открытие его просвета и откидывание лоскута париетального листка дупликатуры твердой мозговой оболочки кпереди. Режущим бором с фрезой диаметром 2 мм, кпереди от области залегания эндолимфатического мешка (позади заднего полукружного канала) формируются два углубления глубиной 1 мм. Париетальный листок дупликатуры твердой мозговой оболочки откидывается кпереди таким образом, чтобы он покрывал собой сформированные углубления. Затем из кортикального слоя кости сосцевидного отростка вырезается два цилиндрических костных фрагмента диаметром 2 мм и длиной 1 мм, которые поверх листка твердой мозговой оболочки устанавливаются в предварительно подготовленные углубления, что позволяет фиксировать лоскут и предотвратить риск его смещения и, следовательно, заращение просвета эндолимфатического мешка в послеоперационном периоде. Затем выполняется задняя тимпанотомия и расширяется до обнаружения барабанной струны, через заднюю тимпаностому производится рассечение chorda tympani и рассечение plexus tympanicus.
Способ иллюстрируется чертежами и фотографиями, где на фиг. 1 изображена мастоидальная полость с областью залегания эндолимфатического мешка; на фиг. 2 показана подготовка двух углублений в кости перед областью залегания эндолимфатического мешка; на фиг. 3 представлен процесс вскрытия эндолимфатического мешка; на фиг. 4 изображен откинутый латеральный листок эндолимфатического мешка; на фиг. 5 - процесс фиксации латерального листка эндолимфатического мешка в подготовленных углублениях; на фиг. 6 - интраоперационное фото, где латеральный листок эндолимфатического мешка фиксирован костным фрагментом в подготовленном углублении.
Способ поясняется следующим примером.
Пациентка К., 58 лет, поступила в научно-клинический отдел заболеваний уха ФГБУ «Научно-клинического центра Оториноларингологии ФМБА России» с диагнозом: Болезнь Меньера, двусторонний адгезивный средний отит, двусторонняя смешанная тугоухость III ст.
При поступлении пациентка предъявлял жалобы на снижение слуха на оба уха (больше правое); постоянный разночастотный шум в правом ухе, периодический разночастотный шум в левом ухе; приступы головокружение длительность до 3 часов, сопровождающиеся рвотой, чувством распирания в ушах, ощущением “проваливания”; головные боли. Из анамнеза известно, снижение слуха стала отмечать около 7 лет назад; приступы головокружения с 2012 года (один раз в год), с июля 2014 учащение приступов до 1 раза в день, консервативная терапия без эффекта.
При осмотре: Слизистая оболочка носа розовая, влажная. Перегородка носа по средней линии. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, влажная. Слизистая оболочка гортани розовая, влажная. Голосовые складки белесоватые, движение их - в полном объеме. Голосовая щель широкая.
Отомикроскопия: AD, AS - заушные области без особенностей, наружный слуховой проход широкий, свободный. AD - барабанная перепонка мутная, рубцово изменена, очаг мирингосклероза в передних отделах, подвижна, дефектов нет AS - барабанная перепонка мутная, рубцово изменена, подвижна, дефектов нет.
Результаты тональной пороговой аудиометрии: Двусторонняя смешанная тугоухость AD, AS III ст. Костно-воздушный интервал составил 20 дБ.
Пациентке выполнен дегидратационный тест с положительным результатом справа.
Выполнено дренирование эндолимфатического мешка на правом ухе предлагаемым способом.
Хирургическое вмешательство выполняли в условиях эндотрахеального наркоза. Был выполнен дугообразный разрез в заушной области. Отсепарованы мягкие ткани до кости, идентифицирована spina suprameatum. Бором выполнена расширенная антроаттикомастоидотомия, обнажен короткий отросток наковальни и выступ горизонатального полукружного канала. Сосцевидный отросток склеротического типа строения, предлежание сигмовидного синуса. Сигмовидный синус скелетотопирован. Визуализирован выступ заднего полукружного канала. Твердая мозговая оболочка задней черепной ямки обнажена в пределах треугольника Траутманна: от передней поверхности сигмовидного синуса до заднего полукружного канала. На пересечении линии, проходящей через обе ножки горизонтального полукружного канала до передней поверхности сигмовидного синуса и перпендикуляра, опущенного на переднюю поверхность сигмовидного синуса через середину наружного слухового прохода, визуализирован эндолимфатический мешок и эндолимфатический проток. Просвет эндолимфатического мешка вскрыт микроиглой и расширен микрораспатором до момента обнаружения места впадения в него эндолимфатического протока в передне-верхних отделах эндолимфатического мешка. В эндолимфатический проток введен раствор дексаметазона. Режущим бором с фрезой диаметром 2 мм, кпереди от области залегания эндолимфатического мешка сформированы два углубления. Париетальный листок дупликатуры твердой мозговой оболочки фиксирован в подготовленных углублениях кости кпереди от эндолимфатического мешка двумя костными фрагментами диаметром 2 мм, полученными из кортикального слоя кости сосцевидного отростка. Выполнена задняя тимпанотомия, через заднюю тимпаностому рассечены chorda tympani и plexus timpanicus. Заушная рана ушита послойно. В задне-нижнем квадранте барабанной перепонки установлена тимпановентиляционная трубка. Наложена асептическая повязка.
Пациентка была выписана на 6-е сутки после операции, отомикроскопическая картина при выписке: в наружном слуховом проходе раневое отделяемое, шунт состоятелен. Заушная рана заживала первичным натяжением. Спонтанного нистагма нет, признаков пареза мимической мускулатуры лица нет. Пациентка отмечала субъективное уменьшение чувства “распирания” в ушах, головокружения.
При контрольном осмотре на 20-е сутки после операции удалена тимпано-вентиляционная трубка. При отомикроскопии на 30-е сутки - наружный слуховой проход широкий, свободный, барабанная перепонка рубцово-изменена, мутная, без дефектов, подвижна при глотке.
Пациентка наблюдалась в течении 6 месяцев. При повторной тональной аудиометрии через 6 месяца показатели на дооперационном уровне.
Способ прошел апробацию в научно-клиническом отделе заболеваний уха ФБГУ «Научно-клиническом центре Оториноларингологии ФМБА России». Проведено 18 операций с использованием предлагаемого способа.
Срок наблюдения за пациентами после перенесенного оперативного вмешательства варьировал в пределах от 6 месяцев до 2,5 лет.
Эффективность хирургического лечения оценивали по изменению субъективного состояния больных в послеоперационном периоде (частота приступов головокружения, интенсивность вегетативных расстройств, наличие ушного шума, степень снижения слуха, показатели качества жизни) и динамическому анализу данных объективных методов обследования (тональной пороговой аудиометрии, компьютерной электроокулографии и компьютерной динамической постурографии).
По данным электроокулографического обследования в раннем послеоперационном периоде и через 6 месяцев после хирургического вмешательства спонтанный нистагм ни у одного пациента зарегистрирован не был. В раннем и позднем послеоперационном периоде отмечалось уменьшение абсолютной величины коэффициента асимметрии кортикального нистагма на 10% и 16% соответственно, а субкортикального нистагма на 19% и 30%. По данным компьютерной динамической постурографии проведение дренирования эндолимфатического мешка в среднем на 18% улучшает статическое и динамическое равновесие
По данным анкетирования дренирование эндолимфатического мешка улучшает качество жизни пациентов в 94% случаев.
Во всех случаях для разрешения послеоперационного гематимпанума была произведена установка тимпано-вентиляционной трубки на срок до 6 месяцев. В отдаленном послеоперационном периоде 6 исследуемых отметили субъективное улучшение слуха. У остальных больных тугоухость осталась на прежнем уровне. Ни у одного из 18 прооперированных пациентов снижения слуха в послеоперационном периоде зарегистрировано не было.
Заявляемый способ обеспечивает стойкую профилактику вестибулярных расстройств в отдаленном послеоперационном периоде и не оказывает отрицательного воздействия на звуковосприятие.
Способ хирургического лечения болезни Меньера, включающий вскрытие эндолимфатического мешка и хордоплексусотомию, отличающийся тем, что определяют нахождение эндолимфатического мешка на пересечении двух воображаемых прямых линий: первая проходит через обе ножки горизонтального полукружного канала, продолжаясь до передней поверхности сигмовидного синуса, а вторая является перпендикуляром, опущенным на переднюю поверхность синуса из середины наружного слухового прохода, в кости кпереди от области залегания эндолимфатического мешка позади заднего полукружного канала формируются два углубления диаметром 2 мм глубиной 1 мм, из кортикального слоя кости сосцевидного отростка вырезается два цилиндрических костных фрагмента диаметром 2 мм и длиной 1 мм, проводят вскрытие эндолимфатического мешка, латеральный листок дупликатуры твердой мозговой оболочки откидывают кпереди таким образом, чтобы он покрывал собой сформированные углубления, затем листок эндолимфатического мешка фиксируют с помощью двух костных фрагментов в подготовленных углублениях, а затем проводят хордоплексусотомию, которую выполняют через заднюю тимпаностому.