Способ лечения больных деструктивными формами туберкулеза легких
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к фтизиатрии, и может быть использовано в комплексном лечении больных деструктивными формами туберкулеза легких. Для этого на фоне проведения курса противотуберкулезной терапии согласно стандартным режимам с первого дня в курс лечения включают препарат Тиотриазолин, а также дополнительно включают препарат Тубосан, который вводят больному перорально по 200 мг 1 раз в сутки после еды. Тиотриазолин вводят по схеме: первые 15 дней внутривенно капельно в дозе 4,0 мл, разведенных в 200,0 мл 0,9% раствора натрия хлорида, с 16-го по 60-й день перорально в дозе 100 мг 1 раз в сутки после еды. Затем препараты Тубосан и Тиотриазолин отменяют, а проведение курса противотуберкулезной терапии согласно стандартным режимам продолжают. Способ позволяет сократить сроки рассасывания инфильтрации, закрытия полостей распада и абациллирования, способствует улучшению показателей иммунного и цитокинового статуса, свободно-радикального окисления при уменьшении частоты побочных реакций на противотуберкулезные препараты. 6 табл., 2пр.
Реферат
Изобретение относится к медицине, а именно к фтизиатрии, и может быть использовано в комплексном лечении больных деструктивными формами туберкулеза легких.
Заболеваемость туберкулезом в России по-прежнему остается высокой, более чем в полтора раза превышающей эпидемический порог. Увеличивается частота деструктивных форм туберкулеза легких, таких как инфильтративный туберкулез с распадом легочной ткани, кавернозный туберкулез и пр., которые наиболее часто сопровождаются бактериовыделением и, следовательно, представляют наибольшую опасность в эпидемическом отношении.
Патогенез туберкулеза в современных условиях обусловлен, с одной стороны, изменением биологических свойств возбудителя, увеличением числа штаммов микобактерий, полирезистентных к лекарственным препаратам, а с другой стороны, дисфункцией иммунной системы. Иммунологический дисбаланс, выявляемый у подавляющего большинства больных туберкулезом легких, формирует клинико-морфологические особенности течения туберкулеза и является причиной увеличения частоты деструктивных форм туберкулеза (Ерохин В.В. О некоторых механизмах патогенеза туберкулеза // Проблемы туберкулеза. - 2009. - №11. - С. 3-8). Важнейшим патогенетическим звеном являются нарушения в системе свободно-радикального окисления (Шовкун Л.А., Романцева Н.Э. Состояние перекисного окисления липидов у больных инфильтративным туберкулезом легких с выделением лекарственно-чувствительных микобактерий в зависимости от проводимого лечения // Известия ВУЗов. Северо-кавказский регион. - 2007. - №6. - С. 117-120).
Основной метод лечения туберкулеза легких, в том числе деструктивных форм - курс противотуберкулезной терапии согласно стандартным режимам, которые регламентированы приказом МЗ РФ №951 от 29.12.2014 г. «Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания».
Недостатками курса противотуберкулезной терапии согласно стандартным режимам являются: быстрое появление лекарственной устойчивости микобактерий туберкулеза к противотуберкулезным препаратам (Мишин В.Ю. Современная стратегия лечения лекарственно-устойчивого туберкулеза легких / В.Ю. Мишин // Лечащий врач. - 2000 г. - №3. - С. 4-9), появление побочных реакций на противотуберкулезные препараты (Мишин В.Ю., Чуканов В.И., Григорьев Ю.Г. Побочное действие противотуберкулезных препаратов при стандартных и индивидуализированных режимах химиотерапии. - М.: Издательство «Компьютербург», 2008. - 208 с.), угнетение иммунного (Комогорова Е.Э. Особенности иммунологических показателей у больных с различными формами туберкулеза легких. / Е.Э. Комогорова, Е.В. Костенко, В.А. Стаханов и др. // Клиническая иммунология. - 2005. - №1. - С. 45-50) и цитокинового статусов (Захарова М.В., Стаханов В.А., Мезенцева М.В. Цитокины в противотуберкулезном иммунитете // Вестник РУДН. - 2009. - №4. - С. 297-301).
Это делает необходимой разработку новых высокоэффективных способов лечения больных деструктивными формами туберкулеза легких, с помощью которых можно было бы избежать вышеперечисленных недостатков и повысить эффективность лечения.
Поиском по научно-медицинской и патентной литературе были найдены различные способы лечения туберкулеза легких.
Так, Васильевой Г.Ю. и Баласанянц Г.С. в работе «Опыт применения бестима в комплексном лечении инфильтративных деструктивных форм туберкулеза легких» (журнал "Семейный врач", 2003 г., №3, с. 17-19) описан способ лечения больных деструктивными формами туберкулеза легких, включающий в комплексное лечение иммуномодулятора Бестим по 0,1 мг внутримышечно, ежедневно, на курс лечения 5 инъекций.
Аршиновой С.С. и Пинегиным Б.В. в статье «Иммуномодуляторы в терапии больных активным туберкулезом легких» («Лечащий врач», 2002 г., №10, с. 36-37) описан способ лечения деструктивных форм туберкулеза легких, предусматривающий включение в курс противотуберкулезной терапии, проводимой в соответствии со стандартными режимами, полиоксидония в дозе 6 мг внутримышечно 2 раза в неделю в течение 5 недель.
В работе Кибрик Б.С., Челноковой О.Г. «Иммунохимиотерапия туберкулеза. Бифункциональный препарат Тубосан» (Монография - Ярославль: Изд-во ООО «ЯрМедиаГруп», 2011 г. - С. 117-132) описан способ лечения деструктивных форм туберкулеза легких, включающий в курс противотуберкулезной терапии препарат Тубосан в дозе 800-1200 мг в течение 3-5 месяцев.
Недостатками вышеперечисленных способов лечения туберкулеза легких являются их недостаточная эффективность в отношении сроков рассасывания инфильтрации, закрытия полостей распада и абациллирования, высокая частота развития побочных реакций на противотуберкулезные препараты.
Авторским свидетельством СССР №1248605 (опубликовано 07.08.1986 г.) защищен «Способ лечения туберкулеза легких» предусматривающий введение в курс противотуберкулезной терапии, в том числе при деструктивных формах, диуцифона. Диуцифон назначают в дозе 40 мг через день в течение 20 дней, через две недели после окончания первого курса препарат назначается повторно в том же режиме.
Патентом РФ №2281093 (опубликован 10.08.2006 г.) защищен «Способ непрямой лимфотропной регионарной химиотерапии инфильтративного, деструктивного и лекарственно-устойчивого туберкулеза легких». Для осуществления способа сначала достигают лимфотропности трех химиопрепаратов, таких как изониазид 10% - 5,0 мл, рифампицин 0,15-0,45 г и стрептомицин 1,0 г, или канамицин 1,0 г, или амикацин 1,0 г, путем добавления в растворы этих химиопрепаратов 5% глюкозы 10 мл и алоэ 2 мл. Затем осуществляют проводниковую паравертебральную анестезию на уровне и со стороны введения препаратов. После этого три химиопрепарата вводят раздельно в разные межреберья 1-3 раза в неделю курсом 4-12 инъекций подкожно паравертебрально, парастернально в I-Х межреберьях - в проекции регионарных лимфатических коллекторов, заменяя часть стандартной суточной дозы химиопрепаратов.
Патентом РФ №2450820 (опубликован 20.05.2012 г.) защищен «Способ лечения деструктивного туберкулеза легких» предусматривающий введение на фоне стандартной терапии, препарата Бестим интратрахеально в дозе 1,0 мг 3 раза в неделю, на курс лечения - 6 введений.
Патентом РФ №2480206 (опубликован 27.04.2013 г.) защищен «Способ иммунокоррекции основного курса лечения деструктивных форм туберкулеза легких» предусматривающий введение больному паравазально препарата тималин в дозе 40 мг 5 дней подряд. Далее через 6 дней после окончания его введения вводят 3% раствор препарата глутоксим в дозе 2,0 мл в течение 10 дней. Затем вводят циклоферон в дозе 0,25 г два раза в неделю до окончания интенсивной фазы основного курса лечения.
Недостатками указанных способов лечения туберкулеза легких являются их недостаточная эффективность в отношении сроков рассасывания инфильтрации, закрытия полостей распада и абациллирования, высокая частота развития побочных реакций на противотуберкулезные препараты.
Патентом РФ №2347575 (опубликован 27.02.2009 г.) защищен «Способ лечения больных деструктивными формами туберкулеза легких», заключающийся в том, что больному дополнительно к стандартной противотуберкулезной терапии вводят с первого дня лечения перекись водорода в гомеопатической потенции 6 CH по 5 гранул 3 раза в день в течение четырех месяцев.
Недостатком данного способа лечения является недостаточная эффективность в отношении сроков закрытия полостей распада, рассасывания инфильтрации и абациллирования, возникновения побочных реакций на противотуберкулезные препараты, а также ограничение контингента пациентов, которые дают согласие на применение гомеопатических препаратов.
Наиболее близким по своей технической сущности и взятым в качестве прототипа является «Способ лечения больных деструктивными формами туберкулеза легких», защищенный патентом РФ №2521197 (опубликован 27.06.2014 г.). Способ предусматривает проведение курса противотуберкулезной терапии согласно стандартным режимам; при этом с первого дня в курс лечения включают пероральный прием препаратов Вобэнзим и Тиотриазолин. Вобэнзим вводят в течение 4 месяцев по 1 таблетке 1 раз в день, за 30 минут до завтрака, а Тиотриазолин - в течение первых 15 дней в дозе по 100 мг 2 раза в день, с 16-го по 45-й день в дозе 100 мг 1 раз в день. На 46-й день лечения отменяют Тиотриазолин, а спустя 4 месяца с начала лечения - Вобэнзим. Затем курс противотуберкулезной терапии проводят согласно стандартным режимам.
Недостатком прототипа является недостаточная эффективность в отношении сроков рассасывания инфильтрации, закрытия полостей распада и абациллирования, улучшения показателей иммунного и цитокинового статуса, показателей свободно-радикального окисления, возникновения побочных реакций на противотуберкулезные препараты. Эти недостатки были выявлены в результате ретроспективного анализа 63 историй болезни больных деструктивными формами туберкулеза легких, лечение которых осуществлялось согласно прототипу на базе Государственного бюджетного учреждения Ростовской области «Противотуберкулезный клинический диспансер» (ГБУ РО «ПТКД»).
Задачей изобретения является разработка высокоэффективного способа лечения деструктивных форм туберкулеза легких.
Техническим результатом является повышение показателей эффективности лечения: сокращение времени рассасывания инфильтрации, закрытия полостей и абациллирования, улучшение показателей иммунного и цитокинового статуса, показателей свободно-радикального окисления у больных, уменьшение частоты побочных реакций на противотуберкулезные препараты.
Технический результат достигается путем назначения больному курса противотуберкулезной терапии согласно стандартным режимам с введением с первого дня в курс лечения препарата Тиотриазолин. С первого дня в курс лечения дополнительно включают препарат Тубосан, который вводят больному перорально по 200 мг 1 раз в сутки после еды. Тиотриазолин вводят по схеме: первые 15 дней внутривенно капельно в дозе 4,0 мл, разведенных в 200,0 мл 0,9% раствора натрия хлорида, с 16-го по 60-й день - перорально в дозе 100 мг 1 раз в сутки после еды. Затем Тубосан и Тиотриазолин отменяют, а проведение курса противотуберкулезной терапии согласно стандартным режимам продолжают.
Тубосан (активное вещество - метилдиоксотетрагидропиримидинсульфон изоникотиноилгидразид), регистрационный номер ЛСР-006593/08. 1 капсула содержит Тубосан - 200 мг, крахмал картофельный. Тубосан обладает иммуномодулирующим действием, нормализует показатели иммунного статуса организма, стимулирует фагоцитарную активность мононуклеарных клеток. Применение Тубосана приводит к увеличению количества Т-хелперов при уменьшении числа Т-супрессоров и нормализации иммунорегуляторного индекса. Препарат стимулирует пролиферативную активность В-лимфоцитов, образование антителопродуцентов и иммуноглобулинов.
Тиотриазолин (активное вещество - морфолиний-метил-триазолил-тиоацетат): регистрационный номер - ЛСР-002165/10 (таблетки), ЛСР-002170/10 (раствор). Одна таблетка содержит Тиотриазолин - 100 мг, крахмал картофельный, желатин белый, полиэтиленоксид 4000, кислота стеариновая. 1 мл раствора для внутримышечного и внутривенного введения содержит - Тиотриазолин 25 мг, вода для инъекций. Фармакологические свойства Тиотриазолина обусловлены противоишемическим, мембрано-стабилизирующим, антиоксидантным и иммуномодулирующим действием. Предупреждает повреждение и гибель гепатоцитов, снижает степень жировой инфильтрации и распространенность центролобулярного некроза печени, активирует процессы репаративной регенерации гепатоцитов, нормализует в них белковый, углеводный, липидный и пигментный обмен.
Тиотриазолин повышает компенсаторную активацию анаэробного гликолиза, уменьшает угнетение процессов окисления в цикле Кребса с сохранением резервов АТФ. Препарат активирует антиоксидантную систему и тормозит процессы окисления липидов в ишемизированных участках миокарда, снижает чувствительность мышцы сердца к катехоламинам, препятствует прогрессированию угнетения сократительной активности сердца, стабилизирует и уменьшает размеры зоны некроза и ишемии миокарда. Улучшает реологические свойства крови за счет активации фибринолитической системы.
Его антиоксидантные свойства проявляются благодаря наличию в структуре молекулы Тиотриазолина тиольной группы, которая обладает окислительно-восстановительными свойствами, и третичного азота, связывающего избыток ионов водорода. Тиотриазолин реагирует с активными формами кислорода и липидными радикалами за счет выраженных восстановительных свойств тиольной группы и предупреждает инициирование активных форм кислорода путем реактивации антирадикальных ферментов: супероксиддисмутазы, каталазы и глутатионпероксидазы.
Практическая реализуемость заявленного способа иллюстрируется примерами из клинической практики.
Пример 1: больной В., 32 лет, поступил на стационарное лечение в ГБУ РО «ПТКД» по поводу инфильтративного туберкулеза верхней доли правого легкого в фазе распада и обсеменения 1А в/в МБТ (+). Состояние больного при поступлении средней тяжести, кожные покровы бледные, питание пониженное, жалобы на слабость, кашель с мокротой, боли в грудной клетке, кровохарканье. Температура повышена до 37,9°C. Аускультативно: в легких, на фоне везикулярного дыхания, в верхних отделах справа сухие и единичные влажные хрипы. Частота дыхания (ЧД) - 24 в 1 минуту, артериальное давление (АД) - 135/85 мм рт.ст., частота пульса (ЧП) - 74 в 1 минуту.
Данные обследования при поступлении:
Спиральная компьютерная томография органов грудной клетки: справа в верхней доле неоднородная инфильтрация легочной ткани, полиморфные очаги сливного характера, мелкие участки деструкции, в S2 полость распада 22×18 мм, широкая дорожка к корню легкого. В нижней доле справа и в S6 слева очаги отсева.
Анализ крови: гемоглобин - 161 г/л, эритроциты - 5,2×1012/л, лейкоциты - 6,9×109/л, эозинофилы - 1%, палочкоядерные нейтрофилы - 7%, сегментоядерные нейтрофилы - 62%, лимфоциты - 22%, моноциты - 8%, СОЭ - 16 мм/час.
Анализ мазка мокроты методом прямой бактериоскопии - кислотоустойчивые микобактерий (КУМ) 1-3 в поле зрения.
Посев мокроты на среду Левенштейна-Йенсена - 12 колониеобразующих единиц (КОЕ).
Исследование мокроты методом BACTEC MGIT - положительный результат на МБТ.
ПЦР - положительный результат.
Проба Манту с 2 туберкулиновыми единицами (ТЕ) - 8 мм.
Проба с препаратом Диаскинтест - 7 мм.
Иммунограмма: CD4+лимфоциты - 31,2%, CD8+лимфоциты - 35,7%, CD20+лимфоциты - 16,2%, CD16+лимфоциты - 6,4%, CD25+лимфоциты - 10,0%, иммунорегуляторный индекс - 0,9.
Цитокиновый статус: интерлейкин-2 - 2 пг/мл, фактор некроза опухоли-альфа - 22 пг/мл, интерлейкин-6 - 48 пг/мл, интерферон-гамма - 1,3 пг/мл.
Показатели свободно-радикального окисления: катал аза плазмы крови - 48,24 мкмоль H2O2/мин×л, каталаза эритроцитов - 72,23 мкмоль H2O2/мин×мгНв, супероксиддисмутаза в эритроцитах - 4,59 у.е./мгНв, миелопероксидаза - 2,15 у.е./мг/мин, хемилюминесценция плазмы крови - 4428,38 имп./6 сек.
На основании данных обследования предварительный диагноз больному В. был подтвержден: инфильтративный туберкулез верхней доли правого легкого в фазе распада и обсеменения 1А в/в МБТ (+).
Больному В. было назначено лечение согласно заявляемому способу.
Курс противотуберкулезной терапии проводили в соответствии со стандартным I режимом: изониазид - 0,6 г, стрептомицин 1 г, рифампицин 0,6 г, пиразинамид 1,5 г, карсил 35 мг 3 раза в день, витамин В6 10 мг с введением с первого дня в курс лечения препарата Тиотриазолин. С первого дня в курс лечения дополнительно включали препарат Тубосан, который вводили больному перорально по 200 мг 1 раз в сутки после еды, а Тиотриазолин вводили по схеме: первые 15 дней внутривенно капельно в дозе 4,0 мл, разведенных в 200,0 мл 0,9% раствора натрия хлорида, с 16-го по 60-й день - перорально в дозе 100 мг 1 раз в сутки после еды. Затем Тубосан и Тиотриазолин отменяли, а проведение курса противотуберкулезной терапии согласно стандартному режиму продолжали. Лечение больной В. переносил хорошо, побочных реакций на противотуберкулезные препараты не было выявлено. Через 60 дней больному В. было проведено контрольное обследование.
Данные контрольного обследования:
Спиральная компьютерная томография органов грудной клетки - частичное рассасывание инфильтративных изменений в верхней доле правого легкого, закрытие полости распада и мелких деструкций, рассасывание очагов отсева.
Анализ крови: гемоглобин - 156 г/л, эритроциты - 4,7×1012/л, лейкоциты - 5,4×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 4%, сегментядерные нейтрофилы - 57%, лимфоциты - 29%, моноциты - 8%, СОЭ - 4 мм/час.
Два анализа мазков мокроты методом бактериоскопии - КУМ не найдены.
Два посева мокроты на среду Левенштейна-Йенсена - роста культуры МБТ нет.
Исследование мокроты методом BACTEC MGIT - отрицательный результат на МБТ.
ПЦР - отрицательный результат.
Проба Манту с 2 ТЕ - 9 мм.
Проба с препаратом Диаскинтест - 8 мм.
Иммунограмма: CD4+лимфоциты - 46,7%, CD8+лимфоциты - 25,5%, CD20+лимфоциты - 10,2%, CD16+лимфоциты - 9,0%, CD25+лимфоциты - 18,0%, иммунорегуляторный индекс - 1,8.
Цитокиновый статус: интерлейкин-2 - 10 пг/мл, фактор некроза опухоли-альфа - 6 пг/мл, интерлейкин-6 - 4 пг/мл, интерферон-гамма - 4,7 пг/мл.
Показатели свободно-радикального окисления: катал аза плазмы крови - 36,12 мкмоль H2O2/мин×л, каталаза эритроцитов - 131,44 мкмоль H2O2/мин×мгНв, супероксиддисмутаза в эритроцитах - 10,65 у.е./мгНв, миелопероксидаза - 1,8 6 у.е./мг/мин, хемилюминесценция плазмы крови - 3756,11 имп./6 сек.
Результаты контрольного обследования показали, что была достигнута положительная динамика. Состояние больного В. улучшилось, в легких катаральные явления не прослушивались, инфильтративные изменения уменьшились, полость распада закрылась, достигнуто абациллирование. За время лечения побочных реакций на противотуберкулезные препараты не отмечалось. Нормализовались показатели иммунного и цитокинового статуса, улучшились показатели свободно-радикального окисления.
В дальнейшем лечение проводилось в соответствии со стандартным I режимом: изониазид - 0,6 г, этамбулол - 1,2 г, рифампицин 0,6 г, пиразинамид 1,5 г, карсил 35 мг 3 раза в день, витамин В6 10 мг.
Через 3 месяца от начала лечения больной В. в удовлетворительном состоянии был выписан для продолжения лечения в амбулаторных условиях.
Пример 2: больной Ю., 29 лет, поступил на стационарное лечение в ГБУ РО «ПТКД» по поводу кавернозного туберкулеза S2 правого легкого в фазе распада и обсеменения 1А в/в МБТ (+). Состояние больного при поступлении - средней тяжести, жалобы слабость, потливость, периодический кашель с мокротой. Объективно: кожные покровы бледные, питание пониженное, температура повышена до 37,2°C. Аускультативно: в легких прослушивается везикулярное с жестким оттенком дыхание, непостоянные сухие хрипы в верхней доле левого легкого. Частота дыхания (ЧД) - 20 в 1 минуту, артериальное давление (АД) - 115/75 мм рт.ст., частота пульса (ЧП) - 72 в 1 минуту.
Данные обследования при поступлении:
Спиральная компьютерная томография органов грудной клетки - в S2 правого легкого каверна размером 18×20 мм с толщиной стенки 3 мм, дорожкой к корню легкого, вокруг каверны полиморфные очаги сливного характера.
Анализ крови: гемоглобин - 139 г/л, эритроциты - 4,1×1012/л, лейкоциты - 7,4×109/л, эозинофилы - 0%, палочкоядерные нейтрофилы - 7%, сегментоядерные нейтрофилы - 63%, лимфоциты - 25%, моноциты - 5%, СОЭ - 16 мм/час.
Анализ мазка мокроты методом прямой бактериоскопии - кислотоустойчивые микобактерий (КУМ) не найдены.
Посев мокроты на среду Левенштейна-Йенсена дал рост 2 КОЕ.
Исследование мокроты методом BACTEC MGIT - положительный результат на МБТ.
ПЦР - положительный результат.
Проба Манту с 2 ТЕ - 5 мм.
Проба с препаратом Диаскинтест - 8 мм.
Иммунограмма: CD4+лимфоциты - 36,8%, CD8+лимфоциты - 35,4%, CD20+лимфоциты - 19,7%, CD16+лимфоциты - 8,1%, CD25+лимфоциты - 11,6,0%, иммунорегуляторный индекс - 1,0.
Цитокиновый статус: интерлейкин-2 - 0 пг/мл, фактор некроза опухоли-альфа - 18 пг/мл, интерлейкин-6 - 33 пг/мл, интерферон-гамма - 1,2 пг/мл.
Показатели свободно-радикального окисления: каталаза плазмы крови - 47,12 мкмоль H2O2/мин×л, каталаза эритроцитов - 68,79 мкмоль H2O2/мин×мгНв, супероксиддисмутаза в эритроцитах - 4,06 у.е./мгНв, миелопероксидаза - 2,34 у.е./мг/мин, хемилюминесценция плазмы крови - 4256,46 имп./6 сек.
На основании данных обследования предварительный диагноз больному Ю. был подтвержден: кавернозный туберкулез S2 правого легкого в фазе распада и обсеменения 1А в/в МБТ (+).
Больному Ю. было назначено лечение согласно заявляемому способу.
Курс противотуберкулезной терапии проводили в соответствии со стандартным I режимом: изониазид - 0,6 г, стрептомицин 1 г, рифампицин 0,6 г, пиразинамид 1,5 г, карсил 35 мг 3 раза в день, витамин В6 10 мг с введением с первого дня в курс лечения препарата Тиотриазолин. С первого дня в курс лечения дополнительно включали препарат Тубосан, который вводили больному перорально по 200 мг 1 раз в сутки после еды, а Тиотриазолин вводили по схеме: первые 15 дней внутривенно капельно в дозе 4,0 мл, разведенных в 200,0 мл 0,9% раствора натрия хлорида, с 16-го по 60-й день - перорально в дозе 100 мг 1 раз в сутки после еды. Затем Тубосан и Тиотриазолин отменяли, а проведение курса противотуберкулезной терапии согласно стандартному режиму продолжали. Лечение больной Ю. переносил хорошо, побочных реакций на противотуберкулезные препараты не было выявлено. Через 60 дней больному Ю. было проведено контрольное обследование.
Данные контрольного обследования:
Спиральная компьютерная томография органов грудной клетки - в S2 правого легкого на фоне ограниченного пневмосклероза очаги средней интенсивности мелкого калибра, полость распада закрылась.
Анализ крови: гемоглобин - 144 г/л, эритроциты - 4,6×1012/л, лейкоциты - 5,2×109/л, эозинофилы - 1%, палочкоядерные нейтрофилы - 3%, сегментоядерные нейтрофилы - 53%, лимфоциты - 32%, моноциты - 11%, СОЭ - 3 мм/час.
Два анализа мазков мокроты методом бактериоскопии - КУМ не найдены.
Два посева мокроты на среду Левенштейна-Йенсена - роста культуры МБТ нет.
Исследование мокроты методом BACTEC MGIT - отрицательный результат на МБТ.
ПЦР - отрицательный результат.
Проба Манту с 2 ТЕ - 11 мм.
Проба с препаратом Диаскинтест - 6 мм.
Иммунограмма: CD4+лимфоциты - 46,5%, CD8+лимфоциты - 22,9%, CD20+лимфоциты - 10,3%, CD16+лимфоциты - 6,7%, CD25+лимфоциты - 16,2%, иммунорегуляторный индекс - 2,0.
Цитокиновый статус: интерлейкин-2 - 8 пг/мл, фактор некроза опухоли-альфа - 4 пг/мл, интерлейкин-6 - 2 пг/мл, интерферон-гамма - 5,2 пг/мл.
Показатели свободно-радикального окисления: каталаза плазмы крови - 38,25 мкмоль H2O2/мин×л, каталаза эритроцитов - 136,62 мкмоль H2O2/мин×мгНв, супероксиддисмутаза в эритроцитах - 11,12 у.е./мгНв, миелопероксидаза - 1,78 у.е./мг/мин, хемилюминесценция плазмы крови - 3649,11 имп./6 сек.
Данные контрольного обследования показали, что была достигнута положительная динамика. Состояние больного Ю. улучшилось, в легких катаральные явления не прослушивались, инфильтративные изменения рассосались, полость распада закрылась, уменьшилось количество и размеры очагов, достигнуто абациллирование. За время лечения побочных реакций на противотуберкулезные препараты не отмечалось. Нормализовались показатели иммунного и цитокинового статуса, улучшились показатели свободно-радикального окисления.
В дальнейшем курс противотуберкулезной терапии проводился в соответствии со стандартным I режимом: изониазид - 0,6 г, этамбулол - 1,2 г, рифампицин 0,6 г, пиразинамид 1,5 г, карсил 35 мг 3 раза в день, витамин В6 10 мг.
Через 3 месяца от начала лечения больной Ю. в удовлетворительном состоянии был выписан для продолжения лечения в амбулаторных условиях.
Под нашим наблюдением находились 40 больных деструктивными формами туберкулеза легких, которые были разделены на две группы, различающиеся по способам проведения терапии. Больные основной группы, в количестве 20 человек, получали лечение согласно заявляемому способу. Больные группы сравнения, в количестве 20 человек, получали лечение согласно прототипу. По полу, возрасту, распространенности туберкулезных изменений в легких, наличию распада и бактериовыделения сформированные группы были однородны. Результаты лечения оценивали через 60 дней по наличию клинических симптомов, а также по показателям рассасывания инфильтрации, закрытия полостей распада, абациллирования, динамике иммунного и цитокинового статуса, показателей свободно-радикального окисления, наличию побочных реакций на противотуберкулезные препараты.
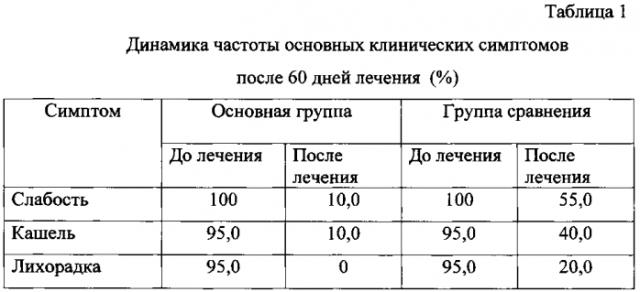
У больных основной группы в результате лечения, проведенного согласно заявляемому способу, получена выраженная положительная динамика клинических симптомов туберкулеза. Через 60 дней лечения у всех больных полностью исчез такой симптом как лихорадка, кашель и слабость наблюдались всего у 2 человек. У больных группы сравнения, которые получали лечение согласно прототипу, слабость сохранялась у 11 пациентов, кашель - у 8, лихорадка - у 4 (см. Табл. 1).
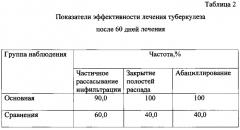
У больных основной группы, которые принимали лечение согласно заявляемому способу, эффективность лечения через 60 дней была значительно выше, чем у больных группы сравнения, получивших лечение согласно прототипу: по показателям рассасывания инфильтрации - в 1,5 раза, закрытия полостей распада - в 2,5 раза, абациллированию - в 2,5 раза (см. Табл. 2).
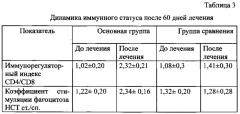
У больных основной группы, получивших лечение согласно заявляемому способу, выявлена положительная динамика иммунных показателей: нормализация иммунорегуляторного индекса и коэффициента стимуляции фагоцитоза. У больных группы сравнения, получивших лечение согласно прототипу, сохранялись признаки иммунодефицита: иммунорегуляторный индекс и показатели фагоцитоза достоверно не изменялись, оставаясь сниженными (см. Табл. 3).
У больных основной группы, получивших лечение согласно заявляемому способу, выявлена положительная динамика показателей цитокинового профиля: снизилась активность провоспалительных цитокинов: фактора некроза опухоли - альфа и интерлейкина-6, повысился уровень интерферона-гамма и интерлейкина-2. У больных группы сравнения, получивших лечение согласно прототипу, активность провоспалительных цитокинов оставалась высокой, уровень интерферона-гамма и интерлейкина-2 достоверно не изменялся, что также говорит о сохранении нарушений иммунного статуса (см. Табл. 4).
У больных основной группы, получивших лечение согласно заявляемому способу, активность супероксиддисмутазы и каталазы эритроцитов повысилась до нормальных значений, снизился уровень активности миелопероксидазы, каталазы плазмы крови и хемилюминесценции, что свидетельствовало об уменьшении уровня активных форм кислорода и интенсивности воспаления, а также улучшении системы антиоксидантной защиты при лечении больных деструктивными формами туберкулеза легких согласно заявляемому способу. У больных группы сравнения, получивших лечение согласно прототипу, показатели свободно-радикального окисления достоверно не изменялись: активность супероксиддисмутазы оставалась низкой, а каталазы плазмы - повышенной, что способствовало сохранению выраженных воспалительных изменений и деструкции легочной ткани (см. Табл. 5).
При оценке частоты побочных явлений было выявлено явное преимущество заявляемого способа лечения. Частота побочных реакций у больных основной группы, получивших лечение согласно заявляемому способу не наблюдалось возникновение побочных реакций на противотуберкулезные препараты, в то время как в группе сравнения, получавшей лечение согласно прототипу у 3 больных (15,0%) отмечались побочные реакции различного характера (см. Табл. 6).
Таким образом, заявляемый способ лечения больных туберкулезом легких позволяет сократить сроки рассасывания инфильтрации, закрытия полостей распада и абациллирования, улучшения показателей иммунного, цитокинового статуса и свободно-радикального окисления, а также снизить частоту побочных реакций на противотуберкулезные препараты
Способ лечения больных деструктивными формами туберкулеза легких, предусматривающий проведение курса противотуберкулезной терапии согласно стандартным режимам с введением с первого дня в курс лечения препарата Тиотриазолин, отличающийся тем, что с первого дня в курс лечения дополнительно включают препарат Тубосан, который вводят больному перорально по 200 мг 1 раз в сутки после еды, а Тиотриазолин вводят по схеме: первые 15 дней внутривенно капельно в дозе 4,0 мл, разведенных в 200,0 мл 0,9% раствора натрия хлорида, с 16-го по 60-й день перорально в дозе 100 мг 1 раз в сутки после еды, после чего продолжают проведение курса противотуберкулезной терапии согласно стандартным режимам.