Способ хирургического лечения глаукомы путем резекции склеры
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к офтальмологии, и предназначено для лечения больных глаукомой. Согласно способу местную анестезию проводят эпибульбарно, накладывают уздечный шов на верхнюю прямую мышцу, осуществляют разрез конъюнктивы и теноновой оболочки в верхнем отделе длиной 7-10 мм параллельно лимбу, проводят отсепаровку конъюнктивы и теноновой оболочки от лимба, осуществляют щадящий гемостаз. После чего в проекции между верхней и наружной прямой мышцами выполняют хирургическим лезвием резекцию склеры размером 7×5 мм на глубину 2/3-4/5 ее толщины в проекции ресничного тела и интрасклеральных коллекторных каналов. Осуществляют наложение узлового шва на конъюнктиву и введение под конъюнктиву глазного яблока в нижнем отделе раствора антибиотика и кортикостероидного препарата. Способ позволяет обеспечить стойкое усиление фильтрации внутриглазной жидкости на 25-50% от исходной за счет активизации увеосклерального оттока; увеличить проницаемость склеры; обеспечить нормализацию показателей гидродинамики глаза: внутриглазное давление, коэффициент легкости оттока внутриглазной жидкости, уменьшить травматичность операции за счет минимизации зоны и непроникающий характер хирургического воздействия. 1 ил., 1 табл., 3 пр.
Реферат
Изобретение относится к области медицины - офтальмологии и предназначено для лечения больных с глаукомой.
Борьба с глаукомой в настоящее время продолжает оставаться первоочередной задачей офтальмологов в России и за рубежом. Ни одно из заболеваний не вызывает столько противоречивых суждений, как глаукома - одна из наиболее частых причин слепоты.
Это объясняется множеством индивидуальных нюансов патогенеза заболевания, на которое влияют возрастные факторы, тип гемодинамики, анатомические и национальные особенности строения дренажного аппарата и свойства наружной капсулы глаза, вид рефракции, общие соматические заболевания, на фоне которых формируется офтальмотонус.
Углубленность в изучение проблемы глаукомы позволила, опираясь на полученные знания, предложить как медикаментозные, так и хирургические способы ее лечения.
Очевидным является факт, что в случае потери пациентом зрения, особенно в единственном глазу, возникает вопрос о целесообразности хирургического риска. В то же время в случае возможной потери зрения от глаукомы, не поддающейся медикаментозной коррекции, своевременно выполненная антиглаукомная операция может спасти зрение. Обязательным условием для этого является отсутствие интра и/или послеоперационных осложнений, от которых пациент не застрахован.
Известны способы лечения глаукомы, основанные на формировании путей оттока внутриглазной жидкости хирургическим путем [1], суть которых заключается в создании сообщения полости передней камеры с субконъюнктивальным и/или супрахориоидальным пространствами. При этом часто развиваются такие осложнения, как выраженная гипотония; цилиохориоидальная отслойка; гифема; супрахориоидальное кровотечение и экспульсивная геморрагия [2, 3, 4].
Хирургами предприняты попытки по разработке методов лечения глаукомы, исключающих большинство из перечисленных осложнений. Наиболее популярными из них являются непроникающие антиглаукомные операции [5]. В дальнейшем безопасность операции привлекла многих хирургов-последователей, которые модифицировали указанную методику с целью улучшения фильтрации внутриглазной жидкости [6, 7, 8].
Общим недостатком вышеописанных способов является невыраженный и нестойкий гипотензивный эффект.
Практика показывает, что все попытки улучшить гипотензивный эффект антиглаукомных операций не только усложняют микрохирургическую технику самих операций, но также увеличивают травматичность манипуляций по отношению к тканям дренажной зоны глаза. В последующем это приводит через воспалительный ответ организма к развитию пролиферации и фиброзу в зоне хирургического вмешательства.
Так, например, известен способ лечения открытоугольной глаукомы (патент РФ №2394534, A61F 9/007), в ходе выполнения которого под эписклеральным лоскутом отсепаровывается глубокий склеральный лоскут с обнажением трабекулярной сети и крайней периферии десцеметовой оболочки, после чего удаляется слой эндотелия шлеммова канала с юкстаканаликулярной тканью, далее, проходя микрошпателем между корнеосклероувеальными и увеальными трабекулами, формируется «тоннель» с меридиональной порцией цилиарной мышцы, открывая ход в межмышечные щели. На завершающем этапе через новообразованное пространство пропускают нить при помощи иглы, производя два «вкола-выкола» по краям интрасклерального ложа, после чего проведенными нитями крест-накрест фиксируют дренаж, уложенный в интрасклеральном ложе, одновременно подтягивая склеральную шпору с корнеосклероувеальными трабекулами, что, по мнению авторов, обеспечивает дополнительную активацию увеосклерального пути оттока внутриглазной жидкости.
Одного только применения дренажа и наличия ниток в фильтрационной зоне достаточно, чтобы заведомо прогнозировать временный характер гипотензивного эффекта данной антиглаукомной операции. Введение любого инородного тела приводит к местной воспалительной реакции и формированию вокруг инородного тела капсулы с активным участием фибробластов и в последующем к рубцовому заращению хирургически созданных путей оттока камерной влаги.
Не менее травматичными и трудоемкими представляются другие способы хирургии глаукомы [9, 10].
В настоящее время предпочтительным способом хирургического лечения открытоугольной глаукомы является непроникающая глубокая склерэктомия (НГСЭ), включающая проведение конъюнктивального разреза, формирование поверхностного и среднего склерального лоскутов, удаление среднего склерального лоскута и передней стенки шлеммова канала, наложение швов [11], и некоторые ее модификации с возможным использованием дренажей для размещения их под склеральным лоскутом [12, 13, 14].
Все перечисленные выше способы при всех их достоинствах объединяет цель - улучшение оттока внутриглазной жидкости через основной путь оттока - дренажный аппарат.
Однако необходимо отметить, что главным недостатком НГСЭ является рецидив повышения внутриглазного давления (ВГД) из-за избыточного рубцевания зоны операции вследствие травмирования окружающих тканей и сосудов, а также из-за неконтролируемого характера оттока внутриглазной жидкости в связи с увеличенными параметрами зоны фильтрации. Кроме этого возможны интраоперационные (гифема, микроперфорация трабекулы), послеоперационные (отслойка сосудистой оболочки, эписклеральный и конъюнктивальный фиброз) осложнения [15].
В отдаленном периоде расслаивание и иссечение слоев склеры приводит к постепенному сращиванию поверхностного склерального лоскута, рубцеванию краев склерального ложа и сокращению по этой причине оттока внутриглазной жидкости.
Учитывая, что при прогрессировании глаукомного процесса развиваются выраженные органические изменения в интрасклеральных коллекторах, шлеммовом канале и трабекулярном аппарате, приходится рассчитывать на активизацию дополнительных путей оттока внутриглазной жидкости. Известно [16], что на долю увеосклерального оттока ВГЖ в дополнительных путях приходится около 72% (на долю оттока через роговицу и по оболочкам зрительного нерва приходится поровну по 14%). Этот факт объясняет особый интерес именно к супрахориоидальному пространству, конечным этапом оттока жидкости из которого является склера [17], при разработке новых подходов в хирургическом лечении глаукомы.
В последние годы были предложены и успешно применяются в клинической практике операции, направленные на активизацию увеосклерального оттока, как существенный элемент в дополнение к известным фистулизирующим операциям, улучшающим отток через дренажный аппарат глаза: иридоциклоретракция в сочетании с трабекулэктомией и иридэктомией, различные модификации лимбосклерального дренирования. Однако эти вмешательства носят инвазивный характер и являются проникающими в полость глаза, что влечет за собой интра- и послеоперационные осложнения, описанные выше.
Научно доказано, что склера не просто осуществляет диффузию, а участвует в оттоке ВГЖ, поскольку ее проницаемость зависит от уровня ВГД [18].
Так при перфузионном давлении 20 мм рт.ст. через склеру в минуту протекает 1,2 мм3 жидкости. При 30 мм рт.ст. - 1,7 мм3 (в 1,5 раза больше) и при 40 мм рт.ст. - 2,6 мм3 (более чем в 2 раза), при ухудшении КЛО от 0,06 до 0,05 мм3/мин на мм рт.ст.
Таким образом, проведенные ранее исследования показывают на имеющиеся нереализованные возможности снижения уровня ВГД путем повышения проницаемости склеры, как конечного этапа оттока ВГЖ из глазного яблока.
Наиболее близким техническим решением по своей сущности, которое принято в качестве прототипа патентуемого способа хирургического лечения глаукомы путем резекции склеры, является «Способ микроинвазивной непроникающей глубокой склерэктомии при открытоугольной глаукоме» [19, патент РФ №2184514; A61F 9/007], при котором решается задача формирования дополнительных путей оттока внутриглазной жидкости в глубоких слоях склеры посредством ее расслоения, частичного иссечения и устранения наружной стенки шлеммова канала без проникновения в полости глаза для увеличения длительности устойчивого гипотензивного эффекта.
Способ микроинвазивной непроникающей глубокой склерэктомии (патент РФ №2184514) осуществляют следующей последовательностью действий.
- Производят обработку операционного поля, осуществляют анестезию, акинезию глазного яблока, наложение векорасширителя;
- В верхнем сегменте на расстоянии 0,5 мм от лимба на конъюнктиве производят разрез в форме угла с вершиной у лимба со стороной 0,5 мм концентрично лимбу и 2,0 мм радиально от него;
- В просвете раны конъюнктивы дистально от лимба на 1/3 глубины склеры производят 2 параллельных разреза радиально от лимба длиной 2,5 мм на расстоянии 2,0 мм друг от друга;
- Образовавшийся участок склеры с помощью разреза, концентричного лимбу, разделяют на 2 части в соотношении 2:1, большая (проксимальная) часть из них примыкает к лимбу;
- Производят гемостаз, проксимальный поверхностный лоскут отсепаровывают до прозрачных слоев роговицы вглубь на 1 мм и отворачивают в сторону лимба;
- Малый (дистальный) поверхностный лоскут отсепаровывают и отворачивают в сторону от лимба;
- Удаляют переднюю стенку шлеммова канала на ширину склерального ложа с полосками корнеосклеральной ткани и полосками роговичной ткани величиной 0,5-0,75 мм;
- По размерам склерального ложа выкраивают глубокий склеральный лоскут, отсепаровывают и удаляют, при этом сохраняют глубокий слой склеры над сосудистой оболочкой;
- Под основанием дистального склерального лоскута формируют карман, в который заправляется его вершина.
- Проксимальный поверхностный лоскут укорачивают на 1/3 и укладывают в склеральное ложе;
- Накладывают шов на конъюнктиву.
Согласно известному способу хирургического лечения глаукомы по патенту РФ №2184514 ожидаемым результатом является активизация оттока внутриглазной жидкости через основной путь - дренажный аппарат глаза. Далее отток внутриглазной жидкости осуществляется между глубокими слоями склеры и конъюнктивой, который функционирует за счет укорочения проксимального склерального лоскута, обеспечивая, таким образом, длительность и устойчивость гипотензивного процесса и препятствуя рубцеванию.
Накопленный заявителем опыт и многолетние исследования в области хирургического лечения глаукомы позволяют констатировать существенные недостатки известного способа по патенту РФ №2184514.
Установлено, что данный способ хирургического лечения глаукомы не позволяет в должной степени улучшить проницаемость склеры, обеспечить стойкое усиление фильтрации внутриглазной жидкости, нормализовать показатели гидродинамики глаза: внутриглазное давление (ВГД), коэффициент легкости оттока (КЛО) внутриглазной жидкости (ВГЖ).
При этом способ отличается сложной микрохирургической техникой и травматичностью манипуляций по отношению к тканям дренажной зоны глаза. В последующем это может привести к развитию пролиферации и фиброзу в зоне хирургического вмешательства.
Патентуемый способ хирургического лечения глаукомы решает задачу:
- достижения стойкой фильтрации внутриглазной жидкости (ВГЖ) через склеру путем ее локального истончения и усиления увеосклерального оттока за счет улучшения проницаемости склеры,
- нормализации показателей гидродинамики глаза и сохранения зрительных функций.
Решение поставленной технической задачи достигается следующим образом.
В способе хирургического лечения глаукомы, аналогичном описанному в патенте РФ №2184514, включающему обработку операционного поля, проведение местной анестезии, наложение векорасширителя, разрез конънктивы, проведение гомеостаза, выкраивание поверхностного склерального лоскута, наложение шва на конъюнктиву, согласно патентуемому изобретению местную анестезию проводят эпибульбарно 1% р-ром Инокаина, накладывают уздечный шов на верхнюю прямую мышцу, осуществляют разрез конъюнктивы и теноновой оболочки в верхнем отделе в 7-10 мм и параллельно лимбу, проводят отсепаровку конъюнктива и теноновой оболочки в сторону лимба, осуществляют щадящий гемостаз.
После чего в проекции между верхней и наружной прямой мышцами:
- выполняют хирургическим лезвием резекцию (т.е. иссечение, удаление) склеры размером 7×5 мм на глубину 2/3-4/5 ее толщины в проекции ресничного тела и интрасклеральных коллекторных каналов (Фиг. 1),
- осуществляют наложение непрерывного шва на конъюнктиву и введение под конъюнктиву глазного яблока в нижнем отделе раствора антибиотика и кортикостероидного препарата.
Рекомендуемая авторами глубина резекции склеры объясняется необходимостью, во-первых, достаточной выборки ткани склеры (не менее 2/3 толщины) для достижения ее истончения и улучшения проницаемости, а во-вторых, необходимостью соблюдения непроникающего характера вмешательства (не более 4/5 толщины).
Экспериментально и клинически подтверждено, что патентуемый способ позволяет получить следующий технический результат:
-обеспечить стойкое усиление фильтрации внутриглазной жидкости на 25-50% от исходной за счет активизации увеосклерального оттока;
-увеличить проницаемость склеры (Фиг. 1);
-обеспечить нормализацию показателей гидродинамики глаза: ВГД, коэффициент легкости оттока ВГЖ;
- уменьшить травматичность операции за счет минимизации зоны и непроникающий характер хирургического воздействия.
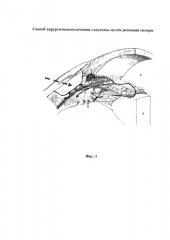
Сущность изобретения поясняется описанием реализации патентуемого способа хирургического лечения глаукомы путем резекции склеры и графическим материалом (фиг. 1), на котором представлена схема оттока внутриглазной жидкости после резекции склеры в проекции коллекторных каналов
На фиг. 1 приведена схема угла передней камеры. Пунктирная линия указывает на зону склерэктомии под конъюнктивой после операции. Черные стрелки показывают активизацию оттока через истонченную склеру.
На фиг. 1 приняты следующие обозначения: 1 - роговица; 2 - передняя камера; 3 - хрусталик; 4 - радужка; 5 - цинновы связки; 6 - отростки ресничного тела; 7 - ресничное тело; 8 - шлеммов канал.
Заявитель экспериментально установил и клинически подтвердил, что патентуемый способ хирургического лечения глаукомы позволяет путем резекции склеры размером 5×7 мм на глубину 2/3-4/5 ее толщины в проекции ресничного тела и интрасклеральных коллекторных каналов обеспечить эффективное снижение уровня ВГД и повышение проницаемости склеры, как конечного этапа оттока ВГЖ из глазного яблока.
Резекцию склеры на нужную глубину осуществляют с помощью хирургического лезвия.
Патентуемый способ хирургического лечения глаукомы реализуют следующим образом.
В условиях операционной (фиг. 1):
- проводят местную анестезию эпибульбарно 1% р-ром Инокаина,
- накладывают уздечный шов на верхнюю прямую мышцу,
- осуществляют разрез конъюнктивы и теноновой оболочки в верхнем отделе в 7-10 мм и параллельно лимбу,
- проводят отсепаровку конъюнктивы и теноновой оболочки в сторону лимба, осуществляют щадящий гемостаз.
После чего в проекции между верхней и наружной прямой мышцами:
- выполняют хирургическим лезвием резекцию склеры размером 5×7 мм на глубину 2/3-4/5 ее толщины в проекции ресничного тела и интрасклеральных коллекторных каналов,
- осуществляют наложение непрерывного шва на конъюнктиву и введение под конъюнктиву глазного яблока в нижнем отделе раствора антибиотика и кортикостероидного препарата.
Рекомендуемая глубина резекции склеры обусловлена:
- необходимостью, во-первых, достаточной выборки ткани склеры (не менее 2/3 толщины) для достижения ее истончения и улучшения проницаемости,
и, во-вторых, необходимостью соблюдения непроникающего характера вмешательства (не более 4/5 толщины).
Техническим результатом предлагаемой операции является стойкое усиление фильтрации внутриглазной жидкости на 25-50% от исходной через увеосклеральный путь оттока при улучшении проницаемости истонченной склеры.
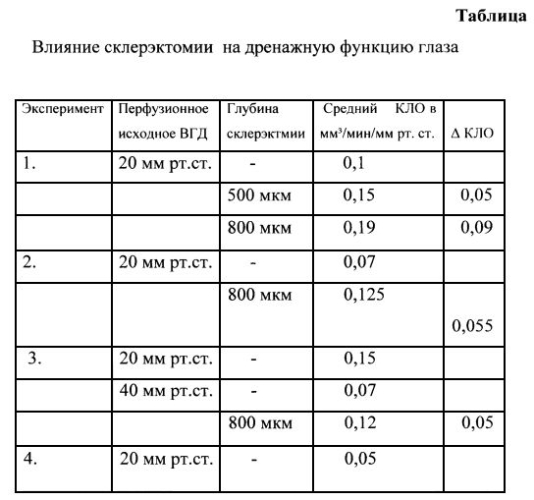
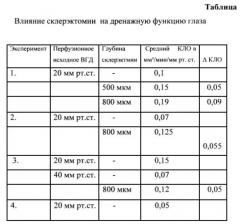
В целях оценки гипотензивного эффекта хирургического лечения глаукомы путем резекции склеры, разработки техники хирургического вмешательства была проведена операция на изолированных глазах. Результаты представлены в таблице.
Как видно из таблицы удаление склерального лоскута размером 5×7 мм толщиной 800 мкм (4/5 толщины склеры) в проекции ресничного тела приводит к улучшению гидродинамики глаза за счет улучшения проницаемости истонченной склеры, что активизирует увеосклеральный отток и «открывает» коллекторные интрасклеральные каналы. Коэффициент легкости оттока во всех случаях улучшился не менее чем на 0,05 мм3/мин/мм рт.ст. и приблизился к нижней границе нормы, что в свою очередь приводит к снижению уровня офтальмотонуса.
Подтверждением этому являются также клинические примеры из практики применения предлагаемого способа.
Пример 1. Пациент С/, 59 лет.
Диагноз: левый глаз - оперированная открытоугольная IIIb глаукома на максимальном медрежиме.
При поступлении: Острота зрения 0,2 н/к, ВГД - 31 мм рт.ст. КЛО = 0,09 мм3/мин/мм рт.ст.
Операция проведена предлагаемым способом. П/о период без осложнений. Пациент был выписан на 4 сутки на медрежиме.
При выписке острота зрения составляла 0,2 н/к, ВГД - 22 мм рт.ст. Через 1 месяц ВГД - 20 мм рт.ст., через 3 месяца - 23 мм рт.ст., через 6 месяцев - 23 мм рт.ст. КЛО = 0,14 мм3/мин/мм рт.ст.
Пример 2. Пациент Р., 74 года.
Диагноз: правый глаз первичная открытоугольная IVc глаукома на медрежиме.
При поступлении острота зрения - неправильная проекция света, ВГД - 32-35 мм рт.ст. КЛО = 0,03 мм3/мин/мм рт.ст. Застойная инъекция глазного яблока. Отек роговицы.
Проведена операция предлагаемым способом. Пациент был выписан на 4 сутки.
При выписке острота зрения - без изменений, ВГД - 26 мм рт.ст. Через месяц 24 мм рт.ст., через 3 месяца - 22 мм рт.ст, через 6 месяцев - 23 мм. рт.ст. Глаз спокоен, роговица прозрачная. Больной соблюдает медикаментозный режим. КЛО = 0,1 мм3/мин/мм рт.ст.
Пример 3. Пациент П., 65 лет.
Диагноз: Первичная открытоугольная IIIb глаукома левого глаза. Острота зрения = 0,5; ВГД 29 мм рт.ст. Коэффициента легкости оттока 0,07 мм3/мин/мм рт.ст.. Коэффициента Беккера 280. При биомикроскопии: роговица прозрачная, передняя камера средней глубины, помутнения под задней капсулой хрусталика. Глазное дно: диск зрительного нерва серый, экскавация 0,9.
Проведена операция резекции склеры по предложенному способу. Послеоперационный период без осложнений. Через 1 сутки после операции острота зрения левого глаза = 0,5, ВГД 21 мм рт.ст. Биомикроскопически: роговица прозрачная, передняя камера средней глубины, фильтрационная подушка плоская. Через 7 суток после операции ВГД 20 мм рт.ст. Через 1 месяц после операции ВГД 22 мм рт.ст. КЛО = 0,13 мм3/мин/мм рт.ст.
Предлагаемым способом оперировано 7 пациентов. Во всех случаях отсутствовали резкие перепады ВГД, произошла его нормализация на фоне ослабления медикаментозного режима.
Успешно проведенная экспериментальная апробация патентуемого изобретения подтверждает высокую эффективность разработанного способа хирургического лечения глаукомы для достижения гипотензивного эффекта путем активизации дополнительного пути оттока через супрахориоидальное пространство и склеру.
При этом экспериментально подтверждено, что патентуемый способ обеспечивает:
- стойкое усиление фильтрации внутриглазной жидкости на 25-50% от исходной за счет активизации увеосклерального оттока;
- увеличение проницаемости склеры;
- нормализацию показателей гидродинамики глаза: ВГД, коэффициент легкости оттока ВГЖ;
- уменьшение травматичности операции за счет минимизации зоны и непроникающий характер хирургического воздействия.
Источники информации
1. Нестеров А.П. Глаукома. 1995. 256 с.
2. Линник Л.Ф., Григорьянц Т.Н., Лейкина С.А., Безпальчий А.Н. К вопросу об экспульсивной геморрагии. / Клинические аспекты патогенеза и лечения глаукомы: Сб. научн. статей МНИИ МП. - М., 1984. - С. 118-123.
3. Астахов Ю.С. Экспериментальное изучение гемодинамики глаза: Дисс. канд. мед. наук. - Л., 1969.
4. Брошевский Т.И. Первичная глаукома и осложнения после операции. / Офтальмол. журнал. - 1976. - К6. - С. 403-407.
5. Краснов М.М. Синусотомия при глаукоме // Вестн. офтальмол. 1964. С. 37-41.
6. Алексеев Б.Н. Микрохирургия внутренней стенки шлеммова канала при открытоугольной глаукоме // Вестн. офт., 1978. №4. С. 14-20.
7. Соколовская Т.В., Тимошкина Н.Т., Ерескин Н.Н., Иванова Е.С. Непроникающая микрохирургия первичной открытоугольной глаукомы. / Клиническая офтальмология. - 2003 - №2 - С. 84-86.
8. Федоров С.Н., Козлов В.И., Тимошкина Н.Т., Шарова А.Б., Ерескин Н.Н., Козлова Е.Е. Непроникающая глубокая склерэктомия при открытоугольной глаукоме // Офтальмохирургия. 1989 - №3-4. С. 52-55.
9. Мулдашев Э.Р., Галимова В.У., Мусин У.К., Нурхакимов Р.З. Способ хирургического лечения глаукомы с малоинвазивным спонч-дренированием передней камеры, Патент РФ №2533987.
10. Бочкарев М.В., Давыдов Д.В., Нерсесов Ю.Э., Щава А.И. Способ хирургического лечения открытоугольной глаукомы, Патент РФ №2242195.
11. Федоров С.Н., Козлов В.И., Тимошкина Н.Т. Непроникающая глубокая склерэктомия при открытоугольной глаукоме. «Офтальмохирургия», 1983 №3, 4, с. 52-53.
12. Козлов В.И., Багров С.Н., Анисимова С.Ю. и др. Непроникающая глубокая склерэктомия с каллогенопластикой. Офтальмология, 1990, №3, с. 44-46.
13. Патент РФ №2184514, 10.07.2003 г.
14. Нерсесов Ю.Э., Романенко С.Л., Терещенко А.В., Белый Ю.А., Новиков С.В. Способ хирургического недроникающего лечения глаукомы, Патент РФ №2234296.
15. Тахчиди Х.П., Иванов Д.И., Бардасаров Д.Б. Отдаленные результаты микроинвазивной непроникающей глубокой склерэктомии // Офтальмохирургия. - 2003. - №3. - С. 15.
16. Нестеров А.П., Черкасова И.Н., Румянцева О.А. Экспериментальное исследование дополнительных путей оттока внутриглазной жидкости «Физиология и патология внутриглазного давления», Сб. научных статей, 1977 г.
17. Румянцева О.А. Компрессионно-тонометрические методы исследования в офтальмологии, канд. диссерт. 1978 г.
18. Нестеров А.П., Черкасова И.Н., Румянцева О.А. Роль склеры в оттоке внутриглазной жидкости. «Физиология и патология внутриглазного давления», Сб. научных статей, 1976 г.
19. Патент РФ №2184514. Микроинвазивный способ хирургического лечения глаукомы, A61F 9/007.
Способ хирургического лечения глаукомы, включающий обработку операционного поля, проведение местной анестезии, наложение векорасширителя, разрез конъюнктивы, проведение гемостаза, выкраивание поверхностного склерального лоскута, наложение шва на конъюнктиву, отличающийся тем, что местную анестезию проводят эпибульбарно 1% р-ром Инокаина, накладывают уздечный шов на верхнюю прямую мышцу, осуществляют разрез конъюнктивы и теноновой оболочки в верхнем отделе в 7-10 мм и параллельно лимбу, проводят отсепаровку конъюнктивы и теноновой оболочки в сторону лимба, осуществляют щадящий гемостаз, после чего в проекции между верхней и наружной прямой мышцами выполняют хирургическим лезвием резекцию склеры размером 5×7 мм на глубину 2/3-4/5 ее толщины в проекции ресничного тела и интрасклеральных коллекторных каналов, осуществляют наложение непрерывного шва на конъюнктиву и введение под конъюнктиву глазного яблока в нижнем отделе раствора антибиотика и кортикостероидного препарата.