Способ прогнозирования эффективности проведения гепатотропной терапии у больных неалкогольной жировой болезнью печени
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно гепатологии, и касается способа прогнозирования эффективности проведения гепатотропной терапии у больных неалкогольной жировой болезнью печения (НАЖБП). Сущность способа заключается в том, что у больных НАЖБП выделяют ДНК из лейкоцитов венозной крови и проводят полимеразную цепную реакцию с применением стандартных пар праймеров с последующим определением длины концевых участков хромосом лейкоцитов периферической крови. При полученных значениях данного показателя ниже референсных прогнозируют положительный эффект на проводимую гепатотропную терапию через месяц после ее начала. При референсных значениях показателя концевых участков хромосом прогнозируют положительный эффект на проводимую гепатотропную терапию через три месяца после ее начала. При значениях данного показателя выше референсных прогнозируют отсутствие эффективности на проводимую гепатотропную терапию у больных. Использование способа позволяет повысить точность, чувствительность и специфичность прогнозирования эффективности проводимой гепатотропной терапии у больных неалкогольной жировой болезнью печени. 14 табл., 3 пр.
Реферат
Изобретение относится к области медицины, а именно гепатологии, и может использоваться для прогнозирования эффективности проведения гепатотропной терапии у больных неалкогольной жировой болезнью печени.
По данным всемирной организации здравоохранения (ВОЗ) за последние годы регистрируется неуклонный рост хронических заболеваний печени как вирусной, так и невирусной этиологии. Наибольшее распространение получила неалкогольная жировая болезнь печени (НАЖБП). Так, частота встречаемости НАЖБП только в России достигает 27%, причем из них стеатоз имеют 80,3%, стеатогепатит - 16,8%, а цирроз печени 2,9%. Что касается жителей европейских стран, то распространенность НАЖБП составляет 35%, в США - 34%, в Японии - 29%. Также необходимо отметить, что НАЖБП выявляется как у детей, так и у взрослых. С одной стороны, неалкогольная жировая болезнь печени - это самостоятельная нозологическая единица, представляющая собой патогенетически связанную группу поражений печени, включающую: стеатоз, неалкогольный стеатогепатит, фиброз и цирроз печени. С другой стороны, НАЖБП, являясь фактором риска сердечно-сосудистых заболеваний, рассматривается как печеночный компонент метаболического синдрома (МС) и ассоциирована с абдоминально-висцеральным ожирением, периферической инсулинорезистентностью, артериальной гипертензией и дислипидемией. НАЖБП (синонимы: «жирная» печень, жировая дистрофия печени, жировая дегенерация печени, стеатоз печени) - это хроническое заболевание, объединяющее клинико-морфологические изменения в органе у лиц, не употребляющих алкоголь в чрезмерном количестве.
Что касается методов лабораторной диагностики, то показатели биохимического анализа крови у пациентов на стадии стеатоза печени зачастую не превышают границ нормы. Но нормальные показатели трансаминаз не исключают вероятность существования некротически-воспалительных изменений в печени. На стадии стеатогепатита отмечается повышение показателей, характеризующих функциональное состояние печени (АЛТ, ACT, ГГТП, ЩФ, гамма-глобулинов), при этом активность АЛТ и ACT не превышает верхнюю границу нормы более чем в 4-5 раз, а уровень АЛТ доминирует над уровнем ACT. Наличие фиброза характеризуется изменением сывороточных маркеров: гиалуроновой кислоты, проколлагена III типа, N-терминального пептида проколлагена III, ламинина и др. Также отмечается повышение активности ЩФ, ГГТП и билирубина, но не более чем в 2 раза. При трансформации фиброза в цирроз печени наблюдается преобладание ACT над АЛТ и это соотношение составляет менее 2, снижение уровня общего белка, альбумина, холестерина, холинэстеразы и протромбинового индекса, повышение уровня билирубина и тромбоцитопения. Для больных НАЖБП также характерно наличие дислипидемии.
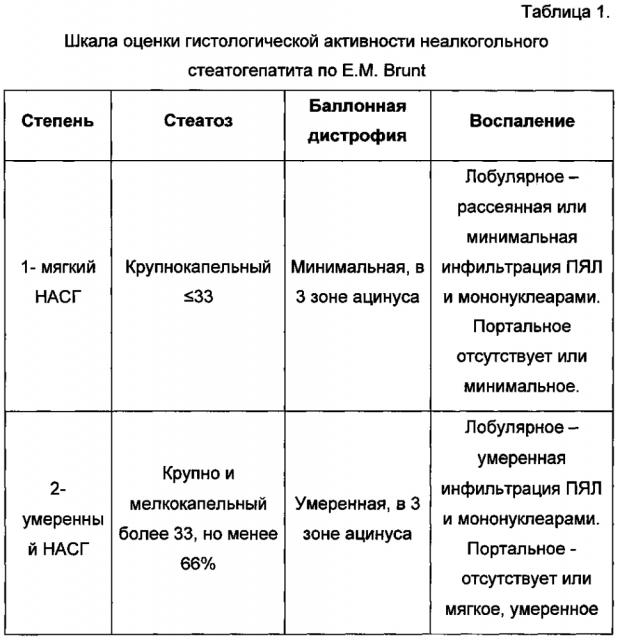
Пункционная биопсия печени является наиболее достоверным диагностическим методом при неалкогольной жировой болезни печени. Исследование биоптатов печени позволяет определить активность воспаления, признаки жировой дистрофии гепатоцитов, стадии фиброза. Этот диагностический метод играет ведущую роль в прогнозе течения заболевания, выборе тактики лечения. С целью оценки биоптатов при стеатогепатите предложено несколько шкал, такие как: Критерии оценки гистологической активности неалкогольного стеатогепатита (по Е.М. Brunt, 1999, 2002) (табл. 1).
На основании данной классификации не так давно была предложена шкала активности неалкогольной жировой болезни печени NAFLD activity score - NAS, которая представляет совокупную оценку морфологических изменений в баллах и включает в себя такие показатели, как лобулярное воспаление (0-2), стеатоз (0-3), баллоную дистрофию гепатоцитов (0-2). Производится суммирование баллов, и полученный результат более 5 указывает на наличие у больного стеатогепатита. Данную шкалу предложено использовать с целью оценки эффективности проводимой терапии, поскольку она позволяет оценить морфологическую картину за сравнительно непродолжительный период времени.
Вопрос о целесообразности выполнения биопсии при НАЖБП до сих пор является нерешенным, т.к. возможные осложнения являются более опасными для здоровья пациента, чем само заболевание. Жировая дистрофия печени при стеатогепатите является процессом динамическим и поэтому трактовка прогноза стеатогепатита затруднена. [О.Н. Минушкин, Лечащий врач 02/2012]. В то же время данный метод обследования имеет ряд ограничений, связанный с его инвазивностью, а также могут возникать серьезные осложнения, например, боль, кровотечение и т.д. Биопсия печени имеет ряд противопоказаний, такие как тромбоцитопения, анемия, билирубинемия, что значительно сужает категорию пациентов, которым возможно ее выполнение. Одним из ограничивающих факторов широкого распространения данного метода диагностики является субъективность оценки морфологических изменений гистологом. В связи с этим биоптат должен соответствовать параметрам, оптимальным для исследования: размер морфологического материала должен быть размером не менее 1,0-2,0 см и включать 4-5 портальных трактов.
В качестве прототипа по наиболее близкой технической сущности нами выбран способ определения степени активности гепатита, заключающийся в определении уровня сывороточных маркеров поврежденной печени, таких как альфа-2-макроглобулин, гаптоглобин, гамма-глутаминтранспептидаза, общий билирубин, аполипопротеин А1, аланинаминотрансфераза. Полученные результаты сравниваются со статистической моделью базы данных, таким образом получают расчетный показатель для данного пациента (Акти-тест) [Thierry Poynard, MD, PhD, Yen Ngo, MD, PhD, Gastroenterol Hepatol (N Y). 2011 Jul; 7 (7): 445-454], позволяющий косвенно судить о прогнозе течения НАЖБП, а также об эффективности проводимой гепатотропной терапии у данной категории больных.
Способ, выбранный нами в качестве прототипа (Акти-тест), имеет высокую степень погрешности, низкий уровень чувствительности и специфичности. Точность выполнения данного теста напрямую зависит от преаналитического этапа исследования и включает в себя математическую погрешность, заложенную при выполнении любого расчетного показателя [Stevenson М, Health Technol Asses, 2012; 16 (4): 1-174. doi: 10.3310/hta16040]. Данный метод обследования не позволяет достоверно судить о прогнозе течения неалкогольной жировой болезни печени на фоне проводимой гепатотропной терапии, т.к. при одинаковом результате Акти-теста наблюдается различное течение заболевания на фоне лечения [Uyar С., Indian J Pathol Microbiol. 2010 Jul-Sep; 53 (3): 470-5. doi: 10.4103/0377-4929.68281]. По собственным данным чувствительность способа прототипа составляет 48%, точность - 52%, а специфичность - 57%.
Вышеописанный метод позволяет судить об эффективности терапии больных неалкогольной жировой болезнью печени лишь ретроспективно, т.к. при одинаковой морфологической картине биоптатов печени или равных показателях «Акти-Теста», на фоне лечения отмечаются разные сроки нормализации показателей цитолиза и холестаза.
Техническим результатом изобретения является повышение точности, чувствительности и специфичности способа прогнозирования эффективности проводимой гепатотропной терапии у больных НАЖБП, что, в свою очередь, сократит время обследования, проводимого с целью подбора медикаментозной терапии.
Технический результат изобретения достигается тем, что у больного НАЖБП выделяют ДНК из лейкоцитов венозной крови с последующим проведением полимеразной цепной реакции (ПЦР) с применением при этом стандартных пар праймеров с последующим определением длины концевых участков хромосом лейкоцитов периферической крови. При полученных значениях данного показателя ниже референсных прогнозируют положительный эффект на проводимую гепатотропную терапию через месяц после ее начала. При референсных значениях показателя концевых участков хромосом прогнозируют положительный эффект на проводимую гепатотропную терапию через три месяца после ее начала. При значениях данного показателя выше референсных прогнозируют отсутствие эффективности на проводимую гепатотропную терапию у больных НАЖБП.
Способ осуществляется следующим образом
Выделяют ДНК из лейкоцитов венозной крови пациента НАЖБП. Проводят ПЦР с применением при этом стандартных пар праймеров ТеI1 ggtttttgagggtgagggtgagggtgagggt и TeI2 tcccgactatccctaccctatccctatcccta.
Анализ длины концевых участков хромосом (теломер) проводят с использованием набора DAKO Telomere PNA Kit/FITC for Flow Cytometry (DAKO, Дания), согласно инструкции. В качестве внешнего контроля используют специальную клеточную линию Т-лимфобластной лейкемии 1301 (НРА Culture Collections, Великобритания), которая характеризуется стабильной длиной теломер (Hultdin, 1998). Данную культуру поддерживают в среде RPMI с добавлением 10% бычьей сыворотки, 2 мМ L-глютамина и пенициллин/стрептомицина 100 мкг/мл (HyClone, США). Клетки исследуемого образца и контрольной линии 1301 выравнивают по количеству после отмывки в PBS с добавлением 0,1% BSA. Одну часть образца и 1301 ресуспендируют в 300 мкл гибридизационного раствора с пептидо-нуклеиновым зондом, меченным флуорохромом FITC и комплементарным теломерной последовательности ДНК, другую - без зонда. Далее проводят денатурацию ДНК при температуре +82°C в течение 10 мин и гибридизацию в течение 12 часов при комнатной температуре в темноте. Затем дважды осуществляют отмывку клеток с инкубацией в отмывочном буфере DAKO при температуре +40°C в течение 10 мин. На следующем этапе клетки ресуспендируют в растворе DAKO для окраски ДНК (буфер, содержащий пропидиум ийодид и РНК-азу А) и выдерживают в течение 30 мин при температуре +37°C в темноте. После выделения ДНК определяют ее концентрацию, выравнивают для всех образцов и определяют длину теломер. В ходе анализа методом ПЦР в реальном времени оценивают количество ДНК с теломерной последовательностью в геноме. Параллельно проводят ПЦР в реальном времени к одноколейному участку венозной ДНК. Отношение количеств теломерной и одноколейной матриц пропорционально длине теломер. Образцы периферической крови хранят при комнатной температуре в течение 24-48 часов. При полученных значениях длины концевых участков хромосом лейкоцитов периферической крови ниже референсных прогнозируют положительный эффект на проводимую гепатотропную терапию через месяц после ее начала. При референсных значениях данного показателя прогнозируют положительный эффект на проводимую гепатотропную терапию через три месяца после ее начала. При значениях длины концевых участков хромосом выше референсных прогнозируют отсутствие эффективности на проводимую гепатотропную терапию у больных неалкогольной жировой болезнью печени.
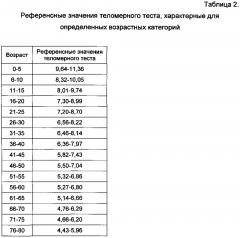
Референсные значения теломерного теста, характерные для определенных возрастных категорий, представленные в таблице 2, получены на основании данных исследования Geraldin Aubert [Collapse of Telomere Homeostasis in Hematopoietic Cells Caused by Heterozygous Mutations in Telomerase Genes, PLoS Genet. 2012 May; 8 (5): e1002696], длины теломер популяции.
Оборудование: проточный цитометр FC500 (Beckman Coulter, США) с программным обеспечением СХР; анализатор жизнеспособности клеток Vi-CELLTM (Beckman Coulter, США); электронные дозаторы на 20 мкл, 100 мкл, 1000 мкл, 5000 мкл и штатив для дозаторов (Biohit, Финляндия); контейнеры для жидких биологических отходов и твердых отходов; таймер; мешалка типа Вортекс; твердотельный термостат Bio RDB-120 (Biosan); микроцентрифуга 500×g. Реактивы: Набор Telomtr PNA Kit\FITC for Flow Cytometry (Dako, Дания) на 20 тестов, состоял из следующих реагентов: Vial 1 - буфер для гибридизации без зонда (Hybridization Solution-Vial1) - флакон на 12 мл, готовый к использованию, содержит 70% формамид; Vial 2 - буфер для гибридизации с зондом Telomtr PNA Kit/FITC (Telomtr PNA Kit/FITC in hybridization solution-Vial 2), флакон на 12 мл, готовый к использованию, содержит 70% формамид; Vial 3 - отмывочный буфер (Wash Solution) флакон на 20 мл, перед использованием требуется 10-кратное разведение в дистиллированной воде. Vial 4 - ресуспензионный буфер для окрашивания ДНК (DNA-staining Solution), флакон на 4 мл, для использования требуется 10-кратное разведение в дистиллированной воде. Содержит пропидиум ийодид и РНКазу А. Реактивы хранят при температуре +2…+8°C.
Причинно-следственная связь между существенными отличительными признаками и достигаемым результатом
Из полученных данных обследования нами установлено, что у пациентов с НАЖБП на стадии стеатогепатита, имеющих теломерный тест ниже референсных значений, нормализация уровня цитолиза и холестаза происходит спустя 1 месяц после начала гепатотропной терапии, заключающейся в приеме препаратов урсодезоксихолевой кислоты, аденометионина, витаминов группы А, Е, эссенциальных фосфолипидов. У пациентов с нормальными показателями длины концевых участков хромосом синдром цитолиза снижается к 3 месяцу проводимой терапии. Пациенты с НАЖБП, имеющие большое количество нуклеотидных пар в теломерах, не отвечают на проводимую терапию к 6 месяцу от начала лечения.
Так, при анализе показателей крови у 58 пациентов с НАЖБП, получающих лечение, в 20% случаев наблюдается полный регресс цитолиза и холестаза в течение первого месяца лечения гепатотропной терапии, заключающейся в приеме препаратов урсодезоксихолевой кислоты, аденометионина, витаминов группы А, Е, эссенциальных фосфолипидов. У 70% пациентов нормализация показателей цитолиза и холестаза наблюдалась к 3 месяцу проводимой гепатотропной терапии. У 10% пациентов с НАЖБП регресс цитолиза и холестаза к 6 месяцу лечения так и не наступил. При исследовании теломерного теста было выявлено уменьшение длины концевых участков хромосом лейкоцитов периферической крови у 12 пациентов, в 40 случаях наблюдалось нормальное значение количества нуклеотидных пар теломер, у 6 пациентов отмечалось увеличение длины концевых участков теломер.
Теломерный тест является наиболее объективным методом исследования, в отличие от микроскопического исследования морфологического материала печени и расчетного метода определения Акти-теста.
Впервые нами выявлена взаимосвязь между длиной нуклеотидных пар и временем нормализации показателей цитолиза. Мы предполагаем, что развивающееся воспаление влечет увеличение количества клеток Купфера в печени (показатель CD-68), инициирует возникновение оксидативного стресса, что, в свою очередь, способствует удлинению концевых участков хромосом, в результате чего отсутствует ответ на проводимую гепатотропную терапию. И, напротив, низкая длина теломер определяется у пациентов с низкой активностью CD-68, что косвенно указывает на минимальное воспаление и отсутствие оксидативного стресса, в результате чего наблюдается ранний ответ на гепатотропную терапию.
Приводим примеры из клинической практики.
Пример 1. Пациент Ш., 38 лет. Диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
Считает себя больным около 4 лет, когда впервые отметил боли в правом подреберье, субиктеричность кожных покровов, при обследовании выявлен синдром цитолиза и холестаза. В ходе диагностики маркеры вирусных гепатитов отрицательны, аутоиммунные показатели без отклонений от нормальных значений.
На основании результатов обследования поставлен диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
Жалобы на тянущие боли в правом подреберье, усиливающиеся при погрешности в диете, употреблении алкоголя. Общая слабость, повышенная утомляемость, поносы.
Объективно: состояние удовлетворительное, кожные покровы обычной окраски и влажности. Язык обложен белым налетом, сосочки выражены. Тоны сердца приглушены, ритмичные. Пульс 76 уд. в мин. АД 130/90 мм рт.ст. Дыхание жесткое, проводится во все отделы, хрипов нет. ЧДД 18 в минуту. Печень +2 см из-под края реберной дуги. При пальпации живот мягкий, умеренно болезненный в правом подреберье.
На основании данных обследования был выставлен диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
По данным лабораторно-инструментального обследования:
Клинический анализ крови:
Биохимический анализ крови:
УЗИ печени: Жировой гепатоз III ст.
Биопсия печени:
Иммуногистохимия
Морфология
Генетическое исследование: Теломерный тест (т.п.н.) 5,55.
У данного пациента наблюдается снижение показателя теломерного теста (референсное значение для этой возрастной категории - 6,36-7,97). Прогнозируют положительный эффект на проводимую гепатотропную терапию через месяц после ее начала. 04.08.2014 г. начато лечение препаратами: урсодезоксихолевой кислотой 1000 мг/сут, витаминами группы А 200000 мЕ/сут, Е 200 мг/сут.
Через 1 месяц от начала терапии отмечается нормализация показателей цитолиза и холестаза, что подтверждает прогноз положительного эффекта на проводимую вышеуказанную гепатотропную терапию через месяц после ее начала.
Пример 2. Пациент В., 42 года. Диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
Жалобы на выраженную слабость, снижение работоспособности, тянущие боли в правом подреберье, тошноту, горечь во рту.
Из анамнеза: считает себя больным в течение 3 лет, когда впервые отметил выраженную слабость, утомляемость, дискомфорт в правом подреберье, тогда же обратился к участковому терапевту, по данным обследования был выявлен синдром цитолиза, холестаза, маркеры вирусных гепатитов отрицательны, аутоиммунная панель печени без отклонений от нормальных значений. В связи с чем пациенту установлен диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
При объективном осмотре: сознание ясное, кожные покровы обычной окраски и влажности, телосложение нормостеническое.
Язык обложен желтым налетом, сосочки выражены. Склеры обычной окраски.
Пульс 72 уд. в мин.
АД 120/80 мм рт.ст.
Тоны сердца приглушены, ритмичные.
Дыхание жесткое, хрипов нет. ЧДД 18 в мин.
Живот при пальпации мягкий, дискомфортный в правом подреберье. Край печени выступает на 3 см из-под края реберной дуги, край печени плотный, ровный, болезненный при пальпации.
Отеков нет.
Клинический анализ крови:
Биохимический анализ крови:
УЗИ печени: Жировой гепатоз III ст.
Биопсия печени: Иммуногистохимия
Морфология
Генетическое исследование: Теломерный тест (т.п.н.) 6,6, то есть в данном клиническом случае отмечается нормальный показатель теломерного теста (референсное значение для этой возрастной категории - 5,82-7,43). Прогнозируют положительный эффект на проводимую гепатотропную терапию через 3 месяца после ее начала. 29.08.2014 г. начато лечение препаратами: урсодезоксихолевой кислотой 1000 мг/сут, витаминами группы А 200000 мЕ/сут, Е 200 мг/сут.
Через 3 месяца от начала терапии отмечается нормализация показателей цитолиза и холестаза, что подтверждает прогноз положительного эффекта на проводимую гепатотропную терапию через 3 месяца после ее начала.
Пример 3. Пациент Э., 39 лет. Диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит, минимальной степени активности.
Жалобы на выраженную слабость, снижение работоспособности, тянущие боли в правом подреберье, тошноту, горечь во рту, незначительную субиктеричность склер.
Из анамнеза: считает себя больным около 3,5 лет, когда впервые отметил дискомфорт в правом подреберье, общую слабость, утомляемость при незначительных физических нагрузках. В связи с чем обратился в гепатологический центр, где был выявлен синдром цитолиза, холестаза, гиперлипидемия. По данным УЗИ определяется гепатомегалия (+2 см), жировой гепатоз. В ходе обследования данных за вирусный, аутоиммунный гепатит не получено. Также данных за болезни накопления не было, на основании полученных результатов пациенту был поставлен диагноз: Неалкогольная жировая болезнь печени. Стеатогепатит минимальной степени активности.
При объективном осмотре: Сознание ясное, кожные покровы обычной окраски и влажности, телосложение гиперстеническое.
Язык обложен белым налетом, сосочки выражены.
Склеры субиктеричные.
Пульс 68 уд. в мин.
АД 130/90 мм рт.ст.
Тоны сердца приглушены, ритмичные.
Дыхание жесткое, хрипов нет. ЧДД 18 в мин.
Живот при пальпации мягкий, дискомфортный в правом подреберье. Край печени выступает на 2 см из-под края реберной дуги, край печени плотный, ровный, болезненный при пальпации.
Отеков нет.
Генетическое исследование: Теломерный тест (т.п.н.) 13,2.
Клинический анализ крови:
Биохимический анализ крови:
УЗИ печени: Жировой гепатоз III ст.
Биопсия печени:
Иммуногистохимия
Морфология
Генетическое исследование: Теломерный тест (т.п.н.) 13,2, то есть у пациента Э. отмечался уровень теломерного теста выше референсного значения (6,36-7,97). Прогнозируют отсутствие эффективности на проводимую гепатотропную терапию у данного пациента. 29.08.15 начато лечение препаратами: урсодезоксихолевой кислотой 1000 мг/сут, витаминами группы А 200000 мЕ/сут, Е 200 мг/сут.
На фоне указанной проводимой гепатотропной терапии нормализация показателей цитолиза и холестаза не наступила через 6 месяцев после начала лечения.
Чувствительность заявляемого способа, составляющая 100%, рассчитана нами по формуле:
ЧС - чувствительность способа;
ИП - истинноположительные результаты;
ЛО - ложноотрицательные результаты.
Чувствительность способа прототипа, составляющая 48%, рассчитана нами по формуле:
ЧП - чувствительность прототипа;
ИП - истинноположительные результаты;
ЛО - ложноотрицательные результаты.
Точность заявляемого способа, составляющая 100%, рассчитана нами по формуле:
ТС - точность способа;
ИП - истинноположительные результаты;
ИО - истинноотрицательные результаты;
ЛП - ложноположительные результаты;
ЛО - ложноотрицательные результаты.
Точность способа прототипа, составляющая 52%, рассчитана нами по формуле:
ТП - точность способа прототипа;
ИП - истинноположительные результаты;
ИО - истинноотрицательные результаты;
ЛП - ложноположительные результаты;
ЛО - ложноотрицательные результаты.
Специфичность заявляемого способа, составляющая 100%, рассчитана нами по формуле:
СС - специфичность способа;
ИО - истинноотрицательные результаты;
ЛП - ложноположительные результаты.
Специфичность способа прототипа, составляющая 57%, рассчитана нами по формуле:
СП - специфичность прототипа;
ИО - истинноотрицательные результаты;
ЛП - ложноположительные результаты.
Таким образом, заявляемый способ повышает точность прогнозирования эффективности приема гепатотропных препаратов у больных с неалкогольной жировой болезнью печени, в сравнении с расчетным методом определения Акти-теста (способ прототип) на 48%, чувствительность - на 52%, а специфичность - на 43%. что, в свою очередь, сокращает время обследования, проводимого с целью подбора медикаментозной терапии.
Способ прогнозирования эффективности проведения гепатотропной терапии у больных неалкогольной жировой болезнью печени (НАЖБП), заключающийся в выделении ДНК из лейкоцитов венозной крови больного НАЖБП с последующим проведением полимеразной цепной реакции с применением при этом стандартных пар праймеров с последующим определением длины концевых участков хромосом лейкоцитов периферической крови, и при полученных значениях данного показателя ниже референсных прогнозируют положительный эффект на проводимую гепатотропную терапию через месяц после ее начала, при референсных значениях показателя концевых участков хромосом прогнозируют положительный эффект на проводимую гепатотропную терапию через три месяца после ее начала, а при значениях данного показателя выше референсных прогнозируют отсутствие эффективности на проводимую гепатотропную терапию у больных неалкогольной жировой болезнью печени.