Способ лечения профессиональной хронической обструктивной болезни легких у работников горнодобывающей и металлургической промышленности
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к физиотерапии, и может быть использовано для лечения профессиональной хронической обструктивной болезни легких у работников горнодобывающей и металлургической промышленности. Для этого утром натощак или через 40-60 мин после еды проводят ультразвуковые ингаляции с использованием 10 мл 1% раствора гидролизата плаценты при температуре раствора 35°С в течение 10 минут. После ингаляций выполняют воздействие ультразвуком от аппарата УЗТ-101 с диаметром излучающей головки 4 см, предварительно нанеся на зоны воздействия гель Пантогель. При этом в положении больного лежа на животе воздействуют на грудную клетку на два паравертебральных поля от уровня Т2-Т8 интенсивностью ультразвука 0,2 Вт/см2. Затем воздействие осуществляют в положении сидя на два боковых поля и два подключичных поля при интенсивности ультразвука 0,4 Вт/см2. Время воздействия составляет по 2 минуты на каждое поле, режим импульсный 2-4 мс. Дополнительно во вторую половину дня отпускают четырехкамерные радоновые ванны температурой 35-36°С с концентрацией радона 40 нКи/л, длительностью 10 минут. Курс лечения составляет 10 ежедневных 10 процедур. Способ обеспечивает ускорение разрешения патологического процесса в лёгочной ткани, профилактику развития осложнений и формирования дальнейшего хронического процесса в лёгких, уменьшение суточного приёма муколитиков и бронхолитиков внутрь и ингаляционно, увеличение срока ремиссии в течение хронического процесса, в том числе за счёт выраженного секретолитического, высокого дренирующего бронхиальное дерево эффекта, нормализации состояния местного иммунитета респираторного тракта. 4 табл., 2 пр.
Реферат
Изобретение относится к медицине, в частности физиотерапии в системе реабилитации больных, с хроническим профессиональным заболеванием легких, в частности, с хронической обструктивной болезнью легких, занятых в горнодобывающей и металлургической промышленности.
В настоящее время хронический бронхит (ХБ) и хроническая обструктивная болезнь легких (ХОБЛ) являются наиболее распространенными хроническими респираторными заболеваниями человека, а патология бронхиального дерева постепенно становится в свою очередь наиболее часто встречающимся видом профессиональных респираторных заболеваний [Милишникова В.В. Критерии диагностики и решение экспертных вопросов при профессиональном бронхите // Медицина труда и промышленная экология, 2004. - №1. - С. 16-21., ERS position paper: work-related respiratory diseases in the EU / T. Sigsgaard et al. // Eur Respir J. - 2010. - No 35. - P. 234-238].
В Российской Федерации профессиональные заболевания бронхиального дерева являются одной из двух основных форм профессиональной респираторной патологии наряду с пневмокониозами.
В настоящее время общепринятым в клинической практике специалистов по медицине труда является деление профессиональной патологии бронхиального дерева на две нозологические формы: occupational (industrial) bronchitis (профессиональный бронхит) и occupational COPD (ХОБЛ профессиональной этиологии) [Милишникова В.В. - Критерии диагностики и решение экспертных вопросов при профессиональном бронхите // Медицина труда и промышленная экология, 2004. - №1. - С. 16-21., Респираторная медицина: руководство в 2 т. / под ред. А.Г. Чучалина. - М.: ГЭОТАР-Медиа, 2007. - Т 2.]. Это представляется логичным и обоснованным вследствие принципиальных различий в течении и исходах заболеваний: если больные хроническим необструктивным бронхитом представляют собой категорию практически никогда не утрачивающих профессиональной пригодности пациентов, то ХОБЛ является болезнью с фатальным исходом. Существенными являются также различия в тактике ведения таких больных: хронический необструктивный бронхит в фазе ремиссии либо не требует медикаментозной поддержки, либо вмешательство врача ограничивается назначением муколитической терапии, в отличие от ХОБЛ, при которой больной нуждается в постоянном лечении бронходилататорами, не гарантирующем ему, впрочем, полного купирования клинических симптомов и замедления прогрессирования болезни.
Однако в том и другом случае имеет место изменение защитных свойств слизистой оболочки респираторного тракта, снижение адаптивных возможностей организма в целом и рецидивирование легочного воспалительного процесса, что требует своевременного комплекса реабилитационных мероприятий для сохранения работоспособности и качества жизни пациентов. Так работники металлургического производства подвергаются воздействию оксидов нагретых металлов. Большинство металлических паров вызывают повреждение слизистой оболочки респираторного тракта посредством окисления липидов. Первоначально имеет место повреждение (альтерация) клеток реснитчатого эпителия дыхательных путей и альвеолоцитов 1-го типа с последующим нарушением поверхностной связи клеток. Это ведет к субэпителиальному повреждению слизистой оболочки дыхательных путей с активацией гладких мышц и парасимпатических нервных окончаний - развитию бронхоспазма. Происходит запуск механизма воспалительной реакции: нейтрофилы и эозинофилы выделяют медиаторы, которые вызывают дальнейшее воспалительное повреждение. При длительном воздействии металлических паров наблюдаются сливные очаговые участки отека слизистой оболочки бронхов с насыщенным накоплением белкового экссудата в полостях альвеол, формированием гиалиновых мембран и десквамацией альвеолоцитов 2-го типа. Регенерация эпителия происходит за счет пролиферации альвеолоцитов 2-го типа и плоскоклеточной метаплазии (бронхиолизация эпителия альвеол) [Пульмонология. - Нац. Руководство. - «ГЭОТАР-Медиа». - 2014 г. - с. 608].
Медицинская реабилитация пульмонологических больных и инвалидов среди работающих в горнодобывающей промышленности крайне сложна. Для рабочих угольных разработок характерно развитие антракоза. Антракоз и другие карбокониозы (силикоз, антракосиликоз, силикосидероз, силикосиликатоз) развиваются обычно медленно, часто наблюдаются явления бронхита. Наиболее опасной является пыль, содержащая свободную двуокись кремния, в частности в виде мелких кристаллов, т.е. частиц кварца. Эта пыль обладает наиболее выраженными фиброгенными свойствами. Подобными, но значительно менее выраженными свойствами обладает пыль, содержащая большинство силикатов; еще ниже (но все же заметна) фиброгенная активность пыли некоторых металлов, в частности бериллия. Металлокогиозы, связанные с вдыханием пыли металлов (алюминия, бария, бериллия и его малорастворимых соединений, железа, марганца, олова, сурьмы, церия (алюминоз, баритоз, бериллиоз, сидероз, манганокониоз, станиоз и др.) обладают выраженным токсическим воздействием на организм в целом, кроме формирования пневмокониоза. При добычи этих полезных ископемых ежегодно экономические потери в связи с выплатой пособий по профзаболеваниям (пылевой бронхит, пневмокониозы) превышают 1800 рублей на одного работающего. Отличительной чертой лиц данного контингента является наличие сочетания соматических заболеваний и необратимых морфологических изменений в органах и тканях. Пыль, попадая из легочных альвеол в лимфатические сосуды и железы, вызывает реактивное воспаление вокруг бронхов, а затем и в межклеточной ткани легкого. В дальнейшем наступают фиброзные изменения, развиваются бронхоэктазы и эмфизема легких. Большое значение имеет не только попадание пыли в легкие, но и задержка ее в них. Чем лучше происходит самоочищение легких от пыли по мукоцилиарному эскалатору, тем меньшее ее количество остается в организме и тем меньше риск возникновения пневмокониоза. Начальный этап развития любого пневмокониоза заключается в образовании пылевого депо вследствие того, что количество пыли, задерживающейся в легких при дыхании, превышает количество пылевых частиц, удаляемых из них. В среднем продолжительность периода от начала воздействия пыли до развития заболевания составляет 10-15 лет. Именно эти годы являются самыми интенсифицированными у подземных рабочих, состояние организма которых имеет еще достаточно высокие адаптационные резервы, а медицинские мероприятия помогут сохранить физиологический путь вывода пылевых частиц из бронхиального дерева и предохранить легочную ткань от патологических изменений (Леонтьева Е.Л., Ханин А.Л. Комплексное лечение больных пылевыми поражениями легких с применением пролонгированного бронхолитика тиотропия бромида. - В журнале Медицина в Кузбассе «Восстановительное лечение пострадавших от производственных и профессиональных заболеваний на санаторном этапе. - спецвыпуск №5, 2006 г., с. 72-74; Филимонов С.Н., Горбатовский Я.А., Станкевич Н.Г., Батарина Н.В., Федосеева Н.В., Горячева О.В. Оценка значимости некоторых факторов риска для профилактики ИБС у шахтеров с пылевой патологией легких. - В журнале Медицина в Кузбассе «Восстановительное лечение пострадавших от производственных и профессиональных заболеваний на санаторном этапе. - спецвыпуск №5, 2006 г., с. 115-117). Актуальность проблемы очевидна и требует поиска своевременных методик профилактики развития легочной недостаточности на фоне формирования пневмосклероза.
Несмотря на патогенетическую обоснованность и достаточно высокую эффективность существующих методов восстановительной терапии, данные о результатах лечения больных с профессиональными бронхолегочными заболеваниями свидетельствуют о том, что положительный эффект от их применения достигается у 50-60% больных. Для повышения эффективности лечения необходим комплексный подход к решению этой сложной и социально значимой проблемы, а также поиск новых перспективных и относительно безопасных факторов, к числу которых относятся физиотерапевтические методы. Восстановительное лечение в данном случае направлено на увеличение функциональных резервов, компенсацию нарушенных функций эпителиального барьера слизистой оболочки респираторного тракта на всем протяжении, вторичную профилактику заболеваний органов дыхания и их осложнений, восстановление сниженных трудовых функций и возвращение дееспособности (Величковский Б.Т. - Молекулярные и клеточные основы экологической пульмонологии. - в ж. Пульмонология - 2000. - №2. - с. 10-18).
Таким образом, поиск методов реабилитации больных с профессиональными заболеваниями органов дыхания на сегодняшний день не потерял актуальности и требует новых подходов к разработке медицинских технологий у данной группы больных.
Патогенетически обосновано применение при рецидивирующей и хронической патологии верхних и нижних дыхательных путей метода аэрозоль терапии (Середа В.П., Пономаренко Г.Н., Свистов А.С. - Ингаляционная терапия хронических обструктивных болезней легких. - Санкт-Петербург. - 2004. - с. 6-8). Медицинская практика располагает рядом препаратов, полученных из природного сырья, которые сохраняют все нативные свойства. Мерцательный эпителий, выстилающий дыхательные пути, совершает около 900 колебательных движений в минуту, "выметая" из легких огромное число частиц, попадающих туда. Под влиянием ионов аэрозоли колебательные движения мерцательного эпителия ускоряются, восстанавливается реснитчатый аппарат. Кроме этого, попав в дыхательные органы человека, аэрозольные частицы вызывают раздражение нервных окончаний в легких, частично проникают через стенки легочных альвеол в кровь и скопления иммунокомпетентных клеток в близлежащих лимфатических узлах, таким образом, оказывают действие на весь организм. Этим объясняется лечебный эффект воздействия аэрозольных ионов биостимулирующего характера при профессиональных пневмокониозах (Орлов А.В., Гембицкая Т.Е. Бронхиальный секрет: образование, выведение, изменения под влиянием лекарств. - Аллергология. - 1999. - №4. - с. 37-42). Очевидно преимущество нативных аэрозольных смесей, которые имеют выраженный иммунокоррегирующий эффект на клеточный иммунитет слизистой респираторного тракта. Однако при наличии воспалительного очага в бронхиальном дереве, недостаточно только одного воздействия на местные механизмы неспецифической резистентности. Необходимо более глубокое стимулирующее влияние на очаг поражения и обменные процессы в целом.
По клинико-экспериментальным данным ультразвук обладает рядом преимуществ перед другими факторами в лечении бронхолегочной патологии. Так механический фактор ультразвуковой волны проявляется в вибрационном "микромассаже" тканей на клеточном и субклеточном уровнях. При этом происходит повышение проницаемости клеточных мембран, гистогематических барьеров, разрыв слабых межмолекулярных связей, уменьшение вязкости цитозоля (тиксотропный эффект), изменение микроциркуляции и коллагеновой структуры тканей, ее разрыхление, повышение функциональной активности клеток крови. Ультразвуковые волны способны вызывать разжижение коллоидов. Что важно для бронхолитического эффекта у больных с вязкой мокротой.
Известны способы физиотерапевтического лечения профессиональных заболеваний органов дыхания в начальных стадиях болезни, когда явления пневмосклероза отсутствуют или слабо выражены, методами аэрозольтерапии и высокочастотным фактором: ЭП УВЧ-терапию на область грудной клетки. Аэрозольтерапия способствует бронхолитическому эффекту, а высокочастотная терапия способствует выведению депонированной пыли из лимфатических узлов (И.Н. Сосин, Л.Д. Тондий и другие. - Клиническая физиотерапия. - Киiв. - «Здоров'я». - 1996. - с. 596-597).
Однако данные методы оказываются эффективными только в начальной стадии заболевания, имеют противопоказания к применению в случаях с сопутствующей патологией, эффект от применения сохраняется всего до 2 месяцев.
Известен способ лечения профессиональных заболеваний бронхолегочного дерева методом физиотерапии, путем воздействия ультразвуком полями на грудную клетку (по Алферовой). Метод заключается в том, что в положении больного лежа на животе сначала воздействуют на 2 паравертебральных поля от уровня Т2-Т8, затем в положении сидя на 2 боковых поля и 2 подключичных от аппарата УЗТ-101, диаметром излучающей головки 4 см. Интенсивность ультразвука 0,2-0,4 Вт/см2. Время воздействия по 2 минуты на поле. Процедуры проводят ежедневно, курс 12-15 процедур. При обострении воспалительных явлений в легких дополнительно проводят ингаляции ферментов (трипсина). Данный метод вызывает положительное влияние на процессы в легочной ткани, вегетативную регуляцию, а также благоприятное влияние на иммунитет и репаративную активность за счет кавитационного («клеточного массажа») компонента лечебного механизма действия ультразвука. При этом в тканях, богатых водой (кровь, лимфа, мышечная ткань), происходит усиление диффузных процессов, скорость биохимических реакций, что вызывает возникновение температурных градиентов. Аэрозольтерапия трипсина позволяет значительно снизить вязкость мокроты и эффективнее эвакуировать ее из бронхиального дерева. (М.Г. Воробьев, Г.Н. Пономаренко. - Практическое пособие по электромагнитотерапии. - «Гиппократ». - 2002. - с. 177-185).
Однако данный метод имеет недостатки:
- оказывается эффективным только у 45% больных, имеющих давность заболевания свыше 5 лет;
- противорецидивный эффект непродолжителен (до 3-4 недель);
- сохраняются вегетативные нарушения без стойкой положительной динамики сразу после окончания курса лечения;
- терапевтический эффект достигается только при дыхательной недостаточности 0-1 степени выраженности;
- в настоящее время недопустимо проведение ингаляций трипсина и аналогичных ферментов при ХОБЛ, из-за возможности повреждения тканевых элементов бронхов.
Наиболее близким является способ лечения хронической обструктивной болезни легких в форме пылевых бронхитов у работников угольной промышленности, включающий проведение ультразвуковых ингаляций с использованием 10 мл 1% раствора гидролизата плаценты, при температуре раствора 35°C в течение 10 мин, утром натощак или через 40-60 мин после еды. После этого выполняют сканирующую лазеротерапию инфракрасным лазерным излучением по соответствующим полям. (Патент РФ 2348438, МПК A61N 5/067, A61N 7/00, А61М 15/00, А61К 35/50, А61Р 11/00, опубл. 10.03.2009, Бюл. №7.)
Однако данный способ имеет недостатки:
- Эффект имеет место только у пациентов с антракозом;
- У пациентов с длительностью пневмокониоза свыше 10 лет эффективность составляет 58%;
- Иммунокоррекция сохраняется не более 3 месяцев.
ЗАДАЧА ИЗОБРЕТЕНИЯ
Повышение эффективности лечения хронической обструктивной болезни легких у рабочих горнодобывающей и металлургической промышленности с различной степенью выраженности патологического процесса, за счет восстановления клеточной защиты эпителиального барьера слизистой оболочки дыхательного тракта, уменьшения деструкции клеточного эпителия, повышения местного иммунитета, предупреждения дальнейшего развития фиброзных изменений легочной ткани за счет местного и общего повышения иммунитета.
Поставленная задача достигается тем, что проводят ультразвуковые ингаляции с использованием 10 мл 1% раствора гидролизата плаценты, при температуре раствора 35°C в течение 10 мин. Ингаляции осуществляют утром натощак или через 40-60 мин после еды. После ингаляции выполняют воздействие ультразвуком, предварительно нанеся на зоны воздействия гель Пантогель, в положении больного лежа на животе на грудную клетку на два паравертебральных поля от уровня Т2-Т8, интенсивностью ультразвука 0,2 Вт/см2, затем в положении сидя на два боковых поля и два подключичных поля при интенсивности ультразвука 0,4 Вт/ см2, время воздействия по 2 мин на каждое поле, режим импульсный 2-4 мс от аппарата УЗТ-101, с диаметром излучающей головки 4 см. Дополнительно во вторую половину дня отпускают четырехкамерные радоновые ванны температурой 35-36°C с концентрацией радона 40 нКи/л длительностью 10 мин. Все процедуры проводят ежедневно, на курс 10 процедур.
НОВИЗНА ИЗОБРЕТЕНИЯ
- Впервые предложено комплексное лечение больных с профессиональной патологией бронхолегочного дерева у работников горнодобывающей и металлургической промышленности с помощью ультразвуковой ингаляции препарата 1% раствора гидролизата плаценты и дополнительного воздействия методом ультрафонофореза полями на грудную клетку в двух положениях. Предварительно наносят на зоны воздействия гель Пантогель.
- Дополнительно во вторую половину дня отпускаются четырехкамерные радоновые ванны температурой 35-36°C с концентрацией радона 40 нКи/л длительностью 10 мин.
- Все процедуры проводят ежедневно, на курс 10 процедур.
Совокупность признаков предлагаемого изобретения позволяет получить новый технический результат, заключающийся в ускорении разрешения патологического процесса в легочной ткани, способствующей профилактике развития осложнений и формированию дальнейшего хронического процесса в легком, в том числе за счет выраженного секретолитического эффекта, высокого дренирующего бронхиальное дерево эффекта, нормализации состояния местного иммунитета слизистой оболочки респираторного тракта.
Критерием выбора аэрозоли 1% раствора гидролизата плаценты явилась патогенетическая обоснованность метода воздействия на слизистую оболочку респираторного тракта при хронических воспалительных заболеваниях органов дыхания ингаляций препаратов противовоспалительного, стимулирующего, иммуномодулирующего характера. Препарат «Гидролизат плаценты», получен из плаценты домашнего скота, разработан коллективом создателей и ученых на базе производственного ООО «Компания Ялма» с последующим лабораторным и клиническим испытанием в центре пластической хирургии и косметологии МЗ России (аттестат № ГСЭН. Ru. ЦОА. 158 Государственный реестр № РОСС RU. 0001.510346. Протокол №46 от 19.09.2003. Сопроводительное письмо от 26.08.2003 г. сан.эпид.закл. №77.99.03.915.Д005721.10.01. от 01.10.2001 г. Заключение института пластической хирургии и косметологии МЗ России от 19.09.2003). Препарат содержит высокоактивные пептиды, аминокислоты, мукополисахариды, гиалуроновую и нуклеиновые кислоты, микроэлементы. Перечисленные компоненты обеспечивают мощное антиоксидантное действие, стимулирующее не только процессы местного иммуногенеза, регенерации и фагоцитоза, но и тонизирующее центральную нервную систему, улучшающее работу сердечной мышцы. (Рекомендации по применению оздоровительной продукции. - под редакцией Дериглазовой Н.А. - Компания «Ялма». - Москва. - 2006. - 39 с, Козырева Л.Г. «Эффективное применение плацентарных препаратов», - Ангарск, - 2005 г.). Попадание частиц аэрозоли гидролизата плаценты в кровяное русло и региональные лимфатические железы оказывает значительный иммуномодулирующий эффект не только на местный неспецифический защитный эпителиальный барьер, но и на системный иммунитет в целом.
Критерием выбора ультразвукового воздействия на грудную клетку стали свойства фактора. Механический компонент ультразвуковой волны способствует повышению температуры под излучающей головкой, что приводит к изменению активности ферментов, скорости биохимических реакций, диффузионных процессов и улучшению микроциркуляции. Нагревание таких фиброзных тканей как сухожилия и рубцовая ткань, вызывает временное увеличение их растяжимости и повышению функциональной активности, за счет преимущественного нагревания коллагеновых структур. Преимущество УЗ по сравнению с многими физическими факторами состоит в том, что он оказывает глубокопроникающее тепловое воздействие (до 6-9 см) при отсутствии активно поглощающих тканей на пути потока У3-энергии. Среднетепловые интенсивности УЗ (0,2-0.4 Вт/см2) снимают мышечный спазм и устраняют болевые ощущения. Эти же дозировки УЗ способствуют увеличению скорости проведения возбуждения по волокнам двигательных и чувствующих нервов. Воздействие на болевые рецепторы приводит к подавлению ноцицептивных реакций, отсюда и болеутоляющий эффект УЗТ. Ультразвук является своеобразным катализатором. Его воздействие приводит к образованию свободных радикалов и биологически активных веществ, стимуляции окислительно-восстановительных процессов и ферментативной активности. Ультразвуковые микропотоки способны снизить энергетические барьеры реакций из-за большей вероятности столкновения субстрата и активного центра фермента. Важным проявлением озвучивания можно считать увеличение активности ионов, гормонов и других соединений вследствие перехода их в свободное состояние. В результате восстанавливается функциональность клеток тканей, подвергшихся действию ультразвука. При этом, как правило, усиливается свободное окисление в дыхательной цепи митохондрий и повышается оксигенация клеток и тканей. В то же время усиление перекисного окисления липидов (ПОЛ) в мембранах клеток на фоне повышенной оксигенации способствует компенсаторной активации антиоксидантных систем. От соотношения антиоксидантной активности и уровня ПОЛ зависят степень проницаемости мембран. В результате предупреждается развитие фиброзной ткани в легком, сохраняется функциональная активность клеток слизистой оболочки респираторного тракта. Импульсный режим воздействия на паравертебральные зоны обусловлен тем, что он, как более щадящий, используется для фонофореза в уязвимых сегментарных зонах, при выраженных вегетативных и сосудистых проявлениях на фоне профессиональных заболеваний органов дыхания. [Милишникова В.В. - Критерии диагностики и решение экспертных вопросов при профессиональном бронхите // Медицина труда и промышленная экология, 2004. - №1. - С. 16-21., Респираторная медицина: руководство в 2 т. / под ред. А.Г. Чучалина. - М.: ГЭОТАР-Медиа, 2007. - Т 2., Пульмонология. - Нац. Руководство. - «ГЭОТАР-Медиа». - 2014 г. - с. 608].
Процедуры отпускались от аппарата ультразвуковой терапии, вырабатывающего механические колебания частотой 0,88 МГц в исполнении соответствия техническим условиям ТУ 92-0482101.012-90, 1992 года выпуска, №1129, г. Малоярославец.
Критерием выбора препарата гель Пантогель стали свойства компонентов состава в целом. Группой компаний Неопант были разработаны гелевые формы пантогематогена, содержащие дегидратированную кровь Алтайского марала и различные фито-, апи- и витаминные добавки. В результате был получен выраженный биостимулирующий эффект, который проявляется в миорелаксирующем действии и стимулирует разрыхление соединительной ткани [регистрационное удостоверение МЗ РФ NP N00051/01-200 от 12.10.2000 г., ФСП 42-0148-0391-00), представляет собой концентрат, полученный из натурального природного сырья - крови алтайского марала (Cervus elaphus sibiricus), взятой из крупных сосудов головы в период резки пантов. В соответствии с данными НИИ Фармакологии ТНЦ СО РАМН, ГНЦ РФ-ИМБП, НГМА МЗ РФ, Антидопингового Центра РФ от 08.03.2000 г., ГУ НИИКИ СО РАМН г. Новосибирска, ТНИИКиФ ФМВА России, 2010-2012 гг.]. Пантовый гель кроме обезболивающего, антивоспалительного и восстанавливающего действия усиливает локальное кровообращение и оказывает выраженный противоотечный эффект. Пантогель содержит пантогематоген, карбопол и усилители трансдермальной проницаемости, а также антикоагулянты, ментол, экстракт календулы, пчелиный яд, никотиновую кислоту. Природно сбалансированный мультикомпонентный комплекс обладает множественными биологическими эффектами. При наружном применении в зоне воздействия стимулирует микроциркуляцию, лимфодренаж, уменьшает тканевую гипоксию, стимулирует обменные и репаративные процессы, обладает антиоксидантными, антивоспалительными и противоотечными свойствами, стимулирует тканевую детоксикацию, нормализует тонус, улучшает питание и восстанавливает работоспособность мышц, оказывает рассасывающее и ранозаживляющее действие. Содержит факторы, стимулирующие рост и улучшающие строение соединительной ткани, регенерацию (восстановление) хряща, укрепление нервного волокна, стимулирует работу симпатического отдела нервной системы, что повышает адаптационные возможности организма в целом. Компоненты, составляющие гель Пантогель, стимулируют активность клеточных структур местного и системного иммунитета, что является ведущим фактором в режиме восстановления функции эпителиального барьера слизистой респираторного тракта и его защитных свойств [ГУ НИИКИ СО РАМН - «Заключение по исследованию и клинической апробации препаратов серии «Пантогель», 2012 г. 25 с.].
Критерием выбора радоновых вод стали свойства природных источников альфа излучений. Они улучшают восстановление нервных волокон и уменьшают воспалительный процесс, влияют на функцию желез внутренней секреции (в частности, на щитовидную железу), на белковый обмен. Излучение радона действует во время радоновых ванн на нервные окончания, заложенные в коже человека. Продукты распада радона - активный налет - откладываются на погруженное в воду тело. Из-за небольшой скорости диффузии в кожу радон постепенно накапливается в ней, образуя активный налет, частично проникает в кровеносные сосуды и переносится с кровью к внутренним органам. Количество проникшего в организм радона тем больше, чем длительнее время приема ванны, чем больше концентрация радона в воде, чем ниже температура воды. Проникший в тело радон выделяется через легкие, почки и потовые железы. В результате естественные радоновые ванны обладают выраженным седативным и болеутоляющим действием, улучшают деятельность сердца, нормализуют артериальное давление. Под влиянием радоновых ванн ускоряются процессы заживления и рассасывания в нервных волокнах, мышечной и костной ткани, происходит разрыхление соединительнотканных элементов [И.М. Овчинников, В.В. Иванов, Л.А. Яроцкий, Н.И. Толстихин, - Формирование радоновых вод в процессе испарительного их концентрирования, - Боголюбов В.Н., Пономаренко Г.Н. - Общая физиотерапия - учебник, М.: Гэотар-Медиа, 278 с. Красноярск, - 2003 г, - 178 с., http://profbeckman.narod.ru/MED10.html].
Методика отпуска радоновых вод в виде четырехкамерных ванн выбрана с целью уменьшения нагрузки на систему кровообращения, так как у больных с хронической патологией легких имеет место нагрузка на малый круг кровообращения, что зачастую препятствует бальнеотерапии в целом. Для пациентов с тяжелой сопутствующей сердечно-сосудистой патологией (перенесенные инфаркты миокарда, при ФКI-II) также применяются четырехкамерные ванны. То есть вместо полного погружения в радон погружаются только руки и ноги. При этом достигается очень хороший положительный эффект для сердечно-сосудистой системы, а нежелательный общий эффект, такой как повышение артериального давления, нарушения ритма сердечных сокращений полностью устраняется.
Для применения использовались радоновые воды природного источника, приуроченного к глубоким зонам дробления осадочно-метаморфических отложений и интрузивных образований. Воды безнапорные, пресные. Их температура около четырех градусов. По составу они гидрокарбонатно-сульфатные, кальциевые, минерализация не превышает 0,7 граммов солей на литр воды, реакция среды нейтральная. Залегают они на глубине более 80 метров, а основной приток по скважине наблюдается еще ниже - в интервале от 150 до 180 метров. Концентрация радона до 200 нКи/л (1,5-7,5 кБк/л, средняя концентрация 154 нКи/л). Для отпуска процедуры в камерные ванны емкостью 20 л (для рук) и 40 л (для ног) наливали горячую воду температурой 40°C, а затем доливали воду из скважины температурой 4°C, смешивая таким образом и доводя до нужной температуры в 35-36°C и концентрации радона 40 нКи/л (в соотношении пропорций 1/5). После чего отпускали процедуру длительностью 10 мин.
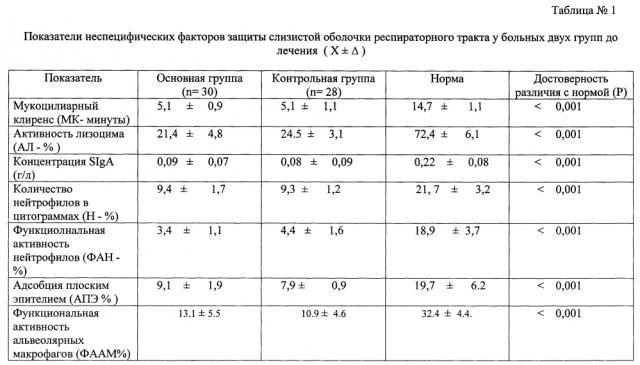
Для сравнения представлены аналогичные показатели основной и контрольной групп. В основную группу вошли 30 пациентов, работников горнодобывающей и металлургической промышленности с профессиональными хроническими обструктивными бронхитами среднетяжелой степени тяжести, получавших лечение по заявляемому способу. В контрольную группу вошли 28 больных, с профессиональными хроническими обструктивными бронхитами средней степени тяжести, получавших лечение согласно прототипа. Как видно из таблиц №1, №2, №3, №4 функциональное состояние органов дыхания и слизистой оболочки респираторного тракта в частности, показателей местного иммунитета значительно улучшаются под действием аэрозольтерапии 1% раствора гидролизата плаценты и последующего воздействия полями с помощью ультрафонофореза Пантогеля в сочетании с четырехкамерными ваннами в один день у больных заболеваниями легких; а также улучшается бронхиальная проходимость для воздушной струи, что доказывает высокий иммунокорригирующий эффект предлагаемого способа.
Применение воздействия ингаляций 1% раствора гидролизата плаценты и последующего воздействия полями с помощью ултрафонофреза Пантогеля в сочетании с четырехкамерными ваннами в один день у больных с хронической обструктивной болезнью легких позволило получить новый результат:
- исчезновение кашля к 5 процедуре и нормализации частоты дыхания, о чем можно судить по клиническому течению за период наблюдения (таблица №3) по сравнению с контролем, где кашель исчезал только к 8-9 процедуре (Р<0,001);
- санируется мокрота через 3 процедуры со слизисто-гнойного вязкого характера до слизистого умеренной вязкости характера, в отличии от контрольной группы, у которой признаки воспаления купировались только к 14 дню от начала лечения (количество нейтрофилов в мазках-цитограммах после лечения в основной группе достигала нормы: 19,1±1,7% против 30,3±1,7% в контроле Р<0,01 таблица №2);
- стимулируется нейрогуморальный механизм выработки экзосекретов, способствующих разжижающему эффекту мокроты (после лечения количество белка в мокроте составляет в 2,3 раза ниже по сравнению с прототипом Р<0,01: количество общего белка в назальном секрете после лечения в основной группе составило 1,7 мг/мл (при норме 1,22±0,09 мг/мл Р>0,5); а концентрация общего белка в мокроте 2,3 мг/мл (при норме 1,77±0,15 мг/мл Р>0,5). Соответственно при аналогичных показателях у больных контрольной группы эти данные составили: 3,7 мг/мл и 4,3 мг/мл Р<0,001 таблицы №1 и №2);
- повышается дренажная функция слизистой оболочки респираторного тракта по сравнению с прототипом (после лечения у больных основной группы мукоцилиарный клиренс составляет 17,8 минут против 34,6 минут в прототипе Р<0,01 при норме 14,7±1.1 минут таблицы №1 и №2);
- стимулируется регенераторная функция целостности эпителиального барьера слизистой оболочки респираторного тракта (после лечения в основной группе тип клеточной деструкции цитограмм определялся как II в то время как в контрольной группе как III-IV тип (Р<0,01 таблицы №1 и №2);
- нормализуется функциональная активность плоского эпителия (АПЭ) и нейтрофилов (ФАН), альвеолярных макрофагов (ФААМ) (после лечения в основной группе эти показатели составили: АПЭ 18,4±1,7; ФАН - 17,7±1,2; ФААМ - 25,3±1,4 против аналогичных показателей контрольной группы: АПЭ 10,4±1,1; ФАН - 11,7±1,6; ФААМ - 15,3±1,9 Р<0,01 таблицы №1 и №2);
- повышается секреторная активность факторов неспецифической защиты слизистой оболочки респираторного тракта (так активность лизоцима назального секрета (АЛ) и концентрация секреторного иммуноглобулина А (SIgA) в основной группе после лечения практически нормализовались, в то время как в контроле достоверного повышения показателей не определялось: АЛ - стала 59,1±1,1%, а концентрация SIgA 0,18 г/л против 25,3% и 0,11 г/л соответственно в прототипе Р<0,01 таблицы №1 и №2);
- увеличивается объем форсированного выдоха и жизненная емкость легких с улучшением показателя форсированной жизненной емкости легких у больных основной группы, что говорит об улучшении эластичности легочной ткани с повышением ее функции для участия в акте дыхания, по сравнению с показателями контрольной группы (таблица №4, Р<0,01);
- значительно увеличивается срок межрецидивного периода: до 7-8 месяцев, что более, чем в 7 раз больше по сравнению с прототипом (Р<0,01);
- уменьшается количества ингаляций муколитиков и бронхолитиков в сутки (1 раз в 1-2 суток, а не 2 раза в сутки по сравнению с прототипом Р<0,01).
Способ осуществляется следующим образом.
Воздействуют физиотерапевтическим фактором 1% раствора гидролизата плаценты в виде аэрозоли от аппаратов ультразвуковой ингаляционной терапии. Ингаляции осуществляют утром натощак или через 40-60 минут после еды через ингаляционную трубку, при отсутствии сопутствующей патологии полости носа. В случаях проявлений хронических процессов в придаточных пазухах (этмоидит, гайморит) для ингаляций используют маску. Раствор перед процедурой подогревают (если аппарат без подогрева) до 35°C. На одну процедуру отпускается 10 мл раствора, который больной вдыхает в течение 10 минут. Процедура проводится ежедневно, курс состоит из 10 процедур. Сразу после ингаляции дополнительно отпускается процедура ультрафонофореза полями на грудную клетку. На зоны воздействия предварительно наносят Пантогель. В положении больного лежа на животе на грудную клетку на два паравертебральных поля от уровня Т2-T8, интенсивность ультразвука 0,2 Вт/см2, затем в положении сидя на два боковых поля и два подключичных поля от аппарата УЗТ-101, диаметром излучающей головки 4 см. Интенсивность ультразвука 0,4 Вт/см2. Время воздействия по 2 минуты на каждое поле. Режим импульсный 2-4 мс. Процедуры проводят ежедневно, курс 10 процедур. Дополнительно во вторую половину дня отпускаются четырехкамерные радоновые ванны температурой 35-36°C с концентрацией радона 40 нКи/л длительностью 10 мин. Процедуры проводят ежедневно 10 раз.
Под наблюдением находились 30 человек в возрасте от 50 до 67 лет, мужчины, занятые в горнодобывающей (добыча силикатов, алюминия, бария, бериллия и его малорастворимых соединений, железа, марганца), и металлургической промышленности (производство алюминия, цинка, свинца, хрома, марганца и т.д.). Все больные поступили на курс восстановительной терапии по поводу обострения профессионального хронического обструктивного бронхита. Все пациенты имели стаж работы в промышленности выше 10 лет. Всем больным проводились до и после лечения исследования местного иммунитета слизистой оболочки носа и мокроты: концентрация секреторного иммуноглобулина A (SIgA) и активность лизоцима (АЛ), а также подсчет цитограмм мазков-отпечатков назального секрета и мокроты с определением клеточного состава (цилиндрические эпителиальные (ЦЭ) и плоскоэпителиальные (ПЭ) клетки, альвеолярные макрофаги (AM), нейтрофилы (Н) и их функциональная активность: ФАН, ФААМ и степенью их деструкции (ДЦД тип цитограмм). Проводилась спирометрия с определением объемных и скоростных показателей: ФЖЕЛ, ОФВ1, ОФВ1/ФЖЕЛ.
Для сравнения представлены аналогичные показатели 28 больных контрольной группы, получавших лечение согласно прототипа.
Лабораторные исследования до лечения выявляли выраженный дефект факторов местного иммунитета у больных двух групп (таблица №1). Так значительный дефицит секреторного IgA (р<0,01) в назальном секрете сопровождался высокими деструктивными процессами клеток всех типов (цилиндрический и плоский эпителий, нейтрофилы). Дифференцированная цитограмма деструкции цилиндрического эпителия (ДДДЦЭ), дифференцированная цитограмма деструкции плоского эпителия (ДДДПЭ), дифференцированная цитограмма деструкции нейтрофилов (ДДДН) соответствовали III-IV типу (норма I-II тип), что способствовало низкой функциональной активности эпителиальных клеток. Так адсорбция плоского эпителия (АПЭ) и функциональная активность нейтрофилов (ФАН) были снижены в 3-5 раз по сравнению с нормой (таблица №1). Приведенные данные достоверно указывают на выраженные нарушения защитной барьерной функции слизистой оболочки респираторного тракта на всем протяжении у больных с пневмокониозами. После проведенного курса реабилитации в двух группах отмечена положительная динамика (таблица №2). В назальном секрете у всех больных определяются положительные изменения с уменьшением деструктивных клеточных процессов и улучшением функциональной активности клеток цилиндрического эпителия (ЦЭ) и нейтрофилов (Н). В то