Способ диагностики ларингологических осложнений после операции на щитовидной железе
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ларингологии, и может быть использовано для диагностики ларингологических осложнений после проведения операций на щитовидной железе. Осуществляют поперечное ультразвуковое сканирование гортани до и после оперативного вмешательства. Датчик располагают выше перешейка щитовидной железы в проекции крикотиреоидной связки. На полученном изображении через центр гортани проводят линию - перпендикуляр. От этой линии проводят прямые по наружной поверхности голосовых складок. Фиксируют на экране расстояние от линии - перпендикуляра до окончания голосовых складок в момент их схождения l1 и l2. Определяют разницу между величинами данного параметра ΔL=l1-l2. Сопоставляют полученный параметр до операции (ΔLд) и после операции (ΔLп) и при наличии изменений параметра более чем на 10% диагностируют нарушение работы голосовых складок. Способ позволяет повысить эффективность выявления нарушений работы голосовых складок, снизить количество прямых ларингоскопий. 1 з.п. ф-лы, 8 ил., 1 табл., 4 пр.
Реферат
Изобретение относится к области медицины, а именно к способам исследования состояния голосовых складок, а именно фиксации ларингологических осложнений после проведения операций на щитовидной железе, в частности, после резекции опухолей щитовидной и паращитовидных желез.
В последнее время наблюдается неуклонный рост количества оперативных вмешательств на щитовидной железе и околощитовидных железах. При этом вопрос частоты возникновения осложнений со стороны функции гортани остается актуальным. По некоторым данным частота возникновения парезов голосовых складок при оперативных вмешательствах достигает 18%.
При операциях на щитовидной железе одним из наиболее важных этапов является визуализация и сохранение возвратных гортанных нервов (ВГН), так как травма или пересечение нерва приводит к изменению голоса и снижению качества жизни. Контроль работы голосовых связок важно проводить как до и, что более важно, в кратчайшие сроки после операции, так как при выявлении нарушения функции последних, пациента необходимо срочно направлять на лечение к специалисту. В частности, нередки ситуации, когда в дооперационном периоде у пациента имеется парез одной из двух голосовых складок. В такой ситуации есть риск возникновения пареза оставшейся голосовой складки и как результат вероятность развития стридора и постановки трахеостомы [Shaha A., R. Routine laryngoscopy in thyroid surgery: a valuable adjunct. Surgery 2007; 142:865-6].
В настоящее время контроль осуществляют, как правило, методами визуализации, в частности, с использованием либо прямой, либо непрямой ларингоскопии. Сложность методов визуализации заключается в том, что продольная ось гортани расположена под прямым углом к оси полости рта, из-за чего гортань не может быть осмотрена обычным путем. Осмотр гортани может быть произведен либо с помощью гортанного зеркала (непрямая ларингоскопия), при использовании которого ларингоскопическая картина зеркальна, либо при помощи специальных директоскопов, предназначенных для прямой ларингоскопии.
Суть непрямой ларингоскопии заключается в следующем [http://ilive.com.ua/health/procedures/obsledovanie-organizma/12673-laringoskopiya]. Врач правой рукой берет рукоятку с укрепленным в ней зеркалом, как писчее перо, так, чтобы зеркальная поверхность была направлена под углом вниз. Обследуемый широко раскрывает рот и максимально высовывает язык. Врач I и III пальцами левой кисти захватывает обернутый в марлевую салфетку язык и удерживает его в высунутом состоянии, в это же время II пальцем этой же кисти приподнимает верхнюю губу для лучшего обзора зевной области, направляет луч света в полость рта и вводит в нее подогретое зеркало. Тыльной поверхностью зеркало прижимает к мягкому небу, отодвигая его кзади и кверху. Во избежание отражения язычка мягкого неба в зеркале, что является помехой для обозрения гортани, его необходимо полностью прикрыть зеркалом. В момент введения зеркала в полость рта не следует касаться корня языка и задней стенки глотки, чтобы не вызвать глоточного рефлекса. Шток и рукоятка зеркала опираются на левый угол рта, а поверхность его должна быть ориентирована так, чтобы она образовала с осью полости рта угол 45°. Световой поток, направленный на зеркало и отраженный от него в полость гортани, освещает ее и соответствующие анатомические образования. Для осмотра всех структур гортани угол зеркала с помощью манипуляции рукояткой меняют так, чтобы последовательно осмотреть межчерпаловидное пространство, черпала, складки преддверия, голосовые складки, грушевидные синусы и т.д. Гортань осматривают при спокойном и форсированном дыхании обследуемого, затем при фонации звука «и» и «э». При произнесении этих звуков происходит сокращение мышц мягкого неба, а высовывание языка способствует подъему надгортанника и открытию для обзора надгортанного пространства. В это же время возникает фонаторное смыкание голосовых складок. Осмотр гортани не должен продолжаться более 5-10 с, повторный осмотр проводят после небольшой паузы.
Однако использование непрямой ларингоскопии имеет существенные ограничения. К препятствующим факторам относятся инфантильный малоподвижный надгортанник, заслоняющий вход в гортань; резко выраженный (неукротимый) рвотный рефлекс, наблюдаемый чаще всего у курильщиков, алкоголиков, невропатов; толстый «непокорный» язык и короткая его уздечка; коматозное или сопорозное состояние обследуемого и ряд других причин. Препятствием для осмотра гортани является также контрактура височно-нижнечелюстного сустава, наступающая при паратонзиллярном абсцессе или его артрозоартрите, а также при паротите, флегмоне полости рта, переломе нижней челюсти или при тризме, обусловленном некоторыми заболеваниями ЦНС. Самым частым препятствием к непрямой ларингоскопии является выраженный глоточный рефлекс. У детей младшего возраста непрямая ларингоскопия практически не удается, поэтому при необходимости обязательного осмотра гортани (например, при ее папилломатозе) прибегают к прямой ларингоскопии под наркозом.
Прямая ларингоскопия основана на применении жесткого директоскопа, введение которого в гортаноглотку через ротовую полость становится возможным благодаря эластичности и податливости окружающих тканей и применяется при необходимости осмотра труднодоступных для обозрения при непрямой ларингоскопии отделов гортани - ее желудочков, комиссуры, передней стенки гортани между комиссурой и надгортанником, подскладочного пространства. Она противопоказана при резком стенотическом дыхании, тяжелых изменениях сердечно-сосудистой системы (декомпенсированные пороки сердца, выраженная гипертоническая болезнь и стенокардия), эпилепсии с низким порогом судорожной готовности, при поражениях шейных позвонков, не допускающих запрокидывания головы, при аневризме аорты. Временными или относительными противопоказаниями служат острые воспалительные заболевания слизистой оболочки полости рта, глотки, гортани, кровотечения из глотки и гортани. [http://meduniver.com/Medical/profilaktika/572.html MedUniver].
Дополнительным недостатком обоих методов является зависимость от освещения, невозможность задокументировать результат осмотра, а также вероятность развития нежелательных эффектов на введение пациенту анестетиков.
Известен метод выявления послеоперационных осложнений у пациентов с хирургической патологией щитовидной и паращитовидных желез путем фиброларингоскопии с видеоконтролем [Shaha A.R. Routine laryngoscopy in thyroid surgery: a valuable adjunct. Surgery 2007; 142:865-6, Верещагина M.B., Диагностические возможности эндоскопии в ларингологии: автореф. дис. к-та мед. наук. - СПб., 2010 - 151 с.]. Однако данный метод требует специального оборудования и специально обученного персонала, что, как правило, отсутствует в большинстве центров, где проводят операции на щитовидной и паращитовидных железах, а сама манипуляция сопряжена с возможностью развития осложнений, таких как аллергическая реакция на местный анестетик, развитие выраженного рвотного рефлекса. Одним из лимитирущих факторов для использования фиброларингоскопии могут послужить особенности анатомической конфигурации гортаноглотки и гортани пациента (короткая и толстая шея, короткая уздечка языка, массивное мягкое небо, большой корень языка, желобовидно измененный надгортанник, гипертрофированная слизистая оболочка черпаловидных хрящей), что может не позволить визуализировать связочный аппарат в полном объеме (Зак Л.Р. Доброкачественные опухоли гортани // Вести, оториноларингол. - 1954. - №5. - С. 65-68., Зимонт Д.И. Хирургия верхних дыхательных путей. - ML: Медгиз, 1948. - С. 23-40., Heman-Ackah Y.D. Diagnostic tools in laryngology // Curr. Opin. Otolaryngol. Head Neck Surg. - 2004. - Vol. 12, №6. - P. 549-552, Верещагина M.B., Диагностические возможности эндоскопии в ларингологии: автореф. дис. к-та мед. наук. - СПб., 2010 - 151 с.).
В последние годы в связи с широким внедрением ультразвуковой аппаратуры в медицину стало возможным использование данной техники для визуализации различных структур гортани, в частности ложных и истинных голосовых складок (Шантуров А.Г., Субботина М.В. Ультразвук в диагностике нарушений голоса. Конгресс Союза европейских фониаторов, 17-й: Тезисы докладов. М 1991; 108-109). Парезы и параличи гортани у детей: особенности развития и течения, методы диагностики и лечения Э.О. Вязьменов Е.Ю. Радциг М.Р. Богомильский, Вестник оториноларингологии 2007).
Наиболее близким по технической сущности к заявляемому изобретению является способ выявления нарушения работы голосовых складок в детском возрасте с помощью ультрасонографии (Ультразвуковые аспекты заболеваний гортани у детей младшего возраста, «Эхография», Т. 1, №3, 2000 г, с. 330). Способ заключается в проведении ультразвукового поперечного сканирования фронтальной плоскости области шеи. Он позволяет определить особенности взаиморасположения структур гортани, наличие и локализацию патологических образований, а также подвижность голосовых складок с помощью высокоразрешающих ультразвуковых технологий у детей.
Однако данный способ имеет ограниченное применение - только для детей, так как существует связь между возрастом пациента и возможностью визуализировать голосовые складки. При этом, в частности, лимитирующими факторами в визуализации голосовых складок является наличие кальциноза щитовидного хряща и его форма (выраженный «кадык» у мужчин). Кроме того, поперечное сканирование во фронтальной плоскости области шеи, произведенное в соответствии с общепринятой методикой, позволяет оценить подвижность гортани только при условии сохранности всех анатомических элементов гортани. В этих условиях использование данного способа для оценки послеоперационных изменений недостаточно надежно.
Технической задачей, решаемой авторами, являлось создание более универсального, быстрого и надежного метода выявления нарушения работы голосовых складок после операции на щитовидной железе.
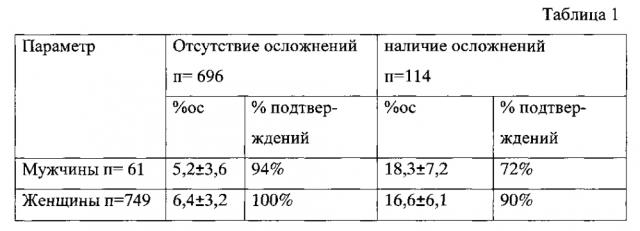
Технический результат заключался в том, что для диагностики ларингологических осложнений после операции на щитовидной железе путем проведения ультразвукового исследования гортани до и после оперативного вмешательства осуществляют поперечное сканирование гортани, при этом располагают датчик выше перешейка щитовидной железы в проекции крикотиреоидной связки, на полученном изображении через центр гортани проводят линию - перпендикуляр, от этой линии проводят прямые по наружной поверхности голосовых складок, фиксируют на экране расстояние от линии перпендикуляра до окончания голосовых складок в момент их схождения l1 и l2, определяют разницу между величинами данного параметра LL=l1-l2, сопоставляют полученный параметр до операции (ΔLд) и после операции (ΔLп) и при наличии изменений параметра более чем на 10% диагностируют нарушение работы голосовых складок и направляют пациента на срочное ларингологическое обследование.
Лучшие результаты достигаются в случае размещения в зоне сканирования гелевой прокладки, что обеспечивает улучшенный контакт датчика с телом пациента и создает условия для оптимальной визуализации исследуемого органа [http://medams.ru/mediagel_i_ynia-gel_dlya_yzi_reg_eeg_eemg.]
Исследования проводили следующим образом. Ультразвуковые исследования выполняли на аппарате GE Vibid 3 (GE Healthcare, США) с использованием линейного датчика частотами 4-10 МГц (апертура 39 мм). Для визуализации структур гортани использовали В-режим с теми же параметрами, что и для исследования структуры ткани щитовидной железы. Исследование выполняли в положении пациента на спине, со слегка запрокинутой головой, без валика. Для создания безвоздушной прослойки между датчиком УЗ-аппарата и кожи пациента использовали гель для УЗИ. Во время сонографического исследования гортани проводили пробу с задержкой дыхания и пробу Вальсальвы.
В основной группе исследования результаты УЗИ фиксировали до выполнения тонкоигольной аспирационной биопсии. В группе пациентов с отделения эндокринной хирургии исследование голосовых складок проводили за сутки до и на следующее утро после операции, располагая датчик выше перешейка щитовидной железы в проекции крикотиреоидной связки. При обработке снимков через центр гортани на мониторе УЗИ аппарата проводили линию - перпендикуляр, от линии проводили прямые по наружной поверхности голосовых складок, при этом фиксировали расстояние от центральной оси гортани до окончания складки в момент их схождения (l1 и l2), определяли разницу между величинами данного параметра ΔL=l1-l2, сопоставляли величину данного параметра до и после операции (ΔLд и ΔLп) по формуле %ос=(ΔLп-ΔLд)/ΔLд×100%, где %ос - степень изменений гортани в ходе операции; ΔLд -степень нарушения степень нарушения гортани до операции; ΔLд - степень нарушения после операции и при наличии изменений параметра более чем на 10% диагностировали наличие послеоперационных осложнений в гортани и направляли пациента на срочное ларингологическое обследование.
Статистическую обработку всех результатов исследований проводили с помощью персонального компьютера, используя программу "Microsoft-Excel" Версия Starter 2011 для Windows 2011, для построения графиков была использована программа Statistica 2007. Критериями статистической достоверности получаемых результатов, считали величину p≤0,01, используя t-критерий (Стьюдента), а также, для установления зависимости между отдельными показателями, был проведен простой корреляционный анализ.
Сущность изобретения проиллюстрирована следующими фотографиями, приведенными на фиг. 1-8.
На фиг. 1 и фиг. 2 показано измерение параметров l1 и l2 на экране в случае нормы и патологии гортани.
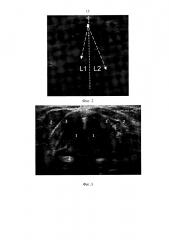
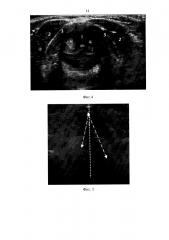
На фиг. 3 и фиг. 4 показано УЗИ голосовых складок до и после операции при отсутствии осложнений. На фиг. 3 используются следующие обозначения: 1 - истинные голосовые складки; 2 - короткие мышцы шеи; 3 - щитовидный хрящ. На фиг. 4 используются следующие обозначения: 4 - ложные голосовые складки при напряжении (Проба Вальсальва); 2 - короткие мышцы шеи; 3 - щитовидный хрящ.
На фиг. 5 и фиг. 6 показан случай послеоперационного осложнения - парез голосовой складки слева (заявляемый метод и данные ларингоскопии по примеру 2).
На фиг. 7 и фиг. 8 показан случай отсутствия послеоперационного осложнения (по примеру 3).
Наличие послеоперационных осложнений во всех случаях было подтверждено в ходе ларингоскопии.
Промышленная применимость способа иллюстрируется примерами.
Пример 1. Пациентка А., 34 года, с диагнозом «Фолликулярная опухоль правой доли щитовидной железы». В до операционном и послеоперационном периоде жалоб на изменение в голосе не было. На фиг. 3 и 4 представлено изображение УЗИ до и после операции.
Результаты измерений: ΔLд=1,2 мм; ΔLп=1,3 мм; %ос=7,7%.
Осложнений не обнаружено. По данным контрольной ларингоскопии так же видно сохранение полного объема движения голосовых складок.
Пример 2. Пациентка С., 22 года, с диагнозом «Диффузный токсический зоб II ст. Рецидивирующее течение». В до операционном периоде жалоб на изменение в голосе не было.
Результаты измерений: ΔLд=0,8 мм; ΔLп=0,9; %ос=11%.
При выполнении УЗИ гортани выявлено отсутствие движения правой голосовой складки при фонации и при пробе Вальсальвы на фиг. 5. При выполнении видеоскопической ларингоскопии отмечается неподвижность правой голосовой складки, левая голосовая складка занимает медиальное положение фиг. 6. Пациентка была направлена на консультацию к ЛОР врачу.
Пример 3. Пациент Б., 45 лет, с диагнозом «Многоузловой токсический зоб II ст.». В до операционном и послеоперационном периоде жалоб на изменение в голосе не было. При выполнении УЗИ гортани выявлен кальцинированный щитовидный хрящ, при этом визуализировать голосовые складки не обычным методом не представлялось возможным. На фиг. 7 представлено изображение УЗИ до операции.
Результаты измерений:
ΔLд=0,9 мм; ΔLп=1,0 мм; %ос=10%.
Осложнения отсутствуют.
Как видно из снимка на фиг. 8, с помощью видеоскопической ларингокопии можно четко увидеть неизмененное движение голосовых складок.
Пример 4. Исследование было проведено на базе ФГБУ «НМХЦ им. Н.И. Пирогова» Санкт-Петербургский клинический комплекс в период с мая по июнь 2014 года. Было обследовано 810 пациентов (сплошная выборка), которые обратились в центр для выполнения тонкоигольной аспирационной биопсии узлов щитовидной железе, а так же 4 пациента (клинический пример) с отделения эндокринной хирургии Северо-Западного эндокринологического центра за тот же период. При анализе результатов визуализации голосовых складок среди женщин были получены следующие данные: у 679 (90%) женщин голосовые складки были визуализированы, у 70 (10%) не были. При этом в группе с визуализированными и не визуализированными голосовыми складками средний возраст составил 55±14 и 66±11 лет соответственно, что оказалось статистически значимо различимо (t=7,6, р=0,00001). При анализе результатов визуализации голосовых складок среди мужчин были получены следующие данные: у 17 (28%) мужчин голосовые складки были визуализированы, у 44 (72%) не были. При этом в группе с визуализированными и не визуализированными голосовыми складками средний возраст составил 50±19 и 61±11 лет соответственно, что оказалось статистически значимо различимо (t=2,8, р=0,0068).
Пациенты, представленные в клинических случаях, были госпитализированы для оперативного лечения на отделение эндокринной хирургии СПКК ФГБУ НМХЦ им. Н.И. Пирогова. Всем пациентам в дооперационном периоде и после оперативного вмешательства была выполнена эндоскопическая ларингоскопия и ультразвуковое исследование голосовых складок. Результаты измерений в случае отсутствия и наличия послеоперационных осложнений приведены в таблице 1.
Заявляемый способ по сравнению с аналогами является более универсальным и позволяет проводить диагностику при таких лимитирующих обычные исследования факторах, как возраст, кальцинированный щитовидный хрящ, форма щитовидного хряща (при выраженном щитовидной хряще). Использование заявляемого способа ультразвукового исследования гортани позволяет оперативно оценить движение связок после операции (сразу после экстубации трахеи) и снизить нежелательные ощущения присущие ларингоскопии, ускорить послеоперационное обследование пациента, документально фиксировать движение связок с возможностью видеозаписи, уменьшить количество выполняемых ларингоскопий. Наиболее важным результатом изобретения является возможность снижения количества прямых ларингоскопий для пациентов в до- и послеоперационном периоде, возможность оперативно выявлять парезы и снижение амплитуды подвижности последних.
1. Способ диагностики ларингологических осложнений после операции на щитовидной железе путем проведения ультразвукового исследования гортани до и после оперативного вмешательства, отличающийся тем, что осуществляют поперечное сканирование гортани, при этом располагают датчик выше перешейка щитовидной железы в проекции крикотиреоидной связки, на полученном изображении через центр гортани проводят линию - перпендикуляр, от этой линии проводят прямые по наружной поверхности голосовых складок, фиксируют на экране расстояние от линии - перпендикуляра до окончания голосовых складок в момент их схождения l1 и l2, определяют разницу между величинами данного параметра ΔL=l1-l2, сопоставляют полученный параметр до операции (ΔLд) и после операции (ΔLп) и при наличии изменений параметра более чем на 10% диагностируют нарушение работы голосовых складок.
2. Способ по п. 1, отличающийся тем, что перед сканированием на зону измерения наносят гель.