Способ дифференциальной диагностики артериального ишемического и венозного инсультов
Иллюстрации
Показать всеИзобретение относится к медицине, неврологии, ультразвуковой диагностике и может быть использовано у пациентов с острыми нарушениями мозгового кровообращения (ОНМК) для дифференциальной диагностики артериального и венозного характера инсульта. Способ включает анализ значений оценочных шкал неврологического статуса пациента и инструментальных методов исследования. В качестве оценочной используют визуально-аналоговую шкалу, в качестве инструментального метода обследования – ультразвуковое. Вероятность венозного или артериального ишемического инсульта рассчитывают с использованием формулы:
где X1 - значение интенсивности головной боли у пациента, определенное по визуально-аналоговой шкале, Х2 - ультразвуковой показатель артериовенозного соотношения мозгового кровотока, 0,856 и 0,192 - коэффициенты регрессии, 4,626 – константа. В случае значений Р больше 0, но менее 0,5 диагностируют артериальный ишемический инсульт. При Р равном или более 0,5 до 1,0 - венозный инсульт головного мозга. Способ обеспечивает раннюю дифференциальную диагностику характера поражения головного мозга в остром периоде инсульта. 1 табл., 3 пр.
Реферат
Изобретение относится к области медицины, а именно к неврологии и ультразвуковым методам диагностики, и может быть использовано у пациентов с острыми нарушениями мозгового кровообращения (ОНМК) для дифференциальной диагностики артериального и венозного характера инсульта.
Среди приоритетных проблем ангионеврологии мозговой инсульт прочно удерживает лидирующее положение. Медико-социальная значимость инсультов определяется высоким уровнем смертности пациентов, значительным процентом инвалидизации и социальной дезадаптации выживших больных. В структуре инсультов преобладают ишемические поражения головного мозга (ИИ), на долю которых приходится до 80%. При этом, наименее изученным состоянием остается венозный инсульт, обусловленный церебральным венозным синустромбозом (ЦВСТ), диагностика которого представляет значительные сложности. В то же время определение венозного характера инсульта ведет к изменению лечебной тактики, а подозрение на это заболевание уже на этапе оценки клинической картины является важной составляющей диагностики.
На сегодняшний день «золотым стандартом» обследования ургентных пациентов с ОНМК является компьютерная томография (КТ), которая признается высокоинформативной в ранней диагностике геморрагического инсульта. Однако диагностическая ценность КТ при ишемическом инсульте вызывает определенные дискуссии в профессиональном сообществе. При этом, чувствительность КТ в выявлении гиподенсивной зоны инфаркта мозга в острейшем периоде заболевания соответствует 37-60%, увеличивая данный показатель к вторым суткам до 83-92% (Кротенкова М.В. Диагностика острого инсульта: нейровизуализационные алгоритмы: Автореф. дис. докт. мед. наук / М.В. Кротенкова - Москва, 2011. - С. 48).
Известен способ дифференциальной диагностики вида инсультов в остром периоде, включающий количественное определение низкомолекулярной фракции ДНК через каждые 3 часа от начала заболевания и сравнение показателей электрофореграммы, полученной из плазмы пациента со стандартами известной концентрации (Пат. 2503002 Рос. Федерация: МПК G01N 33/487. Способ дифференциальной диагностики геморрагического и ишемического типов инсультов [Текст] / И.Н. Васильева, И.А. Вознюк; заявитель и патентообладатель ФГБВОУ ВПО «Военно-медицинская академия им СМ. Кирова» (RU). - №2012123712/15; заявл. 07.06.12; опубл. 27.12.12, Бюл. 36. - 8 с). При этом, геморрагический тип инсульта диагностируют при выявлении пикового количества 80-87 нг/мл низкомолекулярной ДНК в первые 3 часа от начала заболевания, а ишемический тип инсульта диагностируют при обнаружении 80-87 нг/мл низкомолекулярной ДНК через сутки после начала острого инсульта.
Недостатком способа является то, что дифференцировать вид инсульта и определить окончательный диагноз возможно только после наблюдения за пациентом в течение суток. Кроме того, способ предназначен для дифференциации геморрагических и ишемических инсультов и не позволяет выявить артериальный или венозный виды ишемического поражения головного мозга.
Известен способ диагностики атеротромботического подтипа ишемического инсульта, когда из венозной крови больного, перенесшего ишемический инсульт, выделяют клеточную суспензию, обогащенную лейкоцитами в концентрации 50000 в 1 мкл, проводят ее культивирование в стерильных флаконах в течение 62 часов, собирают надосадочную жидкость, определяют в ней уровень общего холестерина, и при его величине, превышающей 0,150 ммоль/л, диагностируют атеротромботический подтип ишемического инсульта.
Однако способ позволяет лишь ретроспективно верифицировать подтип свершившегося инсульта и имеет преимущество для определения тактики ведения больного в восстановительном периоде и для профилактики повторной сосудистой катастрофы.
Известен способ дифференциальной диагностики ишемических инсультов в острый период заболевания, включающий проведение больному в первые 48 часов после начала инсульта и на 7-8 сутки диффузионно-взвешенного магнитно-резонансного исследования (МРТ) и МРТ перфузии, при которых определяют диффузионные и перфузионные характеристики головного мозга и зоны их «несовпадения» (Пат.2398504 Рос. Федерация: МПК А61В 5/00. Способ дифференциальной диагностики ишемических инсультов в острый период заболевания [Текст] / З.А. Суслина, В.В. Брюхов, М.В. Кротенкова, М.Ю. Максимова и др.; заявитель и патентообладатель «РЩН РАМН» (RU). - №20078150432/14; заявл. 19.12.08; опубл. 10.09.10, Бюл. 25. - 7 с). Если в первые 48 часов объем зоны «несовпадения» составляет в среднем 71,5 см3 [29,7; 135,4], а на 7-8 сутки - 54,8 см3 [-1,4; 173,1], то ишемический инсульт относят к атеротромботическому; если в первые 48 часов объем зоны «несовпадения» составляет в среднем 57,9 см [3,5; 98,4] и на 7-8 сутки значительно уменьшается и составляет в среднем - 1,4 см [-9,6; 22,2], то ишемический инсульт относят к кардиоэмболическому; а если первоначальный очаг поражения имеет объем в среднем 1 см3 в первые 48 часов, и зона «несовпадения» отсутствует, то ишемический инсульт относят к лакунарному.
Недостатком способа является то, что он предназначен для дифференциальной диагностики поражения церебральных артерий и не позволяет выявить венозный характер церебральной патологии.
Наиболее близким по достигаемому техническому результату является метод ранней визуализации ОНМК при помощи перфузионной компьютерной томографии (ПКТ) (Murphy B.D. Identification of penumbra and infarct in acute ischemic stroke using computed tomography perfusion-derived blood flow and blood volume measurements. / B.D.Murphy, A.J Fox, D.H Lee, D.J Sahlas, S.E Black, M.J Hogan, S.B Courts, A.M Demchuk, M Goyal, R.I Aviv, S Symons, LB Gulka, V Beletsky, D Pelz, V Hachinski, R Chan, T.Y Lee. // Stroke 2006, 37 (7), pp.1771-1777). Способ позволяет выявить зоны потенциально жизнеспособной и необратимо поврежденной ткани при формировании ишемического очага за счет оценки соотношения между кровотоком (CBF), объемом крови (CBV) и длительностью прохождения контраста в поврежденной области (МТТ). Однако, в настоящее время в рутинный протокол ПКТ не включена (ГОСТ Р 52600.5-2008. Протокол ведения больных. Инсульт. Национальный стандарт Российской Федерации. М.: Стандартинформ; 2009).
Таким образом, на сегодняшний день не существует дифференциальной прогностической модели, с помощью которой можно было бы достоверно определить венозный или артериальный характер негеморрагического инсульта в острый период заболевания.
Задачами предложенного изобретения являются:
1. Разработка прогностической модели дифференциальной диагностики артериального или венозного характера ишемического инсульта.
2. Использование в прогностической модели клинического и ультразвукового факторов, доступных для анализа в остром периоде инсульта.
Техническим результатом предложенного изобретения является раннее выявление венозного характера ишемического инсульта в остром периоде заболевания, за счет расчета его прогнозной вероятности с использованием значений ультразвукового показателя артериовенозного соотношения мозгового кровотока и данных визуально-аналоговой шкалы интенсивности головной боли пациента.
Предлагаемый способ основан на результатах исследования, выполненного на базе ФГБНУ «Научно-исследовательского институт комплексных проблем сердечно-сосудистых заболеваний» и включает комплексный анализ данных 124 пациентов с диагнозом инсульт.
Критерии включения пациентов в исследование: пациенты, поступившие в клинику с симптомами ОНМК.
Критерии исключения: инсульт в анамнезе, наличие признаков первичного субарахноидального или внутримозгового кровоизлияния, проведение тромболитической терапии, наличие объемного образования головного мозга, артериальных аневризм или других сосудистых мальформаций, наличие стенозов брахиоцефальных артерий более 50%.
В качестве группы факторов, предположительно обладающих наибольшей значимостью при диагностике негеморрагического вида инсульта, были выбраны: возраст пациента, время от начала развития симптомов, цифровые значения субъективной визуально-аналоговой шкалы выраженности головной боли (ВАШ), значения шкал Rankin, Бартеля и NIHSS при поступлении, а так же ультразвуковой показатель артериовенозного соотношения мозгового кровотока (ПАВС).
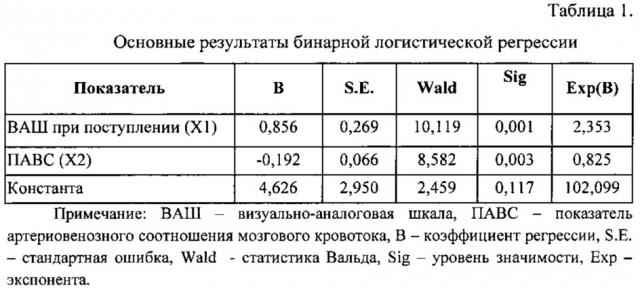
Отбор диагностических критериев осуществляли на основе регрессионного анализа в виде бинарной логистической регрессии. При этом, выявлены такие наиболее значимые критерии, как: значение ВАШ при поступлении (X1) и ПАВС (Х2). Оба фактора оказывают значимое влияние на оценку прогнозной вероятности наличия венозного инсульта. Так чем выше значение по ВАШ головной боли при поступлении и ниже значение ПАВС, тем более вероятно, что у пациента будет венозный инсульт.
Выраженность головной боли по ВАШ включает субъективную оценку пациентом интенсивности болевых ощущений, отмеченную на отрезке длиной 10 см, с градацией от 0 до 10. При этом, ноль соответствует отсутствию боли, а десять - максимальным болевым ощущениям (Данилов А.Б., Вейн A.M. «Боль и обезболивание». - М.: Медицина, 1997. - С. 27-45).
Ультразвуковой показатель артериовенозного соотношения мозгового кровотока является отношением фактической линейной скорости кровотока внутренней яремной вены к ее оптимальным значениям.
В качестве зависимой переменной выступала переменная Y, характеризующая вид инсульта и принимающая значение Y=l в случае наличия венозного инсульта и Y=0 в случае наличия артериального негеморрагического поражения головного мозга.
Дополнительно для каждого из отобранных критериев были рассчитаны коэффициенты регрессии (таблица 1).
Используя коэффициенты регрессии для каждого пациента, по измеренным у него значениям показателей рассчитывают прогнозную вероятность наличия у него венозного инсульта по формуле:
где X1 - значение интенсивности боли у пациента, определенное по визуально-аналоговой шкале, Х2 - ультразвуковой показатель артериовенозного соотношения мозгового кровотока, 0,856 - коэффициент регрессии для ВАШ, 0,192 - коэффициент регрессии для ПАВС, 4,626 - константа.
Значение вероятности (Р) изменяется в пределах от 0 до 1. Если прогнозная вероятность больше 0,5, то у пациента диагностируют венозный инсульт, если значение вероятности меньше 0,5, то у пациента будет диагностироваться артериальный инсульт.
Процент правильно классифицированных пациентов с венозным и артериальным инсультами оценивали с помощью классификационной матрицы. Анализ результатов показал, что на основе выделенной группы показателей построенная модель на 98% правильно классифицирует пациентов с наличием артериального инсульта и на 95,2% правильно идентифицирует наличие у пациентов венозного инсульта. Таким образом, построенная модель обладает высокой прогностической способностью.
Одним из критериев качества модели является оценка площади под ROC-кривой AUC. Для нашей модели площадь равна 0,992, что говорит об отличном качестве построенной модели.
Ниже приведены примеры реализации предложенного изобретения.
Пример 1. Пациентка Б., 86 лет, поступила в стационар через 3 часа от начала заболевания. По визуально-аналоговой шкале (ВАШ) выраженность головной боли была оценена в 0 баллов. Данные шкалы NIHSS 14 баллов, по Rankin 4 балла, по Бартелю 0 баллов. Артериальное давление при поступлении D=S 130/90 мм рт.ст. По данным цветного дуплексного сканирования брахиоцефальных артерий (ЦДС БЦА) нарушений локальной гемодинамики не выявлено, ПАВС 71%. Предварительный диагноз: ОНМК в бассейне правой средней мозговой артерии (СМА).
Подставляя значения ВАШ (X1) и ПАВС (Х2) в формулу, рассчитывается прогнозная вероятность вида инсульта.
В данном случае, значение прогнозной вероятности находится в интервале от 0 до 0,5, что говорит об артериальном характере инсульта. По данным МСКТ в правой подкорковой области определяется зона пониженной плотности вещества головного мозга (до +20 - +22 ед. X.) с нечеткими контурами размером около 25×23×14 мм. При проведении КТ - перфузии в данной области отмечается снижение показателей CBV (кровотока) и СВР(объема крови) до 64% и 36%, повышение показателя МТТ (длительность прохождения контраста) до 249% относительно противоположной стороны. Заключение: КТ- признаки ОНМК по ишемическому типу в бассейне правой СМА (правая подкорковая область).
Пример 2. Пациентка К., 76 лет, поступила в стационар через 6 часов от начала заболевания. По визуально-аналоговой шкале выраженность головной боли была оценена в 7 баллов. Данные шкалы NIHSS 18 баллов, по Rankin 5 балла, по Бартелю 0 баллов. Артериальное давление при поступлении D=S 150/90 мм рт.ст. По данным цветного дуплексного сканирования брахиоцефальных артерий (ЦДС БЦА) нарушений локальной гемодинамики не выявлено, ПАВС 69%. Предварительный диагноз: ОНМК в бассейне правой СМА.
Используя предложенный способ, была рассчитана прогнозная вероятность вида инсульта.
Прогнозная вероятность равна 0,067, что позволяет предположить артериальный характер инсульта. По данным КТ-перфузии определяется обширная зона снижения показателей перфузии в лобной, височной и теменной долях справа размерами в аксиальной проекции 83 мм × 55 мм. По данным МСКТ - ангиографии верифицирован тромбоз правой средней мозговой артерии.
Пример 3. Пациентка А., 27 лет, поступила в стационар через 24 часа от начала заболевания. По визуально-аналоговой шкале выраженность головной боли была оценена в 8 баллов. Данные шкалы NIHSS 5 баллов, по Rankin 3 балла, по Бартелю 60 баллов. Артериальное давление при поступлении D=S 120/80 мм рт.ст. По данным цветного дуплексного сканирования брахиоцефальных артерий (ЦДС БЦА) нарушений локальной гемодинамики не выявлено, ПАВС 31%. Предварительный диагноз: ОНМК.
Подставляя значения ВАШ (X1) и ПАВС (Х2) в формулу, прогнозная вероятность вида инсульта равна 0,996, что позволяет диагностировать венозный характер инсульта.
По данным КТ ангиографии верифицирован тромбоз верхнего сагиттального синуса.
Способ дифференциальной диагностики артериального ишемического и венозного инсультов, включающий анализ значений оценочных шкал неврологического статуса пациента и инструментальных методов исследования, отличающийся тем, что в качестве оценочной шкалы неврологического статуса используют визуально-аналоговую шкалу, а в качестве инструментального метода обследования - ультразвуковое, и вероятность венозного или артериального ишемического инсульта рассчитывают с использованием формулы:
где X1 - значение интенсивности головной боли у пациента, определенное по визуально-аналоговой шкале, Х2 - ультразвуковой показатель артериовенозного соотношения мозгового кровотока, 0,856 и 0,192 - коэффициенты регрессии, 4,626 - константа; при этом в случае значений Р больше 0, но менее 0,5 диагностируют артериальный ишемический инсульт, а при Р равных или более 0,5 до 1,0 - венозный инсульт головного мозга.