Способ лечения заболеваний грудного отдела пищевода
Иллюстрации
Показать всеИзобретение относится к области медицины, хирургии. При эзофагогастропластике изоперистальтическим желудочным стеблем формируют анастомоз на шее. При мобилизации желудка сохраняют прядь большого сальника на ножке из сосудов желудочно-ободочной связки. Изоперистальтический трубчатый желудочный трансплантат с прядью сальника проводят на шею по ложу удаленного пищевода. Заднюю стенку трансплантата подшивают двумя швами к предпозвоночной фасции, над которыми прядь сальника укладывают и заворачивают ко входу в заднее средостение. Размещают прядь сальника между трахеей и правой полуокружностью трансплантата. Способ снижает риск осложнений, медиастинальных затеков за счет тампонирования анастомоза раны прядью сальника. 2 пр.,5 ил.
Реферат
Изобретение относится к области медицины, а именно к хирургии и может быть использовано при эзофагогастропластике у больных с патологией грудного отдела пищевода, когда возникает необходимость его удаления и замещения изоперистальтическим желудочным стеблем с формироваием пищеводно-желудочного анастомоза на шее.
Вмешательства на пищеводе относятся к одному из сложнейших разделов хирургии. Их выполнение требует не только знания сложной анатомии этого органа, но и владения современными принципами и приемами оперирования. Основной и не теряющей актуальности проблемой в хирургии пищевода является профилактика несостоятельности швов пищеводно-желудочного анастомоза - от 2,1 до 30,4% наблюдений [Сигал М.З. и соавт., 1975; Черноусов Ф.А., 2004].
Дальнейшее улучшение результатов хирургического лечения больных РП связывают с разработкой оперативных методик, снижающих частоту послеоперационных осложнений, главными из которых являются несостоятельность швов пищеводного анастомоза и образование гнойных затеков в заднее средостение с генерализацией инфекции и (или) образованием трахеоэзофагеального свища.
Известен способ изолирования зоны пищеводного анастомоза от входа в средостение шестью «круговыми» узловыми швами, соединяющими серозно-мышечный слой трансплантата с окружающими тканями на шее, предложенный А.Ф. Черноусовым и соавт. [Черноусов А.Ф., Богопольский П.М., Курбанов Ф.С. Хирургия пищевода. - М.: Медицина, 2000. - с. 286-287].
Недостатком данного способа является то, что этот прием не предотвращает возникновения гнойного медиастинита: во-первых, по причине недостаточной герметичности этих швов; во-вторых, вследствие их прорезывания в очаге гнойного воспаления.
Известен способ профилактики несостоятельности пищеводно-желудочного анастомоза, предложенный Фекете и соавт. [Fekete F., et al. ЕЕА stapler and omental graft in esopagogastrectomy. Ann. Surg. 1981 January; 193 (6): c. 825-830]. Способ заключается в укрытии сальником на сосудистой ножке 30 внутригрудных пищеводно-желудочных анастомозов, наложенных циркулярным степплером ЕЕА.
Недостатками известного способа являются высокая частота несостоятельности швов - 13,3%, летальность - 3,3%. Известный способ не предотвращает развитие несостоятельности пищеводно-желудочного анастомоза. К тому же круговое укрытие любых анастомозов сальником приводит к развитию их рубцового сужения [Либерман-Мафферт Д., Уайт X. Большой сальник. М.: Медицина, 1989, с. 248]. Чем хуже кровоснабжение сальника, тем выше риск развития рубцового блока.
Известен способ лечения заболеваний грудного отдела пищевода, включающий лапаротомию, мобилизацию желудка, наложение пищеводно-желудочного анастомоза и подведение к анастомозу дренажной трубки [Патент RU N 2141794, МПК A61B 17/00, A61B 17/11, от 13.04 1999], который и выбран в качестве прототипа.
Известный способ осуществляют следующим образом.
Отсекают желудочно-селезеночную связку как можно ближе к ткани селезенки. Сформированный трансплантат переносят в плевральную полость. Накладывают пищеводно-желудочный анастомоз конец пищевода в бок желудка. Укладывают желудочно-селезеночную связку над передней губой анастомоза, перегибая ее по линии отхождения от желудка. Фиксируют желудочно-селезеночную связку узловыми швами по передней поверхности пищевода, выше зоны анастомоза. Подшивают желудочно-селезеночную связку по передней поверхности дна желудка справа от анастомоза и к передней стенке желудка ниже анастомоза. В образовавшуюся полость между швами, фиксирующими желудочно-селезеночную связку к передней стенке желудка, устанавливают двухпросветную дренажную трубку, которую выводят в брюшную полость, далее на переднюю брюшную стенку.
По мнению авторов известный способ позволяет сократить осложнения, вызванные несостоятельностью пищеводно-желудочного анастомоза.
Недостатком известного способа является то, что в большинстве случаев ширины желудочно-селезеночной связки недостаточно для укрытия анастомоза. Кроме того, способ не применим для пластики трубчатым желудочным трансплантатом с анастомозом на шее «конец в конец», который предусматривает освобождение от связок апикального конца трансплантата.
Техническим эффектом предлагаемого изобретения является сокращение послеоперационных осложнений, в частности медиастинальных затеков, сокращение летальности после резекционно-пластических вмешательств на пищеводе, уменьшение сроков госпитализации и затрат на лечение.
Технический эффект достигается тем, что в известном способе лечения заболеваний грудного отдела пищевода, включающем лапаротомию, мобилизацию желудка, резекцию пищевода, наложение пищеводно-желудочного анастомоза и подведение к анастомозу дренажной трубки, при мобилизации желудка в области нижнего полюса селезенки сохраняют прядь большого сальника 7-8 × 3-3,5 см на сосудистой ножке, выкраивают изоперистальтический трубчатый желудочный трансплантат, выполняют субтотальную резекцию пищевода, фиксируют прядь сальника к верхушке трубчатого трансплантата, прошивая ее лигатурой, после чего трансплантат вместе с прядью сальника проводят на шею по ложу удаленного пищевода и отсекают завязанную лигатуру, заднюю стенку трансплантата подшивают двумя швами к предпозвоночной фасции, на которые укладывают прядь сальника, а затем заворачивают ее к входу в заднее средостение, размещая между трахеей и заднеправой полуокружностью трансплантата, то есть по ходу трахеоэзофагеальной борозды.
Предлагаемое изобретение отвечает критерию «новизна», так как проведенные патентно-информационные исследования не выявили источники научно-медицинской и патентной документации, которые бы порочили новизну предлагаемого способа.
Предлагаемое изобретение отвечает критерию «изобретательский уровень», так как при проведении патентно-информационных исследований не обнаружены технические решения с существенными признаками предлагаемого способа.
О возможности использования большого сальника в хирургии известно давно. В 1900-1901 гг. Loewy исследовал метод тампонирования ран печени участком ткани сальника. Позже эта методика была заимствована для лечения гнойных абсцессов печени при трансперитонеальном доступе с проведением свободного участка сальника через полость абсцесса и фиксацию его дистального конца к краю полости [Либерман-Мафферт Д., Уайт X. Большой сальник. М.: Медицина, 1989, с. 240-241].
Авторы утверждают об эффективности этого способа для ликвидации очага инфекции и имеющихся желчных свищей. Однако известный способ используется для закрытия гнойных полостей паренхиматозных органов брюшной полости, а не полостей, возникающих на шее после резекционно-пластических вмешательств на пищеводе.
При возникновении несостоятельности анастомоза на шее наибольшую опасность для жизни больного представляет образование гнойных затеков в заднее средостение. Чаще такие затеки возникают в результате несостоятельности швов на правой полуокружности анастомоза, прилегающей к трахеи [А.А. Чернявский. «Тактические и технические аспекты экстирпации пищевода с одномоментной эзофагопластикой при раке (клинико-эксперементальное исследование)» - дисс. докт. мед. наук. – М., 1991. - С. 261-262]. Распространяются они в средостение по каналу между трахеей, желудочным трансплантатом и позвоночником (т.е. по ходу трахеоэзофагеальной борозды), чему способствует гладкая поверхность предпозвоночной фасции.
Технический эффект предлагаемого способа заключается в том, что при экстирпации пищевода с одномоментной трубчатой эзофагогастропластикой вход в заднее средостение со стороны раны на шее тампонируют прядью большого сальника, тем самым в случае несостоятельности анастомоза, предотвращая развитие гнойных затеков в средостение, требующих длительных сроков консервативноо лечения (до 2-х месяцев и больше) и формирование трахеоэзофагеального свища. Прядь большого сальника играет роль биологического тампона, закрывающего вход в заднее средостение и разобщающего стенки трахеи и трансплантата. Именно в этом месте при несостоятельности швов пищеводно-желудочного анастомоза образуются глубокие гнойные затеки с исходом в жизнеугрожающие состояния, такие как медиастинит и трахеоэзофагеальный свищ. Спереди от трансплантата затеков в средостение не возникает, т.к. передняя стенка анастомоза близко прилегает к ране на шее, поэтому просачивание содержимого полых органов наружу быстро вызывает реакцию окружающих тканей, что является показанием к снятию кожных швов с подведением к зоне несостоятельности резиновых выпускников. В результате наружного дренирования свищи быстро закрываются без генерализации гнойного процесса. Предлагаемый способ обеспечивает профилактику гнойных затеков в заднее средостение и образование трахеоэзофагеального свища в результате несостоятельности пищеводного анастомоза на шее. Всего было выполнено 28 эзофагоэктомий с пластикой изоперистальтическим трубчатым желудочным трансплантатом по описанной методике. У 3 из них развилась несостоятельнось анастомоза на шее, которая протекала по типу ограниченного гнойного воспаления. Осложнений в виде гнойного медиастенита и трахеоэзофагеальных свищей в группе больных, оперированных по предлагаемому способу, не наблюдалось. Способ позволяет снизить послеоперационную летальность, улучшить ближайшие результаты, а также сокращаются сроки госпитализации больных и затраты на лечение.
Предлагаемый способ поясняется графическим материалом.
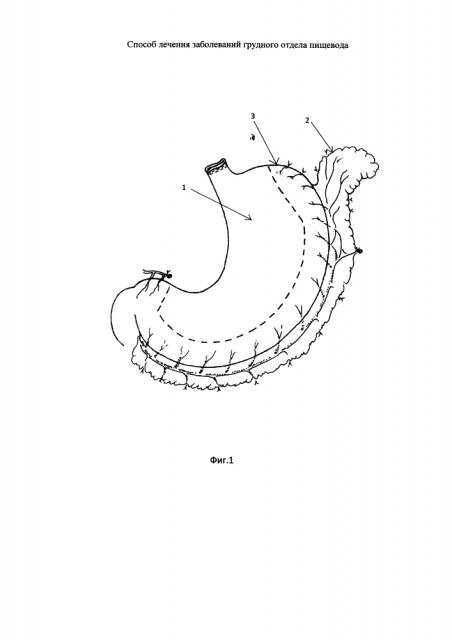
На фиг. 1 изображена схема мобилизации желудка с сохранением в области нижнего полюса селезенки пряди большого сальника, и пунктирная линия, по которой выкраивается желудочный трубчатый трансплантат.
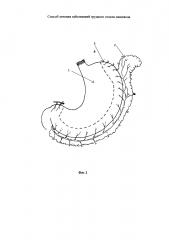
На фиг. 2 изображена фиксация задней стенки трансплантата к предпозвоночной фасции двумя узловыми швами.
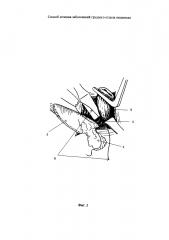
На фиг. 3 изображена схема заворачивания пряди большого сальника к входу в заднее средостение.
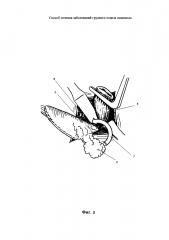
На фиг. 4 изображена сформированная задняя губа пищеводно-желудочного анастомоза, располагающаяся над прядью сальника.
На фиг. 5 изображен законченный пищеводно-желудочный анастомоз, прядь сальника расположена между трахеей и правой полуокружностью трансплантата.
На фиг. 1, 2, 3, 4, 5 обозначено
1 - желудок
2 - прядь сальника
3 - трубчатый желудочный трансплантат
4 - шейный отдел пищевода
5 - предпозвоночная фасция
6 - узловые швы, фиксирующие желудочный трансплантат к предпозвоночной фасции
7 – стрелка, указывающая заворачивания пряди сальника по направлению к заднему средостению
8 - трахея
9 - задняя губа пищеводно-желудочного анастомоза
10 - сформированный пищеводно-желудочный анастомоз
Предлагаемый способ осуществляют следующим образом.
Выполняют лапаротомию. Производят сагиттальную диафрагмотомию, в заднее средостение вводят медиастинальные крючки и трансхиатально мобилизуют пищевод до верхнегрудного отдела. Возможен и вариант мобилизации пищевода через торакотомию справа или торакоскопическим способом. Далее мобилизуют желудок 1 (фиг. 1), при этом в области нижнего полюса селезенки сохраняют небольшую прядь большого сальника 2 на питающей ножке из сосудов желудочно-ободочной связки. После прошивания и пересечения с помощью сшивающего аппарата дистального отдела пищевода и выкраивания из желудка трубчатого трансплантата 3 к верхушке последнего фиксируют прядь сальника прошивной лигатурой для предотвращения ее «потери» при последующем перемещении трансплантата через заднее средостение на шею. Разрезом не шее по переднему краю грудино-ключично-сосцевидной мышцы выделяют шейный отдел пищевода 4 (фиг. 2), производят демобилизацию его верхнегрудного отдела. К культе пересеченного в брюшной полости пищевода фиксируют верхушку желудочного трансплантата 3, который вместе с прядью сальника 2 выводят на шею. Выполняют субтотальную резекцию пищевода. Отсекают прошивную лигатуру, фиксирующую прядь сальника. Заднюю стенку трансплантата подшивают к предпозвоночной фасции 5 узловыми швами 6, над которыми укладывают прядь сальника 2 (фиг. 3), а затем заворачивают 7 ее к входу в заднее средостение, размещая между трахеей 8 и правой полуокружностью трансплантата 3. Накладывают пищеводно-желудочный анастомоз «конец в конец» 9 однорядным или двухрядным узловым швом (фиг. 4). Таким образом, прядь сальника 2 оказывается в тоннеле между 2-мя рядами швов: первым, фиксирующим заднюю стенку трансплантата к предпозвоночной фасции, и вторым формирующим заднюю губу анастомоза. Это препятствует смещению сальника из первоначальной позиции и дополнительно укрепляет заднюю и левую полуокружность анастомоза 10 (фиг. 5). Ушивают рану на шее отдельными узловыми швами с установкой дренажа к передней линии анастомоза. Послойно ушивают лапаротомную рану с установкой дренажей во фланги брюшной полости.
Примеры конкретного исполнения даны в виде выписок из историй болезни.
Клинический пример 1.
Пациентка К-о, 75 лет, находилась на лечении в ГБУЗ НОКОД с диалогом: «Рак проксимального отдела желудка с переходом на пищевод, T4N0M0, III ст».
После подготовки выполнена операция: экстирпация пищевода из абдомино-цервикального доступа, проксимальная резекция желудка, диафрагмотомия, резекция ножек диафрагмы, субтотальная дистальная резекция поджелудочной железы, спленэктомия, резекция левого надпочечника, лимфаденэктомия в обьеме D2, пластика пищевода желудочной трубкой с одномоментным пищеводно-желудочным анастомозом на шее.
Ход операции. Лапаротомия, диафрагмотомия. Кардию и субкардию занимает опухоль, врастающая в ножки диафрагмы, край левого надпочечника и тело поджелудочной железы. Желудок мобилизован с сохранением аркад по большой кривизне и небольшой части желудочно-ободочной связки с дополнительной прядью большого сальника на питающей ножке. Лигитирована левая желудочная и селезеночная артерии. Резицированы ножки диафрагмы и край левого надпочечника с перевязкой его центральной вены. На уровне чревного ствола «ручным» способом клиновидно резицирована поджелудочная железа. Культя ее ушита четырьмя Z-образными швами с раздельным лигированием панкреатического протока. Пищевод мобилизован трансхиатально до шеи. Из желудка выкроен трубчатый трансплантат, который проведен на шею по ложу удаленного пищевода. Задняя стенка трансплантата фиксирована к предпозвоночной фасции 2 узловыми швами, над которыми по направлению к входу в заднее средостение проведена прядь сальника и уложена между трахеей и правой полуокружностью трансплантата. На шее наложен двухрядный пищеводно-желудочный анастомоз. Шов раны на шее с установкой дренажа над передней полуокружностью анастомоза. Дренирование флангов брюшной полости. Шов лапаротомной раны. Патолого-анатомическое заключение по удаленному препарату: аденокарцинома средней степени дифференцировки с прорастанием всей стенки желудка, врастанием в поджелудочную железу и переходом на пищевод. Метастазов в лимфатические узлы не обнаружено.
Рентгенологическое исследование на 7-е сутки после операции с пероральным приемом водорастворимого контрастного вещества: в зоне пищеводно-желудочного анастомоза определяется затек контрастного вещества размерами 2×3 см, в заднее средостение не проникает, контраст в нем задерживается на 20 минут.
Диагностирована несостоятельность швов пищеводного анастомоза на шее.
Рана на шее разведена на протяжении 3 см, в нее введена марлевая турунда с мазью «Левомеколь» и резиновый выпускник. Проводились ежедневные перевязки. Свищ закрылся на 12-е сутки после вскрытия раны. Больная выписана в удовлетворительном состоянии.
Клинический пример 2.
Пациентка К-а, 66 лет, находилась на лечении в ГБУЗ НОКОД с диагнозом: Рак нижнегрудного отдела пищевода, T1N0M0, I ст, грыжа пищеводного отверстия диафрагмы. После клинического дообследования и подготовки выполнена операция: экстирпация пищевода с одномоментной трубчатой эзофагогастропластикой.
Ход операции. Лапаротомия. Дно желудка в заднем средостении. Диафрагмотомия. Мобилизация пищевода с парааортальной и параэзофагеальной лимфаденэктомией, включая группу бифуркационных лимфатических узлов. Желудок мобилизован с сохранением большой перигастрической сосудистой дуги и с дополнительной прядью большого сальника на питающей ножке в области нижнего полюса селезенки. Из желудка выкроен трансплантат по принятой в клинике методике. Разрез на шее, домобилизация, пересечение и удаление пищевода с опухолью. Желудочный трансплантат проведен на шею через заднее средостение. Задняя стенка трансплантата подшита к предпозвоночной фасции 2 узловыми швами, над которыми по направлению к входу в заднее средостение проведена прядь сальника и уложена между трахеей и правой полуокружностью трансплантата. Наложен инвагинационный пищеводно-желудочный анастомоз «конец в конец». Дренирование раны на шее, обеих плевральных полостей, брюшной полости. Шов ран. Асептическая повязка.
Патолого-анатомическое заключение по удаленному препарату: опухоль пищевода - плоскоклеточный рак со склонностью к ороговению и началом инвазии в подслизистый слой. В лимфатических узлах клеток опухоли нет.
На 7-е сутки послеоперационного периода при рентгенологическом исследовании с водорастворимым контрастным веществом выявлена несостоятельность швов преимущественно по правому контуру пищеводного анастомоза - «депо» контраста 1,5×3 см.
Рана на шее разведена, в нее введена марлевая турунда с мазью «Левомеколь» и резиновый выпускник. В дальнейшем производились ежедневные перевязки. Рана заживала вторичным натяжением. Проводилась инфузионная, антиагрегантная, противовоспалительная, антибактериальная терапия, энтеральное питание через назогастральный зонд. На 21-е сутки - грануляции без признаков воспаления. Больная выписана на амбулаторное лечение в удовлетворительном состоянии.
Способ лечения заболеваний грудного отдела пищевода, включающий лапаротомию, мобилизацию желудка, резекцию пищевода, наложение пищеводно-желудочного анастомоза и подведение к анастомозу дренажной трубки, отличающийся тем, что при мобилизации желудка в области нижнего полюса селезенки сохраняют прядь большого сальника 7-8×3-3,5 см на сосудистой ножке, выкраивают изоперистальтический трубчатый желудочный трансплантант, выполняют субтотальную резекцию пищевода, фиксируют прядь сальника к верхушке трубчатого трансплантата, прошивая ее лигатурой, после чего трансплантат вместе с прядью сальника проводят на шею по ложу удаленного пищевода и отсекают завязанную лигатуру, заднюю стенку трансплантата подшивают двумя швами к предпозвоночной фасции, на которые укладывают прядь сальника, затем заворачивают ее к входу в заднее средостение, размещая между трахеей и заднеправой полуокружностью трансплантата по ходу трахеоэзофагеальной борозды.