Способ формирования культи двенадцатиперстной кишки
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии. После наложения аппаратного шва погружают культю двенадцатиперстной кишки монофиламентной нитью с двумя иглами на концах. Серозно-мышечно-подслизистым кисетным швом по каудальной полуокружности кишки затягивают ее и завязывают узлом над аппаратным швом. Этой же нитью прошивают краниальную полуокружность кишки. Нить затягивают и завязывают узлом с противоположным концом нити. Одним из концов нити прошивают капсулу поджелудочной железы в краниальном направлении. Иглу с нитью поворачивают и прошивают кишку с каудальной стороны. Второй иглой прошивают капсулу поджелудочной железы в каудальном направлении и стенку кишки с краниальной стороны. Нити затягивают равномерно до плотной фиксации культи ДПК к капсуле поджелудочной железы. Нити завязывают. Способ позволяет обеспечить профилактику послеоперационных осложнений, оптимальные репарационные свойства культи. 2 пр., 10 ил.
Реферат
Изобретение относится к области медицины, а именно к абдоминальной хирургии и онкологии, и может быть использовано для хирургического лечения больных, которым требуется формирование культи двенадцатиперстной кишки.
Известно, что в 21,6-70,4% случаев хирург сталкивается с трудностями формирования культи двенадцатиперстной кишки, в связи с необходимостью ее резекции из-за язвенного поражения, или близко расположенной к привратнику опухоли [Григорян Р.А. Релапаротомия в хирургии желудка и двенадцатиперстной кишки [Текст] / Р.А. Григорян. - М.: МИА, 2005. - 400 с. ISBN 5-89481-306-9; Навроцкий И.Н. Ушивание культи двенадцатиперстной кишки [Текст] / И.Н. Навроцкий. - М.: Медицина, 1972. - 183 с.; Никитин Н.А. «Трудная» дуоденальная культя в ургентной хирургии язвенной болезни двенадцатиперстной кишки [Текст] / Н.А. Никитин // Хирургия. - 1990. - №9. - С. 103-107; Мыш Г.Д. Патофизиологические аспекты хирургии язвенной болезни. Новосибирск: Наука, Сибирское отделение,1983].
В настоящее время в литературе можно найти описание около 200 методик ушивания культи двенадцатиперстной кишки при выполнении резекции желудка и гастрэктомии, ни одна из которых на 100% не гарантирует защиту от развития несостоятельности, обилие разных методик свидетельствует о неудовлетворенности хирургов надежностью предложенных вариантов [Никитин Н.А. Недостаточность швов дуоденальной культи в ургентной хирургии язвенной болезни. - Киров: Вятка, 2002. - 144 с.; Скрипников Н.С. Закрытие культи двенадцатиперстной кишки при пенетрирующей низкорасположенной язве / Н.С. Скрипников, Б.Ф. Лысенко, В.Д. Шейко, Р.Б. Лысенко // Клин. хирургия. - 1995. - №9-10. - С. 15-17; Навроцкий И.Н. Ушивание культи двенадцатиперстной кишки / И.Н. Навроцкий.- М.: Медицина, 1975. - 368 с.; Виноградов И.А. Диагностика и лечение несостоятельности швов культи двенадцатиперстной кишки после резекции желудка // Автореф. к.м.н. Санкт-Петербург. - 2007. - С. 22].
Несмотря на постоянное совершенствование оперативной техники, несостоятельность швов культи двенадцатиперстной кишки наблюдаются с частотой 2,7-19,4% и летальностью 50-80% [Григорян Р.А. Релапаротомия в хирургии желудка и двенадцатиперстной кишки [Текст] / Р.А. Григорян. - М.: МИА, 2005. - 400 с. - ISBN 5-89481-306-9; Мыш Г.Д. Патофизиологические аспекты хирургии язвенной болезни [Текст] / Г.Д. Мыш. - Новосибирск: Наука, 1983. - 195 с.; Навроцкий И.Н. Ушивание культи двенадцатиперстной кишки [Текст] / И.Н. Навроцкий. - М.: Медицина, 1972. - 183 с.; Никитин Н.А. «Трудная» дуоденальная культя в ургентной хирургии язвенной болезни двенадцатиперстной кишки [Текст] / Н.А. Никитин // Хирургия. - 1990. - №9. - С. 103-107; Рудик А.А. Сравнительные результаты различных видов оперативного лечения при осложненной дуоденальной язве [Текст]: дис. … д-ра мед. наук / А.А. Рудик. - Хабаровск, 2001. - 331 с.; Цыганов Н.Н., Сенько В.П., Грико С.И. и др. Недостаточность швов культи двенадцатиперстной кишки после резекции желудка по поводу гастродуоденальных язв. Вестн, хир. 1980; №3: 33-36; Бачев И.И. Ранние повторные операции после резекции желудка. Хирургия 1982; №3: 56-58; Launois В., Bourdonec P., Paul J.L. et al. Les aspects chirurgicaux des hemmoragies des ulceres duodenaux. Chir Mem Acad Chir 1986; 112: 2: 109-114; Ванцян Э.Н. и др. 1976, Караман Н.В. и др. 1976. Орлов П.А. и др., 1985, Витебский Я.Д. и др. 1985, Смотров Н.А. 1989; Земляной А.Г. Профилактика несостоятельности швов культи двенадцатиперстной кишки при резекции желудка по поводу пилородуоденальных язв. Вестн. хир. 1985; 26-31; Gavrilescu S., Vereanu I. Rezectia de excludere modalitate particulara de rezolvare a unor ulcere complicate. Chirurgia 1986; 35: 4: 253-262; Rossi J.A. External duodenal fistula: causes, complications and treatment / J.A. Rossi, L.L. Sollenberger, R.V. Rege, J. Glenn, R.J. Joehl // Curr. Chir. - 1987. - Vol. 44. - №6. - P. 524-529]. Частота несостоятельности швов культи двенадцатиперстной кишки при экстренных операциях достигает по данным некоторых авторов 26-40% [Никитин Н.А. Недостаточность швов дуоденальной культи в ургентной хирургии язвенной болезни / Н.А. Никитин // Киров: Вятка. - 2002. - 215 с.].
Данная проблема в настоящий момент не может быть решена только лишь применением современных шовных материалов и «аппаратных» механических швов, формирование «надежной» культи двенадцатиперстной кишки требует дополнительного поиска и разработки новых, более надежных методик и приемов [Мшрек Али. Эффективность различных способов закрытия культи двенадцатиперстной кишки после резекции желудка. Материалы Всероссийской науч.-практ. конференции с международным участием. - Сочи, 2006 // Вестник хирургической гастроэнтерологии. - 2006. - №1. - С. 43-43]. Несмотря на современные возможности по миниинвазивному отведению желчи, в случае несостоятельности швов культи двенадцатиперстной кишки, данное осложнение нередко приводит к инвалидизации и летальным исходам [Виноградов И.А. Морфология раневого процесса при развитии несостоятельности швов дуоденальной культи после резекции желудка / И.А. Виноградов // Материалы итог. конф. Воен.-науч. о-ва слушателей и ординаторов I фак., 4 апр. 2007 г. / Воен. - мед. акад. - СПб.: ВМедА, 2007. - С. 21-22].
Выбор способа закрытия культи двенадцатиперстной кишки, особенно в трудных случаях (при выраженном отеке или в условиях дефицита тканей), остается актуальной проблемой для хирургов. При формировании культи двенадцатиперстной кишки хирург должен правильно рассчитать диаметр погружающего шва, чтобы добиться герметичности, без формирования замкнутых полостей, появление которых может привести к появлению микроабсцессов и гранулем, не нарушить кровообращения в стенке органа и отток желчи из фатерова соска, использовать шовный материал с учетом будущего воздействия на него дуоденального содержимого.
Для профилактики таких осложнений применяют различные способы лечения. Все способы лечения имеют определенные преимущества и существенные недостатки.
В частности, в силу «местных» проблем с культей двенадцатиперстной кишки (отек, короткая задняя стенка и т.д.), не всегда удается избежать таких послеоперационных осложнений как нарушение герметичности кишки и целостности шва, сохранить адекватное кровоснабжение стенок культи, уменьшить травматичность манипуляций на головке поджелудочной железы, добиться технической простоты при погружении культи, минимизировать сроки пребывания пациентов в стационаре. Все это подчеркивает актуальность совершенствования методов закрытия культи двенадцатиперстной кишки, для профилактики возможных осложнений.
Известен способ ушивания культи при помощи УКЛ-60. В данном способе используют линейный сшивающий аппарат, нить с иглой/см. приложение 1: копия из кн. «Атлас операций на пищеводе желудка и двенадцатиперстной кишке». Ушивание культи при помощи УКЛ-60 - А.А. Шалимов, В.Н. Полупан. 1975, с. 254-256/.
Способ лечения выполняют следующим образом, после лапаротомии, ревизии органов брюшной полости, мобилизации желудка и двенадцатиперстной кишки, затем перед отсечением двенадцатиперстной кишки от привратника на нее накладывают УКЛ-60 и кишку прошивают танталовыми скобками. Отсечение кишки производят выше скобок, поэтому она оказывается герметически зашитой. На основания культи накладывают кисетный серозно-мышечный шелковый шов, в который погружают культю кишки, которая продемонстрирована на рис. 483 на с. 256 (см. приложение 1).
Из рис. 483 на с. 256 (см. приложение 1) видно, что вместо задней стенки двенадцатиперстной кишки прошивается капсула поджелудочной железы кисетным серозно-мышечным шелковым швом, в дальнейшем получается, что культя не погружена, а прикрыта только занавесом.
Данный способ лечения имеет следующие недостатки.
1. Нет возможности обеспечения условий для профилактики послеоперационных осложнений в виде несостоятельности шва культи двенадцатиперстной кишки и развития гнойно-септических осложнений в брюшной полости (перитонита и т.д.), что как следствие, ведет к увеличению послеоперационной летальности.
2. Не сопоставляются одноименные слои передней и задней стенок двенадцатиперстной кишки вторым рядом швов, а именно нарушают главное правило оперативной хирургии - соединение при сшивании однородных тканей, такое мнимое погружение чревато несостоятельностью швов и возникновению разлитого перитонита.
3. Невозможно обеспечить полноценную надежность шва в отношении герметичности культи после формирования культи.
4. Не обеспечивает плотного прилегания тканей к аппаратному шву, что приводит к образованию свободного пространства в культе двенадцатиперстной кишки, в котором может скапливаться жидкость (инфицирование этой жидкости вызывает образование абсцесса, что приводит к несостоятельности культи двенадцатиперстной кишки).
5. Нет условий для обеспечения репарационных свойств культи.
За ближайший аналог принят способ формирования культи двенадцатиперстной кишки. В данном способе используют нить с иглой/см. приложение 2: копия из кн. «Оперативная хирургия и топографическая анатомия». Способ обработки культи двенадцатиперстной кишки, с. 347-348. Под ред. В.В. Кованова. 4-е изд., дополнен. - М.: Медицина 2001.- 408 с. ISBN 5-225-04710-6/.
Способ формирования культи двенадцатиперстной кишки выполняют следующим образом. После мобилизации с пересечением и ушиванием культи двенадцатиперстной кишки непрерывным обвивным швом по общепринятой методике, накладывают два полукисетных шва на основания культи с последующим погружением ее, затем дополнительно выполняют узловые шелковые серозо-серозные швы поверх них. После наложения серозо-серозных швов производят перитонизацию культи двенадцатиперстной кишки, подшивая ее к капсуле поджелудочной железы.
Данный способ лечения имеет следующие недостатки.
1. Нет возможности гарантировать условия для профилактики послеоперационных осложнений в виде несостоятельности швов культи двенадцатиперстной кишки и развития гнойно-септических осложнений в брюшной полости (перитонита и т.д.) и, как следствие, исключить послеоперационную летальность, так как швы не выполнены непрерывно в едином блоке одной нитью.
2. Невозможно обеспечить герметизацию и надежность швов культи двенадцатиперстной кишки за счет открытой зоны по центру культи двенадцатиперстной кишки после формирования полукисетных швов, даже после дополнительных укреплений серозо-серозными швами поверх них по линии фиксации шва остается слабым местом, так как нити увеличивают натяжение стенки кишки в зоне фиксации швов, что впоследствии приводит к ишемизации и снижению репарационных свойств тканей, и, как следствие, последующей несостоятельности швов на всех уровнях.
3. Не обеспечивает плотного прилегания к первой линии шва и приводит к образованию свободного пространства после погружения культи двенадцатиперстной кишки, где может скапливаться жидкость (инфицирование этой жидкости вызывает образование абсцесса, что может приводить к несостоятельности швов культи двенадцатиперстной кишки).
4. Техника формирования швов исключает возможность равномерного и плотного прилегания сопоставляемых тканей при инвагинации внутреннего ряда швов и после подшивания культи двенадцатиперстной кишки к капсуле поджелудочной железы, что не обеспечивает оптимальных репарационных свойств культи.
Задачами данного предложения являются:
1) разработать способ формирования культи двенадцатиперстной кишки, который обладает технической простотой исполнения и надежностью, возможностью выполнения хирургом с минимальным опытом таких операций для использования в плановой и экстренной хирургии;
2) гарантировать технические условия для профилактики послеоперационных осложнений в виде несостоятельности шва культи двенадцатиперстной кишки и развития гнойно-септических осложнений в брюшной полости (перитонита и т.д.) и, как следствие, устранить по этим причинам послеоперационную летальность;
3) обеспечить полноценную (100%) герметизацию и надежность шва культи двенадцатиперстной кишки за счет формирования их одной нитью, не прерываясь в едином блоке;
4) сократить сроки пребывания пациентов в стационаре за счет исключения осложнений;
5) сократить время формирования культи двенадцатиперстной кишки за счет сохранения тканей ввиду отсутствия направленного в разные стороны натяжения тканей и использования одной нити;
6) минимизировать травму тканей культи двенадцатиперстной кишки и капсулы поджелудочной железы, путем исключения натяжения и прорезывания швов;
7) сохранить адекватное кровоснабжение стенок культи двенадцатиперстной кишки;
8) минимизировать объем мобилизации стенки двенадцатиперстной кишки со стороны поджелудочной железы, достаточной для обеспечения анатомической адаптации сшиваемых тканей при формировании культи, исключающей натяжение тканей;
9) обеспечить конгруэнтное прилегание серозной стенки кишки к аппаратному шву, исключающее образование свободного пространства, в котором может скапливаться жидкость (инфицирование этой жидкости вызывает образование абсцесса, что приводит к несостоятельности швов);
10) создать условия для равномерного и плотного, но без натяжения тканей, прилегания культи двенадцатиперстной кишки к капсуле поджелудочной железы, что обеспечит дополнительную перитонизацию и улучшит репарационные свойства тканей.
Поставленные задачи достигаются тем, что последовательно выполняют наложение аппаратного шва с одновременным отсечением двенадцатиперстной кишки от желудка и погружение культи двенадцатиперстной кишки путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами, серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны, затягивают ее до соприкосновения тканей и завязывают узлом концы нитей над аппаратным швом, далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки, начинают со стенки ближе к головке поджелудочной железы с переходом на переднюю часть и наложением последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают до соприкосновения тканей и завязывают узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью с ее захватом, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, нити затягивают равномерно, чтобы культя двенадцатиперстной кишки плотно фиксировалась к капсуле поджелудочной железы, и завязывают концы нитей.
Технический результат: данный способ формирования культи двенадцатиперстной кишки позволяет обеспечить профилактику послеоперационных осложнений во время и после операции, укрепить герметизм механического шва и полноценно изолировать кишечную микрофлору (за счет формирования культи разработанным алгоритмом одной нитью, не прерываясь в едином блоке). Обеспечивает анатомическую атравматичную адаптацию сшиваемых тканей путем исключения прорезывания швов и экономной мобилизации, характеризуется простотой в исполнении и является лидером в сравнительной надежности, с возможностью выполнения хирургом с минимальным опытом таких операций, в плановой и экстренной хирургии, минимизирует риск развития осложнений, что сокращает сроки пребывания пациента в стационаре, не влияет на снижение трофики тканей стенки кишки и ткани поджелудочной железы. Конгруэнтное равномерное и плотное прилегание серозной стенки кишки к аппаратному шву обеспечивает оптимальные репарационные свойства культи и исключает образование свободного пространства, в котором может скапливаться жидкость (инфицирование этой жидкости приводит к абсцедированию и развитию несостоятельности швов).
Сущностью способа является то, что после наложения аппаратного шва с одновременным отсечением двенадцатиперстной кишки от желудка и погружения культи двенадцатиперстной кишки путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами, серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны, затягивают нить до соприкосновения тканей и завязывают узлом концы нитей над аппаратным швом, далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки начиная со стенки ближе к головке поджелудочной железы с переходом на переднюю часть и наложением последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают до соприкосновения тканей и завязывают узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью с ее захватом (в перекрестном положении относительно предыдущей нити), далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, нити затягивают равномерно, чтобы культя двенадцатиперстной кишки плотно фиксировалась к капсуле поджелудочной железы, и завязывают концы нитей. Сформированная единой нитью, непрерывно в едином блоке культя двенадцатиперстной кишки обеспечивает 100% герметизацию и надежность швов и исключает разнонаправленное натяжение тканей и нарушение трофики тканей, что минимизирует риск несостоятельности швов и гарантированно повышает надежность всех манипуляций.
Способ апробирован на 78 больных в течение пяти лет в условиях 1-го и 2-го хирургических отделений ГБУЗ «Научно-исследовательского института - Краевой клинической больницы №1 им. профессора C.B. Очаповского» министерства здравоохранения Краснодарского края, получены хорошие результаты.
У всех больных, а также в группе пожилых и ослабленных пациентов с тяжелыми сопутствующими заболеваниями, удалось сократить время анестезиологического пособия и оперативного лечения при формировании культи двенадцатиперстной кишки с рубцово-измененными тканями и короткой культей, что улучшает результаты лечения, а также удешевляет способ. Осложнений в виде несостоятельности швов не было. Разработанный алгоритм формирования культи двенадцатиперстной кишки одной нитью, не прерываясь в едином блоке, доказал на практике возможность 100% достижения гарантированного результата герметизации культи двенадцатиперстной кишки и надежности швов.
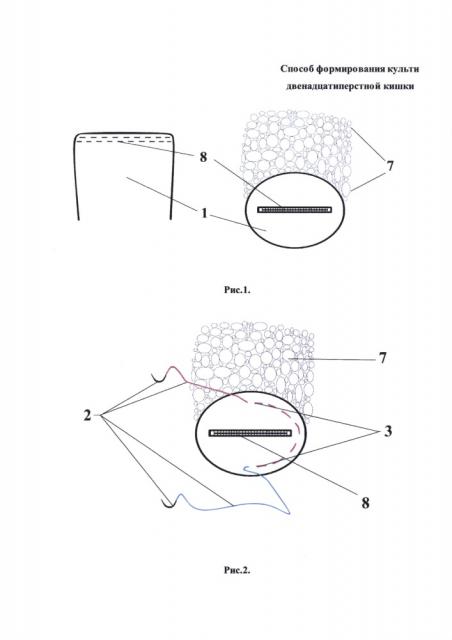
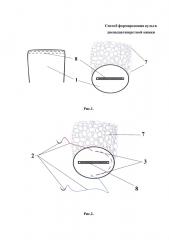
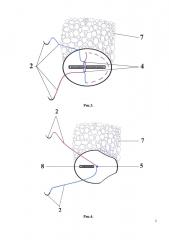
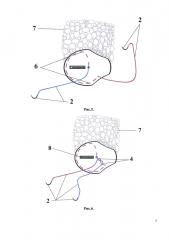
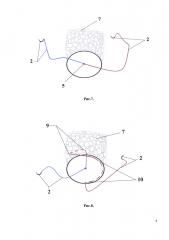
Способ продемонстрирован на рис. 1-10 поэтапные схемы выполнения предлагаемого способа лечения: рис. 1 - культя двенадцатиперстной кишки с наложенным аппаратным швом, рис. 2 - шов по краю полуокружности кишки с каудальной стороны, рис. 3 - затягивание нитей до соприкосновения тканей, рис. 4 - завязанные узлом концы нитей над аппаратным швом, рис. 5 - шов по краниальной полуокружности кишки со стенки ближе к головке поджелудочной железы с переходом на переднюю часть и наложением последнего стежка каудальнее на 6-8 мм предыдущего узла, рис. 6 - затягивание нитей до соприкосновения тканей, рис. 7 - завязанные узлом концы нитей, рис. 8 - прошитая капсула поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, рис. 9 - вторым концом нити прошитая капсула поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью и ее захвате, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, рис. 10 - затягивание нитей равномерно до соприкосновения тканей, на которых п. 1 - двенадцатиперстная кишка вид сверху и спереди, 2 - нерассасывающаяся монофиламентная нить, снабженная на обоих ее концах иглами, 3 - шов по краю полуокружности кишки с каудальной стороны, 4 - вид при затягивании нитей, 5 - вид после завязывания нитей, 6 - шов на краниальной полуокружности кишки, 7 - поджелудочная железа, 8 - аппаратный шов, 9 - прошитая капсула поджелудочной железы от центра ее головки в краниальном направлении, 10 - шов по нижнему краю и передней стенке полуокружности кишки с каудальной стороны, 11 - прошитая капсула поджелудочной железы от центра ее головки в каудальном направлении, 12 - шов под предыдущей нитью и ее захват, 13 - шов по верхнему краю и передней стенке полуокружности кишки с краниальной стороны.
Способ выполняют следующим образом.
Под комбинированным наркозом, после обработки операционного поля с выполнением верхней срединной лапаротомии, ревизии органов брюшной полости, мобилизации двенадцатиперстной кишки и желудка, наложения аппаратного шва (8) с одновременным отсечением двенадцатиперстной кишки (1) от желудка и погружения культи двенадцатиперстной кишки (1) путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами (2), серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны (3), затягивают нити (4) до соприкосновения тканей и завязывают (5) узлом концы нитей над аппаратным швом (8), далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки (6) начиная со стенки ближе к головке поджелудочной железы (7), с переходом на переднюю часть и наложения последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают (4) до соприкосновения тканей и завязывают (5) узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении (9), далее иглу с нитью (2) поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны (10), вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении (11) под предыдущей нитью с ее захватом (в перекрестном положении относительно предыдущей нити) (12), далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны (13), нити затягивают равномерно, чтобы культя двенадцатиперстной кишки (1) плотно фиксировалась к капсуле поджелудочной железы (7), и завязывают концы нитей.
С помощью данного способа лечения обеспечивают формирование культи двенадцатиперстной кишки с возможностью профилактики послеоперационных осложнений в виде несостоятельности шва культи двенадцатиперстной кишки и развитие гнойно-септических осложнений в брюшной полости (перитонита и т.д.), и, как следствие, исключение послеоперационной летальности. Простой в исполнении и в сравнительной надежности, с возможностью выполнения хирургом любой квалификации, и применения в плановой и экстренной хирургии, сокращает сроки пребывания пациента в стационаре, не влияет на трофику тканей двенадцатиперстной кишки и поджелудочной железы. Создают условия для равномерного и плотного прилегания серозной поверхности кишки к аппаратному шву, что обеспечивает оптимальные репарационные свойства культи и исключает образование свободного пространства, в котором может скапливаться жидкость (инфицирование которой вызывает образование абсцесса и приводит к несостоятельности швов культи двенадцатиперстной кишки).
Сформированная таким образом культя двенадцатиперстной кишки у всех больных, а также в группе пожилых и ослабленных пациентов с тяжелыми сопутствующими заболеваниями, позволила сократить время анестезиологического пособия и оперативного лечения при формировании культи двенадцатиперстной кишки с рубцово-измененными тканями и короткой культей, что улучшило результаты лечения, а также удешевило способ. Осложнений в виде несостоятельности швов не было. Разработанный алгоритм формирования культи двенадцатиперстной кишки одной нитью, не прерываясь в едином блоке, доказал на практике возможность 100% достижения гарантированного результата герметизации культи двенадцатиперстной кишки и надежности швов.
Пример 1. Больной, 82 лет.
Диагноз: язвенная болезнь желудка и двенадцатиперстной кишки, рубцово-язвенная деформация луковицы двенадцатиперстной кишки и привратника, язва задней стенки луковицы двенадцатиперстной кишки с пенетрацией в головку поджелудочной железы, декомпенсированный стеноз привратника.
Операция: дистальная резекция желудка по Бальфура.
Под комбинированным наркозом, после обработки операционного поля разрезом от мечевидного отростка до гипогастрия, с обходом пупка слева послойно вскрыта брюшная полость. При ревизии: луковица двенадцатиперстной кишки деформирована рубцами, имеется язва пенетрирующая в головку поджелудочной железы 1,0×1,2 см, привратник и передняя стенка луковицы двенадцатиперстной кишки деформированы рубцами, стеноз 3 степени. Печень не увеличена. Абдоминальный отдел пищевода, тонкая кишка и ее брыжейка, селезенка - без особенностей.
Мобилизована двенадцатиперстная кишка, разъединены плотные сращения ее с печеночно-двенадцатиперстной связкой, двенадцатиперстная кишка отсечена от головки поджелудочной железы в зоне пенетрации, перевязаны и пересечены правые желудочные и желудочно-сальниковые сосуды. Двенадцатиперстная кишка прошита аппаратом УО-40 и одновременно пересечена ниже привратника и выполнено погружение культи двенадцатиперстной кишки путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами, серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны, затягивают нити до соприкосновения тканей и завязывают узлом концы нитей над аппаратным швом, далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки начиная со стенки ближе к головке поджелудочной железы, с переходом на переднюю часть и наложения последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают до соприкосновения тканей и завязывают узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью с ее захватом (в перекрестном положении относительно предыдущей нити), далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, нити затягивают равномерно, чтобы культя двенадцатиперстной кишки плотно фиксировалась к капсуле поджелудочной железы, и завязывают концы нитей.
Желудок мобилизован дистально на 2/3, резецирован, малая кривизна сформирована аппаратом УО-60 в дополнении с ручным обвивным швом биосин 3/0.
В окне брыжейки поперечно-ободочной кишки проведена первая петля тощей кишки и сформирован поперечный гастроэнтероанастомоз с межкишечным соустьем по Брауну. Через контрапертуру в правом подреберье поставлен дренаж в подпеченочное пространство. Проведен назоинтестинальный зонд для энтерального питания, дополнительный зонд в желудок. Контроль гемостаза - сухо. Счет салфеток - 3 шт. (верно). Рана ушита послойно наглухо. Спирт на кожу. Асептическая повязка. Объем кровопотери во время операции: около 100,0 мл.
Макропрепарат: 2/3 дистальной части желудка.
Послеоперационный диагноз: язвенная болезнь желудка и двенадцатиперстной кишки, рубцово-язвенная деформация луковицы двенадцатиперстной кишки и привратника, язва задней стенки луковицы двенадцатиперстной кишки с пенетрацией в головку поджелудочной железы, декомпенсированный стеноз привратника после хирургического лечения.
Осложнений в ближайшем и отдаленном послеоперационном периоде не было.
Пример 2. Больная, 56 лет.
Диагноз: с-г желудка T3NxM0, 2 кл. гр.
Операция: расширенная (D2) субтотальная дистальная резекция желудка по Бальфура.
Под комбинированным наркозом, после обработки операционного поля разрезом от мечевидного отростка до гипогастрия, с обходом пупка слева послойно вскрыта брюшная полость. При ревизии: опухоль в антральном отделе желудка по задней стенке 1,5×1,5 см нижним краем лежит на привратнике, увеличены л/узлы в зоне правой желудочно-сальниковой артерии. Печень не увеличена. Абдоминальный отдел пищевода, двенадцатиперстная кишка, тонкая кишка и ее брыжейка, селезенка без особенностей.
Учитывая локализацию и форму роста опухоли, решено выполнить расширенную субтотальную дистальную резекцию желудка по Бальфура с резекцией части луковицы двенадцатиперстной кишки.
Желудок мобилизован с лимфодиссекцией ретропанкреатодуоденально и по ходу печеночно-двенадцатиперстной связки, обработаны правые желудочные сосуды, малый сальник отделен у основания печени, вскрыта брюшина над пищеводом и по переднему краю правой ножки диафрагмы, выполнена лимфодисекция по ходу печеночной артерии, селезеночной артерии, чревного ствола. Коронарная вена и левая желудочная артерия обработаны поэтапно, - перевязаны, пересечены. Мобилизованы: большой сальник - от поперечно-ободочной кишки, рассечена желудочно-ободочная связка, обработана желудочно-селезеночная связка до ворот селезенки, правые и левые желудочно-сальниковые сосуды. Желудок резецирован субтотально дистально, по большой кривизне до нижнего полюса селезенки, малая кривизна сформирована аппаратом УО-60, с обвивным швом ПДС-3/0, двенадцатиперстная кишка прошита аппаратом УО-40 с резекцией части луковицы двенадцатиперстной кишки (отступя 3,0 см от нижнего края опухоли) и выполнено погружение культи двенадцатиперстной кишки, путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами, серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны, затягивают нити до соприкосновения тканей и завязывают узлом концы нитей над аппаратным швом, далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки начиная со стенки ближе к головке поджелудочной железы, с переходом на переднюю часть и наложения последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают до соприкосновения тканей и завязывают узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью с ее захватом (в перекрестном положении относительно предыдущей нити), далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, нити затягивают равномерно, чтобы культя двенадцатиперстной кишки плотно фиксировалась к капсуле поджелудочной железы, и завязывают концы нитей.
В окне брыжейки поперечно-ободочной кишки проведена первая петля тощей кишки и сформирован поперечный гастроэнтероанастомоз с межкишечным соустьем по Брауну. Через контрапертуру в правом подреберье поставлен дренаж в подпеченочное пространство. Проведен назоинтестинальный зонд для энтерального питания ниже межкишечного анастомоза. Контроль гемостаза - сухо. Счет салфеток - 6 штук (верно). Рана ушита послойно наглухо. Спирт на кожу. Асептическая повязка. Объем кровопотери во время операции: около 100,0 мл.
Макропрепарат:
1. Лимфоузлы ретропанкреатодуоденальные.
2. Желудок, сальники.
Послеоперационный диагноз: с-г желудка T2NxM0 после хирургического лечения, 2 кл. гр.
Осложнений в ближайшем и отдаленном послеоперационном периоде не было.
Способ формирования культи двенадцатиперстной кишки, включающий мобилизацию с пересечением и ушиванием культи двенадцатиперстной кишки, наложение шва по основанию культи с последующим ее погружением и подшиванием к капсуле поджелудочной железы, отличающийся тем, что после наложения аппаратного шва с одновременным отсечением двенадцатиперстной кишки от желудка и погружения культи двенадцатиперстной кишки путем непрерывного прошивания одной нерассасывающейся монофиламентной нитью, снабженной на обоих ее концах иглами, серозно-мышечно-подслизистым кисетным швом по краю полуокружности кишки с каудальной стороны, затягивают ее до соприкосновения тканей и завязывают узлом концы нитей над аппаратным швом, далее этой же нитью, не прерывая, продолжают шов на краниальной полуокружности кишки начиная со стенки ближе к головке поджелудочной железы с переходом на переднюю часть и наложением последнего стежка каудальнее на 6-8 мм предыдущего узла, затем нить затягивают до соприкосновения тканей и завязывают узлом с противоположным концом нити, после чего одним из концов нити прошивают капсулу поджелудочной железы от центра ее головки в краниальном направлении, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают нижний край и переднюю стенку полуокружности кишки с каудальной стороны, вторым концом нити прошивают капсулу поджелудочной железы от центра ее головки в каудальном направлении под предыдущей нитью с ее захватом, далее иглу с нитью поворачивают вдоль края культи и ею же прошивают верхний край и переднюю стенку полуокружности кишки с краниальной стороны, нити затягивают равномерно, чтобы культя двенадцатиперстной кишки плотно фиксировалась к капсуле поджелудочной железы, и завязывают концы нитей.